Respiratorna insuficijencija je patološko stanje uzrokovano nizom bolesti i povezano sa nemogućnošću pluća da obezbijede adekvatnu izmjenu plinova.
Zahvaljujući disanju, u ljudskom tijelu dolazi do stalne izmjene plinova, održavajući ravnotežu između kisika koji dolazi izvana i ugljičnog dioksida koji se oslobađa. Svako kršenje respiratorne funkcije podrazumijeva kršenje razmjene plinova i promjenu sastava krvi. Smanjenje količine kisika u krvi i povećanje ugljičnog dioksida u krvi dovodi do hipoksije (izgladnjivanja kisikom) tako važnih organa kao što su srce i mozak.
Klasifikacija
Postoje tri stepena respiratorne insuficijencije:
Prvi stupanj ovog patološkog stanja karakterizira pojava kratkoće daha pri umjerenom i jakom fizičkom naporu;
Drugi stepen se manifestuje u obliku iste kratkoće daha, ali se javlja uz manji fizički napor;
Treći stepen karakteriše razvoj kratkoće daha u mirovanju, plavičasta promena boje kože i hipoksija.
Na osnovu brzine porasta simptoma razlikuju se akutna respiratorna insuficijencija i kronična respiratorna insuficijencija.
Prema patogenezi (mehanizmu nastanka) razlikuju se:
Parenhimsko respiratorno ili plućno zatajenje prvog tipa. Karakterizira ga smanjenje sadržaja kisika u krvi i smanjeni parcijalni tlak kisika u arterijskoj krvi. Teško se reaguje na terapiju kiseonikom. Najčešći uzroci su respiratorni distres, pneumonija ili kardiogeni plućni edem;
Ventilatorna respiratorna ili hiperkapnička insuficijencija drugog tipa. Karakterizira ga povećanje parcijalnog tlaka ugljičnog dioksida u arterijskoj krvi. Lako je podložan terapiji kiseonikom. Uzroci ovog patološkog stanja su defekti rebra i mišićnog okvira prsa, slabljenje respiratorne muskulature pacijenta, poremećaj regulacijske funkcije respiratornog centra.
Na osnovu razloga koji su izazvali ovoj državi, postoje opstruktivna, difuzna, hemodinamska, kombinovana ili mješovita, restriktivna ili ograničavajuća insuficijencija respiratorne funkcije.
Ako, kada nastane dotično patološko stanje, sastav plina krvi ostane normalan, govorimo o kompenziranom stanju. Ako dođe do smanjenja parcijalnog tlaka kisika (i/ili povećanja parcijalnog tlaka ugljičnog dioksida) u arterijskoj krvi, onda govorimo o dekompenziranom stanju.
Simptomi
U pravilu, simptomi ovog stanja ovise o uzrocima koji su ga izazvali.
Karakteristični simptomi respiratorne insuficijencije su:
dispneja. Manifestira se kao nedostatak zraka, pacijent ulaže posebne napore prilikom izvođenja pokreta disanja. Kratkoća daha može se pojaviti nakon fizičke aktivnosti različitog intenziteta ili pratiti pacijenta čak i u mirovanju;
Sindrom slabosti i umora respiratornih mišića. S povećanjem učestalosti respiratornih pokreta, mišići vrata i gornjih mišića aktivno su uključeni u proces disanja. respiratornog trakta i peritoneum. Kada brzina disanja prelazi 25-30 udisaja u minuti, gornji mišići mogu postati umorni. Kada se brzina disanja smanji na 12 ili manje udisaja u minuti, može doći do potpunog prestanka disanja;
Prisustvo edema. Ovaj simptom se pojavljuje preko kasne faze hronična respiratorna insuficijencija. Često je manifestacija zatajenja srca;
Smanjen sadržaj kiseonika u krvi. Spolja se manifestira kao plavkasta boja kože;
Povećana količina ugljičnog dioksida u krvi. Opipljive manifestacije simptoma su tahikardija (povećan rad srca), mučnina, glavobolja, apneja (poremećaji spavanja).
Zatajenje disanja kod djece
Nedovoljna respiratorna funkcija javlja se ne samo kod odraslih i starijih osoba koje boluju od akutnih ili kroničnih plućnih, srčanih i vaskularnih bolesti.
Kod djece ovo stanje može biti uzrokovano bolestima gornjih i donjih respiratornih puteva. Osim toga, strana tijela, povraćanje i regurgitacija (opstrukcijom disajnih puteva), ozljede grudnog koša i povlačenje jezika tokom piotoraksa i pneumotoraksa mogu izazvati razvoj respiratorne insuficijencije. Miastenija gravis, lezije centralnog nervnog sistema i mišićne distrofije također može biti uzrok respiratorne insuficijencije kod djece.
Istovremeno, izuzetno je važno pravovremeno pružiti hitnu pomoć za akutnu respiratornu insuficijenciju kod djece. Od pravovremene pomoći zavisi ne samo zdravlje djeteta, već i njegov život.
Tretman
Glavni ciljevi tretmana su:
Rendering hitna pomoć kod akutne respiratorne insuficijencije. Poenta je u tom tretmanu akutni oblik mora se provesti odmah, jer s razvojem ovog patološkog stanja, kompenzacijski mehanizmi nemaju vremena da se uključe;
Respiratorna insuficijencija I
Respiratorna insuficijencija
patološko stanje u kojem spoljašnje disanje ne obezbeđuje normalno sastav gasa krv, ili se obezbjeđuje samo pojačanim radom disanja, koji se manifestuje otežanim disanjem. Ova definicija, zasnovana na preporukama XV Svesaveznog kongresa terapeuta (1962), odgovara kliničkom konceptu respiratorne insuficijencije kao manifestacije patologije. respiratornog sistema(uključujući aparate za kontrolu disanja i disanja). U širem smislu, koncept " respiratorna insuficijencija» kombinuje sve vrste poremećaja razmene gasova između organizma i okruženje, uklj. hipoksija uzrokovana niskim parcijalnim tlakom kisika u atmosferi (hipobarična), poremećenim transportom plinova između pluća i tjelesnih stanica zbog srčanog ili vaskularnog zatajenja (tip) ili promjenama koncentracije hemoglobina u krvi ili njegovim svojstvima (hemička vrsta ), blokada enzima tkivno disanje on ćelijski nivo(histotoksični tip) - vidi Izmjena plinova .
Klasifikacija. Predloženi su različiti pristupi klasifikaciji D. n.: u zavisnosti od patogeneze, toka i težine. Ovisno o patogenezi, najprihvaćenija podjela je D. n. na ventilaciju, difuziju i uzrokovane kršenjem ventilacijsko-perfuzijskih odnosa u plućima. B.E. Votchal (1972), uzimajući u obzir uzroke respiratornih poremećaja, predložio je razlikovanje centrogenih (uzrokovanih disfunkcijom respiratornog centra), neuromišićnih (povezanih s oštećenjem respiratornih mišića ili njihovog nervnog sistema), torakodijafragmalnih (sa promjenama u oblik i volumen grudnog koša, rigidnost grudnog koša, oštro ograničenje njegovih pokreta zbog boli, na primjer kod ozljeda, disfunkcije dijafragme), kao i bronhopulmonalni D. n. Potonji se dijeli na opstruktivne, tj. povezana s kršenjem bronhijalne opstrukcije, restriktivne (ograničavajuće) i difuzije. Prema toku razlikuju se akutni i hronični D. n. Na osnovu težine poremećaja izmjene plinova, koji u određenoj mjeri odražava fazu razvoja D. N., razlikuje se latentna D. N., kada pojačani rad disanja još uvijek može osigurati normalan plinski sastav krvi, i parcijalna D. N., koju karakterizira hipoksemija, tj. smanjenje pO2 u arterijskoj krvi (do 80 mmHg Art. i niže) i koncentracije oksihemoglobina (do 95% i niže) i globalnog D. n., pri čemu, osim hipoksemije, dolazi i do povećanja pCO 2 u arterijskoj krvi na 45 mmHg st. i više. Težina akutnog D. n. Procjenjuju se, u pravilu, promjenama u plinskom sastavu krvi, a kronične - na osnovu kliničkih simptoma. Najrasprostranjeniji u kliničku praksu primio ono što je predložio A.G. Dembo (1957) tri stepena ozbiljnosti hronične D. n. zavisno od fizička aktivnost, kod kojih pacijenti doživljavaju kratak dah: I stepen - pojavljuje se samo kada je neuobičajen za pacijenta povećano opterećenje; II stepen - sa uobičajenim opterećenjima; III stepen - u mirovanju. Etiologija. Uzroci akutne D. n. može biti razne bolesti i kod kojih se poremećaji u plućnoj ventilaciji ili protoku krvi u plućima razvijaju iznenada ili brzo napreduju. To uključuje opstrukciju disajnih puteva zbog aspiracije stranih predmeta, povraćanja, krvi ili drugih tečnosti; ; alergijsko oticanje larinksa; , napad astme i bronhijalna astma; plućne arterije, distres sindrom, masivna upala pluća, plućni edem, masivna pleuralna ozljeda, ozljeda prsnog koša, respiratorni mišići s dječjom paralizom, botulizam, tetanus, miastenična kriza, ozljede kičmene moždine, uz primjenu mišićnih relaksansa i trovanja supstancama sličnim kurareu; oštećenje respiratornog centra kod traumatskih ozljeda mozga, neuroinfekcija, trovanja lijekovima i barbituratima. Uzroci hronične D. n. kod odraslih su češće bronhopulmonalne bolesti - kronične i pneumonije, plućni emfizem, tuberkuloza, pluća i bronha, plućna fibroza, na primjer, sa sarkoidozom, beriliozom, fibrozirajućim alveolitisom, difuzno u ishodu raznih bolesti. Rijetki razlozi hronična D. n. su plućni vaskulitis (uključujući difuzne bolesti vezivnog tkiva) i primarni. Hronični D. n. može biti posljedica sporo napredujućih bolesti centralnog nervnog sistema, perifernih nerava i mišića (, amiotrofična lateralna, mijastenija gravis, itd.), razvija se s kifoskoliozom, ankilozirajućim spondilitisom, visokim položajem dijafragme (na primjer, s Pickwickovim sindromom, izraženim ascitesom). Patogeneza. U većini slučajeva, osnova D. n. leži u alveolama pluća, što dovodi do smanjenja pO 2 i povećanja pCO 2 u alveolarnom zraku, smanjenja gradijenta tlaka ovih plinova na alveolarnu kapilarnu membranu i, posljedično, razmjene plinova između alveolarnog zraka i krv plućnih kapilara. To se događa u slučajevima kada se alveola (brzina obnavljanja sastava zraka u alveolama) smanjuje zbog patološkog smanjenja disajnog volumena (TV) i minutnog volumena disanja ( - proizvod volumena disanja i brzine disanja u 1 min) ili zbog patološkog povećanja funkcionalnog mrtvog prostora (FSD) - ventiliranog prostora u kojem nema disanja (vidi Disanje) .
Prekomjerno povećanje MOP ili smanjenje ventiliranog volumena, naprotiv, dovodi do hiperventilacije alveola, koja se manifestira alveolarnom hipokapnijom, dok se značajno povećanje sadržaja kisika u krvi ne opaža, jer gotovo potpuno zasićen i na normalan nivo ventilaciju. Poremećaji ventilacije obično se kombinuju sa poremećajima ventilaciono-perfuzijskog odnosa, tj. omjer volumena ventilacije i volumena protoka krvi u plućima, koji je normalno oko 0,9. Kod hiperventilacije ovaj koeficijent prelazi 1, a kod hipoventilacije je manji od 0,8. Normalan omjer integralnih vrijednosti (MVR i minutni volumen protoka krvi u plućima) ne isključuje izraženu ventilacijsko-perfuzijsku neusklađenost u određenim grupama alveola zbog neujednačenih poremećaja ventilacije i protoka krvi u različitim zonama pluća, što se praktično uočava kod bronhopulmonalne patologije, posebno kod opstruktivne D. n. u svim slučajevima. Osim toga, alveolarna ventilacija, koja odgovara umnošku brzine disanja i razlike između DO i FMP, gubi proporcionalnost sa MRR kada se svaka od ovih vrijednosti promijeni. Dakle, ako je normalno sa FMP jednakim 0,175 l, plimni volumen jednak 0,4 l i brzina disanja 16 u 1 min MOD jednak 6.4 l/min, obezbeđuje vazduh u alveolama brzinom od 16․(0,4-0,175) = 3,6 l/min, zatim zadržavajući istu MOR vrijednost u slučaju smanjenja DO za 2 puta (tj. na 0,2 l) i pojačano disanje također za 2 puta (do 32 u 1 min) alveolarna ventilacija se smanjuje, i značajno - do 32․(0,2-0,175) = 0,8 l/min, 4,5 puta ,
budući da se MOD troši uglavnom na ventilaciju FMP-a. Poremećaj protoka krvi u plućima kao uzrok ventilacijsko-perfuzijske neusklađenosti i vodeći patogenetski faktor u razvoju D. n. uočeno kod tzv. šoka pluća (vidjeti Respiratorni distres sindrom kod odraslih) ,
plućna embolija (plućna embolija) ,
u akutnoj fazi lobarne ili masivne fokalne pneumonije, kao i tokom udisanja supstanci (uključujući neke lijekove za inhalaciona anestezija), otvara arteriovenske anastomoze u plućima. S tromboembolijom plućnih arterija, isključivanje protoka krvi u ventiliranim područjima pluća dovodi (ako se MOR ne povećava) do povećanja FMF-a sa smanjenjem ventilacije krvlju opskrbljenih alveola i s refleksnim povećanjem kod MOR-a se često javlja zbog hiperventilacije, međutim, potonja ne eliminira u potpunosti hipoksemiju uzrokovanu smanjenjem područja difuzije kisika zbog isključivanja protoka krvi. Kod lobarne pneumonije u influksnoj fazi, ventilacija alveola u zahvaćenom režnju pluća značajno je veća, u kojoj je također smanjen kisik. Kao rezultat toga, krv koja prolazi kroz mjesto upale se ne arterializira i, ostajući venska, miješa se s krvlju koja ulazi u arterije sistemske cirkulacije. Isto vrijedi i za hipoksemiju uzrokovanu patološkim otvaranjem arteriovenskih anastomoza pluća. Mehanizmi poremećaja ventilacije imaju karakteristike kod D. n. različitog porekla. U većini slučajeva, centrogena i sa neuromuskularnom D. n. vodeću ulogu igra smanjenje respiratornog volumena zbog smanjenja disajnog volumena, smanjenje disanja ili njegove aritmije s pojavom mjesečnica (s disanjem Cheyne-Stokes, disanje Biotian). Izuzetak je retka opcija D. n., koji se razvija u vezi s plitkim disanjem tokom centrogenih (na primjer, kod pacijenata sa histerijom), kada je zbog pojačanog disanja do 60 ili više na 1 min MOD se može povećati, ali alveolarna ventilacija naglo opada, jer plimni volumen se smanjuje na vrijednost koja je uporediva sa zapreminom FMF. Smanjenje MOD-a ili ograničenje rezervi za njegov rast kao odgovor na opterećenje također je patogenetska osnova torakodijafragmatičnog D. n. u slučajevima kada se razvija kao rezultat ograničene pokretljivosti grudnog koša (zbog bola, uz ankilozantni spondilitis, fibrotoraks) bez značajne promjene volumen grudnog koša i kapacitet pluća. U drugim slučajevima, kada je toradiafragmatični D. n. povezano sa patološke formacije u prsnoj šupljini, smanjujući njen volumen i ukupni kapacitet pluća (na primjer, pleuralni izljev, ascites, visoko podizanje dijafragme), patogeneza poremećaja disanja i izmjene plinova uključuje iste mehanizme kao i kod restriktivnog oblika bronhopulmonalne respiratorne insuficijencije. Restriktivni D. n. je uzrokovano smanjenjem plućnog parenhima (s fibrozom, nakon pneumonektomije) i ukupnog kapaciteta pluća (), što dovodi do ograničenja područja difuzije plinova. Uprkos smanjenju vitalnog kapaciteta pluća (), prvenstveno rezervi udisaja i izdisaja, ventilacija funkcionalnih alveola se obično ne smanjuje, jer Ukupni volumen ventiliranog prostora je također smanjen. Od difuznosti ugljen-dioksid otprilike 20 puta veći od kisika, smanjenje područja difuzije uglavnom ograničava protok kisika u krv, što dovodi do hipoksemije, dok se pCO 2 u alveolama često određuje na donjoj granici normale, i uz bilo kakvo povećanje ventilacije ( na primjer, tokom fizičkog opterećenja) respiratorni trakt se lako razvija. Patološki procesi koji uzrokuju restriktivnu dispneju u pravilu dovode do smanjenja popuštanja pluća, pa je za čin udisaja potreban veći od normalnog napora respiratornih mišića, što uzrokuje inspiratornu kratkoću daha. Osnova patogeneze opstruktivne D. n. je suženje lumena bronha, čiji uzroci mogu biti alergijski ili upalni edemi, kao i sluznica bronha, začepljenje sputumom, skleroza zidova bronha i njihovog okvira s gubitkom elastičnih svojstava. U potonjem slučaju uočava se takozvani ventilni mehanizam opstrukcije - kolaps zidova zahvaćenog bronha prilikom ubrzanog (prisilnog) izdisaja, kada statički pritisak zraka na zidovima bronha opada i postaje niži od intrapleuralnog tlaka. . Suženje lumena bronha dovodi do povećanja otpora protoku zraka u njima i smanjenja brzine potonjeg proporcionalno četvrtom stepenu smanjenja radijusa bronhija (tj. kada se radijus smanjuje, na primjer, za 2 puta, brzina protoka zraka se smanjuje za 16 puta). Dakle, respiratorni čin je osiguran značajnim dodatnim naporom respiratornih mišića, ali kod teške bronhijalne opstrukcije nije dovoljno povećati razliku tlaka u pleuralna šupljina I atmosferski pritisak, adekvatan povećanom otporu strujanju vazduha. Ovo definiše dva važan znak opstrukcija - značajna amplituda respiratornih fluktuacija intrapleuralnog tlaka i smanjenje volumetrijske brzine protoka zraka u bronhima, posebno izraženo u fazi izdisaja, kada se patološko smanjenje lumena bronha nadopunjuje njihovim prirodnim ekspiratornim sužavanjem; sa opstruktivnim D. n. uvek teško. Lagano smanjenje povećanja bronhijalnog otpora pri izdisanju postiže se nevoljnim pomicanjem respiratorne pauze u inspiratornu fazu (zbog upotrebe inspiratorne rezerve), što se postiže nižim položajem dijafragme i inspiratornom napetošću respiratornih mišića grudnog koša. Kao rezultat toga, izdisaj se završava, a sljedeći počinje nekim inspiratornim istezanjem alveola, tj. s povećanjem volumena preostalog zraka, koji u početku ima funkcionalnu prirodu, a kako atrofiraju zidovi alveola (uključujući i zbog kompresije kapilara visokim intratorakalnim pritiskom tijekom izdisaja) postaje nepovratan zbog razvoja plućnog emfizema. Povećanje volumena rezidualnog zraka i FMP, smanjenje brzine protoka zraka u bronhima dovodi do hipoventilacije alveola sa smanjenjem pO 2 i povećanjem pCO 2 u alveolarnom zraku i krvi. Poremećaji izmjene plinova pogoršavaju se neravnomjernim poremećajima ventilacije, jer stepen bronhijalne opstrukcije sa određenom kombinacijom njenih različitih uzroka kod jednog pacijenta nije isti u različitim delovima pluća. Ovo objašnjava dobro poznatu poteškoću korekcije poremećaja izmjene plinova kod pacijenata sa opstruktivnim D. n. čak i uz pomoć umjetne ventilacije. Značajno komplicira patogenezu opstruktivne D. n. povećanje rada disanja, posebno značajno tokom izdisaja, čije trajanje u odnosu na trajanje udaha može biti 3:1 ili više (sa normom od 1,2:1). To znači da oko 16 h dnevno, respiratorni mišići obavljaju težak posao kako bi savladali ekspiracioni otpor bronha, koji mogu potrošiti do 50 posto ili više ukupnog kisika koji tijelo apsorbira. Jednako dugotrajno djeluje na zidove krvnih žila pluća, stiskajući vene. Ovaj mehanički učinak, kao i arteriole u područjima oštre hipoventilacije alveola (tzv. Euler-Lillestrand) uzrokuju značajan otpor protoku krvi i sekundarnu hipertenziju plućne cirkulacije (Hypertension of pulmonary Circulation) s kasnijim razvojem plućno srce (plućno srce) .
Patogeneza difuzije D. n. sastoji se u kršenju propusnosti alveolokapilarnih membrana za plinove, što se opaža samo kod grubih morfološke promjene stijenke alveola, njihovo zadebljanje zbog edema, infiltracije, naslaga fibrina, skleroze, hijalinoze. Patološki procesi koji dovode do ovakvih promjena obično su praćeni i značajnim poremećajima ventilacije i protoka krvi u plućima, te difuzijom D. n. ne može se izolovati. Međutim, poremećaji difuzije mogu biti vodeći u patogenezi D. n. s bolešću hijalinskih membrana novorođenčadi (vidi Respiratorni distres sindrom novorođenčadi ()) ,
a kod odraslih - s kancerogenim limfangitisom i plućnom fibrozom, obično u kombinaciji sa restriktivnim D. n. Zbog izraženih razlika u permeabilnosti membrana za kisik i ugljični dioksid, difuzija D. n. karakterizirana uglavnom teškom hipoksemijom (bez hiperkapnije), eliminiranom samo značajnim povećanjem pO 2 u alveolama (visoko koncentrisane smjese kisika ili čistog kisika). Kao odgovor na hipoksemiju i hipoksiju za bilo koju vrstu D. n. Razvijaju se kompenzacijske reakcije tjelesnih sistema uključenih u izmjenu plinova. Najprirodnija je hiperhemoglobinemija, koja povećava kapacitet krvi za kiseonik, kao i povećanje minutnog volumena cirkulacije krvi, što uz intenziviranje tkivnog disanja doprinosi povećanju prenosa mase kiseonika u maramice. Međutim, sa značajnim poremećajem razmjene plinova u plućima, ove reakcije ne mogu značajno utjecati na razvoj hipoksija tkiva, dok povećanje volumena cirkulacije krvi i povećanje viskoznosti krvi povezano s eritrocitozom sami postaju patogeni faktori razvoj plućnog srca. U teškoj hipoksiji dolazi do poremećaja oksidacije u tkivima sa smanjenjem sinteze i nakupljanja kreatin fosfata, aktiviranih, nedovoljno oksidiranih metaboličkih produkata, što dovodi do metaboličke acidoze i poremećaja metabolizma elektrolita, čiju sposobnost bubrezi korigiraju pod uvjetima. smanjena je hipoksija. acido-bazna ravnoteža je posebno ozbiljno poremećena kod dekompenzovane respiratorne acidoze kod pacijenata sa progresivnom hiperkapnijom. Prateći hipoksiju i acidozu, gubitak kalija u stanicama (često s povećanjem njegove koncentracije u krvi) i nedostatak ATP-a naglo remete rad svih organa, uzrokuju pojavu srčanih aritmija i mogu uzrokovati razvoj respiratornog (respiratornog) acidotična) koma.
Za akutnu D. n. kada su dišni putevi začepljeni stranim tijelom, žrtvu karakteriziraju teške mentalne i motoričke smetnje; od prvih sekundi pojavljuje se difuzna cijanoza koja brzo napreduje, najizraženija na licu; izgubio u naredna 2 min, moguće konvulzije; disanje u grudima i stomaku postaje haotično, a zatim prestaje. Sa laringostenozom zbog akutna upala(na primjer, kod sapi od difterije) ili alergijskog edema larinksa, javlja se oštar inspiratorni kratak dah, javlja se tzv. stridorno disanje uz otežano bučno udisanje (vidi Stridor) ;
u fazi udisanja primjećuje se retrakcija kože u jugularnoj, supraklavikularnoj i subklavijskoj jami, te u interkostalnim prostorima; Često se uočava promuklost glasa, ponekad; Kako stenoza napreduje, disanje postaje plitko, pojavljuje se difuzna cijanoza koja se brzo povećava i počinje. Kod pacijenata sa bronhijalnom astmom, akutni D. n. manifestira se izraženim ekspiracijskim otežanim disanjem i sve većim poremećajima izmjene plinova s karakterističnim kliničkim manifestacijama napada bronhijalne astme ili status astmatikusa (vidi Bronhijalna astma) .
Težina akutnog D. n. postavljeno stepenom smanjenja pO 2 i povećanja pCO 2 u krvi, promjenama pH. Jedan od pristupa ocjenjivanju stepena ozbiljnosti uključuje razlikovanje umjerene, teške i ekstremno akutne D. n. pri vrednostima pO 2, respektivno, 79-65; 64 -
55; 54-45 mmHg st. i pCO 2 46-55; 56-69; 70-85 mmHg st., kao i respiratornu komu, koja se obično razvija kada je pO 2 ispod 45 mmHg st. i pCO 2 iznad 85 mmHg st. Respiratorna koma, koji se naziva i hiperkapničnim, hipoksično-hiperkapničnim, respiratornim acidotičnim, hipoksičnim, razvija se ne samo u akutnom, već iu slučaju brzog napredovanja kronične D. n. uglavnom u bolesnika s kroničnim bronhopulmonalnim bolestima u akutnoj fazi ili u pozadini interkurentne bolesti; njegov razvoj podstiče plućno srce. U akutnom D. n. zavisno od uzroka, može se razviti u intervalu od nekoliko minuta (sa asfiksijom) do nekoliko sati, rjeđe dana, od početka razvoja D. n. Osim svijesti, karakteristični su pojačani nedostatak daha i cijanoza, tahikardija, a moguća je i ventrikularna fibrilacija srca. nastaje zbog zastoja disanja ili srčanog zastoja. U hroničnoj D. n. Nastanku kome obično prethodi višednevna progresija kratkoće daha i cijanoze, a uz dekompenzaciju cor pulmonale, povećanje tahikardije, edema i povišenog venskog pritiska. Neuropsihički poremećaji se u početku karakterišu razdražljivošću, glavoboljom, letargijom, pospanošću (ponekad se javljaju i neadekvatni pijanstvo; kod nekih pacijenata - prolazna deliriozna stanja). Tada se pojavljuju periodična zamućenja svijesti, čija se učestalost povećava. Zamijenjuje ih stabilno stanje stupora, čija dubina napreduje. Reakcije na vanjske podražaje su oslabljene, ali pojačane; Često se opaža fibrilacija pojedinih mišićnih grupa i klonične konvulzije. U nekim slučajevima mogući su piramidalni i meningealni simptomi. Zenice su obično sužene (ako se ne koriste), moguće je. U fazi duboke kome mišići nestaju i smanjuju se, disanje postaje plitko, aritmično, pojačavaju se poremećaji srčanog ritma, a krvni tlak pada. Dijagnoza respiratorne kome se zasniva na znacima progresivne D. n. i osnovnu bolest s kojom je povezan njegov razvoj. Uvijek se detektuje difuzna cijanoza, ponekad izražena („lijevano željezo“), ali sa značajnom hiperkapnijom lice pacijenta postaje ljubičaste boje i prekriveno velikim kapima znoja. Prilikom perkusijskog pregleda pluća otkrivaju se ili opsežna polja tuposti (sa upalom pluća, atelektaza, pleuralni izljev, pneumoskleroza) ili znaci izraženog plućnog emfizema (sa opstruktivnim D. n.); čuju se obilni zvukovi ili, naprotiv, otkriva se fenomen tihog pluća” (sa statusom astmatikus) U krvi se određuju leukocitoza, hiperkapnija, naglo smanjenje pO 2, pH i alkalne rezerve krvi. Hronična respiratorna insuficijencija razvija se, po pravilu, dugi niz godina, i dugo vrijeme manifestuje se samo otežanim disanjem pri fizičkom naporu (I-II stepen respiratorne insuficijencije, prema A.G. Dembo) i prolaznom hipoksemijom koja se otkriva pojavom cijanoze ili smanjenjem pO 2 ili koncentracije oksihemoglobina u krvi, obično u periodima egzacerbacije bronhopulmonalnih bolesti. Relativno rano, čak i prije nego što se hipoksemija stabilizira, kronični D. n. komplikovano hipertenzijom plućne cirkulacije, Klinički znakovi koji je prisutan u gotovo svim slučajevima respiratorne insuficijencije II stadijuma. U fazi stabilne hipoksemije određuju se i simptomi plućnog srca (često dekompenziranog) za čije je formiranje potrebno više ranim fazama bolesti se mogu otkriti radiografski, uz pomoć drugih dodatne metode istraživanja. Stopa povećanja D. određena prirodom i tokom osnovne bolesti. Global D. and. razvija se pretežno u bolesnika s velikim oštećenjem plućnog parenhima ili s izraženim plućnim emfizemom na pozadini teške bronhijalne opstrukcije, kao iu kombinaciji ovih oblika patologije. Dijagnoza pojedinačnih patogenetskih varijanti kronične D. n. provodi se uzimajući u obzir prirodu oštećenja respiratornog sistema sa poznatom osnovnom bolešću i zasniva se na karakteristikama kratkoće daha i disfunkcije vanjskog disanja, utvrđenih posebnim tehnikama medicinska istraživanja i funkcionalne dijagnostičke instrumentalne metode (spirografija, pneumotahometrija i dr.). Opstruktivna dispneja, karakteristična za bolesnike sa hroničnim bronhitisom, manifestuje se ekspiracionim kratkim dahom sa otežanim izdisajem. Ponekad se pacijenti žale na otežano disanje, što se u nekim slučajevima objašnjava značajnim smanjenjem inspiratorne rezerve, u drugima - psihološki razlozi(udah, „donošenje“, pacijentu se čini važnijim od izdisaja). Ozbiljnost kratkoće daha, za razliku od srčane kratkoće daha, značajno varira iz dana u dan („ne varira iz dana u dan“). Pruža više dijagnostičkih informacija. Javlja se bljedilo kože ili njena sivkasta nijansa zbog difuzne cijanoze (jasnije se definiše pri pregledu jezika). Ovi znakovi kod određenog broja pacijenata paradoksalno slabe nakon manje fizičke aktivnosti zbog smanjenja neravnomjerne ventilacije. Karakteristike su proporcionalne stepenu opstrukcije: produženje izdisaja, učešće pomoćnih mišića u disanju, kao i znaci značajnih respiratornih fluktuacija intratorakalnog pritiska - kolaps jugularnih vena i povlačenje međurebarnih prostora pri udisanju i njihovo ispupčenje pri izdisanju . često povećana u anteroposteriornoj veličini; drugi znakovi plućnog emfizema određuju se perkusijom - spuštanje njihove donje granice za 1-2 rebra, smanjenje respiratornih ekskurzija dijafragme, oštro područje ili nestanak apsolutne srčane tuposti, "kutija" perkusija. Prilikom auskultacije pluća, u pravilu se čuje teško disanje i suho zviždanje na izdisaju s prevlašću zvukova zvižduka, a kod teškog plućnog emfizema - oštro oslabljeno disanje. Jačina srčanih tonova na uobičajenim točkama njihove auskultacije je smanjena, ali se jasno čuju preko donjeg dijela sternuma i ksifoidnog nastavka. U epigastričnoj regiji često se palpira pojačan impuls hipertrofirane desne komore srca. Postavljeni na udaljenosti od 3-5 cm iz usta pacijenta koji kašlje („impuls kašlja“), može se primijetiti da je impuls kašlja naglo oslabljen, a uz jaku opstrukciju postaje gotovo neprimjetan. Basic funkcionalni znak bronhijalna opstrukcija - smanjenje snage izdisaja, utvrđeno pneumotahometrijom ili Votchal-Tiffno testom. Približan stepen ovog smanjenja može se procijeniti po udaljenosti na kojoj je moguće ugasiti zapaljenu šibicu ili svijeću prinudnim izdahom kroz široko otvoren (tj. bez naprezanja obraza i sužavanja labijalne pukotine); Obično je ovo rastojanje najmanje 15 cm. Treba imati na umu da naglo smanjenje snage prisilnog izdisaja može biti posljedica prvenstveno mehanizma ventila i u ovom slučaju ne odražava stvarni stupanj oštećenja bronhijalne prohodnosti tijekom normalnog disanja. Stepen opstruktivnog D. je adekvatniji. karakterizira patološko povećanje rada disanja u uvjetima fizičkog odmora i umjerene fizičke aktivnosti, što se može utvrditi pomoću pneumotahografije. Indirektno, stepen bronhijalne opstrukcije se odražava povećanjem rezidualnog volumena pluća i neravnomjernom ventilacijom alveola, utvrđenim posebnim spirografima na osnovu raspodjele indikatorskih plinova u plućima. Restriktivni D. n. često u kombinaciji s opstruktivnim (kod kroničnih nespecifičnih bolesti pluća, tuberkuloze, silikoze). Kao vodeći tip respiratorni poremećaji treba ga pretpostaviti u slučajevima plućne fibroze (uključujući sarkoidozu, fibrozirajući alveolitis, pneumokoniozu) i kod pacijenata koji su bili podvrgnuti pneumonektomiji. Promjene u disanju sa restriktivnim D. n. i toradiafragmatični D. n. sa smanjenjem volumena prsne šupljine (na primjer, s masivnim pleuralnim izljevom) su slični. Karakterizira ga inspiratorna kratkoća daha s intenzivnim udisanjem i brzim izdisajem. Dubina inspiracije je ograničena. Čak i uz malo fizičkog napora, disanje postaje znatno brže, a cijanoza se brzo razvija ili pojačava. At visok stepen pacijenti s restrikcijom, zbog naglog smanjenja disajnog volumena, ne mogu izgovoriti dugu frazu ili brojati, na primjer, do 30 bez prekida za jedan ili više udisaja (tzv. kratki dah); S tim u vezi, pacijentovo disanje postaje isprekidano i slabi do trenutka sljedećeg udisaja. Pregledom se otkriva karakteristično neslaganje između vidljive povećane napetosti respiratornih mišića uz sudjelovanje pomoćnih mišića u fazi udisaja i male amplitude respiratornih pokreta prsnog koša. Smanjenje zapremine pluća koja sadrži vazduh utvrđuje se perkusijom i rendgenskim snimkom. Kod plućne fibroze obično se otkriva povećan položaj njihovih donjih granica (za 1-2 rebra) i oštro ograničenje respiratornih ekskurzija dijafragme. Podaci auskultacije pluća određeni su prirodom osnovne bolesti. Dakle, kod fibroznog alveolitisa i sarkoidoze pluća, obično na velikoj površini (više u donjim dijelovima pluća), čuju se sitni ili srednji hripavi ujednačenog kalibra, često pucketanja. Kod pacijenata s bronhopulmonalnom patologijom, prisutnost respiratornih poremećaja restriktivnog tipa pouzdano je indicirana kombinacijom značajnog smanjenja vitalnog kapaciteta s odsustvom znakova bronhijalne opstrukcije (prilikom izvođenja Votchala-Tiffno testa, određeni broj pacijenata izdiše cijeli volumen njihovog stvarnog vitalnog kapaciteta brži od 1 With). At mješoviti tip D. i. prisustvo i stepen ograničenja objektivno je određen samo smanjenjem OBL. Diferencijalna dijagnoza restriktivni D. n. izvedeno sa neuromuskularnim D. n. (sa njim se može smanjiti vitalni kapacitet bez smanjenja TLC) i varijante torakodijafragmatičnog D. n. sa smanjenjem TEL, što se utvrđuje prisustvom pleuralnog izliva (sa hidrotoraksom, pleuritisom, pleuralnim mezoteliomom), izraženim ascitesom (sa cirozom jetre, zatajenjem srca, tumorima), masivnim intratorakalnim tumorom, značajnom deformacijom grudnog koša. Diffusion D. science. treba pretpostaviti u slučajevima kada teški stupanj hipoksemije, koji se manifestira izraženom, često "liveno željeznom" cijanozom, koja se naglo povećava uz najmanji fizički napor, ne odgovara ozbiljnosti poremećaja ventilacije, uklj. stepen ograničenja ili opstrukcije otkriven klinički i metodama funkcionalna dijagnostika. Dijagnoza se potvrđuje difuznim pregledom pluća, tj. permeabilnost alveolokapilarnih membrana za gasove (obično se koristi kao test gas). Diferencijalna dijagnoza se ponekad mora napraviti sa venoarterijskim ranžiranjem krvi kod pacijenata s urođenim srčanim manama. Kod potonjeg, udisanje čistog kisika ne smanjuje stupanj hipoksemije (a samim tim i cijanoze), dok kod difuzije D. n. Pod ovim uslovima cijanoza nestaje. Pri prepoznavanju vodećeg tipa respiratornih poremećaja potrebno je uzeti u obzir da je u velikom broju slučajeva D. n. Ima mješovita patogeneza. Stoga je potrebno pažljivo procijeniti cijeli set kliničkih simptoma, prije svega, karakteristike kratkog daha, čak iu slučajevima kada priroda patologije ne dopušta da se očito pretpostavi kombinaciju različite vrste kršenja ventilacije i izmjene plina. Dakle, vidljivo smanjenje frekvencije i dubine disanja sa čisto opstruktivnim D. n. kod pacijenata sa teškim statusom astmatike može ukazivati na dodatak zatajenja mišića (zbog umora respiratornih mišića) ili, posebno kada dođe do respiratorne aritmije, disfunkcije respiratornog centra zbog hiperkapnije. Obavezno uzeti u obzir prisustvo nadutosti ili ascitesa kod pacijenata sa bronhopulmonalnom patologijom, koji pogoršavaju tok D. n. bilo kojeg porijekla. Tretman pacijenti sa D. n. treba biti sveobuhvatan, uključujući, ako je potrebno, korekciju poremećaja izmjene plina, acidobazne i ravnotežu elektrolita, etiotropna i patogenetska terapija, upotreba simptomatskih sredstava. Sadržaj i red terapeutski efekti određeno uzrokom i brzinom njegovog razvoja. Kod akutne i egzacerbacije kronične respiratorne insuficijencije sa brzim napredovanjem, pacijenti, nakon što im se pruži moguća pomoć na licu mjesta (na primjer, inhalacija kisika, primjena bronhodilatatora), često zahtijevaju intenzivnu njegu u bolničkom okruženju. Svi bolesnici sa akutnim D.N., čiji uzrok i manifestacije nisu otklonjeni na licu mjesta, podliježu obaveznoj hospitalizaciji. u nekim slučajevima započinju sa terapijom kiseonikom (na primjer, s akutnom planinskom bolešću (planinska bolest)) ,
koja je tokom hipoksemije u suštini nadomjesna. U drugim slučajevima, hitna eliminacija uzroka akutnog D. može biti prioritet. (na primjer, brisanje strano tijelo iz respiratornog trakta tokom mehaničke asfiksije (Asphyxia)) ili uticaj na vodeću kariku njegove patogeneze. Patogenetika uključuje davanje bronhodilatatora ili glukokortikoida i bronhija za bronhijalnu opstrukciju, upotrebu respiratornih analetika za depresiju respiratornog centra, sibazona ili morfija (smanjuje i produbljuje disanje) za centrogenu tahipneju, holinomimetika za miastenijsku krizu (vidi gravis mijaste) ,
provođenje ublažavanja bolova kod traume grudnog koša itd. U mnogim slučajevima sa akutnim D. n. neophodna je umjetna ventilacija pluća (vještačka plućna ventilacija) (ALV), na čijoj pozadini se provode druge terapijske mjere. U slučaju akutnog D. n., uzrokovanog povlačenjem jezika (na primjer, kod pacijenata u komi), potrebno je brzo zabaciti glavu pacijenta, istovremeno je ispruživši donja vilica naprijed, što obično eliminira povlačenje jezika; ako je učinak nestabilan, treba postaviti zračni kanal između korijena jezika i zadnji zid grla. Ako se pomoć pruža u nedostatku zračnog kanala ili sredstava za intubaciju dušnika, kao i kod onih koji su zahvaćeni prijelomom donjeg dijela, pacijenta treba uhvatiti prstima i izvaditi iz usta (ako je potrebno popraviti ga ), postavljanje pacijenta u ležeći položaj na stomaku, licem nadole. Liječenje bolesnika s respiratornom komom počinje primjenom mehaničke ventilacije, bez koje je terapija kisikom kontraindicirana zbog opasnosti od zastoja disanja, jer aktivnost respiratornog centra tokom teške hiperkapnije regulisana je niskim pO2 u krvi (refleksno iz karotidnih hemoreceptora). Koriste se gasne mešavine kiseonik-vazduh ili kiseonik-helijum (za bronhijalnu opstrukciju) koje sadrže 40-80% kiseonika. Ako je moguće, koristite visokofrekventnu potpomognutu ventilaciju pozitivnim pritiskom 1-2 atm sa frekvencijom ciklusa od 100-150 po 1 min, uz pomoć kojih se hiperkapnija brže eliminira. Obećavajuće metode za liječenje hipoksije uključuju ekstrakorporalnu oksigenaciju krvi niskog protoka krvi i eritrociteferezu. Provodi se intenzivna terapija osnovne bolesti. U većini slučajeva indikovana je, au slučaju astmatičnog statusa primjena prednizolon hemisukcinata (60-120 mg intrageni). U svrhu detoksikacije i poboljšanja reološka svojstva krv, natrijum hlorid, 5% rastvor glukoze, reopoliglucin (ili hemodez) ubrizgavaju se intravenozno kap po kap ukupne zapremine do 1,5, a u slučaju dehidracije do 2,5 l po danu. Za poboljšanje upotrebe kiseonika u tkivima svakih 6-8 h dodati kokarboksilazu (100-200 mg), citokrom C (15-20 svaki mg); 1-2 se daju intramuskularno ml 1% rastvor riboflavin mononukleotida. Zbog dekompenzirane respiratorne acidoze, 400 se primjenjuje intravenozno. ml 4-5% rastvor natrijum bikarbonata, a za nadoknadu gubitka intracelularnog kalijuma takođe 1-3 G kalijum hlorid ili panangin (10-20 ml) na 400 ml 5% rastvor glukoze sa dodatkom insulina (6-8). Po potrebi se ispiru i stavljaju endotrahealno radi usisavanja sputuma. Terapija se provodi pod kontrolom dinamike pH, pO 2, pCO 2, hematokrita i koncentracije elektrolita u krvi, određujući ove pokazatelje svaka 3-4 h; nakon oporavka od kome - svakih 12 h u roku od 2-3 dana. Pacijenti sa hroničnim D. i. hospitalizirani samo zbog egzacerbacije bolesti iu slučaju progresivne dekompenzacije izmjene plinova ili cirkulacije krvi (s plućnim). provodi stalno vreme u ambulantno okruženje, a ako je liječenje propisao specijalista profila osnovne bolesti (npr. ftizijatar, profesionalni patolog, pulmolog), kontrolira ga. Svi pacijenti sa hroničnom D. n. podliježu kliničkom pregledu uz aktivno praćenje toka bolesti i dinamike tokom liječenja izmijenjenih pokazatelja funkcija vanjskog disanja (vitalni vitalni kapacitet, Votchal-Tiffno test i dr.), a po potrebi i pO 2 i pCO 2 u alveolarnom vazduhu ili u krvi. Adekvatna terapija osnovne bolesti često sputava napredovanje D. n., au nekim slučajevima (na primjer, kod sarkoidoze, kroničnog bronhitisa) dovodi do smanjenja njegovog stupnja. U srcu hronične D. n. Većina pacijenata ima bronhijalnu opstrukciju, čije je uklanjanje ili smanjenje glavni zadatak patogenetski tretman. Potonji se odabire pojedinačno u obliku racionalnog kompleksa za određenog pacijenta, uključujući, ako je potrebno, upotrebu bronhodilatatora, ekspektoransa, posturalne i druge oblike bronhijalne drenaže. Među bronhodilatatorima (Bronhodilatatori) odabire se najefikasniji (na osnovu rezultata dinamike Votchal-Tiffno testa ili indikatora pneumotahometrije) u pojedinačnim dozama, a ne uzrokujući povećanja otkucaje srca i krvni pritisak. Sa jednakom efikasnošću, prednost treba dati lekovima za oralnu primenu (teofedrin, aminofilin u alkoholnim rastvorima itd.) ili u supozitorijama (noću), dozvoljavajući primenu inhalacioni oblici samo za posebne indikacije, na primjer, za ublažavanje napada gušenja, provođenje postupka bronhijalne drenaže, a također i u slučaju smanjenja učinka bronhodilatatora koji se uzima oralno. Ovaj pristup je posljedica čestih štetnih učinaka dugotrajne i česte primjene inhalacijskih adrenergičkih agonista na bronhije i postupnog razvoja tahifilakse kod nekih od ovih lijekova (ovi nedostaci su očigledno manje izraženi kod Beroduala i Atroventa). Broj inhalacija po danu treba ograničiti samo na ono što je potrebno, a ne u apstraktnom načinu kao što je “1 doza 3 puta dnevno”, već vrijeme inhalacije do specifične situacije, na primjer, na periode maksimalno izražene kratkoće daha kod datog pacijenta. U mnogim slučajevima, u pozadini kompleksan tretman Ponekad su dovoljne dvije ili čak jedna inhalacija dnevno (na primjer, samo ujutro ili samo navečer), ne smiju se koristiti svaki dan. Prepisivanje glukokortikoida određuje se pojedinačno, uzimajući u obzir prirodu i tok osnovne bolesti. Njihova stalna (doživotna) upotreba apsolutno je indicirana za pacijente sa opstruktivnom respiratornom insuficijencijom III stepena na pozadini dekompenziranog cor pulmonale ako se stupanj opstrukcije značajno smanji pod utjecajem hormonske terapije. Za ljepljiv sputum propisuju se ekspektoransi. ,
s obzirom na to da se efikasnost refleksnih sredstava (termopsis i dr.) smanjuje kako se razvijaju atrofični procesi u bronhijalnoj sluznici. Procedure posturalne bronhijalne drenaže, koje se propisuju 3 do 1 put dnevno (u zavisnosti od brzine stvaranja sputuma i efikasnosti svake procedure), u velikom broju slučajeva imaju bitan i često pomažu u smanjenju doze bronhodilatatora. Efikasnost postupaka se povećava ako pacijent unaprijed uzima bronhodilatator i vruće alkalne tekućine, poput mlijeka s borjomijem ili sode bikarbone, ili čaja od majčinog mlijeka. U nekim slučajevima, posebne vježbe disanja, izdisaji kroz otpor (na primjer, napuhavanje balon), vibracija grudnog koša, o čemu treba naučiti rođake pacijenta. Svi pacijenti sa hroničnom D. n. ograničeno na vrijednost, prekoračenje koje uzrokuje ili pogoršava otežano disanje; Opterećenja koja uzrokuju cijanozu su neprihvatljiva. Istovremeno, indikovana je dominacija vježbi disanja, odabranih ovisno o vrsti D. n. i njen stepen. Izvođenje vježbi ne smije zamarati pacijenta. Ishrana bolesnika s kroničnom D. n. treba varirati uz obavezan sadržaj u ishrani životinjskih proteina (meso,) i hrane bogate vitaminima (zele, ribizle, jaja, mliječni proizvodi). Štaviše, A, B 2, B 6, C preporučljivo je dodatno propisati pacijentu u obliku vitaminski preparati(pogledajte Vitaminski lijekovi) .
Proizvodi koji uzrokuju zatvor kod pacijenta su isključeni. Da biste izbjegli prepunu želuca, uzimajte male porcije; posljednji obrok je preporučljiv najkasnije do 3 h prije spavanja. U ishrani pacijenata sa dekompenziranim plućnog srca ograničiti sadržaj kuhinjske soli. Terapija kiseonikom za hroničnu D. n. koristi se kod kuće (u obliku inhalacije kisika iz cilindara, jastuci sa kiseonikom) samo tokom perioda pojačane kratkoće daha i cijanoze u mirovanju ili tokom niskog napora (na primjer, nakon jela) kod pacijenata sa stadijumom III respiratorne insuficijencije. U bolnici se radi kod većine pacijenata sa progresijom D. n., međutim, po pravilu se ne koristi, jer iako svaka sesija daje brz i izražen antihipoksični učinak, obično naknadno dovodi do primjetnog povećanja težine stanja pacijenta (vjerojatno je to zbog smanjenja pacijentove adaptacije na hipoksiju). Prognoza zavisi od uzroka i težine D. n. Kod akutne D. n., čiji je uzrok eliminisan, povoljan je; u slučaju respiratorne kome kod pacijenata s kroničnom plućnom patologijom, fatalni ishod. Hronični D. n. kod plućne fibroze, ekstenzivne pneumoskleroze i kod pacijenata sa teškim plućnim emfizemom, u pravilu, ireverzibilnim; poprima progresivni tok, komplikuje se cor pulmonale sa njegovom naknadnom dekompenzacijom, što dovodi do invaliditeta i obično je glavni uzrok smrti. Ovo opravdava primenu transplantacije organa pluća-srce kod teško bolesnih pacijenata sa III stadijumom respiratorne insuficijencije i dekompenziranim plućnim srcem. Karakteristike respiratorne insuficijencije kod djece. Kod djece do D. n. Najčešći uzroci su akutne i hronične bolesti respiratornog sistema, nasljedne hronične bolesti pluća (Kartagenerov sindrom) i respiratorne bolesti. Za akutnu D. n. kod dece može dovesti do stranih tela, poremećaja centralne regulacije disanja usled neurotoksikoze, trovanja, traumatske povrede mozga, kao i povreda grudnog koša. Kod novorođenčadi D. n. razvija se s pneumopatijom, na primjer s bolešću hijalinskih membrana novorođenčadi (vidi Respiratorni distres sindrom novorođenčadi (Respiratorni distres sindrom novorođenčadi)) ,
pneumonija, bronhiolitis, intrakranijalni porođajna trauma, pareza crijeva, dijafragmalne kile pareza dijafragme, urođene mane malformacije srca, respiratornog trakta. Kod djece D. n. razvija brže nego kod odraslih u sličnim situacijama. To je zbog suženosti bronha, sa tendencijom jačeg oticanja zidova bronha i eksudacije, što dovodi do brzog javljanja opstruktivnog sindroma tokom upalnih i alergijske bolesti. Kod djece rane godine a, posebno kod novorođenčadi, respiratorna aritmija se javlja tokom intoksikacije. Slabost respiratornih mišića, visok položaj dijafragme, nedovoljan razvoj elastičnih vlakana u plućnom tkivu i zidovima bronhija kod dojenčadi i djece predškolskog uzrasta uzrokuju relativno manju dubinu disanja, rezerve udisaja i izdisaja u odnosu na odrasle. Stoga se povećana ventilacija postiže ne toliko povećanjem dubine disanja, već povećanjem njegove frekvencije. Potreba za kiseonikom kod dece je veća nego kod odraslih, što je povezano sa intenzivnijim metabolizmom. Stoga kod raznih bolesti, kada se potreba za kiseonikom još više povećava, kod djece se razvija D. n. kod djece brzo dovodi do poremećaja tkivnog disanja, disfunkcije mnogih organa i sistema, prvenstveno centralnog nervnog i kardiovaskularnog. Respiratorna i metabolička acidoza se brzo razvija i dekompenzira .
Za procjenu težine D. n. u pedijatrijskoj praksi, kao i kod odraslih, klasificira se prema stupnju nedostatka zraka. U slučaju respiratorne insuficijencije 1. stepena (blage), otežano disanje se javlja uz lagani fizički napor: u slučaju zatajenja disanja 2. stepena ( umjerene težine) - u mirovanju: u slučaju respiratorne insuficijencije trećeg stepena (teške) - u mirovanju i uz učešće pomoćnih mišića. Dodatno, hipoksična koma se klasifikuje kao respiratorna insuficijencija IV stadijuma (teška). Stepen ozbiljnosti D. n. može se preciznije odrediti promjenama napetosti plinova u arterijskoj krvi (pO 2 i pCO 2) i troškovima energije po jedinici ventilacije. Ako postoje odstupanja u pokazateljima spirografije i pneumotahometrije, ali troškovi energije ostaju normalni, onda treba govoriti o kršenju respiratorne funkcije bez zatajenja disanja. Kliničke manifestacije D. n. kod djece određuju se stepenom njegove težine. U slučaju respiratorne insuficijencije I stepena, čak i manja fizička aktivnost dovodi do otežanog disanja, tahikardije, cijanoze nasolabijalnog trougla, napetosti krila nosa, normalnog krvnog pritiska, pO 2 sniženog na 80-65 mmHg st. Kod drugog stepena respiratorne insuficijencije primećuju se otežano disanje i tahikardija u mirovanju (odnos brzine disanja i pulsa je 1:2,5), cijanoza nasolabijalnog trokuta, bleda koža, povišen krvni pritisak, euforija, anksioznost, a može doći do letargije i hipotenzije mišića. Minutni volumen disanja se povećava na 150-160% normalnog. smanjuje se za 30%, pO 2 - na 64-51 mmHg st., pCO 2 je normalan ili blago povećan (do 46-50 mmHg st.), pH je normalan ili blago smanjen. Prilikom udisanja 40% kisika stanje se značajno poboljšava i plinovi u krvi se vraćaju u normalu. Respiratorna insuficijencija trećeg stepena karakterizira teška otežano disanje. Pomoćna funkcija je uključena u disanje. Primjećuje se respiratorna aritmija, tahikardija, omjer brzine disanja i pulsa je 1:2, krvni tlak je smanjen. Respiratorna aritmija i apneja dovode do smanjenja njene učestalosti. Uočava se bljedilo, akrocijanoza ili opšta cijanoza kože i sluzokože, mramornost kože. Pojavljuje se letargija, letargija i adinamija; pO 2 se smanjuje na 50 mmHg st., pCO 2 raste na 75-100 mmHg st., pH smanjen na 7,25-7,20. Udisanje 40% kiseonika nema pozitivan efekat. U slučaju respiratorne insuficijencije IV stepena (hipoksična koma) nema svijesti, koža je žućkasta, a lice cijanotično, a na udovima su plavičaste ili plavkasto-ljubičaste mrlje. konvulzivno, otvorenih usta (dete dahta za vazduh). Brzina disanja se smanjuje i postaje gotovo normalna ili se čak smanjuje na 8-10 na 1 min zbog produžene apneje. Postoji tahikardija ili , puls je niti, krvni pritisak je naglo snižen ili nije određen, pO 2 ispod 50 mmHg st., pCO 2 više od 100 mmHg st.; pH se smanjuje na 7,15 ili niže. U slučaju razvoja hipokapnije (pCO 2 ispod 35 mmHg st.) zbog hiperventilacije, koja se češće opaža kod djece nego kod odraslih, primjećuju se letargija, bljedilo i suha koža, hipotenzija mišića, tahi- ili bradikardija. alkaloza (pH iznad 7,45), alkalni urin. Kako se hipokapnija povećava, moguća je nesvjestica, za koju se navodi da dovodi do konvulzija. Akutna D. n. bilo koje etiologije i u bilo kojoj dobi je indikacija za hospitalizaciju djeteta. On prehospitalna faza u slučaju respiratorne insuficijencije IV stepena obezbeđuje reanimacija- disanje usta na usta, a doktora hitne pomoći - šire hitan tretman. U slučaju hronične respiratorne insuficijencije I i II stepena, dijete se može liječiti kod kuće; potrebno ako se stanje pogorša. Liječenje ovisi o uzroku D. n. i u svojim osnovnim principima, posebno kod hronične D. n., poklapa se sa terapijske mjere, sprovedena u okviru D. nauke. kod odraslih. U akutnoj opstruktivnoj D. n. Često je potrebno ukloniti sluz (sputum) iz bronhija pomoću električnog usisnog uređaja ili pomoću bronhoskopa. U slučaju respiratorne insuficijencije I i II stepena, uklanja se iskašljavanjem ili električnom usisavanjem nakon njegovog razblaživanja, što se postiže inhalacijom alkalnih rastvora (2% rastvor natrijum bikarbonata), proteolitičkih enzima (kristalni) ili mukolitičkih lekova (acetilcistein). ). Da biste smanjili oticanje bronhijalne sluznice tokom upalnih i alergijskih bolesti, dodajte 12-15 mg hidrokortizon hemisukcinat po inhalaciji. Dekocije bilja inhalacijom i oralno potiču uklanjanje sluzi. Da biste uklonili bronhospazam, smanjite plućna hipertenzija i povećanje diureze, indikovan je aminofilin koji se propisuje za bronhijalnu opstrukciju upalnog porijekla 5-7 mg/kg dnevno oralno i intramuskularno. a za bronhijalnu astmu do 15-20 mg/kg dnevno intramuskularno ili oralno. Terapija kisikom provodi se odmah nakon obnove bronhijalne prohodnosti. Trebalo bi da bude dugoročno, sve dok se D. n. ne eliminiše. U slučaju akutne respiratorne insuficijencije III-IV stepena neophodna je i reanimacija sa dovodom kiseonika preko respiratora, a kada se spontano disanje ponovo uspostavi, metoda spontanog disanja pod pozitivnim pritiskom ili hiperbarična oksigenacija .
U slučaju respiratorne insuficijencije I i II stepena, vlažni kiseonik se dovodi kroz nos, masku ili pod pozitivnim pritiskom. Koristi se 40% kiseonika i to samo u slučaju respiratorne insuficijencije II-III stepena at kratko vrijeme prikazane su veće koncentracije. Djeca sa D.N. potrebno je korigovati acido-bazno stanje u slučaju dekompenzovane respiratorne acidoze intravenskom primenom 4% rastvora natrijum bikarbonata, askorbinske kiseline. U akutnom D. n. Često dolazi do velikog gubitka tečnosti, a da bi se obnovio metabolizam vode i elektrolita, starijoj deci se prepisuje povećana količina tečnosti u vidu pića (voćni napici, sokovi, rastvori glukoze, Borjomi), a maloj deci se propisuju intravenske kapi. rastvora glukoze, reopoliglucina i preparata kalijuma. Kao i odrasli, djeca sa akutnom D. n. B 6, kokarboksilaza, a ponekad i ATP se daju u dozama koje odgovaraju uzrastu. Prognoza je povoljna za upalu pluća, bronhiolitis, sindrom krupa uzrokovanog akutnim respiratornim virusna infekcija, u slučaju aspiracije stranih tijela, napada bronhijalne astme, ako se liječenje provodi na vrijeme D. n. i osnovne bolesti. Za pneumopatiju kod novorođenčadi, trovanja s disfunkcijom respiratornog centra, traumatske ozljede mozga D. n. zavisi od težine osnovne bolesti. Prognoza hronične D. n. s kroničnom upalom pluća s raširenim oštećenjem pluća i sa nasljedne bolesti, javlja se s difuznom pneumosklerozom, nepovoljno, ali uz aktivno liječenje D. n. možda neće napredovati dugo vremena. Bibliografija: Respiratorne bolesti kod djece, ur. S.V. Rachinsky i V.K. Tatochenko, s. 37, M., 1987: Respiratorna insuficijencija, ur. A.I. Ershova, M., 1987, bibliogr.; Zilber A.P. Klinika u anesteziologiji i reanimaciji, str. 74, 220, M., 1984, bibliogr., Kassil V.L. Umjetna ventilacija u intenzivnoj njezi, M., 1987, bibliogr.; Kassil V.L. i Ryabova N.M. Umjetna ventilacija u reanimaciji, M., 1977; Mehanizmi hiperbarične oksigenacije, ur. A.N. Leonova, s. 62, Voronjež, 1986; Negovsky V.A. Eseji o reanimaciji, str. 89, M., 1986; Akutna respiratorna insuficijencija, ur. V.S. Ščelkunov i V.A. Voinova, L., 1986, bibliogr.; Ryabov G.A. kritični uslovi, str. 176, M., 1988; Syke M.K., McNichol M.W. i Campbell E.Ej.M. Respiratorna insuficijencija. iz engleskog, M., 1974, bibliogr. patološko stanje organizma u kojem održavanje normalnog sastava plinova krvi nije osigurano ili se postiže zbog napetosti kompenzacijskih mehanizama vanjskog disanja. Respiratorna insuficijencija, bronhopulmonalna(i. r. bronchopulmonalis; D. n. plućna) - D. n. uzrokovana patološkim procesima u plućima i respiratornom traktu. Hemična respiratorna insuficijencija(i. r. haemica; grčka haima krv) - D. n., nastaje kao rezultat kršenja transporta plinova u krvi. Respiratorna insuficijencija, difuzija- bronhopulmonalna D. n., uzrokovana poremećenom difuzijom plinova kroz alveolokapilarnu membranu zbog njenog zbijanja (pneumoskleroza) ili upalnog edema. Respiratorna insuficijencija, ćelijska(i. r. cellularis) - D. n. povezan sa poremećajem aktivnosti respiratornih enzima; uočeno, na primjer, kod nekih trovanja. Plućna respiratorna insuficijencija(i.r. pulmonalis) - vidi Bronhopulmonalna respiratorna insuficijencija. Respiratorna insuficijencija, neuromišićna(i.r. neuromuscularis) - vidi Neuromuskularna respiratorna insuficijencija. Respiratorna insuficijencija, neuromišićna(i. r. neuromuscularis; sinonim D. n. neuromuscular) - D. n. uzrokovana poremećajem u aktivnosti respiratornih mišića, obično zbog povrede njihove inervacije. Opstruktivno zatajenje disanja(i.r. obstructiva) - bronhopulmonalna D. n., uzrokovana kršenjem bronhijalne prohodnosti. Restriktivna respiratorna insuficijencija(i. r. restriktiva; lat. restriktio restrikcija) - bronhopulmonalni D. n., uzrokovan smanjenjem respiratorne površine pluća kod upale pluća, emfizema, pneumoskleroze, tumora itd. Toradiafragmalna respiratorna insuficijencija(i.r. thoracodiaphragmatica) - D. n., uzrokovana promjenama oblika, pokretljivosti, kapaciteta grudnog koša sa njegovim lezijama, opuštanjem dijafragme ili patoloških procesa u pleuri.
ime:
Respiratorna insuficijencija (RF)– patološko stanje povezano sa nemogućnošću pluća da obezbede potpunu izmenu gasova (apsorpciju kiseonika iz vazduha i uklanjanje ugljen-dioksida) tokom fizičke aktivnosti ili čak u fizičkom mirovanju.
Uzroci respiratorne insuficijencije
Uzrok može biti bilo koja teška ili dugotrajna bolest pluća. Postoji akutna respiratorna insuficijencija koja se javlja u teškim slučajevima akutna bolest(teška pneumonija, bronhiolitis, teški napad bronhijalne astme, povreda grudnog koša, itd.) i hronična respiratorna insuficijencija koja se javlja tokom dugotrajnog (hronične) bolesti pluća ( Hronični bronhitis, bronhijalna astma, plućna tuberkuloza, silikoza i druge "prašne" lezije pluća, deformacije grudnog koša i mnoge druge).
Klasifikacija respiratorne insuficijencije
Ovisno o prirodi bolesti, razlikuju se sljedeće vrste DN:
- akutna respiratorna insuficijencija;
- hronična respiratorna insuficijencija.
Ovisno o etiopatogenetskim faktorima (uzimajući u obzir uzrok respiratornih poremećaja), razlikuju se sljedeće vrste DN:
- bronhopulmonalni DN, koji se dijeli na opstruktivni, restriktivni i difuzijski DN.
- neuromuskularni DN,
- centrogeni DN,
- toradiafragmatični DN.
Ovisno o patogenezi, razlikuju se i sljedeće vrste DN:
- ventilacija DN,
- difuzni DN,
- DN, koji je nastao kao rezultat kršenja ventilacijsko-perfuzijskog odnosa u plućima.
Ovisno o težini, razlikuju se sljedeće vrste kronične DN:
- I stepen – pojava otežanog disanja uz pojačan napor,
- II stepen – pojava otežanog disanja pri tradicionalnom naporu,
- III stepen – pojava kratkoće daha u mirovanju.
Glavni simptom respiratorne insuficijencije je kratak dah – bolan osjećaj nedostatka zraka. S razvojem kronične respiratorne insuficijencije, otežano disanje se javlja prvo pri fizičkom naporu, kako bolest napreduje - uz sve manje vježbanja, a na kraju, pacijent osjeća otežano disanje u mirovanju. Akutna respiratorna insuficijencija može se razviti u periodu od nekoliko minuta do nekoliko dana, a njegova težina je određena težinom osnovne bolesti i brzinom liječenja. medicinsku njegu.
Vanjski znakovi respiratorne insuficijencije mogu uključivati visoka frekvencija i dubina disanja, sivkast ton kože.
Liječenje respiratorne insuficijencije
Liječenje ako se pojave znaci akutnog respiratornog zatajenja hitna žalba kod doktora. Napredovanje ovog stanja može dovesti do smrti. Hronična respiratorna insuficijencija prvenstveno zahtijeva liječenje i prevenciju osnovne bolesti; osim toga, može se koristiti inhalacija kisika, vježbe disanja i mnoge druge metode, koje samo liječnik može odabrati nakon potpunog pregleda pacijenta.
Prevencija respiratorne insuficijencije
Prevencija respiratorne insuficijencije uključuje prevenciju i blagovremeno liječenje osnovna bolest koja uzrokuje ovo stanje.
Članci sa foruma na temu ""
Kriterijumi za respiratornu insuficijenciju ili skala za procenu ARF kod dece???
Ovisno o kompenzaciji smetnji u funkciji vanjskog disanja i razmjene plinova, razlikuju se 4 stupnja akutnog respiratornog zatajenja.
I stepen (kompenzacija) karakteriše pojačano disanje, inspiratorno (sa velikom opstrukcijom) ili ekspiratorno (sa malom opstrukcijom) kratkoća daha, tahikardija i pojačana krvni pritisak, kratak dah je moguć bez narušavanja odnosa između udisaja i izdisaja.
II stepen (subkompenzacija) karakteriše cijanoza i uključivanje pomoćnih mišića u proces disanja.
III stepen (dekompenzacija) karakteriše jaka otežano disanje, iscrpljivanje funkcije respiratornog centra i naizmjenično sa patoloških oblika periodično disanje, bradipneja, aritmija respiratornih pokreta. Postoji izraženo učešće pomoćnih mišića, oštra tahikardija, sniženi krvni tlak, opća cijanoza ili akrocijanoza na pozadini generaliziranog bljedila i mramornosti kože. Svest je pomračena, može doći do napadaja.
IV stepen (hipoksična koma) je kritičan: disanje je retko, konvulzivno, povremeno - apneja, primećuje se generalizovana cijanoza bledog tona kože ili teška akrocijanoza, krvni pritisak pada na nulu, javlja se oštra depresija centra za disanje, do njegova paraliza. Šant-difuzna akutna respiratorna insuficijencija manifestira se klinikom plućnog edema - čuje se veliki broj vlažnih sitnih i srednje mjehurastih hripanja po svim dijelovima grudnog koša, iz dušnika se oslobađa pjenasti ružičasti sputum, otežano disanje, tahikardija, i cijanoza se povećava.
Postoji li privremena neakutna respiratorna insuficijencija? Dijagnostikovana nam je respiratorna insuficijencija 2. faze.
prati neke bolesti: upalu pluća, bronhijalnu astmu, hronični bronhitis
respiratorna insuficijencija se ne dešava sama, već prati neke bolesti: upalu pluća, bronhijalnu astmu, hronični bronhitis.Njegova težina može varirati u zavisnosti od pravilnog lečenja osnovne bolesti
Da li je stadijum II respiratorne insuficijencije sa 17 godina veoma težak?
biti bolestan od nečega generalno nije dobra stvar...
Zatajenje disanja u bilo kojoj dobi je loše. Savjetujem vam da počnete s vježbama laganog disanja, striktno pod nadzorom stručnjaka iz ove oblasti.
već morate živjeti s tim.. Ali ako redovno uzimate inhalacije i uzimate tablete, nećete to ni primijetiti.
Može li respiratorna insuficijencija utjecati na mentalne sposobnosti (ili psihu)?
Pa glavni razlog najvjerovatnije postoji moralni zamor od takvog stanja. ali općenito, nedostatak kisika ima vrlo negativan učinak na funkcioniranje mozga posebno, i cijelog organizma u cjelini. ako krv prestane isporučivati kisik moždanim stanicama, one postupno umiru. rezultat je katastrofalan. Jeste li čuli za fetalnu hipoksiju tokom trudnoće? rezultat je često demencija. pa se leči. I ja sam astmatičar, znam koliko je teško.
nedostatak kiseonika, naravno, utiče na mentalnu aktivnost i brzinu reakcije neurona u mozgu. treba ti aparat za kiseonik. posavjetujte se sa svojim ljekarom o vašim lijekovima - oni sadrže supstance koje depresivno nervni sistem(antihistaminici, ako se ne varam). i dalje uzmi bolovanje i dobro se naspavaj!
prirodno- hipoksija kiseonika mozak... Podmorničari i piloti za takve
propisani su slučajevi “kondenziranog mlijeka na kašičicu”... Ali generalno, bolje je ne dozvoliti da dođete do toga, inače “možete stvarno poludjeti”...
Hipoksija zbog respiratorne insuficijencije utiče i na mentalnu aktivnost. Imam kontra pitanje: zašto svoju astmu ne biste mogli kontrolirati uz pomoć Seretide-Multidisk-a, na primjer, niste probali?
Zbog bolesti.
Respiratorna insuficijencija je patološko stanje u kojem respiratorni organi nisu u stanju da opskrbe tijelo kisikom u potrebnoj količini. U slučaju bilo kakvih povreda koje mogu uzrokovati ovo stanje, pokreću se takozvani kompenzacijski mehanizmi. Održavaju koncentraciju kisika i ugljičnog dioksida u krvi na razini što je moguće bliže normalnoj. Smanjenje ovih mehanizama dovodi do pojave simptoma respiratorne insuficijencije. U pravilu se javlja ako parcijalni tlak kisika u krvi padne ispod 60 mmHg, ili se parcijalni tlak ugljičnog dioksida poveća iznad 45 mmHg. Art.
Za to mogu postojati različiti razlozi. Respiratorna insuficijencija se razvija ne samo u pozadini bolesti pluća, već i nekih drugih sistema ( kardiovaskularni, nervni itd.). Međutim, lanac poremećaja u organizmu, koji je pokrenut nedostatkom kisika, uvijek dovodi do sličnih posljedica.
Prevalencija ovog sindroma u društvu gotovo je nemoguće procijeniti. Ovo stanje može trajati od nekoliko minuta do sati ( akutna respiratorna insuficijencija) do nekoliko mjeseci ili godina ( hronična respiratorna insuficijencija). Prati gotovo sve respiratorna bolest i javlja se sa jednakom učestalošću i kod muškaraca i kod žena. Prema nekim procjenama, broj ljudi koji pate od kronične respiratorne insuficijencije i kojima je potrebno aktivno liječenje u Europi je 80-100 ljudi na 100.000 stanovnika. Bez blagovremenog kvalifikovanu pomoć respiratorna insuficijencija dovodi do brzog iscrpljivanja kompenzacijskih mehanizama i smrti pacijenta.
Anatomija i fiziologija pluća
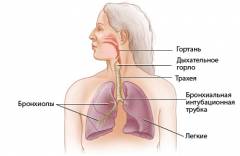 Ljudski respiratorni sistem je skup organa i anatomskih struktura koje osiguravaju proces disanja. Ovaj koncept uključuje ne samo direktan čin udisanja i izdisaja, već i prijenos kisika krvlju do različitih organa i tkiva, te ugljičnog dioksida u pluća. Ovo takođe uključuje proces ćelijskog disanja, tokom kojeg se oslobađa energija za život ćelije. Osim toga, postoje anatomske strukture koje reguliraju funkcioniranje respiratornog sistema. Oni nisu direktno uključeni u razmjenu plinova ili transport kisika, ali su povezani sa normalnim radom sistema u cjelini.
Ljudski respiratorni sistem je skup organa i anatomskih struktura koje osiguravaju proces disanja. Ovaj koncept uključuje ne samo direktan čin udisanja i izdisaja, već i prijenos kisika krvlju do različitih organa i tkiva, te ugljičnog dioksida u pluća. Ovo takođe uključuje proces ćelijskog disanja, tokom kojeg se oslobađa energija za život ćelije. Osim toga, postoje anatomske strukture koje reguliraju funkcioniranje respiratornog sistema. Oni nisu direktno uključeni u razmjenu plinova ili transport kisika, ali su povezani sa normalnim radom sistema u cjelini. U ljudskom respiratornom sistemu mogu se razlikovati sljedeće sekcije:
- gornji respiratorni trakt;
- traheobronhijalno stablo;
- respiratorni mišići;
- respiratorni centar;
- pleuralna šupljina;
- krv.
Gornji respiratorni trakt
Gornji respiratorni trakt obavlja funkciju čišćenja i zagrijavanja zraka. Prilikom prolaska kroz njih, neki patogeni mikroorganizmi se neutraliziraju ili zadržavaju. Ovaj dio respiratornog sistema ima indirektnu ulogu u nastanku respiratorne insuficijencije.Gornji respiratorni trakt uključuje:
- nosna šupljina;
- usnoj šupljini;
- ždrijelo;
- larinksa.
Osim toga, brojne promjene u gornjim respiratornim putevima mogu povećati vjerovatnoću određenih respiratornih bolesti. Na primjer, kada pacijent diše na usta. Zbog toga se zrak slabije čisti, vlaži i zagrijava. Postoji povećana vjerovatnoća da ćete se razboljeti ili, zauzvrat, uzrokovati respiratornu insuficijenciju.
Traheobronhijalno drvo
Traheobronhijalno stablo je skup vazdušnih kanala koji nose vazduh kroz pluća tokom udisanja. Vazduh ulazi redom iz dušnika u glavne bronhije, a odatle u manje bronhije. Na ovom nivou može se pojaviti nekoliko mehanizama za razvoj respiratorne insuficijencije odjednom.Sa anatomske tačke gledišta, pluća se obično dijele na sljedeće dijelove:
- dušnik ( jedna centralna cijev koja se proteže od larinksa u grudnu šupljinu);
- glavni bronhi ( 2 bronha koji distribuiraju vazduh u desna i lijeva pluća);
- plućni režnjevi ( 3 dionice u desno plućno krilo i 2 – lijevo);
- segmenti pluća ( 10 segmenata u desnom plućnom krilu i 8 u lijevom);
- plućno tkivo ( acini).
Alveolarne ćelije obavljaju drugu važna funkcija. Oni luče ono što se naziva plućni surfaktant. Ova supstanca sprečava spontani kolaps ili adheziju zidova alveola. Sa stajališta fizike, smanjuje snagu površinske napetosti.
Respiratorni mišići
Respiratorni mišići su grupe mišića u predjelu grudnog koša koje učestvuju u procesu udisanja. Izdisaj je, za razliku od udisaja, pasivan proces i ne zahtijeva nužno napetost mišića. Ako nema prepreka u disajnim putevima, nakon opuštanja mišića, pluća se sama kolabiraju i zrak izlazi iz grudnog koša.Dvije glavne grupe respiratornih mišića su:
- Interkostalni mišići. Interkostalni mišići su kratki snopovi mišića koji se nalaze koso između susjednih rebara. Kada se skupe, rebra se donekle podižu i zauzimaju horizontalniji položaj. Kao rezultat, povećava se obim grudnog koša i njegov volumen. Plućno tkivo se rasteže, uvlačeći vazduh kroz disajne puteve.
- Dijafragma. Dijafragma je ravan mišić koji se sastoji od nekoliko grupa mišićnih snopova koji se kreću u različitim smjerovima. Nalazi se između grudnog koša i trbušne duplje. U mirovanju dijafragma ima oblik kupole, koja strši prema gore prema grudima. Prilikom udisaja, kupola se spljošti, trbušni organi se lagano pomiču prema dolje, a volumen grudnog koša se povećava. Pošto je pleuralna šupljina zapečaćena, plućno tkivo se proteže zajedno sa dijafragmom. Dolazi do udisanja.
Respiratorni centar
Respiratorni centar je složen sistem nervne celije, čiji se najveći dio nalazi u produženoj moždini ( moždano stablo). To je najviša karika u regulaciji procesa disanja. Ćelije centra imaju automatizam. Ovo podržava proces disanja tokom spavanja i nesvestice.Samo disanje regulirano je specifičnim receptorima. Otkrivaju promjene pH vrijednosti krvi i likvora. Činjenica je da kada se previsoka koncentracija ugljičnog dioksida nakupi u krvi, pH opada ( razvija se acidoza). Receptori to hvataju i prenose signale do respiratornog centra. Odatle komanda ide duž nerava do drugih organa respiratornog sistema ( na primjer, pojačana kontrakcija respiratornih mišića, proširenje bronha itd.). Zbog toga se pojačava ventilacija pluća, a višak ugljičnog dioksida se uklanja iz krvi.
Poremećaji na nivou respiratornog centra remete funkcionisanje čitavog sistema. Čak i ako je automatizam očuvan, adekvatan odgovor respiratornih organa na smanjenje pH može biti poremećen. To uzrokuje tešku respiratornu insuficijenciju.
Pleuralna šupljina
Pleuralna šupljina uglavnom nije dio respiratornog sistema. Ovo je mali razmak između zida grudnog koša i površine pluća. Međutim, patologije u ovom području često dovode do razvoja respiratorne insuficijencije.Sama pleura je vanjska serozna membrana koja prekriva pluća i oblaže grudnu šupljinu iznutra. Sloj membrane koji prekriva plućno tkivo naziva se visceralni, a onaj koji oblaže zidove naziva se parijetalni ( zid). Ovi listovi su zalemljeni zajedno, tako da je prostor koji stvaraju zapečaćen, a pritisak se održava nešto ispod atmosferskog.
Pleura ima dvije glavne funkcije:
- Iscjedak pleuralne tekućine. Pleuralnu tekućinu formiraju posebne ćelije i "podmazuje" unutrašnje površine pleuralnih slojeva. Zbog toga, trenje između pluća i zidova grudnog koša tokom udisaja i izdisaja praktično nestaje.
- Učešće u činu disanja. Čin disanja je proširenje grudnog koša. Sama pluća nemaju mišiće, ali su elastična, pa se šire s grudima. Pleuralna šupljina u u ovom slučaju djeluje kao pufer pritiska. Kako se grudi šire, pritisak u njima opada još niže. To dovodi do istezanja plućnog tkiva i ulazak vazduha u njega.
Krv
Krv obavlja mnoge funkcije u tijelu. Jedan od glavnih je transport kisika i ugljičnog dioksida. Dakle, krv je važna karika u respiratornom sistemu, koja direktno povezuje respiratorne organe sa drugim tkivima tijela.Kiseonik se prenosi krvlju. To su crvena krvna zrnca koja sadrže. Jednom u kapilarnoj mreži pluća, crvena krvna zrnca sudjeluju u procesu izmjene plinova sa zrakom sadržanim u alveolama. Direktan prijenos plinova kroz membranu vrši se skupom posebnih enzima. Tokom udisanja, hemoglobin veže atome kiseonika, pretvarajući se u oksihemoglobin. Ova supstanca ima jarko crvenu boju. Nakon toga, crvena krvna zrnca se prenose u različite organe i tkiva. Tamo, u živim stanicama, oksihemoglobin odustaje od kisika i vezuje se za ugljični dioksid. Formira se jedinjenje koje se zove karboksihemoglobin. On prenosi ugljični dioksid u pluća. Tamo se spoj razgrađuje i ugljični dioksid se oslobađa u izdahnutom zraku.
Dakle, krv također igra ulogu u razvoju respiratorne insuficijencije. Na primjer, broj crvenih krvnih zrnaca i hemoglobina direktno utječu na to koliko kisika određena količina krvi može vezati. Ovaj indikator se naziva kapacitetom krvi za kiseonik. Što više pada nivo crvenih krvnih zrnaca i hemoglobina, brže se razvija respiratorna insuficijencija. Krv jednostavno nema vremena da isporuči potrebnu količinu kiseonika u tkiva. Postoji niz fizioloških pokazatelja koji odražavaju transportne funkcije krvi. Njihovo određivanje je važno za dijagnosticiranje respiratorne insuficijencije.
Sljedeći pokazatelji smatraju se normom:
- Parcijalni pritisak kiseonika– 80 – 100 mm Hg ( mmHg Art.). Odražava zasićenost krvi kiseonikom. Pad ovog pokazatelja ukazuje na hipoksemijsko respiratorno zatajenje.
- Parcijalni pritisak ugljičnog dioksida– 35 – 45 mm Hg. Art. Odražava zasićenost krvi ugljičnim dioksidom. Povećanje ovog pokazatelja ukazuje na hiperkapničnu respiratornu insuficijenciju. Parcijalni pritisak gasova je važno znati za propisivanje terapije kiseonikom i veštačke ventilacije.
- Broj crvenih krvnih zrnaca– 4,0 – 5,1 za muškarce, 3,7 – 4,7 za žene. Norma se može razlikovati ovisno o dobi. Uz nedostatak crvenih krvnih zrnaca, razvija se i pojedinačni simptomi respiratorna insuficijencija se javlja čak i uz normalnu funkciju pluća.
- Količina hemoglobina– 135 – 160 g/l za muškarce, 120 – 140 g/l za žene.
- Indeks boja krv– 0,80 – 1,05. Ovaj indikator odražava zasićenost crvenih krvnih zrnaca hemoglobinom ( Svako crveno krvno zrnce može sadržavati različitu količinu hemoglobina). Modernije metode koriste drugi način za određivanje ovog pokazatelja - SIT ( prosječni sadržaj hemoglobina u pojedinim crvenim krvnim zrncima). Norma je 27 - 31 pikogram.
- Zasićenost krvi kiseonikom– 95 – 98%. Ovaj indikator se određuje pomoću pulsne oksimetrije.
Kompenzacijski mehanizmi hipoksije su:
- tahikardija. ili se javlja povećan broj otkucaja srca kako bi se krv brže pumpala kroz plućnu cirkulaciju. Tada će njegov veći volumen imati vremena da se zasiti kisikom.
- Povećani udarni volumen srca. Osim tahikardije, sami zidovi počinju da se rastežu više, što omogućava da se u jednoj kontrakciji pumpa veći volumen krvi.
- Tahipneja. Tahipneja je pojačano disanje. Čini se da pumpa veću količinu zraka. Time se nadoknađuje nedostatak kiseonika u slučajevima kada neki segment ili režanj pluća nije uključen u proces disanja.
- Angažman pomoćnih respiratornih mišića. Pomoćni mišići, koji su već spomenuti, doprinose bržem i jačem širenju grudnog koša. Tako se povećava volumen vazduha koji ulazi tokom udisanja. Sva četiri navedena mehanizma se aktiviraju u prvim minutama po nastanku hipoksije. Dizajnirani su da kompenzuju akutnu respiratornu insuficijenciju.
- Povećani volumen cirkulirajuće krvi. Pošto se kiseonik prenosi kroz tkiva krvlju, hipoksija se može nadoknaditi povećanjem volumena krvi. Ovaj volumen nastaje iz takozvanih depoa krvi, a to su slezena, jetra i kožni kapilari. Njihovo pražnjenje povećava količinu kiseonika koja se može preneti u tkiva.
- Hipertrofija miokarda. Miokard je srčani mišić koji steže srce i pumpa krv. Hipertrofija je zadebljanje ovog mišića zbog pojave novih vlakana. Ovo omogućava miokardu da radi duže duže, održavajući tahikardiju i povećavajući udarni volumen. Ovaj kompenzacijski mehanizam se razvija tokom mjeseci ili godina bolesti.
- Povećan nivo crvenih krvnih zrnaca u krvi. Osim povećanja volumena krvi općenito, povećava se i sadržaj crvenih krvnih stanica u njoj ( eritrocitoza). Sa njima se povećava i nivo hemoglobina. Zahvaljujući tome, isti volumen krvi može vezati i transportirati veći volumen kisika.
- Adaptacija tkiva. Sama tkiva u organizmu, u uslovima nedostatka kiseonika, počinju da se prilagođavaju novim uslovima. To se izražava u usporavanju ćelijskih reakcija, usporavanju ćelijska dioba. Cilj je smanjiti troškove energije. Glikoliza se također povećava ( razgradnju nakupljenog glikogena) za oslobađanje dodatne energije. Zbog toga pacijenti koji dugo pate od hipoksije gube na težini i slabo dobijaju, uprkos dobroj ishrani.
Dakle, sa stanovišta anatomije i fiziologije, proces disanja je veoma podržan složen sistem. Kod raznih bolesti, poremećaji se mogu javiti na različitim nivoima. Rezultat je uvijek respiratorna insuficijencija s razvojem respiratorne insuficijencije i kisikom gladovanje tkiva.
Uzroci respiratorne insuficijencije
 Kao što je gore spomenuto, respiratorna insuficijencija može imati mnogo različitih uzroka. Obično su to bolesti različitih organa ili tjelesnih sistema koje dovode do poremećaja u radu pluća. Do zatajenja disanja može doći i zbog traume ( glava, grudi) ili u slučaju nesreće ( zaglavi u vazdušnim kanalima). Svaki uzrok ostavlja određeni otisak na patološki proces. Njegova definicija je veoma važna za adekvatan tretman Problemi. Sve manifestacije ovog sindroma mogu se potpuno eliminirati samo uklanjanjem njegovog osnovnog uzroka.
Kao što je gore spomenuto, respiratorna insuficijencija može imati mnogo različitih uzroka. Obično su to bolesti različitih organa ili tjelesnih sistema koje dovode do poremećaja u radu pluća. Do zatajenja disanja može doći i zbog traume ( glava, grudi) ili u slučaju nesreće ( zaglavi u vazdušnim kanalima). Svaki uzrok ostavlja određeni otisak na patološki proces. Njegova definicija je veoma važna za adekvatan tretman Problemi. Sve manifestacije ovog sindroma mogu se potpuno eliminirati samo uklanjanjem njegovog osnovnog uzroka. Zatajenje disanja može nastati u sljedećim situacijama:
- poremećaji centralnog nervnog sistema ( CNS);
- oštećenje respiratornih mišića;
- deformacija grudnog koša;
- opstrukcija disajnih puteva;
- poremećaji na nivou alveola.
Poremećaji centralnog nervnog sistema
Kao što je već spomenuto, glavna karika u regulaciji procesa disanja je respiratorni centar u produženoj moždini. Svaka bolest ili bilo koje patološko stanje koje poremeti njegovo funkcioniranje dovodi do razvoja respiratorne insuficijencije. Ćelije respiratornog centra prestaju adekvatno reagirati na povećanje koncentracije ugljičnog dioksida u krvi i pad razine kisika. Ne postoji posebna naredba koja prolazi kroz živce kako bi se ispravila rastuća neravnoteža. Po pravilu, poremećaji na nivou centralnog nervnog sistema dovode do najtežih tipova respiratorne insuficijencije. Ovo će biti najviše visoki nivo mortalitet.Sljedeće pojave mogu dovesti do oštećenja respiratornog centra u produženoj moždini:
- Predoziranje drogom. Brojne opojne droge ( prvenstveno heroin i drugi opijati) može direktno inhibirati aktivnost respiratornog centra. U slučaju predoziranja, može se smanjiti toliko da brzina disanja padne na 4 - 5 udisaja u minuti ( sa normom 16 – 20 kod odraslih). Naravno, u takvim uslovima organizam ne dobija dovoljno kiseonika. Ugljični dioksid se nakuplja u krvi, ali respiratorni centar ne reagira na povećanje njegove koncentracije.
- Povreda glave. Ozbiljne traume glave mogu uzrokovati direktno oštećenje respiratornog centra. Na primjer, snažnim udarcem u područje ispod okcipitalne izbočine dolazi do oštećenja lubanje oblongata medulla. U većini slučajeva ozbiljne povrede u ovoj oblasti su fatalne. Nervne veze u području respiratornog centra su jednostavno prekinute. Budući da se nervno tkivo najsporije regeneriše, tijelo ne može nadoknaditi takvu štetu. Disanje potpuno prestaje. Čak i ako sam respiratorni centar nije oštećen, nakon ozljede može se razviti cerebralni edem.
- Električna ozljeda. može uzrokovati privremeno "gašenje" respiratornog centra i blokiranje nervnih impulsa. U tom slučaju dolazi do snažnog smanjenja ili potpunog prestanka disanja, što često dovodi do smrti. Samo dovoljno jak strujni udar može dovesti do takvih posljedica ( treći stepen težine električne povrede).
- Oticanje mozga. Cerebralni edem je hitno stanje u kojem se tekućina počinje akumulirati u lubanji. Ona se stisne nervnog tkiva, što dovodi do raznih prekršaja. Najteža opcija je pojava takozvanih matičnih simptoma. Pojavljuju se kada povećana zapremina tečnosti "gura" moždano stablo u foramen magnum. Postoji takozvana hernija moždanog stabla i njegova teška kompresija. To dovodi do poremećaja u radu respiratornog centra i razvoja akutnog respiratornog zatajenja. Osim ozljeda, moždani edem može biti uzrokovan pojačanim, oštećenim sastav proteina krv, nešto. Pravovremeno smanjenje pritiska u lobanji ( lijekovima ili operacijom) sprječava hernijaciju moždanog stabla i respiratornu insuficijenciju.
- Loša cirkulacija u mozgu. U nekim slučajevima respiratorni centar prestaje da radi zbog akutnog zastoja cirkulacije. Ovo se dešava sa razlogom. Može biti hemoragično ( sa rupturom žila) ili ishemijski ( kada je plovilo blokirano). Ako respiratorni centar uđe u područje bez opskrbe krvlju, njegove stanice umiru i prestaju obavljati svoje funkcije. Osim toga, moždana krvarenja ( masivni hematomi) povećati . Rezultat je situacija slična cerebralnom edemu, kada je respiratorni centar komprimiran, iako nema direktnog poremećaja cirkulacije krvi u ovom području.
- Povreda kičme. Centralni nervni sistem uključuje ne samo mozak, već i kičmenu moždinu. Sadrži nervne snopove koji prenose impulse do svih organa. U slučaju povrede cervikalne ili torakalne regije može doći do oštećenja ovih snopova. Tada će se prekinuti veza između respiratornog centra i osnovnih dijelova. Po pravilu, u ovim slučajevima respiratorni mišići otkazuju. Mozak šalje signale na normalnoj frekvenciji, ali oni ne stignu na odredište.
- hipotireoza. naziva se smanjenjem nivoa hormona u krvi ( tiroksina i trijodtironina). Ove supstance regulišu mnoge različite procese u telu. U teškim slučajevima, nervni sistem je zahvaćen. Istovremeno, bioelektrični impuls se lošije prenosi kroz živce. Aktivnost samog respiratornog centra može se direktno smanjiti. Hipotireoza je pak uzrokovana raznim oboljenjima štitne žlijezde ( autoimune, uklanjanje štitne žlijezde bez adekvatne zamjenska terapija, upala žlezde itd.). IN medicinska praksa Ovi uzroci rijetko uzrokuju ozbiljno zatajenje disanja. Adekvatan tretman i normalizacija nivoa hormona brzo otklanja problem.
Oštećenje respiratornih mišića
Ponekad respiratorna insuficijencija može biti uzrokovana problemima na nivou perifernog nervnog sistema i mišićnog sistema. Kao što je gore spomenuto, da bi osiguralo normalan čin disanja, ljudsko tijelo koristi mnogo mišića. Kod brojnih bolesti, možda se ne nose dobro sa svojim funkcijama, unatoč normalnom funkcioniranju respiratornog centra. Mišićima dolazi impuls, ali njihova kontrakcija nije dovoljno jaka da savlada pritisak u grudima i proširi pluća. Ovaj razlog respiratorna insuficijencija je prilično rijetka u medicinskoj praksi, ali se teško liječi.Glavni uzroci slabosti respiratornih mišića su sljedeće bolesti:
- Botulizam. je toksična zarazna bolest uzrokovana unosom takozvanog botulinum toksina u organizam. Ova supstanca je jedan od najmoćnijih otrova na svijetu. Inhibira aktivnost motoričkih nerava na nivou kičmene moždine, a također blokira prijenos bioelektričnih impulsa od živca do mišića ( blokada acetilkolinskih receptora). Zbog toga se respiratorni mišići ne kontrahuju i disanje prestaje. U ovom slučaju govorimo samo o akutnoj respiratornoj insuficijenciji. Sličan mehanizam razvoja ovog sindroma može se uočiti i kod nekih drugih zaraznih bolesti ( , ).
- Guillain-Barreov sindrom. Ovu bolest karakterizira upala kičmenih, kranijalnih i perifernih živaca s poremećenom provodljivošću impulsa. Razlog je napad tijela na vlastite ćelije zbog kvara. imunološki sistem. U jednoj od varijanti toka bolesti postepeno se razvija respiratorna insuficijencija. To se događa zbog tromosti respiratornih mišića i poremećaja njihove inervacije. Bez adekvatnog liječenja može doći do potpunog respiratornog zastoja.
- Duchenneova mišićna distrofija. Ovu bolest karakterizira postupno odumiranje mišićnih vlakana. Uzrok je urođeni defekt u genu koji kodira protein u mišićnim stanicama. Prognoza za Duchenneovu mišićnu distrofiju je nepovoljna. Pacijenti tokom života pate od respiratorne insuficijencije uzrokovane slabošću respiratornih mišića. Napreduje sa godinama i dovodi do smrti pacijenta u 2. – 3. deceniji života.
- Myasthenia gravis. Ova bolest je autoimune prirode. Tijelo stvara antitijela na vlastito mišićno tkivo i timusnu žlijezdu. Zbog toga, u generaliziranim oblicima, pacijenti osjećaju slabost respiratornih mišića. At savremenim metodama Kada se liječi, rijetko dovodi do smrti, ali se određeni simptomi javljaju.
- Predoziranje mišićnim relaksansima. Miorelaksanti su grupa lijekova čije je glavno djelovanje opuštanje mišića i smanjenje njihovog tonusa. Najčešće se koriste tokom hirurških operacija kako bi se hirurgu olakšao rad. U slučaju slučajnog predoziranja lijekovima s miorelaksirajućim učinkom, može se smanjiti i tonus respiratornih mišića. Zbog toga će postati nemoguće duboko udahnuti ili će disanje potpuno prestati. U tim slučajevima uvijek će se razviti akutna respiratorna insuficijencija.
Deformitet grudnog koša
U nekim slučajevima uzrok respiratorne insuficijencije je promjena oblika grudnog koša. Može biti posljedica ozljede ili kongenitalna anomalija razvoj. U ovom slučaju govorimo o kompresiji pluća ili kršenju integriteta grudnog koša. Ovo sprečava da se plućno tkivo normalno širi kada se respiratorni mišići skupljaju. Kao rezultat toga, maksimalni volumen zraka koji pacijent može udahnuti je ograničen. Zbog toga se razvija respiratorna insuficijencija. Najčešće je kronična i može se ispraviti operacijom.Uzroci respiratorne insuficijencije koji se odnose na oblik i integritet grudnog koša uključuju:
- Kifoskolioza. Kifoskolioza je jedna od varijanti zakrivljenosti kičmenog stuba. Ako se javlja na nivou grudi, može uticati na proces disanja. Rebra su jednim krajem pričvršćena za pršljenove, pa teška kifoskolioza ponekad mijenja oblik grudnog koša. Ovo ograničava maksimalnu dubinu udisaja ili ga čini bolnim. Neki pacijenti razvijaju kroničnu respiratornu insuficijenciju. Istovremeno, kada je kralježnica zakrivljena, može doći do uklještenja korijena živaca, što će utjecati na funkcioniranje respiratornih mišića.
- Pneumotoraks. Pneumotoraks je nakupljanje zraka u pleuralnoj šupljini. Nastaje zbog rupture plućnog tkiva ili ( češće) zbog povrede grudnog koša. Pošto je ova šupljina normalno zaptivena, vazduh brzo počinje da se uvlači. Kao rezultat toga, kada pokušate da udahnete, grudi se šire, ali pluća na zahvaćenoj strani se ne rastežu i ne uvlače zrak. Pod utjecajem vlastite elastičnosti, plućno tkivo kolabira, a pluća se isključuju iz procesa disanja. Pojavljuje se akutna respiratorna insuficijencija, koja bez kvalificirane pomoći može dovesti do smrti pacijenta.
- Pleuritis. odnosi se na niz bolesti respiratornog sistema kod kojih dolazi do upale pleure. Najčešće se respiratorna insuficijencija razvija s takozvanim eksudativnim pleuritisom. Kod takvih pacijenata tečnost se nakuplja između slojeva pleure. Komprimuje pluća i sprečava ih da se napuni vazduhom tokom udisanja. Pojavljuje se akutna respiratorna insuficijencija. Osim tečnosti u pleuralnoj šupljini, pacijenti koji su imali pleuritis mogu imati i drugi problem s disanjem. Činjenica je da nakon slijeganja upalni proces ponekad fibrinski “mostovi” ostaju između parijetalne i visceralne pleure. Oni takođe sprečavaju da se plućno tkivo normalno širi prilikom udisanja. U takvim slučajevima razvija se kronična respiratorna insuficijencija.
- Torakoplastika. Takozvani operacija, u kojoj se pacijentu uklanja nekoliko rebara u terapeutske svrhe. Ranije je ova metoda bila prilično široko korištena u liječenju. Sada tome rjeđe pribjegavaju. Nakon torakoplastike, volumen prsnog koša može se neznatno smanjiti. Njeni pokreti disanja također smanjuju amplitudu. Sve to smanjuje volumen maksimalnog dubokog udaha i može dovesti do simptoma kronične respiratorne insuficijencije.
- Kongenitalni deformitet grudnog koša. Kongenitalni deformitet rebara, prsne kosti ili torakalne regije može biti uzrokovan raznim razlozima. Najčešći su genetske bolesti dijete, infekcija ili uzimanje određenih lijekovi tokom . Nakon rođenja, stepen respiratorne insuficijencije kod djeteta zavisi od težine malformacije. Što je manji volumen grudnog koša, to je stanje pacijenta teže.
- Rahitis. - Ovo dječja bolest uzrokovane nedostatkom u organizmu. Bez ove supstance, proces mineralizacije kostiju je poremećen. Postaju mekši i mijenjaju oblik kako dijete raste. Kao rezultat toga, do adolescencija Grudi su često deformisani. To smanjuje njegov volumen i može dovesti do kronične respiratorne insuficijencije.
Opstrukcija disajnih puteva
Opstrukcija dišnih puteva je najčešći uzrok akutnog respiratornog zatajenja. U ovom slučaju ne govorimo samo o ulasku stranog tijela, već io bolestima kod kojih se dišni putevi mogu blokirati na različitim nivoima. Najčešće se to događa zbog oštre kontrakcije glatkih mišića ili jak otok sluznica. Ako lumen respiratornog trakta nije potpuno blokiran, tada tijelo još neko vrijeme može primiti određenu količinu kisika. Potpuna blokada dovodi do ( zaustavljanje disanja) i smrt u roku od 5 – 7 minuta. Dakle, akutna respiratorna insuficijencija zbog blokade dišnih puteva predstavlja direktnu prijetnju životu pacijenta. Pomoć se mora pružiti odmah.U ovu grupu spadaju i brojne bolesti koje predstavljaju nešto manju opasnost. To su plućne patologije kod kojih dolazi do deformacije bronha. Kroz sužene i djelimično zarasle praznine prolazi samo dio potrebne količine zraka. Ako se ovaj problem ne može ispraviti operacijom, pacijent dugo vremena pati od hronične respiratorne insuficijencije.
Razlozi koji uzrokuju suženje ili zatvaranje lumena dišnih puteva uključuju:
- Spazam laringealnih mišića. Spazam laringealnih mišića ( laringospazam) je refleksna reakcija koja se javlja kao odgovor na neke vanjske podražaje. Uočava se, na primjer, kod takozvanog "suvog utapanja". Osoba se utopi u vodi, ali se mišići grkljana skupljaju, zatvarajući pristup dušniku. Kao rezultat, osoba se guši, iako voda ne ulazi u pluća. Nakon vađenja utopljenika iz vode, potrebno je koristiti lijekove koji opuštaju mišiće ( antispazmodici) za obnavljanje dovoda zraka u pluća. Slična zaštitna reakcija može se pojaviti i kao odgovor na udisanje iritirajućih toksičnih plinova. Sa spazmom laringealnih mišića mi pričamo o tome o akutnom respiratornom zatajenju, koje predstavlja direktnu opasnost po život.
- Laringealni edem. Oticanje larinksa može biti posljedica alergijske reakcije ( Quinckeov edem, anafilaktički šok) ili kao rezultat ulaska u larinks patogenih mikroorganizama. Pod uticajem hemijskih medijatora povećava se propusnost vaskularnih zidova. Tečni dio krvi napušta vaskularni krevet i akumulira se u mukoznoj membrani. Potonji nabubri, djelomično ili potpuno blokirajući lumen larinksa. U ovom slučaju se razvija i akutna respiratorna insuficijencija, koja ugrožava život pacijenta.
- Ulazak stranog tijela. Ulazak stranog tijela u respiratorni trakt ne uzrokuje uvijek akutnu respiratornu insuficijenciju. Sve zavisi od nivoa na kojem su vazdušni prolazi blokirani. Ako je lumen larinksa ili dušnika blokiran, tada zrak praktično ne ulazi u pluća. Ako strano tijelo prođe kroz dušnik i zaustavi se u lumenu užeg bronha, tada se disanje ne zaustavlja u potpunosti. Pacijent refleksno kašlje, pokušavajući otkloniti problem. Jedan od segmenata pluća može se sačuvati i isključiti iz čina disanja ( atelektaza). Ali drugi segmenti će obezbediti razmenu gasa. Zatajenje disanja se također smatra akutnim, ali ne dovodi do smrti tako brzo. Prema statistikama, blokada dišnih puteva najčešće se javlja kod djece ( prilikom udisanja malih predmeta) i kod odraslih tokom obroka.
- Prijelom hrskavice larinksa. Prijelom hrskavice larinksa posljedica je jakog udarca u područje grla. Deformacija hrskavice rijetko dovodi do potpune okluzije lumena larinksa ( može se uspostaviti zbog pratećeg edema). Češće dolazi do suženja disajnih puteva. U budućnosti ovaj problem moraju se riješiti kirurškim putem, inače će pacijent patiti od kronične respiratorne insuficijencije.
- Kompresija dušnika ili bronhija izvana. Ponekad sužavanje lumena traheje ili bronhija nije direktno povezano sa respiratornim sistemom. Neke formacije koje zauzimaju prostor u grudima mogu komprimirati dišne puteve bočno, smanjujući njihov klirens. Ova vrsta respiratorne insuficijencije nastaje kada ( limfni čvorovi se povećavaju, stiskajući bronhije), tumori medijastinuma, velike aorte. U tim slučajevima, da bi se obnovila respiratorna funkcija, potrebno je eliminirati formaciju ( najčešće hirurški). U suprotnom se može povećati i potpuno blokirati lumen bronha.
- Cistična fibroza. - Ovo kongenitalna bolest, u kojem se previše viskozne sluzi oslobađa u lumen bronha. Ne pročišćava grlo i, kako se akumulira, postaje ozbiljna prepreka prolazu vazduha. Ova bolest se javlja kod djece. Pate od hronične respiratorne insuficijencije različitim stepenima, uprkos stalnoj upotrebi lijekova koji razrjeđuju i pospješuju iskašljavanje.
- Bronhijalna astma. Najčešće je nasljedne ili alergijske prirode. Riječ je o oštrom suženju bronha malog kalibra pod utjecajem vanjskog ili unutrašnji faktori. U teškim slučajevima razvija se akutna respiratorna insuficijencija, što može dovesti do smrti pacijenta. Upotreba bronhodilatatora obično ublažava napad i vraća normalnu ventilaciju.
- Bronhiektazije pluća. U plućima se respiratorna insuficijencija razvija u kasnijim stadijumima bolesti. Prvo, dolazi do patološkog širenja bronha i stvaranja infektivnog žarišta u njemu. S vremenom kronični upalni proces dovodi do zamjene mišićno tkivo i epitel zidova na vezivno tkivo ( peribronhijalna skleroza). Istovremeno, lumen bronha se jako sužava, a volumen zraka koji može proći kroz njega se smanjuje. Zbog toga se razvija hronična respiratorna insuficijencija. Kako se bronhi sve više sužavaju, tako se smanjuje i respiratorna funkcija. U ovom slučaju govorimo o klasičan primjer hronična respiratorna insuficijencija, koju liječnici teško liječe i može postepeno napredovati.
- Bronhitis. Kod bronhitisa istovremeno dolazi do pojačanog lučenja sluzi i razvoja upalnog otoka sluznice. Najčešće je ovaj proces privremen. Pacijent razvija samo neke simptome respiratorne insuficijencije. Samo teški kronični bronhitis može dovesti do sporo progresivne peribronhijalne skleroze. Tada će nastupiti hronična respiratorna insuficijencija.
Poremećaji na nivou alveola
Poremećaji izmjene plinova na nivou alveola vrlo su čest uzrok respiratorne insuficijencije. Razmjena plinova koja se ovdje događa može biti poremećena zbog mnogih različitih patoloških procesa. Najčešće su alveole ispunjene tekućinom ili obrasle vezivnim tkivom. U oba slučaja izmjena plinova postaje nemoguća i tijelo pati od nedostatka kisika. Ovisno o specifičnoj bolesti koja zahvaća plućno tkivo, može se razviti i akutna i kronična respiratorna insuficijencija.Bolesti koje remete razmenu gasova u alveolama su:
- Upala pluća. Pneumonija je najčešća bolest koja pogađa alveole. Glavni razlog njihovog nastanka je ulazak patogenih mikroorganizama koji uzrokuju upalni proces. Neposredni uzrok respiratorne insuficijencije je nakupljanje tekućine u alveolarnim vrećicama. Ova tečnost prodire kroz zidove proširenih kapilara i akumulira se u zahvaćenom području. U tom slučaju, tokom udisanja, zrak ne ulazi u dijelove ispunjene tekućinom i ne dolazi do izmjene plina. Budući da je dio plućnog tkiva isključen iz procesa disanja, dolazi do zastoja disanja. Njegova težina direktno ovisi o tome koliko je opsežna upala.
- Pneumoskleroza. naziva se zamjena normalnih respiratornih alveola vezivnim tkivom. Nastaje kao rezultat akutnih ili kroničnih upalnih procesa. Tuberkuloza i pneumokonioza mogu dovesti do pneumoskleroze ( “zaprašenost” pluća razne supstance ), produžena upala pluća i mnoge druge bolesti. U ovom slučaju govorimo o kroničnom respiratornom zatajenju, a njegova težina ovisit će o tome koliki je volumen pluća sklerotičan. Za ovo ne postoji efikasan tretman, jer je proces nepovratan. Najčešće, osoba pati od kronične respiratorne insuficijencije do kraja života.
- Alveolitis. Kod alveolitisa govorimo o upali alveola. Za razliku od upale pluća, ovdje upala nije posljedica infekcije. Javlja se prilikom udarca toksične supstance, autoimune bolesti ili u pozadini bolesti drugih unutrašnje organe (jetra itd.). Zatajenje disanja, kao i kod upale pluća, uzrokovano je oticanjem zidova alveola i punjenjem njihove šupljine tekućinom. Često se alveolitis na kraju razvije u pneumosklerozu.
- Plućni edem. Plućni edem je hitno stanje u kojem se velika količina tekućine brzo nakuplja u alveolama. Najčešće se to događa zbog poremećaja u strukturi membrana koje odvajaju kapilarno korito od šupljine alveola. Tečnost curi kroz membranu barijere u suprotnom smeru. Može postojati nekoliko razloga za ovaj sindrom. Najčešći je porast pritiska u plućnoj cirkulaciji. To se događa s plućnom embolijom, određenim srčanim oboljenjima i kompresijom limfnih žila kroz koje inače teče dio tekućine. Uz to, uzrok plućnog edema može biti kršenje normalnog proteinskog ili staničnog sastava krvi ( osmotski pritisak je poremećen i tečnost se ne zadržava u kapilarnom sloju). Pluća se brzo pune toliko da se dio pjenaste tekućine oslobađa na . Naravno, više ne govorimo ni o kakvoj razmjeni gasa. Kod plućnog edema uvijek se javlja akutna respiratorna insuficijencija, koja ugrožava život pacijenta.
- Respiratorni distres sindrom. At ovaj sindrom oštećenje pluća je složeno. Respiratorna funkcija poremećen je zbog upale, oslobađanja tečnosti u šupljinu alveola, proliferacije ( ćelijska proliferacija). Istovremeno dolazi do stvaranja surfaktanta i kolapsa cjeline plućnih segmenata. Kao rezultat, dolazi do akutnog respiratornog zatajenja. Od pojave prvih simptoma ( , pojačano disanje) teška deprivacija kisika može potrajati nekoliko dana, ali proces obično napreduje brže. Respiratorni distres sindrom nastaje prilikom udisanja toksičnih plinova, septički šok (akumulacija u krvi velika količina i njih), akutni ( zbog oslobađanja enzima pankreasa u krv).
- Uništavanje plućnog tkiva. Kod nekih bolesti dolazi do razaranja plućnog tkiva sa stvaranjem voluminoznih šupljina koje nisu uključene u proces disanja. Kod uznapredovale tuberkuloze, na primjer, dolazi do topljenja ( kazeozne nekroze) zidovi alveola. Nakon smirivanja infektivnog procesa ostaju velike šupljine. Oni su ispunjeni vazduhom, ali ne učestvuju u procesu disanja, jer pripadaju „mrtvom prostoru“. Također, uništavanje plućnog tkiva može se primijetiti tokom gnojnih procesa. Pod određenim uslovima može se formirati gnoj. Tada, čak i nakon što se ova šupljina isprazni, u njoj se više ne formiraju normalne alveole i ona neće moći da učestvuje u procesu disanja.
Vrste respiratorne insuficijencije
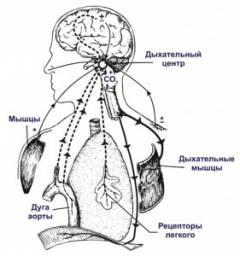 Respiratorna insuficijencija je stanje koje se javlja u različitim patološkim procesima i raznih razloga. S tim u vezi, pojednostaviti rad ljekara i drugo efikasan tretman Predloženo je nekoliko klasifikacija. Oni opisuju patološki proces prema razni kriterijumi i pomoći da se bolje razumije šta se dešava pacijentu.
Respiratorna insuficijencija je stanje koje se javlja u različitim patološkim procesima i raznih razloga. S tim u vezi, pojednostaviti rad ljekara i drugo efikasan tretman Predloženo je nekoliko klasifikacija. Oni opisuju patološki proces prema razni kriterijumi i pomoći da se bolje razumije šta se dešava pacijentu. IN različite zemlje Postoje različite klasifikacije respiratorne insuficijencije. To se objašnjava malo drugačijom taktikom pomoći. Međutim, generalno, kriterijumi su svuda isti. Vrste patološkog procesa određuju se postupno tokom dijagnostičkog procesa i indiciraju se prilikom formulisanja konačne dijagnoze.
Postoje sljedeće klasifikacije respiratorne insuficijencije:
- klasifikacija prema brzini razvoja procesa;
- klasifikacija prema fazi razvoja bolesti;
- klasifikacija prema težini;
- klasifikacija prema poremećaju ravnoteže gasa;
- klasifikacija prema mehanizmu nastanka sindroma.
Klasifikacija prema brzini razvoja procesa
Ova klasifikacija je možda osnovni. Sve slučajeve respiratorne insuficijencije dijeli na dvije velike vrste - akutne i kronične. Ove se vrste jako razlikuju jedna od druge kako po uzrocima, simptomima i liječenju. Obično nije teško razlikovati jednu vrstu od druge čak i tokom inicijalnog pregleda pacijenta.Dvije glavne vrste respiratorne insuficijencije imaju sljedeće karakteristike:
- Akutna respiratorna insuficijencija karakteriše iznenadna pojava. Može se razviti tokom nekoliko dana, sati, a ponekad i minuta. Ova vrsta je gotovo uvijek opasna po život. U takvim slučajevima, kompenzacijski sistemi tijela nemaju vremena da se uključe, pa je pacijentima potrebna hitna pomoć intenzivnu terapiju. Ova vrsta respiratorne insuficijencije može se uočiti kod mehaničke traume grudnog koša, začepljenja disajnih puteva stranim tijelima itd.
- Za hroničnu respiratornu insuficijenciju Naprotiv, karakterističan je spori progresivni tok. Razvija se tokom mnogo mjeseci ili godina. Tipično, može se primijetiti kod pacijenata sa hronične bolesti pluća, kardiovaskularni sistem, krv. Za razliku od akutni proces ovdje gore spomenuti kompenzacijski mehanizmi počinju uspješno raditi. Oni vam omogućavaju da smanjite negativan efekat nedostatak kiseonika. Ako se pojave komplikacije, liječenje je neučinkovito ili bolest napreduje, kronični tok može postati akutni s prijetnjom po život.
Klasifikacija prema fazama razvoja bolesti
Ova klasifikacija se ponekad koristi u dijagnozi akutnog respiratornog zatajenja. Činjenica je da se u većini slučajeva, kada je disanje oštećeno, u tijelu dolazi do niza uzastopnih promjena. Podijeljeni su u 4 glavne faze ( faze), od kojih svaki ima svoje simptome i manifestacije. Pravilno definisana faza patološkog procesa omogućava efikasniju medicinsku negu, pa ova klasifikacija ima praktičnu primenu.U razvoju akutnog respiratornog zatajenja razlikuju se sljedeće faze:
- početna faza . U početnoj fazi možda neće biti svijetle kliničke manifestacije. Bolest je prisutna, ali se ne osjeća u mirovanju, jer gore spomenuti kompenzacijski mehanizmi počinju djelovati. U ovoj fazi oni nadoknađuju nedostatak kiseonika u krvi. Uz malu fizičku aktivnost može doći do kratkog daha i pojačanog disanja.
- Subkompenzirana faza. U ovoj fazi kompenzacijski mehanizmi počinju da se iscrpljuju. Kratkoća daha se javlja čak i u mirovanju, a disanje je teško obnoviti. Pacijent zauzima položaj koji uključuje dodatne respiratorne mišiće. Tokom napada kratkog daha, usne mogu poplaviti, pojaviti se vrtoglavica, a broj otkucaja srca može se povećati.
- Dekompenzirana faza. Kod pacijenata u ovoj fazi kompenzacijski mehanizmi su iscrpljeni. Nivo kiseonika u krvi se značajno smanjuje. Bolesnik zauzima prisilni položaj, mijenjajući koji uzrokuje jak napad kratkog daha. Može se pojaviti psihomotorna agitacija, koža i sluzokože imaju izraženu plavu nijansu. Krvni pritisak pada. U ovoj fazi neophodna je hitna medicinska pomoć za održavanje disanja putem lijekova i posebnih manipulacija. Bez takve pomoći, bolest brzo prelazi u terminalnu fazu.
- Terminalna faza. U terminalnoj fazi prisutni su gotovo svi simptomi akutnog respiratornog zatajenja. Stanje pacijenta je veoma teško zbog snažnog smanjenja nivoa kiseonika u arterijskoj krvi. Može doći do gubitka svijesti ( do kome), lepljiv hladan znoj, plitko i ubrzano disanje, slab puls ( filiform). Krvni pritisak pada na kritične vrijednosti. Zbog akutnog nedostatka kiseonika, uočavaju se ozbiljni poremećaji u radu drugih organa i sistema. Najtipičnije su anurije ( nedostatak mokrenja zbog prestanka bubrežne filtracije) i hipoksemijski cerebralni edem. Nije uvijek moguće spasiti pacijenta u ovom stanju, čak i ako se poduzmu sve mjere reanimacije.
Klasifikacija prema težini
Ova klasifikacija je neophodna za procjenu težine stanja pacijenta. To direktno utječe na taktiku liječenja. Teškim pacijentima se više propisuje radikalne metode, dok kod lakših oblika nema direktne opasnosti po život. Klasifikacija se zasniva na stepenu zasićenosti arterijske krvi kiseonikom. Ovo je objektivan parametar koji zaista odražava stanje pacijenta, bez obzira na razloge koji su uzrokovali respiratornu insuficijenciju. Za utvrđivanje ovaj indikator Radi se pulsna oksimetrija.Na osnovu težine, razlikuju se sljedeće vrste respiratorne insuficijencije:
- Prvi stepen. Parcijalni pritisak kiseonika u arterijskoj krvi kreće se od 60 do 79 mmHg. Art. Prema podacima pulsne oksimetrije, to odgovara 90–94%.
- Drugi stepen. Parcijalni pritisak kiseonika – od 40 do 59 mm Hg. Art. ( 75 – 89% normalnog).
- Treći stepen. Parcijalni pritisak kiseonika je manji od 40 mm Hg. Art. ( manje od 75%).
Klasifikacija prema poremećaju ravnoteže gasa
Kod respiratorne insuficijencije bilo kojeg porijekla dolazi do niza tipičnih patoloških promjena. Oni se temelje na kršenju normalnog sadržaja plinova u arterijskom i venska krv. Upravo ta neravnoteža dovodi do pojave glavnih simptoma i predstavlja prijetnju životu pacijenta.Respiratorna insuficijencija može biti dva tipa:
- Hipoksemična. Ovaj tip uključuje smanjenje parcijalnog tlaka kisika u krvi. To dovodi do gladovanja tkiva kroz mehanizme opisane gore. Ponekad se naziva i respiratorna insuficijencija tipa 1. Razvija se u pozadini teške upale pluća, sindroma akutnog respiratornog distresa i plućnog edema.
- Hypercapnic. Kod hiperkapnične respiratorne insuficijencije ( drugi tip) vodeće mjesto u razvoju simptoma zauzima nakupljanje ugljičnog dioksida u krvi. Nivo kisika može čak ostati normalan, ali simptomi se i dalje pojavljuju. Ova vrsta respiratorne insuficijencije naziva se i ventilacija. Najčešći uzroci su opstrukcija disajnih puteva, depresija respiratornog centra i slabost respiratornih mišića.
Klasifikacija prema mehanizmu nastanka sindroma
Ova klasifikacija je direktno povezana sa uzrocima respiratorne insuficijencije. Činjenica je da se za svaki od razloga navedenih u odgovarajućem odjeljku, sindrom razvija prema vlastitim mehanizmima. U ovom slučaju, liječenje bi trebalo biti usmjereno posebno na patološke lance ovih mehanizama. Najviša vrijednost ova klasifikacija je za reanimatore koji treba da obezbede hitna pomoć u kritičnim uslovima. Stoga se koristi uglavnom u vezi s akutnim procesima.Prema mehanizmu nastanka akutnog respiratornog zatajenja razlikuju se sljedeće vrste:
- Central. Samo ime sugerira da je respiratorna insuficijencija nastala zbog poremećaja u radu respiratornog centra. U ovom slučaju, oni će se boriti protiv uzroka koji utiče na centralni nervni sistem ( uklanjanje toksina, obnavljanje cirkulacije krvi itd.).
- Neuromuscular. Ova vrsta kombinira sve razloge koji remete provođenje impulsa duž nerava i njihov prijenos do respiratornih mišića. U tom slučaju odmah se propisuje umjetna ventilacija. Aparat privremeno zamjenjuje mišiće za disanje kako bi doktori dali vremena da riješe problem.
- Thoradiaphragmatic I. Ova vrsta respiratorne insuficijencije povezana je sa strukturnim abnormalnostima koje dovode do elevacije dijafragme ili izobličenja grudnog koša. U slučaju povrede može biti potrebno hirurška intervencija. Umjetna ventilacija neće biti efikasna.
- Opstruktivno. Ova vrsta se javlja iz svih razloga koji dovode do poremećaja protoka zraka kroz respiratorni trakt ( oticanje larinksa, ulazak stranog tela itd.). Strano tijelo se hitno uklanja ili se daju lijekovi za brzo ublažavanje otoka.
- Restriktivno. Ova vrsta je možda najteža. Kada zahvati samo plućno tkivo, njegova rastezljivost je poremećena i razmjena gasova je prekinuta. Javlja se kod plućnog edema, upale pluća, pneumoskleroze. Strukturna oštećenja na ovom nivou je vrlo teško otkloniti. Često takvi pacijenti kasnije pate od kronične respiratorne insuficijencije tijekom cijelog života.
- Perfuzija. Perfuzija je cirkulacija krvi u određenom dijelu tijela. U ovom slučaju dolazi do respiratorne insuficijencije zbog činjenice da krv iz nekog razloga ne ulazi u pluća u potrebnoj količini. Razlog može biti gubitak krvi iz krvnih sudova koji idu od srca do pluća. Kiseonik u potpunosti ulazi u pluća, ali se razmjena gasova ne dešava u svim segmentima.
Simptomi akutnog respiratornog zatajenja
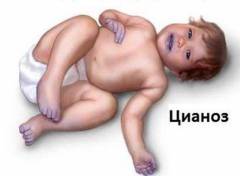 Simptomi akutne respiratorne insuficijencije karakteriziraju se prilično brzo pojavljivanje i povećanje. Patološki proces brzo napreduje. Od pojave prvih simptoma do stvaranja direktne opasnosti po život pacijenta može proći od nekoliko minuta do nekoliko dana. U principu, mnogi od uočenih simptoma karakteristični su i za kroničnu respiratornu insuficijenciju, ali se manifestiraju drugačije. Zajednički za oba slučaja su znaci hipoksemije ( smanjen nivo kiseonika u krvi). Simptomi bolesti koja je uzrokovala probleme s disanjem će se razlikovati.
Simptomi akutne respiratorne insuficijencije karakteriziraju se prilično brzo pojavljivanje i povećanje. Patološki proces brzo napreduje. Od pojave prvih simptoma do stvaranja direktne opasnosti po život pacijenta može proći od nekoliko minuta do nekoliko dana. U principu, mnogi od uočenih simptoma karakteristični su i za kroničnu respiratornu insuficijenciju, ali se manifestiraju drugačije. Zajednički za oba slučaja su znaci hipoksemije ( smanjen nivo kiseonika u krvi). Simptomi bolesti koja je uzrokovala probleme s disanjem će se razlikovati. Moguće manifestacije akutnog respiratornog zatajenja su:
- pojačano disanje;
- povećan broj otkucaja srca;
- gubitak svijesti;
- snižavanje krvnog pritiska;
- dispneja;
- paradoksalni pokreti grudnog koša;
- kašalj;
- učešće pomoćnih respiratornih mišića;
- oticanje vena na vratu;
- strah;
- plavi kože;
- zaustavljanje disanja.
Pojačano disanje
Pojačano disanje ( tahipneja) je jedan od kompenzacijskih mehanizama. Pojavljuje se kada je plućno tkivo oštećeno, dišni putevi su djelimično začepljeni ili suženi, ili je bilo koji segment isključen iz procesa disanja. U svim ovim slučajevima smanjuje se volumen zraka koji ulazi u pluća pri udisanju. Zbog toga se povećava nivo ugljičnog dioksida u krvi. Hvataju ga posebni receptori. Kao odgovor, respiratorni centar počinje češće slati impulse respiratornim mišićima. To dovodi do pojačanog disanja i privremenog uspostavljanja normalne ventilacije.Kod akutnog respiratornog zatajenja, trajanje ovog simptoma kreće se od nekoliko sati do nekoliko dana ( zavisno od konkretne bolesti). Na primjer, ako je larinks otečen, disanje može postati brže za samo nekoliko minuta ( kako se otok povećava), nakon čega će se potpuno zaustaviti ( pri zatvaranju lumena larinksa). Kod pneumonije ili eksudativnog pleuritisa, disanje postaje češće jer se tečnost nakuplja u alveolama ili pleuralnoj šupljini. Ovaj proces može potrajati nekoliko dana.
U nekim slučajevima, pojačano disanje se možda neće primijetiti. Naprotiv, postepeno se smanjuje ako je uzrok oštećenje respiratornog centra, slabost respiratornih mišića ili poremećena inervacija. Tada kompenzacijski mehanizam jednostavno ne radi.
Povećan broj otkucaja srca
kardiopalmus ( tahikardija) može biti posljedica povećanog pritiska u plućnoj cirkulaciji. Krv se zadržava u žilama pluća, a da bi je progurala, srce počinje da se steže češće i jače. Drugi poremećaji srčanog ritma ( , ) može se uočiti ako su uzrok respiratorne insuficijencije srčani problemi. Tada se kod pacijenata mogu otkriti drugi znakovi srčane patologije ( i sl.).Gubitak svijesti
Gubitak svijesti je posljedica hipoksemije. Što je niži sadržaj kiseonika u krvi, to lošije rade raznih organa i sistemi. Gubitak svijesti nastaje kada je centralni nervni sistem uskraćen za kiseonik. Mozak se jednostavno isključuje jer više nije u stanju održavati osnovne vitalni znaci. Ako je uzrok akutnog respiratornog zatajenja privremena pojava ( na primjer, teški napad bronhijalne astme), tada se svijest vraća sama od sebe nakon uspostavljanja normalnog disanja ( opuštanje glatkih mišića bronha). To se obično dešava u roku od nekoliko minuta. Ako je uzrok ozljeda, plućni edem ili drugi problemi koji ne mogu tako brzo nestati, pacijent može umrijeti bez povratka svijesti. Ponekad se javlja i takozvani hiperkapnički sindrom. Uz to, dolazi do gubitka svijesti povećan sadržaj ugljični dioksid u arterijskoj krvi.Smanjen krvni pritisak
Visok krvni pritisak ( ) u plućnoj cirkulaciji često se kombinuje sa nizak krvni pritisak (hipotenzija) - u velikom. To se objašnjava zadržavanjem krvi u žilama pluća zbog spore izmjene plinova. Kada se mjeri konvencionalnim tonometrom, detektira se umjereno smanjenje krvnog tlaka.dispneja
Kratkoća daha ( dispneja) je poremećaj ritma disanja u kojem osoba ne može vratiti svoju normalnu frekvenciju dugo vremena. Čini se da gubi kontrolu nad vlastitim disanjem i nije u stanju da duboko udahne. Pacijent se žali na nedostatak zraka. Tipično, napad nedostatka daha izaziva fizički napor ili jake emocije.Kod akutne respiratorne insuficijencije, dispneja brzo napreduje i normalno disanje se možda neće vratiti bez medicinske pomoći. Ovaj simptom može imati različite mehanizme nastanka. Na primjer, s iritacijom respiratornog centra, otežano disanje će biti povezano s nervnom regulacijom, a sa srčanim oboljenjima - s povećanim pritiskom u žilama plućne cirkulacije.
Paradoksalni pokreti grudnog koša
U određenim situacijama, kod pacijenata sa respiratornom insuficijencijom, mogu se uočiti asimetrični respiratorni pokreti grudnog koša. Na primjer, jedno od pluća možda uopće ne učestvuje u procesu disanja ili zaostaje za drugim plućima. Nešto rjeđe možete primijetiti situaciju u kojoj se grudi gotovo ne podižu tokom udisanja ( amplituda je smanjena), i kada dubok udah stomak otiče. Ova vrsta disanja naziva se trbušnim i također ukazuje na prisutnost određene patologije.Asimetrični pokreti grudnog koša mogu se uočiti u sljedećim slučajevima:
- kolaps pluća;
- pneumotoraks;
- masivan pleuralni izliv na jednoj strani;
- jednostrane sklerotične promjene ( uzrokuju kroničnu respiratornu insuficijenciju).
Kašalj
Kašalj je jedan od odbrambeni mehanizmi respiratornog sistema. Javlja se refleksno kada su dišni putevi blokirani na bilo kom nivou. Ulazak stranog tijela, nakupljanje sputuma ili grč bronhiola izaziva iritaciju nervnih završetaka u sluznici. To dovodi do kašlja, koji bi trebao očistiti disajne puteve.Dakle, kašalj nije direktan simptom akutne respiratorne insuficijencije. Samo često prati razloge koji su ga izazvali. Ovaj simptom se opaža kod bronhitisa, upale pluća, pleuritisa ( bolan kašalj), napad astme itd. Na komandu respiratornog centra javlja se kašalj, pa ako je respiratorna insuficijencija uzrokovana problemima sa nervnim sistemom, ovaj refleks se ne javlja.
Zahvaćenost pomoćnih respiratornih mišića
Pored osnovnih respiratornih mišića o kojima smo gore govorili, in ljudsko tijelo Postoje i brojni mišići koji pod određenim uslovima mogu povećati ekspanziju grudnog koša. Obično ovi mišići obavljaju druge funkcije i ne učestvuju u procesu disanja. Međutim, nedostatak kisika kod akutne respiratorne insuficijencije prisiljava pacijenta da uključi sve kompenzacijske mehanizme. Kao rezultat, angažuje dodatne mišićne grupe i povećava volumen udisaja.Pomoćni respiratorni mišići uključuju sljedeće mišiće:
- stepenice ( prednji, srednji i zadnji);
- subklavijski;
- pectoralis minor;
- sternokleidomastoid ( sternokleidomastoidni);
- ekstenzori kičme ( paketi koji se nalaze u torakalna regija );
- anterior serratus.
Oticanje vena na vratu
Oticanje vena na vratu posledica je stagnacije krvi u vratu veliki krug cirkulaciju krvi Ovaj simptom se može pojaviti i kod jakog disanja i kod. U prvom slučaju razvija se na sljedeći način. By raznih razloga Nema izmjene plinova između zraka u alveolama i krvi u kapilarama. Krv se počinje nakupljati u plućnoj cirkulaciji. Desni dijelovi srca, koji ga tamo pumpaju, se šire i pritisak u njima raste. Ako problem ne nestane, dolazi do stagnacije u velikim venama koje vode do srca. Od njih su vene na vratu najpovršnije, pa je njihovo oticanje najlakše uočiti.Strah
Vrlo čest, iako subjektivan, simptom akutnog nedostatka je strah ili, kako pacijenti ponekad kažu, “strah od smrti”. IN medicinska literatura naziva se i respiratorna panika. Ovaj simptom je uzrokovan izrečeni prekršaj disanje, neuspjeh normalnog srčanog ritma, gladovanje mozga kisikom. Općenito, pacijent osjeća da nešto nije u redu u tijelu. Kod akutne respiratorne insuficijencije ovaj osjećaj prelazi u anksioznost, kratkotrajnu psihomotornu agitaciju ( osoba počinje da se kreće mnogo i oštro). Na primjer, pacijenti koji su se ugušili nečim počinju da se hvataju za grlo i brzo pocrvene. Osjećaj straha i uzbuđenja zamjenjuje se gubitkom svijesti. To je uzrokovano teškim gladovanjem kiseonika centralnog nervnog sistema.Strah od smrti je simptom koji je više karakterističan za akutnu respiratornu insuficijenciju. Za razliku od kroničnog, ovdje do prestanka disanja dolazi naglo i pacijent to odmah primijeti. Kod kronične respiratorne insuficijencije, gladovanje tkiva kisikom se sporo razvija. Različiti kompenzacijski mehanizmi mogu dugo vremena održavati prihvatljive razine kisika u krvi. Stoga se ne javlja iznenadni strah od smrti i uzbuđenje.
Plava promena boje kože
Cijanoza ili plava promjena boje kože direktna je posljedica respiratorne insuficijencije. Ovaj simptom se javlja zbog nedostatka kisika u krvi. Najčešće plavi dijelovi tijela koji se snabdijevaju manjim žilama i koji su najudaljeniji od srca. Plava promjena boje vrhova prstiju ruku i nogu, kože na vrhu nosa i ušiju naziva se akrocijanoza ( od grčkog - plavetnilo udova).Cijanoza se možda neće razviti kod akutne respiratorne insuficijencije. Ako je opskrba krvi kisikom potpuno smanjena, tada koža prvo postaje blijeda. Ako se pacijentu ne pomogne, može umrijeti prije plave faze. Ovaj simptom karakterističan je ne samo za poremećaje disanja, već i za niz drugih bolesti kod kojih se kisik slabo prenosi u tkiva. Najčešći su zatajenje srca i niz krvnih bolesti ( anemija, snižen nivo hemoglobina).
Bol u prsima
Bol u grudima nije neophodan simptom respiratorne insuficijencije. Činjenica je da samo plućno tkivo nema receptore za bol. Čak i ako je značajan dio pluća uništen tokom tuberkuloze ili plućnog apscesa, respiratorna insuficijencija će se pojaviti bez ikakvog bol.Bolesnici sa stranim tijelom se žale na bol ( grebe osjetljivu sluzokožu traheje i bronhija). Također oštra bol pojavljuje se s pleuritisom i svim upalnim procesima koji zahvaćaju pleuru. Ova serozna membrana je, za razliku od samog plućnog tkiva, dobro inervirana i vrlo osjetljiva.
Takođe, pojava bola u grudima može biti povezana sa nedostatkom kiseonika za ishranu srčanog mišića. Kod teškog i progresivnog respiratornog zatajenja može doći do nekroze miokarda ( ). Osobe sa... su posebno sklone takvom bolu. Njihove arterije koje opskrbljuju srčani mišić već su sužene. Respiratorna insuficijencija dodatno narušava ishranu tkiva.
Zaustavljanje disanja
Zaustavljanje disanja ( apneja) je najviše karakterističan simptom, čime se završava razvoj akutnog respiratornog zatajenja. Bez vanjske medicinske pomoći, kompenzacijski mehanizmi se iscrpljuju. To dovodi do opuštanja respiratornih mišića, depresije respiratornog centra i na kraju do smrti. Međutim, treba imati na umu da prestanak disanja ne znači smrt. Pravovremene mjere reanimacije mogu vratiti pacijenta u život. Zbog toga se apneja klasifikuje kao simptom.Svi gore navedeni simptomi su spoljni znaci akutna respiratorna insuficijencija, koju može otkriti ili sam pacijent ili druga osoba tokom površnog pregleda. Većina ovih znakova nije karakteristična samo za respiratornu insuficijenciju već se javlja i kod drugih patološka stanja, nije u vezi sa respiratornim sistemom. Više pune informacije informacije o stanju pacijenta omogućavaju dobijanje podataka iz opšteg pregleda. O njima će se detaljno govoriti u odjeljku posvećenom dijagnozi respiratorne insuficijencije.
Simptomi kronične respiratorne insuficijencije
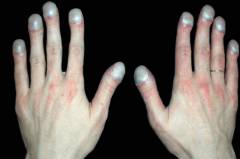 Simptomi kronične respiratorne insuficijencije djelomično se poklapaju sa znacima akutnog procesa. Međutim, ovdje postoje neke posebnosti. Određene promjene u tijelu koje su uzrokovane produženim ( mjeseci, godine) nedostatak kiseonika. Ovdje se mogu razlikovati dvije velike grupe simptoma. Prvi su znaci hipoksije. Drugi su simptomi bolesti koje najčešće uzrokuju kroničnu respiratornu insuficijenciju.
Simptomi kronične respiratorne insuficijencije djelomično se poklapaju sa znacima akutnog procesa. Međutim, ovdje postoje neke posebnosti. Određene promjene u tijelu koje su uzrokovane produženim ( mjeseci, godine) nedostatak kiseonika. Ovdje se mogu razlikovati dvije velike grupe simptoma. Prvi su znaci hipoksije. Drugi su simptomi bolesti koje najčešće uzrokuju kroničnu respiratornu insuficijenciju. Znakovi hipoksije kod kronične respiratorne insuficijencije:
- "Bubanj" prsti. Takozvani bubanj prsti pojavljuju se kod ljudi koji već dugi niz godina pate od respiratorne insuficijencije. Nizak sadržaj kisika u krvi i visok sadržaj ugljičnog dioksida opuštaju koštano tkivo u zadnjoj falangi prstiju. Zbog toga se krajevi prstiju na rukama šire i zgušnjavaju, a sami prsti počinju nalikovati na batake. Ovaj simptom se može primijetiti i kod hronični problemi sa srcem.
- Nokti u obliku satnih naočala. Uz ovaj simptom, nokti postaju okrugli i poprimaju oblik kupole ( središnji dio nokatne ploče se uzdiže). To se događa zbog promjena u strukturi subjekta koštanog tkiva, koji su gore pomenuti. „Prsti bubnjeva“ se mogu javiti bez karakterističnih noktiju, ali nokti u obliku satnog stakla se uvek razvijaju na proširenim falangama prstiju. To jest, čini se da jedan simptom „zavisi“ od drugog.
- Akrocijanoza. Plava boja kože kod kroničnog zatajenja srca ima svoje karakteristike. Plavo-ljubičasta nijansa kože u ovom slučaju bit će izraženija nego u akutnom procesu. To je zbog dugotrajnog nedostatka kisika. Za to vrijeme već su se razvile strukturne promjene u samoj kapilarnoj mreži.
- Ubrzano disanje. Osobe sa hroničnom srčanom insuficijencijom imaju ubrzano i plitko disanje. To se događa zbog smanjenja vitalnog kapaciteta pluća. Da bi se krv napunila istom količinom kiseonika, telo mora da pravi više pokreta disanja.
- Povećan umor. Zbog konstantnog gladovanje kiseonikom mišići ne mogu obavljati normalnu količinu posla. Smanjuje im se snaga i izdržljivost. Tokom godina bolesti, osobe s kroničnom srčanom insuficijencijom mogu početi gubiti mišićnu masu. Često ( ali ne uvek) izgledaju mršavo i njihova tjelesna težina je smanjena.
- CNS simptomi. Centralni nervni sistem takođe prolazi kroz određene promene u uslovima dugotrajnog gladovanja kiseonikom. neuroni ( moždane ćelije) ne nose tako dobro s raznim funkcijama, što može rezultirati brojnim uobičajeni simptomi. To je prilično uobičajeno. Može nastati ne samo zbog nervni poremećaji, ali i zbog napada otežanog disanja, koji se u težim slučajevima javljaju i u snu. Pacijent se često budi i plaši se da zaspi. Manje uobičajeni simptomi od strane centralnog nervnog sistema su konstantno drhtanje ruku.
Simptomi bolesti koje najčešće uzrokuju kroničnu respiratornu insuficijenciju:
- Promjena oblika grudi. Ovaj simptom se opaža nakon ozljeda, torakoplastike, bronhiektazija i nekih drugih patologija. Najčešće, kod kronične respiratorne insuficijencije, grudi se donekle šire. Ovo je dijelom kompenzacijski mehanizam dizajniran za povećanje kapaciteta pluća. Rebra idu više horizontalno ( normalno idu od kičme prema naprijed i malo prema dolje). Grudi postaju više zaobljeni, a ne spljošteni sprijeda i pozadi. Ovaj simptom se često naziva bačvasta prsa.
- Lepršanje krila nosa. Kod bolesti praćenih djelomičnom blokadom respiratornog trakta, krila nosa su uključena u čin disanja. Šire se dok udišete i kolabiraju dok izdišete, kao da pokušavate uvući više zraka.
- Povlačenje ili ispupčenje interkostalnih prostora. Koža u interkostalnom prostoru se ponekad može koristiti za procjenu volumena pluća ( u odnosu na zapreminu grudi). Na primjer, kod pneumoskleroze ili atelektaze, plućno tkivo kolabira i postaje gušće. Zbog toga će doći do određenog povlačenja u interkostalnim prostorima i supraklavikularnim jamama. Kod jednostranog oštećenja tkiva, ovaj simptom se opaža na zahvaćenoj strani. Ispupčenje interkostalnih prostora je manje uobičajeno. Može ukazivati na prisustvo velikih karijesa ( kaverna) V plućnog tkiva, koji ne učestvuju u procesu razmjene gasa. Zbog prisustva čak i jedne tako velike šupljine, koža u međurebarnim prostorima može lagano izbočiti pri udisanju. Ponekad se ovaj simptom opaža kod eksudativnog pleuritisa. Tada se samo donji prostori ispupčuju ( tečnost se skuplja pod uticajem gravitacije u donjem delu pleuralne šupljine).
- dispneja. Ovisno o bolesti koja je uzrokovala respiratornu insuficijenciju, otežano disanje može biti ekspiratorno i inspiratorno. U prvom slučaju će se produžiti vrijeme izdisaja, au drugom - vrijeme udisaja. U odnosu na hroničnu respiratornu insuficijenciju, otežano disanje se često smatra simptomom koji ukazuje na težinu bolesti. Kod blaže verzije, otežano disanje se javlja samo u slučaju jakog fizičkog napora. U teškim slučajevima, čak i podizanje pacijenta iz sjedećeg položaja i dugotrajno mirovanje može uzrokovati napad nedostatka zraka.
Dijagnoza respiratorne insuficijencije
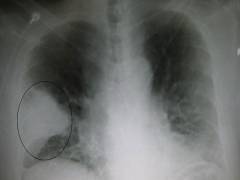 Dijagnosticiranje respiratorne insuficijencije na prvi pogled izgleda prilično jednostavan proces. Na osnovu analize simptoma i pritužbi, liječnik već može suditi o prisutnosti problema s disanjem. Međutim, dijagnostički proces je zapravo složeniji. Neophodno je ne samo identificirati samu respiratornu insuficijenciju, već i odrediti stupanj njegove težine, mehanizam razvoja i uzrok njegovog nastanka. Samo u tom slučaju će se prikupiti dovoljno podataka za potpuno efikasno liječenje pacijenta.
Dijagnosticiranje respiratorne insuficijencije na prvi pogled izgleda prilično jednostavan proces. Na osnovu analize simptoma i pritužbi, liječnik već može suditi o prisutnosti problema s disanjem. Međutim, dijagnostički proces je zapravo složeniji. Neophodno je ne samo identificirati samu respiratornu insuficijenciju, već i odrediti stupanj njegove težine, mehanizam razvoja i uzrok njegovog nastanka. Samo u tom slučaju će se prikupiti dovoljno podataka za potpuno efikasno liječenje pacijenta. Obično se sve dijagnostičke procedure provode u bolnici. Bolesnike pregledaju ljekari opće prakse, pulmolozi ili drugi specijalisti, ovisno o uzroku respiratorne insuficijencije ( hirurzi, specijalisti za infektivne bolesti itd.). Pacijenti sa akutnom respiratornom insuficijencijom se obično šalju direktno na intenzivnu njegu. U ovom slučaju, potpune dijagnostičke mjere se odgađaju dok se stanje pacijenta ne stabilizira.
Sve dijagnostičke metode mogu se podijeliti u dvije grupe. Prvi uključuje opšte metode, čiji je cilj utvrđivanje stanja pacijenta i otkrivanje samog respiratornog zatajenja. Druga grupa uključuje laboratorijske i instrumentalne metode koje pomažu u otkrivanju određene bolesti koja je postala osnovni uzrok problema s disanjem.
Glavne metode koje se koriste u dijagnostici respiratorne insuficijencije su:
- fizički pregled pacijenta;
- spirometrija;
- određivanje gasnog sastava krvi.
Fizikalni pregled pacijenta
Fizikalni pregled pacijenta je skup dijagnostičkih metoda koje ljekar koristi prilikom inicijalnog pregleda pacijenta. Daju površnije informacije o stanju pacijenta, ali na osnovu ovih informacija dobar specijalista može odmah predložiti tačnu dijagnozu.Fizički pregled pacijenta sa respiratornom insuficijencijom uključuje:
- Opšti pregled grudnog koša. Prilikom pregleda grudnog koša, doktor obraća pažnju na amplitudu respiratornih pokreta, stanje kože u međurebarnim prostorima i oblik grudnog koša u cjelini. Svaka promjena može ukazivati na uzrok vaših problema s disanjem.
- Palpacija. Palpacija je osjećaj tkiva. Za dijagnosticiranje uzroka insuficijencije dojke važno je povećanje aksilarnih i subklavijskih limfnih čvorova ( za tuberkulozu, dr infektivnih procesa ). Osim toga, ovom metodom se može procijeniti integritet rebara ako je pacijent primljen nakon ozljede. Oni takođe palpiraju trbušne duplje za određivanje konzistencije jetre i drugih unutrašnjih organa. Ovo može pomoći u određivanju osnovnog uzroka respiratorne insuficijencije.
- Percussion. Perkusija je „tapkanje“ prstima po grudnoj šupljini. Ova metoda je vrlo informativna u dijagnostici bolesti respiratornog sistema. Preko gustih formacija, perkusioni zvuk će biti tup, ne tako glasan kao preko normalnog plućnog tkiva. Tupost se utvrđuje u slučaju apscesa pluća, upale pluća, eksudativni pleuritis, fokalna pneumoskleroza.
- Auskultacija. Auskultacija se izvodi stetoskopom ( slušalac). Lekar pokušava da otkrije promene u disanju pacijenta. Dolaze u nekoliko vrsta. Na primjer, kada se tečnost nakuplja u plućima ( otok, upala pluća) možete čuti vlažne hripe. Sa deformacijom bronha ili sklerozom, postojat će odgovarajuće teško disanje i tišina ( područje skleroze nije ventilirano i ne može se stvarati buka).
- Merenje pulsa. Mjerenje pulsa je obavezan postupak, jer vam omogućava procjenu rada srca. Puls se može povećati zbog visokog pulsa ili ako je uključen kompenzacijski mehanizam ( tahikardija).
- Merenje brzine disanja. Brzina disanja je važan parametar, što omogućava klasifikaciju respiratorne insuficijencije. Ako je disanje ubrzano i plitko, onda govorimo o kompenzacijskom mehanizmu. Ovo se opaža u mnogim slučajevima akutnog nedostatka i gotovo uvijek kod kroničnog nedostatka. Brzina disanja može dostići 25 - 30 u minuti, a norma je 16 - 20. Ako postoje problemi sa respiratornim centrom ili respiratornim mišićima, naprotiv, disanje se usporava.
- Merenje temperature. Temperatura može porasti uz akutnu respiratornu insuficijenciju. Najčešće se to događa zbog upalnih procesa u plućima ( pneumonija, akutni bronhitis). Hronična respiratorna insuficijencija rijetko je praćena groznicom.
- Merenje krvnog pritiska. Krvni pritisak može biti nizak ili visok. Bit će ispod normalnog u stanjima šoka. Tada lekar može posumnjati na akutni respiratorni distres sindrom, težak alergijska reakcija. Visok krvni pritisak može ukazivati na početni plućni edem, koji je uzrok akutne respiratorne insuficijencije.
Spirometrija
Spirometrija je instrumentalna metoda eksterni pregled disanja, koji omogućava prilično objektivnu procjenu stanja respiratornog sistema pacijenta. Najčešće se daje dijagnostička metoda koristi se u slučajevima kronične respiratorne insuficijencije za praćenje koliko brzo bolest napreduje.Spirometar je mali uređaj opremljen cijevi za disanje i posebnim digitalnim senzorima. Pacijent izdiše u cijev, a uređaj bilježi sve glavne pokazatelje koji mogu biti korisni za dijagnozu. Dobiveni podaci pomažu u pravilnoj procjeni stanja pacijenta i propisivanju efikasnijeg liječenja.
Koristeći spirometriju, možete procijeniti sljedeće pokazatelje:
- vitalni kapacitet pluća;
- zapremina prinudnog ( poboljšano) izdisaj u prvoj sekundi;
- Tiffno indeks;
- vršna brzina izdisaja vazduha.
Određivanje gasnog sastava krvi
Ova dijagnostička metoda je poslednjih godina je postala široko rasprostranjena zbog lakoće analize i visoke pouzdanosti rezultata. Na prst pacijenta stavlja se poseban uređaj opremljen spektrofotometrijskim senzorom. Čita podatke o stepenu zasićenosti krvi kiseonikom i daje rezultat u procentima. Ova metoda je glavna u procjeni težine respiratorne insuficijencije. Apsolutno nije opterećujuće za pacijente, ne uzrokuje bol ili neugodnost i nema kontraindikacije.Kod pacijenata sa respiratornom insuficijencijom u krvnim pretragama mogu se pojaviti sljedeće promjene:
- Leukocitoza. leukocitoza ( nivo gore) najčešće govori o akutnom bakterijskom procesu. Biće izraženo kod bronhiektazija i umereno kod pneumonije. To često rezultira povećanjem broja ubodnih ćelija ( pomak formule leukocita ulijevo).
- Povećanje brzine sedimentacije eritrocita ( ESR) . je također pokazatelj upalnog procesa. Može rasti ne samo tokom infekcija respiratornog trakta, već i tokom niza autoimunih procesa ( upala zbog sarkoidoze).
- Eritrocitoza. Povećanje nivoa crvenih krvnih zrnaca češće se opaža kod kronične respiratorne insuficijencije. U ovom slučaju govorimo o kompenzatorna reakcija, što je gore pomenuto.
- Povećani nivoi hemoglobina. Obično se opaža istovremeno s eritrocitozom i ima isto porijeklo ( kompenzacioni mehanizam).
- Eozinofilija. Povećana količina u leukocitna formula sugerira da su bili uključeni imunološki mehanizmi. Eozinofilija se može uočiti kod bronhijalne astme.
- Znakovi imunoinflamatornog sindroma. Postoji niz tvari koje ukazuju na znakove akutnog upalnog procesa različitog porijekla. Na primjer, kod upale pluća može se primijetiti povećanje seromukoida, fibrinogena, sijalične kiseline, C-reaktivnog proteina i haptoglobina.
- Povećanje hematokrita. Hematokrit je omjer ćelijske mase krvi i njene tečne mase ( plazma). Zbog viši nivo eritrocita ili leukocita, hematokrit se obično povećava.
Analiza urina
Analiza urina rijetko daje specifične informacije vezane za respiratornu insuficijenciju. Kod toksičnog bubrega, koji se može razviti kao komplikacija akutnog procesa, u mokraći se mogu pojaviti stupaste epitelne stanice i crvena krvna zrnca. U uslovima šoka, količina izlučenog urina može biti znatno smanjena ( oligurija), ili bubrežna filtracija potpuno prestaje ( anurija).Radiografija
Rendgen je jeftin i prilično informativan način za pregled organa prsne šupljine. Prepisuje se većini pacijenata sa akutnom respiratornom insuficijencijom. Pacijenti sa hronični tok bolesti to rade redovno kako bi se na vrijeme otkrile komplikacije ( upala pluća, formiranje itd.).On rendgenski snimak Kod pacijenata sa respiratornom insuficijencijom mogu se otkriti sljedeće promjene:
- Zatamnjenje plućnog režnja. U radiografiji, tamno područje je svjetlije područje slike ( kako bjelje boje, to je gušća formacija na ovom mjestu). Ako zamračenje traje samo jedno plućni režanj, ovo može ukazivati na upalu pluća ( posebno ako se proces javlja u donjem režnju), kolaps plućnog tkiva.
- Potamnjenje lezije u plućima. Zatamnjenje jedne specifične lezije može ukazivati na prisustvo apscesa na toj lokaciji ( ponekad čak možete uočiti liniju koja pokazuje nivo tečnosti u apscesu), fokalna pneumoskleroza ili žarište kazeozne nekroze kod tuberkuloze.
- Završeno zamućenje pluća . Jednostrano zatamnjenje jednog pluća može ukazivati na pleuritis, opsežnu upalu pluća ili plućni infarkt zbog začepljenja žile.
- Mrak u oba plućna krila. Zamračenje u oba pluća najčešće ukazuje na opsežnu pneumosklerozu, plućni edem i respiratorni distres sindrom.
Bakteriološka analiza sputuma
Bakteriološka analiza testiranje sputuma preporučuje se svim pacijentima s akutnim ili kroničnim respiratornim zatajenjem. Činjenica je da obilna proizvodnja sputuma ( posebno sa nečistoćama gnoja) ukazuje na aktivnu reprodukciju patogena u respiratornom traktu. Da bi se propisao efikasan tretman, uzima se uzorak sputuma i iz njega se izoluje mikroorganizam koji je izazvao bolest ili komplikaciju. Ako je moguće, sastavlja se antibiogram. Ovo je studija koja traje nekoliko dana. Njegova svrha je da utvrdi osjetljivost bakterije na različite. Na osnovu rezultata antibiograma možete propisati najviše efikasan lek, koji će brzo pobijediti infekciju i poboljšati stanje pacijenta.Bronhoskopija
Bronhoskopija je prilično kompleksna metoda studija u kojoj se posebna kamera ubacuje u lumen bronha. Najčešće se koristi u slučajevima kronične respiratorne insuficijencije za pregled sluznice dušnika i velikih bronha. Kod akutne respiratorne insuficijencije bronhoskopija je opasna zbog rizika od pogoršanja stanja pacijenta. Umetanje kamere može dovesti do bronhospazma ili povećane proizvodnje sluzi. Osim toga, sama procedura je prilično neugodna i zahtijeva preliminarnu anesteziju sluznice larinksa.Elektrokardiografija
elektrokardiografija ( EKG) ili ehokardiografiju ( EchoCG) ponekad se propisuju pacijentima sa respiratornom insuficijencijom za procjenu srčane funkcije. Kod akutnog zatajenja mogu se otkriti znakovi srčane patologije ( aritmije, infarkt miokarda itd.), što je rezultiralo problemima s disanjem. Kod hronične respiratorne insuficijencije, EKG pomaže da se identifikuju neke komplikacije kardiovaskularnog sistema ( na primjer, cor pulmonale).Kada doktori kažu "respiratorna insuficijencija", oni misle na respiratorni sistem, koji uključuje usta i nosna šupljina, grkljan, dušnik, bronhije i pluća, ne mogu osigurati krvi potrebnu količinu kisika ili nisu u stanju da uklone višak ugljičnog dioksida iz krvi. Ovo stanje nastaje kada se poremeti jedan ili više mehanizama kojim kisik ulazi u krv ili se CO2 uklanja iz krvi.
Ljudsko tijelo je prilično složeno i jeste Različiti putevi, prema kojem održava one parametre potrebne za osiguranje života (ovo uključuje i opskrbu kisikom). A ako se jedan put počne “preklapati”, tijelo se odmah otvara i širi “obilazni put” koji se naziva “kompenzacijski mehanizmi”. Kada riješe situaciju, ona se razvija hronično zatajenje(u ovom slučaju, hronična respiratorna insuficijencija). Kada se bolest razvije tako brzo da kompenzacija nema vremena da se formira, nedostatak se naziva akutnim i predstavlja neposrednu prijetnju životu.
U nastavku ćemo pogledati kako razumjeti, čak i prije dolaska ljekara, šta uzrokuje respiratornu insuficijenciju i kako pružiti pomoć. Jer u mnogim slučajevima spašavanje života 80-90% zavisi od kompetentnih radnji srodnika žrtve.
Ukratko o transportu kiseonika
U ovom dijelu ćemo pratiti put kojim kisik iz zraka ulazi u krv. Dišni sistem se konvencionalno dijeli na 2 dijela:
Mrtvi prostor
Takozvani večina respiratorni sistem, u kojem nema kontakta udahnutog zraka sa krvlju. Konvencionalno se dijeli na anatomski mrtvi prostor, koji uključuje:
- Nosna šupljina. Služi za primarno prečišćavanje i zagrevanje vazduha. Čak i ako je potpuno blokiran (zbog edema ili tumora), respiratorna insuficijencija se ne razvija.
- Usna šupljina i ždrijelo. Usna šupljina nije predviđena za disanje, jer se ovdje zrak ne zagrijava niti pročišćava. Ali zbog njihove direktne komunikacije u obliku ždrijela, može se koristiti i za disanje. Na granici usnoj šupljini i ždrijela, kao i u samom ždrijelu nalazi se prsten od limfoidnog tkiva (tonzila), koji predstavlja barijeru stranim tvarima koje ulaze sa zrakom i hranom. Ako se u krajnicima ili okolnom tkivu razvije upala i oni se povećavaju u volumenu. Ako je stepen njihovog povećanja toliki, oni blokiraju put zraka - razvija se respiratorna insuficijencija.
- Larinks je ulaz u traheju. Iznad nje se nalazi hrskavična struktura - epiglotis, a u samom larinksu se nalaze glasne žice. Upala, praćena oticanjem sluznice, kao i oticanje ovih struktura blokiraju put zraka. Razvija se respiratorna insuficijencija.
- Traheja je hrskavična cijev između larinksa i bronha. Rijetko razvija tako značajan edem da blokira put udahnutog zraka, ali kada se ovdje razvije tumor, nastaje kronična respiratorna insuficijencija.
- Bronhijalno stablo do bronhiola su cijevi na koje je podijeljen dušnik. Kako se granaju, postepeno postaju sve manji i gube hrskavičnu osnovu (bronhiole uopće ne sadrže hrskavicu u stijenci). Što je veći bronh u kojem se razvija edem ili otok, to je više plućni vazduh ne dostigne, veća je težina respiratorne insuficijencije. Postoje procesi, poput hroničnog bronhitisa ili bronhijalne astme, koji zahvaćaju sve bronhije odjednom, uzrokujući respiratornu insuficijenciju.
Postoji i funkcionalni mrtvi prostor - područja respiratornog sistema u kojima također ne dolazi do izmjene plinova. Ovo je anatomski mrtav prostor plus ona područja pluća u koja dopire zrak, ali u kojima nema krvnih sudova. Obično je malo takvih područja.
Odjeljenja u kojima se odvija ventilacija
Ovo su završni dijelovi pluća - alveole. To su neobične "vreće" s tankim zidom u koji ulazi zrak. Sa druge strane zida je krvni sud. Zbog razlike u tlaku kisika, prodire kroz zid alveola i zid žile, ulazeći direktno u krv. Ako alveolarni zid postane otečen (uz upalu pluća), raste s vezivnim tkivom (plućna fibroza) ili patoloških promjena stijenka žile je izložena i razvija se respiratorna insuficijencija. Isti proces se dešava kada se između alveolarnog zida i krvnog suda pojavi tečnost (intersticijski plućni edem).
Ispostavilo se da se glavna izmjena plina događa na nivou alveola. Stoga, ako se tijekom respiratorne insuficijencije kisik unese direktno u krv, zaobilazeći sve respiratorne puteve, to će spasiti život osobe. Metoda membranske oksigenacije to dozvoljava, ali zahtijeva posebnu opremu, koju nabavlja mali broj bolnica. Koristi se uglavnom za teških stepeni parenhimsko respiratorno zatajenje (na primjer, s upalom pluća, plućnom fibrozom, respiratornim distres sindromom) - kada plućno tkivo ne obavlja svoju funkciju.
Kontrola disanja
Iako osoba može ubrzati ili usporiti vlastito disanje snagom misli, to je samoregulirajući proces. Središte disanja nalazi se u produženoj moždini, i ako ova akumulacija nervnih ćelija ne daje naredbu da dođe do udisaja (izdisanje se smatra pasivnim procesom koji neminovno slijedi nakon udisaja), nikakav napor volje neće pomoći u tome. .
Regulator respiratornog centra nije kiseonik, već CO2. Povećanje njegove koncentracije u krvi aktivira češće disanje. Ono što se dešava je sledeće: nivo ugljen-dioksida se povećava u krvi i odmah raste u cerebrospinalnoj tečnosti. Cerebrospinalna tečnost pere ceo mozak - i glavu i kičmenu moždinu. Signal da ima više CO2 odmah primaju posebni receptori u produženoj moždini i daje naredbu za češće disanje. Komanda ide duž vlakana koja su dio kičmene moždine i dopire do njenih III-V segmenata. Odatle se impuls prenosi na respiratorne mišiće: one koji se nalaze u interkostalnim prostorima (interkostalni) i dijafragmu - glavni respiratorni mišić.
Dijafragma je mišićna ploča ispružena poput kupole između donjih rebara i graniči grudni koš od trbušne šupljine. Kada se skupi, pomiče trbušne organe dolje i naprijed, na kraju se pojavljuju u grudnoj šupljini negativni pritisak, i "vuče" pluća zajedno sa sobom, tjerajući ih da se isprave. Interkostalni mišići pomažu u daljem širenju grudnog koša: povlače rebra prema dolje i naprijed, proširujući prsni koš u bočnom i anteroposteriornom smjeru. Ali bez dijafragme, samo napori interkostalnih mišića neće dovesti do normalnog zasićenja krvi kisikom.
Kada se respiratorni mišići skupljaju, veličina grudnog koša se povećava, a rezultirajući negativni pritisak vuče tanka i elastična pluća, uzrokujući da se šire i pune zrakom. Pluća su "umotana" u tanki "film" u 2 sloja. Ovo je pleura. Normalno, između njegova dva sloja ne bi trebalo biti ništa - ni zraka ni tekućine. Kada dođu tamo, pluća se stisnu i više se ne mogu normalno širiti. Ovo je respiratorna insuficijencija.
Ako se ulazak zraka (pneumotoraks) ili tekućine (hidrotoraks) u pleuralnu šupljinu pojavi u velikim količinama ili se nastavi, ne dolazi do komprimiranja samo pluća: prepuna “posuda” vrši pritisak na obližnje srce i velika plovila, sprečavajući ih da se normalno kontrahuju. U ovom slučaju, kardiovaskularna insuficijencija se dodaje respiratornoj insuficijenciji.
Indikatori balansa kiseonika
- nivo hemoglobina: njegova norma je 120-140 g/l. Procjenjuje se da svaki njegov molekul veže 1,34 grama kisika. Određeno od strane opšta analiza krv;
- zasićenje hemoglobina kiseonikom, odnosno odnos količine oksigeniranog hemoglobina (oksihemoglobina) prema ukupan broj ovih molekula. Normalno, zasićenost kiseonikom je 95-100% i zavisi od sadržaja kiseonika u mešavini gasova koji se udiše. Dakle, ako osoba udiše 100% kisik (ovo je moguće samo u bolnicama ili specijaliziranim ambulantama i samo uz korištenje posebne opreme), zasićenost hemoglobina kisikom je veća. IN atmosferski vazduh sadržaj kiseonika je približno 21%. Ako se osoba nalazi u zatvorenom prostoru sa niskim nivoom kiseonika, hemoglobin će biti veoma slabo oksigenisan. Ovaj indikator se određuje analizom koja se zove “krvni plinovi” i uzima se iz arterije i vene.
- parcijalni pritisak kiseonika u arterijskoj krvi, odnosno pojedinačni pritisak ovog gasa na zidove žile. Što je veći pritisak kiseonika, to krv je bolja nasiti se time. Normalno, parcijalni pritisak kiseonika u arterijskoj krvi je 80-100 mm Hg. Ako se ovaj pokazatelj smanji, postavlja se dijagnoza respiratornog zatajenja. Indikator se određuje analizom plinova u krvi.
Da bi razumjeli procese koji se odvijaju u tijelu, važno je da ljekari znaju ne samo koliko kisika sadrži arterijska, odnosno O2 zasićena krv, već i:
- kako će se isporučiti u tkiva (ovo već zavisi od kardiovaskularnog sistema);
- kako će ga tkiva koristiti (izračunato na osnovu sadržaja kiseonika u venskoj krvi i podataka o radu srca).
Na osnovu odstupanja od norme posljednja dva pokazatelja, ocjenjuje se kompenzacija za respiratornu insuficijenciju (koliko će brzo srce pumpati krv, a tkiva će efikasnije „potrošiti“ kisik iz krvi). Također se dešava da osoba razvije simptome iste kao kod respiratorne insuficijencije, ali se ne otkriva patologija respiratornog trakta. Zatim je za postavljanje dijagnoze važno određivanje isporuke kisika u tkiva i njegove apsorpcije u njima.
Uzroci respiratorne insuficijencije - akutni i kronični
Postoji klasifikacija koja dijeli respiratornu insuficijenciju u 2 tipa:
- Ventilacija. Nastaje zbog veliki iznos razlozi koji nisu povezani sa oštećenjem plućnog tkiva.
- Plućni. Povezan je sa oštećenjem pluća u normalnom stanju ventilacionih sekcija (funkcionalni mrtvi prostor).
Postoji druga podjela respiratorne insuficijencije na:
- hipoksemija, koja se javlja kada nema dovoljno parcijalnog pritiska kiseonika u krvi;
- hiperkapnija, kada se pokaže krv visokog pritiska ugljični dioksid, odnosno jasno je da se CO2 ne uklanja dovoljno.
Prva klasifikacija se koristi za liječenje početna faza pružanje specijalizovane medicinske njege. Drugi je da se malo kasnije, nakon razjašnjenja dijagnoze i preduzimanja hitnih mjera u odnosu na pacijenta, korigira stanje plinova u krvi.
Razmotrimo koji glavni razlozi mogu uzrokovati ventilaciju i plućne oblike respiratorne insuficijencije.
Uzroci kvara ventilacije
Ovo stanje može biti hipoksemično ili hiperkapnično. Nastaje zbog velikog broja razloga.
Kršenje cerebralne regulacije disanja. Ovo se može dogoditi zbog:
- nedovoljno dotok krvi u respiratorni centar. Ovo je oblik akutnog respiratornog zatajenja. Razvija se ili naglim padom krvnog tlaka (s gubitkom krvi, bilo kojom vrstom šoka), kao i pomicanjem moždanih struktura u lobanji (s tumorom mozga, traumom ili upalom);
- lezije centralnog nervnog sistema bez pomeranja mozga u prirodne otvore lobanje. U ovom slučaju, akutna respiratorna insuficijencija se razvija s meningitisom, meningoencefalitisom, moždanim udarom, a kronična - s tumorima mozga;
- traumatske ozljede mozga. Kada uzrokuje oticanje mozga s poremećajem respiratornog centra, radi se o akutnom respiratornom zatajenju (ARF). Ako je nakon ozljede prošlo 2-3 mjeseca i dođe do poremećaja adekvatnog metabolizma kisika, radi se o kroničnom respiratornom zatajenju (CRF);
- predoziranje lijekovima koji suzbijaju respiratorni centar: opijatima, tabletama za spavanje i sedativima. Ovako se razvija ODN;
- primarni nedovoljan ulazak vazduha u alveole. Ovo je hiperkapnični oblik kronične bubrežne insuficijencije, uzrokovan, na primjer, ekstremnom gojaznošću (Pickwick sindrom): kada osoba nije u stanju da diše često i duboko.
Poremećaj provođenja impulsa do respiratornih mišića zbog:
a) povrede kičmene moždine. Kada je ozlijeđen ili upaljen, razvija se ARF;
b) poremećaji kičmene moždine ili nervnih korijena po kojima impulsi putuju do respiratornih mišića. Tako se kod poliradikuloneuritisa (oštećenja nekoliko korijena kičmenih živaca), razvoja upale kičmene moždine, upale živaca koji idu do respiratornih mišića, razvija ARF. Ako u kičmena moždina tumor raste sporo - CDN.
Neuromišićni poremećaji zbog:
- pogrešna primjena lijekova koji opuštaju sve mišiće, uključujući i respiratorne (ovi lijekovi se nazivaju relaksanti mišića i koriste se tokom anestezije, nakon čega se osoba prebacuje u aparat za disanje). Ovo je akutna respiratorna insuficijencija;
- trovanje organofosfornim spojevima (na primjer, dihlorvos). Ovo je takođe akutna respiratorna insuficijencija;
- mijastenija gravis – brzi zamor prugasto-prugastih mišića, što uključuje i respiratorne mišiće. Miastenija gravis uzrokuje ARF;
- miopatije su neupalne bolesti mišića, uključujući i respiratorne, kada im se smanjuje snaga i motorna aktivnost. Ovo se može razviti i akutno i hronični oblik respiratorna insuficijencija;
- rupture ili pretjerano opuštanje dijafragme. Poziva ODN;
- botulizam, kada se botulinum toksin koji ulazi s hranom apsorbira u krv, a zatim u nervni sistem, gdje blokira impuls od nerava do mišića. Botulinum toksin djeluje na sve nervne završetke, ali uzrokuje ADN u teškim slučajevima povezanim s njegovim ulaskom u tijelo u velikim količinama. Ponekad se ARF može razviti kada osoba s botulizmom kasno zatraži medicinsku pomoć;
- tetanus, kada tetanusni toksin ulazi (obično kroz ranu) uzrokuje paralizu prugasto-prugastih mišića, uključujući i respiratorne mišiće. Poziva ODN.
Poremećaji normalne anatomije zida grudnog koša:
- kod otvorenog pneumotoraksa, kada zrak ulazi u pleuralnu šupljinu kroz ranu u zidu grudnog koša, uzrokujući ARF;
- kod plutajućih fraktura rebara, kada se formira fragment rebra koji nije povezan sa kralježnicom, a obično se slobodno kreće u smjeru suprotnom kretanju grudnog koša. Ako je jedno rebro oštećeno, dolazi do CDN, ako je oštećeno više rebara odjednom, dolazi do ARF;
- kifoza (savijanje unazad, prema leđima) kičme u njenom torakalnom dijelu, koja ograničava kretanje grudnog koša pri udisanju i uzrokuje CDN;
- pleuritis - nakupljanje upalne tekućine i/ili gnoja između slojeva pleure, što, poput pneumotoraksa, ograničava širenje pluća. Akutni pleuritis uzrokuje ARF;
- Deformiteti grudnog koša - kongenitalni, nastali kao posljedica rahitisa, traume ili operacije. Ovo ograničava kretanje pluća, uzrokujući CDN.
Opstrukcija disajnih puteva na nivou anatomski mrtvog prostora (opstruktivna respiratorna insuficijencija)
Nastaje zbog:
- laringospazam - kontrakcija mišića na nivou larinksa, koja nastaje kao odgovor na nedostatak kalcija u organizmu djeteta mlađeg od 3 godine, uz razvoj upale pluća, bolesti larinksa, dušnika, ždrijela, pleure, udisanja otrovni gasovi, strah. Ovo uzrokuje ARF;
- ulazak stranog tijela u traheju ili bronhije. Ako blokada dušnika ili velikih bronha uzrokuje akutnu respiratornu insuficijenciju, kada se pomoć mora pružiti za nekoliko minuta, tada blokada manjih bronha možda neće biti tako akutna;
- laringostenoza - suženje lumena larinksa. Može se razviti u pozadini zarazne bolesti ili zbog ulaska stranog tijela u larinks, kao odgovor na koji se javlja grč njegovih mišića, koji sprječava dalje kretanje stranog tijela (ODN). Laringostenoza također može uzrokovati CRF kada nastane kao posljedica tumora larinksa ili kompresije larinksa s vanjske strane povećanjem štitne žlijezde ili tumori mekih tkiva vrata;
- sužavanje lumena bronha tokom bronhijalne astme, bronhitisa, kada se javlja oticanje bronhijalne sluznice. At akutni bronhitis i egzacerbacija bronhijalne astme, u nekim slučajevima se razvija ARF, dok su hronični bronhitis i interiktalni period kod bronhijalne astme uzrok CRF-a;
- sužavanje lumena bronha zbog nakupljanja velike količine sluzi u njima (na primjer, s cističnom fibrozom). Provoke CDN;
- sužavanje lumena bronha kao rezultat bronhospazma, uzrokovanog alergenima i infektivnim agensima. Ovu bolest prati ARF;
- bronhiektazije, kada su kao rezultat hronična upala ili kongenitalne karakteristike bronhi se šire i u njima se nakuplja gnoj. Uzrokuje stvaranje CDN-a.
Uzroci plućnog tipa DN
Ove vrste respiratorne insuficijencije nisu uzrokovane nakupljanjem ugljičnog dioksida u krvi, već nedovoljnom opskrbom kisikom. Provocirati razvoj ARF-a. Glavni plućni uzroci su:
- Pneumonija, kada se upalna tekućina nakuplja u alveolama odvojenog područja (područja), a pojedinačni zidovi alveola oteknu, uslijed čega kisik ne može ući u krvotok. Uzrokuje akutnu respiratornu insuficijenciju.
- Respiratorni distres sindrom - oštećenje pluća kao posljedica ozljede, upale pluća, udisanja (aspiracije) tekućine, ulaska masnog tkiva u krvne sudove pluća, udisanja radioaktivnih plinova i aerosola. Kao rezultat toga dolazi do curenja upalne tekućine u pluća; nakon nekog vremena neke upalne promjene se zaustavljaju, ali se u nekim dijelovima plućnog tkiva zamjenjuje vezivnim tkivom.
- Plućna fibroza je zamjena normalnog plućnog tkiva vezivnim tkivom. Što je više izmijenjenih dijelova, to će stanje biti teže.
- Plućni edem je curenje tekućine u alveole (alveolarni edem) ili u plućno tkivo između krvnih žila i alveola (intersticijski edem), što rezultira značajno smanjenom dostavom kisika u krv.
- Povreda pluća. U tom slučaju prodiranje kisika iz alveola u krv na nekom području postaje nemoguće zbog oštećenja krvnih žila i zasićenja plućnog tkiva krvlju.
- Embolija grana plućna arterija, odnosno začepljenje grana arterije koja nosi krv iz srca u pluća, mast, vazduh, krvni ugrušci, tumorske ćelije, strana tela. Kao rezultat toga, veća ili manja područja pluća prestaju primati opskrbu krvlju, pa shodno tome u krv ulazi znatno manje kisika.
- Atelektaza, odnosno kolaps dijelova pluća i njihovo isključenje iz razmjene plinova. Kompresija može biti uzrok plućna tečnost u pleuri, začepljenje bronha, kršenje tehnike umjetne ventilacije pluća, kada neki dio nije ventiliran.
Znakovi ARF-a
Simptomi akutnog respiratornog zatajenja su:
- pojačano disanje. Kod odraslih - više od 18 u minuti, kod djece - iznad starosne norme;
- uključivanje pomoćnih respiratornih mišića u čin disanja. Povlačenje međurebarnih prostora, područje iznad ključne kosti, postaje primjetno, krila nosa otiču;
- povećan broj otkucaja srca iznad 90 otkucaja u minuti, zbog intoksikacije može početi aritmija;
- osjećaj nedostatka zraka;
- možete primijetiti asimetrične pokrete grudi;
- promjena boje kože: koža postaje blijeda, a usne i nasolabijalni trokut postaju plavkasti, prsti dobivaju istu boju;
- s teškom respiratornom insuficijencijom, uočava se gubitak svijesti; prije toga može se uočiti neprimjereno ponašanje i delirijum;
- osećaj panike, strah od smrti.
Ozbiljnost respiratorne insuficijencije određuju indikatori kao što su brzina disanja, nivo svijesti i nivo parcijalnog pritiska O2 i CO2 u arterijskoj krvi. Za određivanje parcijalnih pritisaka gasova potrebno je uraditi analizu gasova iz arterijske krvi, za šta je potrebno vreme i odgovarajuća oprema. Stoga se za bržu dijagnozu koristi indikator "zasićenja", koji se određuje pomoću uređaja za pulsni oksimetar. Senzor ovog uređaja je štipaljka, unutar koje se nalazi infracrveni emiter. Senzor se postavlja na prst osobe i za nekoliko sekundi omogućava da se proceni stepen zasićenosti kapilarne krvi kiseonikom.
Postoje 4 stepena
- Brzina disanja do 25 u minuti, a broj otkucaja srca dostiže 100-110 otkucaja u minuti. Osoba je svjesna i adekvatna, osjeća nedostatak zraka i može osjetiti blago plavilo usana. Zasićenost kiseonikom 90-92%, parcijalni pritisak CO2 50-60 mm Hg. kada udišete normalan vazduh.
- Brzina disanja je 30-35 u minuti, puls 120-140 u minuti, krvni tlak raste. Koža je plavkasta, prekrivena hladnoćom lepljivi znoj. Osoba je nemirna ili inhibirana i može biti euforična. Saturacija je smanjena na 90-85%, parcijalni pritisak CO2 je 60-80 mm Hg.
- Disanje je plitko, 35-40 u minuti, puls - 140-180 u minuti, krvni pritisak je snižen. Koža je žućkasta, usne plavkaste. Osoba je neadekvatna, inhibirana. Saturacija je smanjena na 80-75%, parcijalni pritisak CO2 je 80-100 mm Hg.
- Ovdje se razvija hipoksična koma, odnosno osoba je bez svijesti i ne može se probuditi. Puls - 140-180 u minuti, brzina disanja ovisi o oštećenju mozga: može biti više od 40 u minuti ili manje od 10 u minuti. Saturacija je smanjena na 75% i ispod, a parcijalni pritisak CO2 je veći od 100 mm Hg.
U zavisnosti od težine, lekari će pružiti pomoć osobi. Ako je u prvom stepenu, dok je u toku pregled i utvrđivanje uzroka ARF-a, licu dozvoljeno da udiše vlažni kiseonik uz pomoć maske za lice (sadržaj isporučenog kiseonika neće biti veći od 40%, dok vazduh sadrži 20,8%). U fazama 2-4 pacijent se stavlja pod anesteziju kako bi se preveo na mehaničko disanje pomoću uređaja za umjetnu ventilaciju.
Osim simptoma same respiratorne insuficijencije, osoba razvija znakove koji liječniku govore o razlogu za razvoj ovog ozbiljnog stanja:
- ako se simptomi ARF-a razviju nakon traumatske ozljede mozga, vjerojatno postoji ili kontuzija mozga ili stvaranje hematoma u njemu;
- ako je prije razvoja ARF-a osoba imala prehladu, a zatim se neko vrijeme žalila na glavobolja i porast temperature, nakon čega je došlo do poremećaja svijesti i kratkog daha, vjerovatno meningitisa ili meningoencefalitisa;
- kada osoba pati od hipertenzije ili je postala jako nervozna, nakon čega je iznenada izgubila svijest i počela "nepravilno disati" na toj pozadini, vjerovatno je doživjela hemoragijski moždani udar;
- Na trovanje lijekovima koji depresiraju respiratorni centar ukazuju razbacani lijekovi, špricevi i neprimjereno ponašanje nešto prije bolesti. Pregled zenica u ovoj situaciji nije informativan, jer hipoksija/hiperkapnija menja i prečnik zjenice;
- ako se znaci ARF-a pojave nakon konzumiranja konzerviranih, sušenih ili sušenih riječne ribe, braun, kobasica, dok se osoba u početku žalila na zamagljen vid, maglu pred očima ili dvostruki vid, to bi mogao biti botulizam. Ako osoba nije jela konzerviranu hranu ili ribu, a ima iste simptome, to ukazuje na moždani udar ili tumor u moždanom stablu;
- kada je osoba patila od prehlade ili proljeva s porastom temperature, a noge su mu postepeno počele utrnuti, a zatim i ruke i trbuh, dok mu je kretanje bilo otežano, to može biti Guillain-Barreov sindrom;
- ako je osoba iznenada osjetila oštra bol u grudima, ili je zadobio povredu grudnog koša, nakon čega mu se naglo pogoršalo disanje, to su simptomi pneumotoraksa;
- ako su se simptomi ARF-a razvili u pozadini prehlade uz temperaturu i kašalj, ovo je vjerovatno akutna upala pluća, iako može biti i akutni bronhitis.
Šta učiniti ako imate ARF
Prvu pomoć kod respiratorne insuficijencije treba pružiti nakon poziva hitne pomoći. Nema govora o čekanju lokalnog terapeuta u slučaju ARF-a.
Algoritam akcija je sljedeći:
- Pozovite hitnu pomoć.
- Možete sjesti osobu blizu stola tako da može staviti ruke na sto i podići ramena više - bliže bradi. Ovo će omogućiti pomoćnim respiratornim mišićima da imaju veći raspon pokreta.
- Pokušajte da smirite žrtvu.
- Oslobodite ga gornje odjeće, otkopčajte sva dugmad i kaiš na pantalonama tako da mu ništa ne ometa disanje.
- Osigurajte priliv svježi zrak od prozora, ventilacija.
- Stalno uvjeravajte pacijenta i budite uz njega.
- Ako osoba ima astmu, pomozite mu da uzme 1-2 udisaja iz svog inhalatora.
- Ako se slični simptomi jave nakon konzumiranja ribe ili konzervirane hrane, dajte mu " Aktivni ugljen"ili druge sorbente.
Ako se ARF razvije kao rezultat ulaska stranog tijela u grlo, hitno je potrebno izvesti Heimlich manevar: stanite iza žrtve, uhvatite je objema rukama. Stisnite jednu ruku u šaku i stavite dlan druge ruke ispod nje. Sada pokretom guranja usmjerenim prema gore, savijajući laktove, pritisnemo na područje trbuha „ispod stomaka“ dok potpunog oslobođenja respiratornog trakta žrtve.
Ako je razvoju ARF-a prethodila prehlada ili lajav kašalj, preporučuje se inhalacija 0,05% otopine naftizina kroz nebulizator prije dolaska hitne pomoći: 3-4 kapi na 5 ml fiziološke otopine.
Kada osoba koja je doživjela saobraćajnu nesreću ima znakove ARF-a, moguće ju je ukloniti iz auta ili prebaciti tek nakon što se popravi cervikalna regija Kragna tipa pantalona.
Liječenje ARF-a
Izvodi ga reanimacijski tim Hitne pomoći i nastavlja se u bolnici. Prva akcija je da se obezbedi podrška kiseonikom (preko maske ili sa prelaskom na veštačku ventilaciju). Nadalje, ovisi o uzroku ARF-a:
- za bronhijalnu astmu i kronični bronhitis - to je intravenozno davanje"Eufillina", inhalacija "Beroduala" ili "Salbutamola";
- za upalu pluća - davanje antibiotika;
- sa pneumotoraksom - operacija na odjelu torakalne hirurgije;
- za botulizam i tetanus - davanje specifičnih seruma (antibotulinum ili antitetanus);
- za Guillain-Barréov sindrom - primjena intravenskih imunoglobina;
- za moždani udar - liječenje na neurološkom odjelu;
- s intracerebralnim hematomom moguće je kirurško uklanjanje;
- za miasteniju gravis – propisivanje određenih lijekova: „Proserina“, „Kalimina“;
- u slučaju predoziranja opijatima - davanje antidota;
- za pleuritis - liječenje antibioticima i ispiranje pleuralne šupljine antisepticima;
- za plućni edem - snižavanje krvnog pritiska, davanje lijekova protiv pjene.
Kod teške plućne fibroze i bilateralne pneumonije, osoba se može spasiti samo uz pomoć ekstrakorporalne membranske oksigenacije.
Hronična respiratorna insuficijencija
Hronična respiratorna insuficijencija nastaje zbog hronične patologije respiratornog trakta (hronični bronhitis, bronhijalna astma, tumori larinksa, traheje ili bronhija), deformacija zida grudnog koša, mijastenija gravis. Manifestuje se simptomima kao što su:
- plavo-ljubičasta nijansa kože na licu i prstima, koja se povećava tokom fizičke aktivnosti;
- češće disanje (preko 20 u minuti);
- lepršanje krila nosa;
- brza zamornost;
- promjena oblika prstiju i noktiju. Prsti postaju kao bataki, a nokti kao satovi;
- česte glavobolje;
- promjena oblika grudnog koša (u nekim slučajevima postaje bačvasti).
U ovim slučajevima može pomoći samo liječenje koje je propisao ljekar nakon detaljnog pregleda.
