В первую очередь при ревматоидном артрите поражаются мелкие суставы. Обычно заболевание начинается с воспаления пястно-фаланговых суставов (находящихся в основании пальца) указательного и среднего пальца и воспаления лучезапястных суставов. Причем воспаление это симметричное, то есть, развивается сразу на обеих руках. Суставы отекают и болят. Причем боль усиливается ночью, под утро, и примерно до полудня человек страдает от нестерпимой боли. Сами пациенты часто сравнивают эту боль с зубной. Однако от разминки или просто после какой-либо активной деятельности боли обычно уменьшаются. В этом отличие ревматоидного артрита от артроза, при котором от физической нагрузки боли усиливаются. В середине дня боль стихает и к вечеру она уже почти незаметна.
Почти одновременно с поражением суставов рук, воспаляются и суставы стоп. Преимущественно поражаются суставы, находящиеся в основании пальцев.
Боль и отеки могут держаться несколько месяцев.
Через некоторое время, от нескольких недель до нескольких месяцев, воспаляются более крупные суставы - голеностопные, коленные, локтевые, плечевые. Однако у пожилых в возрасте 65-70 лет заболевание может начинаться с поражения крупных суставов и только потом присоединяется воспаление мелких.
Еще один характерный симптом ревматоидного артрита - утренняя скованность. Она может проявляться и ощущением затекшего тела, и ощущением тугих перчаток на руках. Некоторым пациентам кажется, что по утрам их тело заковано в корсет. При легких формах заболевания эта скованность продолжается около двух часов после пробуждения, при тяжелых формах скованность может продлиться всю первую половину дня.
Деформация суставов, которая развивается на поздних стадиях болезни, сильно сказывается на качестве жизни. Бывает, что кисти рук фиксируются в неестественном положении и отклоняются кнаружи. Это ульнарная деформация, она развивается через 1-5 лет после начала болезни. А бывает, что снижается подвижность лучезапястных суставов. В этом случае пациентам приходится прикладывать большие усилия, чтобы разогнуть или согнуть руку в запястье. Позже снижается подвижность и других составов.
Коленные суставы могут не только деформироваться. Довольно часто в полости сустава скапливается жидкость. Это называется кистой Бейкера. Эта киста растягивает суставную капсулу, а в тяжелых случаях даже разрывает ее. Тогда жидкость изливается в мягкие ткани голени. При этом развивается отек голени, и появляются острые боли в ноге.
Бывает, что поражаются не только суставы, но и позвоночник. Причем преимущественно страдает шейный отдел. В этом случае пациенты жалуются на боли в шее.
В тяжелых случаях может поражаться перстневидно-черпаловидный сустав. Тогда у страдающего грубеет голос, появляются одышка и дисфагия. При поражении этого сустава пациент все чаще заболевает бронхитами.
При ревматоидном артрите пациенты жалуются на постоянную слабость, снижение аппетита, снижение веса вплоть до кахексии (крайней степени истощения), ухудшение сна. Температура повышается до субфебрильных цифр , это состояние сопровождается ознобом. Однако в некоторых случаях возможно повышение температуры до 39°С . На коже часто образуются ревматоидные узелки - плотные округлые образования размером с горошину. Чаще всего они располагаются ниже локтей, на кистях рук, на стопах. Узелков обычно не много. Они могут исчезать и появляться снова, а могут оставаться на месте в течение многих лет. Никакого вреда здоровью от них нет, однако, внешний вид пациента они портят. Однако в некоторых случаях ревматоидные узелки могут локализоваться в легких (синдром Каплана).
Ревматоидные узелки - это внесуставное проявление ревматизма, оно возможно не только на коже. Может поражаться сердечно-сосудистая система, в этом случае развиваются васкулиты, перикардит, ранний атеросклероз. Могут поражаться почки, в этом случае развивается амилоидоз и, редко, нефрит. Могут быть неприятные осложнения со стороны крови - анемия, тромбоцитоз, нейтропения. При поражении глаз развивается кератоконъюнктивит, эписклерит или склерит . Могут также поражаться мышцы и нервная система.
Описание
Ревматоидный артрит - довольно серьезное заболевание, за несколько лет превращающее трудоспособного человека в беспомощного инвалида. Заболевание это продолжается много лет. Некоторые страдают им всю жизнь.
Известно, что ревматоидный артрит - аутоиммунное заболевание. По какой-то причине в организме образуется большое количество иммунных комплексов, которые циркулируют в крови , с нею попадают в суставы, вызывая их воспаление, которое позже приводит к деструкции. Кроме того, эти иммунные комплексы могут атаковать и другие органы и ткани, что приводит к внесуставным проявлениям ревматоидного артрита. Ревматоидные узелки образованы скоплением иммунных клеток, лимфоцитов вокруг небольшого участка омертвевшей ткани, однако неизвестно, что эти клетки туда привлекло, и что было сначала - некроз ткани или скопление иммунных клеток. И что способствует активации лимфоцитов, неизвестно. Есть гипотезы, что в развитии этой болезни виноваты вирусы, бактерии, аллергии , травмы, наследственность и многие другие факторы. Также возможно начало заболевания после сильного стресса.
Существует множество форм ревматоидного артрита:
- острый полиартрит , при котором преимущественно поражаются суставы кистей и стоп, в крови часто обнаруживается ревматоидный фактор (аутоантитела к иммуноглобулинам класса G);
- острый моноартрит , при котором поражаются крупные суставы;
- симметричный полиартрит , для которого характерно постепенное нарастание боли и скованности в мелких суставах рук и ног;
- моноартрит коленных или плечевых суставов , при котором поражаются сначала коленные или локтевые суставы, а после, довольно быстро поражаются мелкие суставы стоп или кистей;
- полиартрит - заболевание, поражающее преимущественно молодежь, для которого кроме болей в суставах характерны лихорадка, увеличение печени и селезенки;
- палиндромный ревматизм - множественные рецидивирующие атаки острого симметричного полиартрита кистей рук, длящиеся несколько часов или дней и заканчивающиеся полным выздоровлением;
- генерализованная миалгия начинается со скованности, депрессии , синдрома запястного канала , болей в мышцах, а поражения суставов присоединяются позже.
Существуют и особые клинические формы ревматоидного артрита:
- болезнь Стилла взрослых, для которой характерны рецидивирующая лихорадка, артрит, сыпь на коже;
- синдром Фелти, для которого характерны увеличение печени и селезенки, поражение суставов, гиперпигментация кожи ног, поражения легких, синдром Шегрена и частые инфекционные осложнения.
При ревматоидном артрите развивается остеопороз. И в зависимости от состояния костей выделяют 4 стадии этого заболевания:
- I стадия, начальная, для которой характерен только околосуставный остеопороз;
- II стадия при которой сужается суставная щель, но остеопороз поражает кости только около сустава;
- III стадия, для которой характерны все признаки второй стадии и эрозия костей;
- IV стадия сочетает признаки третьей и анкилоз (полная неподвижность сустава, возникающая из-за каких-либо изменений в нем) костей.
Выяснить, какая стадия заболевания у пациента, можно с помощью рентгенологического исследования.
Ревматизм обычно протекает волнообразно, с обострениями и ремиссиями. Менее чем в 10 % случаев при этом заболевании наблюдается спонтанная длительная ремиссия . В 15 % случаев наблюдается интермитирующее течение , при котором спонтанные или вызванные лечением ремиссии чередуются с обострениями, в ходе которых захватываются ранее не пораженные суставы. Примерно в 60 % случаев течение болезни прогрессирующее . При этом в патологический процесс постоянно вовлекаются новые суставы, также для этого течения характерны внесуставные проявления. В оставшихся случаях течение заболевания быстро прогрессирующее . Для такого течения характерно быстрое развитие болезни с тяжелыми внесуставными проявлениями.
Диагностика
Диагноз ставит врач-ревматолог. Однако возможно потребуется консультация невролога и офтальмолога . Обычно терапевт направляет пациента к ревматологу, если у того характерные симптомы длятся более 6 недель, воспалены более трех суставов, или утренняя скованность длится более 30 минут.
Для постановки правильного диагноза требуется сделать общий и биохимический анализ крови, провести исследование ревматоидных факторов в крови. Также назначают следующие исследования:
- рентгенографию кисти, стопы, легких;
- денситометрию позвоночника и бедренной кости.
Лечение
Для лечения ревматоидного артрита используют препараты, подавляющие иммунитет. Если препарат не оказывает эффекта на протяжении трех месяцев, его меняют. Это базисная терапия. Также используют гормональные препараты для снятия воспаления в виде мазей, кремов и таблеток. Для снятия воспаления также могут использовать и нестероидные противовоспалительные средства.
Большое значение имеет и профилактика остеопороза. Для этого применяются специальные препараты и диета с высоким содержанием кальция.
Работу иммунной системы можно стимулировать и физическими методами:
- плазмофорезом, при котором удаляют плазму с большим количеством ревматоидных факторов, и вводят пациенту донорскую плазму;
- лимфоцитофорезом, при котором из крови с помощью центрифуги удаляют лимфоциты и моноциты, что уменьшает реактивность крови и степень воспаления;
- облучением лимфоидной ткани, при котором последовательно облучаются лимфатические узлы, селезенка, вилочковая железа;
- дренажем грудного лимфатического протока, при котором лимфу центрифугируют, отделяют при этом клеточный осадок, и жидкую часть лимфы возвращают обратно в лимфатический проток.
Широко используется для лечения ревматоидного артрита физиотерапия. На ранней стадии показана лазеротерапия, однако, не рекомендуется курс более 15 процедур. Также на ранних стадиях показаны ультрафиолетовое облучение и электрофорез с диметилсульфоксидом. Криотерапию часто используют для уменьшения боли.
На более поздних стадиях применяют фонофорез с гидрокортизоном, импульсные токи и магнитотерапию.
Для восстановления функций суставов показана лечебная физкультура.
Профилактика
Профилактика ревматоидного артрита делится на первичную и вторичную. Первичная профилактика - это меры, направленные на предотвращение заболевания. Она заключается в своевременном лечении инфекционных заболеваний, а также санации очагов инфекции, например, кариозных зубов. Важно укреплять организм, закаливаться, заниматься спортом и вести активный образ жизни, а при необходимости принимать витамины.
Вторичная профилактика заключается в предотвращении обострений и осложнений у страдающих ревматоидным артритом. Она включает лечебную физкультуру, своевременный прием необходимых лекарственных препаратов. Важно при этом соблюдать и диету. Нужно ограничить потребление жиров, сахара, соли, есть больше овощей и фруктов, молочных продуктов, каш.
Глава 1. Обследование артрологического больного Глава 3. Ревматический артрит
Глава 2. Ревматоидный артрит
Ревматоидный артрит — хроническое прогрессирующее заболевание суставов, часто поражающее другие органы и системы, рано приводящее к снижению или полной потере трудоспособности больного. Заболевание наиболее часто встречается у молодых женщин (75 %).
Ревматоидный артрит — наиболее сложное и тяжелое заболевание суставов, отличающееся многообразием клинических проявлений. В связи с этим мы считали целесообразным в данной главе более детально описать симптомы, лабораторные и инструментальные признаки болезни, что поможет начинающему врачу оценить значение различных диагностических признаков.
Этиология и патогенез. Этиология ревматоидного артрита неизвестна. Многочисленные исследования за последнее десятилетие дают основание думать о полиэтиологическом происхождении заболевания. Клинические и иммунологические аспекты проявления патологического процесса подкрепляют уже не новую инфекционно-аллергическую теорию этиологии ревматоидного артрита.
Нам известны многие случаи развития ревматоидного артрита на фоне стафилококковой инфекции. В экспериментах на кроликах показано, что введение в сустав L-формы золотистого стафилококка вызывает острое и
хроническое воспаление, а в единичных случаях ревматоидноподобные изменения .
В литературе описаны данные, указывающие, что из носоглотки больных ревматоидным артритом выделяется стрептококк группы А значительно чаще, чем у здоровых лиц, причем антитела к ним отмечаются у больных в более высоких цифрах.
Обнаружение у больных ревматоидным артритом повышения титров антител, тормозящих гемагглютинацию к антителам кори и краснухи, косвенно указывает на возможную роль вирусной инфекции в развитии этого заболевания. С таких же позиций рассматривается и вопрос о поражении суставов при вирусном гепатите. Электронно-микроскопические исследования биопсированного материала выявили изменения, свидетельствующие о прямом повреждении клеток- синовиальной оболочки вирусом гепатита .
Итак, приведенные данные указывают на ряд возможных этиологических факторов заболевания, но еще не дают основания считать доказанной роль инфекционного возбудителя в возникновении ревматоидного артрита.
В синовиальной оболочке пораженного сустава больных ревматоидным артритом образуются иммуноглобулины G, А, М. Полагают, что IgG индуцирует образование ревматоидного фактора. Экспериментально установлено, что IgG, полученный из сыворотки крови, при введении в полость сустава вызывает синовит. Ревматоидный фактор (аутоантитело), соединяясь с измененным IgG, образует иммунные комплексы, которые активируют систему комплемента в синовиальной ткани и синовиальной жидкости. Поскольку аутоиммунные комплексы в синовиальной жидкости связываются с комплементом, его уровень значительно меньше, чем в норме, в то время как в сыворотке крови он может быть выше. Иммунные комплексы подвергаются фагоцитозу, в результате чего активируются лизосомальные ферменты, которые приводят к гибели фагоцита и выходу их наружу. Свободно действующие на синовиальную ткань лизосомальные ферменты вызывают ее повреждение.
Последние данные позволили некоторым ученым выдвинуть лизосомально-аутоиммунную теорию патогенеза ревматоидного артрита.
Предполагается несколько путей возникновения иммунных реакций при ревматоидном артрите. Считают, что при этом заболевании происходят: 1) потеря толерантности к нативному антигену; 2) под воздействием физических и химических процессов неспецифическая агрегация аутологичного IgG в суставе; 3) перекрестные реакции между экзогенным агентом и синовиальной оболочкой; 4) персистирование чужеродных (микробных) антигенов в суставе.
В последнее время обращают внимание на роль аутоиммунных процессов, возникающих в результате появления клона «запрещенных» лимфоидных клеток, оказывающих агрессивное действие на суставные ткани.
Особую роль в развитии ревматоидного" артрита играют лимфоциты. Установлено, что адъювантный артрит у крыс не возникает в тех случаях, когда у них предварительно были удалены лимфатические узлы и вводились иммунодепрессивные средства, как и при удалении лимфоцитов путем дренажа грудного протока или облучения. Однако при переносе определенного количества лимфоцитов от животного с адъювантный артритом здоровому животному у последнего возникает артрит. Лайне и соавт. (цит. по Whitehause) наблюдали у больных ревматоидным артритом уменьшение выраженности признаков болезни после дренажа грудного протока и удаления из организма большого количества лимфоцитов.
Установлено, что в синовиальной оболочке в 50— 60 % выявляются малые лимфоциты — Т-клетки (тимусзависимые), вызывающие аллергию замедленного типа. В-иммуноциты, обнаруживаемые среди лимфоцитов, синтезируют антитела. При ревматоидном артрите описано уменьшение числа Т-клеток как в крови, так и в синовиальной жидкости. Как показали исследования, при ревматоидном артрите клеточная реакция иммунитета возникает в ранней стадии болезни. Вместе с тем другие авторы не обнаружили особых отклонений в популяции лимфоцитов у больных ревматоидным артритом.
Изучение функциональной способности клеток крови в реакциях бласттрансформации или торможения миграции показывает возможную ее роль в развитии ревматоидного артрита. Известно, что при ревматоидном артрите происходит торможение миграции лейкоцитов крови в результате воздействия гомогената синовиальной оболочки, полученной от больных ревматоидным артритом, хотя еще не установлено, какой из антигенов гомогената оказывает действие.
Приведенные выше данные не позволяют сделать определенный вывод о роли клеточного иммунитета при ревматоидном артрите, а также о возможном соотношении клеточных и гуморальных иммунологических реакций. Эти процессы мало изучены в ранней стадии ревматоидного артрита. Не всегда выявляются лимфоидные инфильтраты и плазматические клетки как характерные признаки гипериммунизации процесса.
Патологическая анатомия. Ревматоидному артриту свойственно системное прогрессирующее поражение соединительной ткани, гистоморфологическими проявлениями которого служат мукоидное набухание, фибриноидное изменение, клеточная реакция, васкулиты, склеротические процессы. Особенно характерно для ревматоидного артрита образование так называемых ревматоидных узелков, локализующихся в соединительной ткани суставов, мышц и внутренних органов. Их гистологическое строение весьма своеобразно: это очаг фибриноидного некроза, окруженный радиально расположенными клетками (гистиоциты, фибробласты).
В дебюте болезни поражается преимущественно синовиальная оболочка сустава. При обычной световой микроскопии обнаруживаются пролиферация кроющих синовиальных клеток, гипертрофия ворсин, инфильтрация лимфоцитами или плазматическими клетками с отложением фибрина и образованием очагов клеточного некроза.
Ревматоидный фактор определяется преимущественно в зрелых и распадающихся плазматических клетках, а также в клетках с фуксинофильными (русселевскими) тельцами. Массивное отложение ревматоидного фактора в синовиальной ткани наблюдается преимущественно при высокой активности и большой длительности болезни.
Развитие патологического процесса в суставах принято разделять на три стадии. В начальной стадии заболевания воспаленная синовиальная оболочка выделяет большое количество экссудата, что ведет к увеличению и дефигурации суставов. Во второй стадии воспалительный процесс характеризуется преобладанием пролиферативных изменений. В экссудате значительно увеличивается количество протеинов, особенно фибриногена, а также лейкоцитов. Эти изменения дают начало развитию грануляционной ткани (паннус), которая спаивается с суставным хрящом, разрушает его и вызывает узурацию эпифизарной части костей. Третья стадия характеризуется фиброзными и дистрофическими изменениями в суставах и сморщиванием суставной сумки, возникновением контрактур, подвывихов и костных анкилозов.
Помимо поражения суставов и околосуставных мягких тканей, морфологически выявляются ревматоидные изменения во всех органах и системах, где имеется соединительная ткань. Клинически эти изменения выражаются в лимфаденопатии, нефрите, мио- и перикардите, плеврите и др.
Клиника. Тяжесть воспаления суставов, своеобразие и выраженность поражения внесуставных тканей и внутренних органов при ревматоидном артрите разнообразны.
Продрома ль ный период. В ряде случаев дебюту суставного синдрома предшествуют психическая или физическая травма, переохлаждение, инфекция. За несколько месяцев до появления признаков артрита могут отмечаться снижение трудоспособности, нервозность, похудание, миалгии, судороги, особенно в ночное время, артралгии. У некоторых больных периодически отмечается субфебрильная температура тела. У женщин началу ревматоидного артрита могут предшествовать роды, аборт, климакс.
Начало заболевания может быть острым, подострым и хроническим. Острое начало чаще отмечается у лиц молодого возраста и характеризуется быстрым (в течение нескольких дней, а иногда и часов) развитием ярких артритов с присоединением лихорадки, миалгии, развитием выраженной общей скованности и тяжелого состояния.
При подостром начале болезни признаки воспаления нарастают в течение 1—2 нед. Артралгии могут быть умеренными, без нарушения функции суставов. Возможен субфебрилитет. Этот вариант начала болезни чаще возникает у лиц среднего возраста, особенно у женщин.
Хроническое начало ревматоидного артрита чаще наблюдается в пожилом" возрасте. Признаки суставного синдрома развиваются постепенно в течение нескольких месяцев. Внесуставные проявления болезни не отмечаются, и общее состояние больных мало нарушается.
Примерно у 2/3 больных ревматоидный артрит начинается с симметричного олигоартрита, у 1/3 — с симметричного полиартрита. Поражение крупных суставов в дебюте заболевания отмечается в 30 % случаев. Примерно у 10 % больных начало заболевания характеризуется рецидивирующими артритами (по типу инфекционно-аллергического полиартрита) с последующим развитием классической формы ревматоидного артрита.
Клиническая характеристика отдельных симптомов. Боли как субъективный симптом возникают при всех заболеваниях суставов, но при каждой нозологической форме имеют отличительные особенности.
В дебюте ревматоидного артрита боли у большинства больных нерезко выраженные, однако они очень тяжело переносятся больными: они постоянные, усиливаются в состоянии покоя, в утренние часы, чаще диффузные, по всему суставу, даже там, где при пальпации не отмечается болезненности. Боли могут возникать в регионарных мышцах, сухожилиях, связках.
Выраженность болевых ощущений не всегда соответствует степени развития воспалительного процесса и рентгенологическим изменениям в суставах. Боли в суставах усиливаются у женщин в период менструации.
Таким образом, боли в суставах при ревматоидном артрите имеют суточный ритм и зависят как от многих внутренних факторов нервного и эндокринного порядка, так и внешних колебаний параметров атмосферы.
В дебюте ревматоидного артрита утренняя скованность является основным симптомом, позволяющим проводить дифференциальную диагностику. Для выяснения того, имеется ли у больного утренняя скованность, врач должен задать множество вопросов: когда больной ложится спать, как быстро засыпает, часто ли просыпается ночью, каково его самочувствие и не уменьшаются ли боли в суставах в течение первых минут после сна, легко ли больной поднимается или поднимает какой-либо лежащий рядом предмет, может ли собрать кисти в кулак, свободно согнуть ногу в коленном суставе. При наличии утренней скованности все эти движения затруднены. Необходимо также уточнить, насколько продолжительна скованность в суставах.
Ни одно из антиревматических средств не оказывает столь эффективного действия на утреннюю скованность, как глюкокортикоиды. Это дает основание полагать, что скованность связана как с выраженностью воспалительного процесса в суставах, так и дефицитом отдельных кортикостероидов в пораженных тканях. По нашим данным, в сыворотке крови больных ревматоидным артритом снижается содержание транскортина, обеспечивающего транспортировку других кортикостероидов непосредственно в клеточную ткань.
В дебюте заболевания припухлость суставов может быть незначительной. Можно заметить некоторую сглаженность суставных контуров. Поскольку в ранней стадии процесса припухлость суставов возникает вследствие увеличения количества синовиальной жидкости, назначение в этих случаях антивоспалительных препаратов, как правило, приводит к быстрому снижению активности артрита.
Значительное накопление экссудата в полости сустава вызывает натяжение суставных тканей и ограничение функции. В результате развития экссудативных изменений в суставах кистей рук и воспаления околосуставных тканей пальцы приобретают сосискообразную форму (рис. 7). Наличие атрофии регионарных мышц пораженного сустава приводит к ложному впечатлению об увеличении сустава.
Рис. 7. Поражение суставов кистей на ранней стадии ревматоидного артрита.
Для ревматоидного артрита характерно продолжительное повышение температуры тела, особенно по вечерам, до 37,3—37,5 °С. У отдельных больных это может быть единственным симптомом дебюта ревматоидного артрита. Резкое повышение температуры тела обычно наблюдается при генерализованной форме заболевания, сопровождающегося васкулитом. У некоторых больных температура тела может повышаться в различные часы суток.
Повышение местной температуры различной степени всегда выявляется у больных ревматоидным артритом, хотя зачастую при пальпации это трудно определить.
Наши клинические наблюдения показали, что у большинства больных ревматоидным артритом постоянно несколько повышена местная температура над пораженным суставом, что не всегда определяется путем пальпации. При дополнительном исследовании (тепловидение, гаммасцинтиграфия) фактически у всех больных обнаружено повышение температуры в пределах 0,1—0,2 °С.
У 1/3 больных удалось выявить повышение местной температуры без видимых клинических признаков их поражения. Следовательно, определение местной температуры имеет значение как для уточнения активности процесса, так и для выявления «горячих» очагов в клинически интактных суставах. Точное измерение местной температуры очень важно при моноартрите, так как выявление повышенной температуры в суставе, с другой стороны, указывает на симметричный олигоартрит, что дает право предполагать ревматоидную болезнь.
Кроме того, для ревматоидного артрита характерно диффузное повышение местной температуры, которая сохраняется продолжительное время, тогда как при деформирующем остеоартрозе это повышение наблюдается на отдельных небольших участках, в основном в области мыщелков суставов, и более кратковременно (2—3 дня).
Появление озноба в вечерние часы больные относительно часто отмечают уже в ранней стадии заболевания. В первое время они стараются надевать более теплую одежду, а при прогрессировании болезни появляется познабливание. Выраженные воспалительные изменения в суставах, генерализация процесса нередко сопровождаются ознобом, который у большинства больных появляется в 18—20 ч; после него наблюдаются повышение температуры тела и значительная потливость. Сильный озноб и лихорадка характерны для так называемой септической формы ревматоидного артрита. После озноба наступает резко выраженная общая слабость.
Болезненность — один из важных объективных симптомов, определяемый путем пальпации. Для ревматоидного артрита характерна диффузная болезненность. Боли четко определяются непосредственно над суставной щелью по краям суставной капсулы, а также в области периартикулярных тканей, сухожилий и связок. С целью выявления болезненности следует пальпировать все суставы, в том числе позвоночника. Выявление у больного моноартритом болезненности в области крестцово-подвздошных суставов свидетельствует о болезни Бехтерева.
Сильные боли могут отмечаться при боковом сжатии кистей, стоп, при надавливании в области мыщелков коленных суставов, головки плечевой кости и др.
Ограничение движения. Нарушение функции суставов при ревматоидном артрите часто отмечается уже в ранней стадии. Оно зависит от уровня активности процесса. При купировании активности артрита функция суставов может восстановиться. В более поздней стадии заболевания возникает необратимая функциональная недостаточность суставов в результате развития контрактур, костных анкилозов.
Суставные поражения. Для ревматоидного артрита характерно симметричное поражение проксимальных межфаланговых и пястно-фаланговых суставов. Независимо от количества воспаленных суставов утреннюю скованность больные отмечают во всех суставах кистей. Припухлость в области мелких суставов может быть результатом суставных и внесуставных (тендо-синовиты) поражений. Наличие экссудата обусловливает симметричное увеличение сустава. Палец принимает веретенообразную форму. Кожа натянута, иногда розовая или багровая. При уменьшении припухлости кожа над пораженным суставом становится бледной и шероховатой.
Длительные артриты ведут к ослаблению суставной капсулы и связочного аппарата, что в сочетании с гипотрофией мышц способствует формированию контрактур кисти различных типов.

Рис. 8. Ревматоидное поражение суставов кистей (ульнарная девиация).
При ревматоидном артрите чаще всего встречаются:
1) ульнарное отклонение пальцев (рис. 8);
2) деформации по типу «пуговичная петля» (или бутоньерка), характеризующиеся гиперэкстензией пястно-фаланговых суставов, сгибательной контрактурой проксимальных и дистальных межфаланговых суставов;
3) деформации по типу «лебединая шея», возникающие в результате сгибательной контрактуры пястно-фалангового сустава и последующей гиперэкстензии проксимального межфалангового сустава, а также сгибания дистальной фаланги. Выраженный остеолитический процесс ведет к укорочению фаланг, что сопровождается сморщиванием кожи над ними. Такая деформация кисти носит название «рука с лорнетом».
Лучезапястные суставы поражаются часто. Болезненность и припухлость прежде всего определяются в середине сустава или с латеральной стороны. Помимо распространенной припухлости, наблюдается локализованное выпячивание синовиального сухожильного влагалища или киста синовиальной оболочки запястного сустава. Синовит запястного сустава может приводить к компрессии срединного нерва (синдром запястного канала) с возникновением парестезии и выраженного болевого синдрома, усиливающегося в ночное время. В поздних стадиях возникают Х-образная деформация запястья, ульнарная девиация.
Локтевой сустав. Поражение локтевого сустава при ревматоидном артрите наблюдается реже, чем суставов кистей. Припухлость этой области обнаруживается легко по обе стороны от локтевого отростка. Накопление синовиальной жидкости в большом количестве и развитие бурсита ведут к формированию сгибательной контрактуры локтевого сустава. Ревматоидные узелки чаще всего обнаруживаются в области локтевых суставов.
Плечевой сустав. При ревматоидном артрите этот сустав сравнительно редко вовлекается в процесс. Однако у части больных при артрите плечевого сустава отмечается значительное накопление экссудата в полости сустава, возникновение синовиальных кист. Фиброзные изменения и контрактуры встречаются очень редко, как и деструктивные изменения на рентгенограммах.
Тазобедренный сустав. Ревматоидный коксит наблюдается как при типичном течении болезни с полиартритом, так и при серонегативном олигоартрите. В ранних стадиях отмечается болезненность в области головки бедра, реже в области большого вертела. Развиваются атрофии бедренных и ягодичных мышц, ограничение отведения и наружной ротации бедра. В поздних стадиях регистрируется положительный симптом Томаса, укорочение конечности на стороне поражения. Рентгенологически может отмечаться асептичесский некроз головки бедренной кости, особенно часто при длительной кортикостероидной терапии.
Симметричный коксит наблюдается у 40 % больных [ВигскпагсНД., 1966]. Как первое проявление ревматоидного артрита он редко служит причиной потери трудоспособности .
Коленный сустав. Дебют ревматоидного артрита с поражения коленного сустава более характерен для мужчин молодого и среднего возраста; у части больных длительное время может протекать изолированно. 6 ранней стадии гонит не всегда сопровождается сильными болями при значительной припухлости, которая особенно выражена в области верхнего наружного заворота и боковых частях сустава (рис. 9).

Рис. 9. Ревматоидное поражение коленных суставов. Значительное увеличение содержания синовиальной жидкости в полости
При пальпации подколенной ямки можно выявить синовиальное выпячивание (киста Беккера). В отдельных случаях подколенная киста распространяется на голень.
Коленный сустав наиболее доступен клиническому исследованию. Чаще всего производят пункционную биопсию синовиальной оболочки, забор синовиальной жидкости суставов.
Голеностопный сустав. Этот сустав поражается примерно так же часто, как и коленный, преимущественно у мужчин молодого и среднего возраста. Поражение голеностопного сустава редко бывает изолированным. Часто уже в ранних стадиях заболевания оно сопровождается воспалением периартикулярных тканей, пяточных сухожилий. Экссудативные изменения в голеностопном суставе нередко воспринимаются как отечность, особенно у женщин с нарушением кровообращения нижних конечностей.
Плюс нефаланговые суставы редко поражаются изолированно. Припухлость в этой области обычно мало выражена, но при пальпации, особенно при боковом сжатии, можно выявить выраженную болезненность. В поздних стадиях формируются деформации пальцев hallus valgus стопы. Наиболее часто встречается деформация I пальца, которая характеризуется наружным отклонением пальца. Типична молоткообразная деформация пальцев, возникающая при гиперэкстензии основной фаланги, сгибании проксимального и разгибании дистального межфалангового сустава, что производит впечатление согнутых костей.
Крестцово-подвздошные суставы. Сакроилеит различной выраженности может иметь место при любой форме хронического артрита. При ревматоидной болезни он чаще наблюдается при тяжелых генерализованных формах с поражением тазобедренных суставов, может быть односторонним и двусторонним. Анкилоз наступает лишь в единичных случаях.
Поражение позвоночника. Ревматоидный процесс в позвоночнике имеет относительно доброкачественное течение, не вызывая анкилоза. Чаще поражаются суставы шейного отдела позвоночника, что приводит к медленному развитию дегенеративных изменений, смещению позвонков, подвывихам (особенно атланта). Это опасно нарушением вертебрального кровообращения и развитием признаков компрессии спинного мозга. Такие осложнения редки, хотя рентгенологически признаки поражения позвоночника выявляются у 15 % больных. Изменения в суставах грудного и поясничного отделов позвоночника обычно происходят в поздней стадии заболевания. Возможны компрессионные переломы тел позвонков, чаще возникающие на фоне длительной глюкокортикоидной терапии.
Поражение грудиноключичных суставов при ревматоидном артрите наблюдается редко, хотя у некоторых больных небольшая припухлость и пальпаторно определяемая болезненность могут сохраниться продолжительное время. Воспаление челюстных суставов наблюдается редко, сопровождается мучительными болями, затрудняющими жевание.
Внесуставные поражения. Клиницистам известно, как часто артрологические больные жалуются на боли в костях. При ревматизме чаще всего отмечают боли в трубчатых костях конечностей, при болезни Бехтерева — в плоских костях. При ревматоидном артрите боли не имеют определенной локализации, хотя до начала заболевания или же в дебюте больные могут чувствовать боли в области голеней, но чаще вблизи пораженных суставов. Оссалгии нередко служат сигналом обострения заболевания.
Снижение концентрации эстрогенных и андрогенных гормонов, приводящее к замедлению образования, резорбции, деминерализации кости, обнаруживается уже на ранней стадии ревматоидного артрита. Оно трактуется как следствие воспалительного процесса.
При пальпации выявляется болезненность прежде всего в дистальных отделах костей соответственно пораженным суставам. У части больных при пальпации в дистальных отделах болезненность отмечается не только на стороне поражения сустава конечности, но и с противоположной стороны. При постукивании болезненность можно отметить в области голеней, подвздошных костей, грудины и т. д.
Рентгенографически в области эпифиза уже в ранней стадии процесса обнаруживается деминерализация кости (кисты различных размеров, затем развитие краевой узуры).
При изучении гистологической структуры средней части бедра, где изменения, вероятно, менее всего связаны с поражением суставов , найдены изменения, отражающие потери ткани более значительные, чем в контрольной группе. Исследования, проведенные нами совместно с В. С. Сидоровым, показали, что у больных ревматоидным артритом гистологически в биоптате подвздошной кости обнаруживаются изменения, указывающие на наличие воспалительного процесса. Степень потери костной ткани зависит от давности заболевания.
Поражение мышц. Атрофия регионарных мышц обнаруживается уже в ранних стадиях ревматоидного артрита. Механизм столь быстрого развития амиотрофии остается неясным, хотя многие ревматологи предполагают нервно-трофическое происхождение поражения мышц.
Биохимически в мышечных биоптатах обнаруживают уменьшение содержания гликогена и активности гликолитических ферментов. Морфологически выявляют воспалительные очаги в соединительной ткани, эндомизии и перемизии, клеточные инфильтраты около кровеносных сосудов, иногда с их облитерацией. Описаны гиперплазия ядер, гомогенизация и потеря исчерченности, жировое перерождение миофибрилл. При электронной микроскопии обнаруживают складчатость сарколеммы, дезорганизацию миофибрилл.
Поражение периферических сосудов. Сложный механизм развития воспалительного процесса при ревматоидном артрите прежде всего связан с поражением микроциркуляторного русла. Поражение кровеносных сосудов более крупного калибра наблюдается при остром воспалении и генерализации патологического процесса.
Гистологически в стенках артерий одновременно обнаруживаются склероз, гиалиноз, воспалительный экссудат, мононуклеарные клетки, нередко некроз [Струков А. И., 1962]. В биоптатах мышц предплечья и бедра [Ахназарова В. Д., 1978] наблюдались умеренно выраженные продуктивные васкулиты и периваскулиты.
Снижение кожного кровотока у больных ревматоидным артритом коррелирует с прогрессированием заболевания, развитием органопатологии. Выявление связи между величиной эффективного кровотока и выраженностью депозиции иммунных комплексов в стенке сосудов клинически непораженной кожи или ревматоидном артрите с содержанием компонентов ДНК и уровнем ревматоидного фактора в сыворотке крови дает основание считать, что в развитии микроциркуляторных нарушений определенную роль играют иммунные механизмы [Мач Э. С. и соавт., 1983].
К. Меррман (1973) при ангиографическом исследовании наблюдал смещение сосудов по отношению к мягким тканям, сужение и закупорку сосудов с коллатеральным кровообращением и без него, извилистость сосудов, гиперемию замедленного венозного оттока.
Клинически васкулит проявляется развитием мелких некрозов околоногтевого ложа (дигитальный васкулит); при глубоких нарушениях сосудистой и нервной систем возникают трофические язвы. Широкое применение кортикостероидов при лечении больных ревматоидным артритом также способствует развитию васкулита.
Поражение кожи. Изменения кожных покровов в ранних стадиях ревматоидного артрита обусловлены преимущественно припухлостью воспаленного сустава, стазом кровеносных сосудов, что ведет к изменению цвета кожи вплоть до цианотичного. Позже поражение кожи является результатом васкулита.
Гистологически в биоптатах кожи больных ревматоидным артритом обнаруживают признаки истончения эпидермиса, сглаженность рисунка сосочков, изменение коллагеновых волокон, отложение иммунных комплексов в капиллярах сосочкового слоя дермы [Ахназарова В. Д., 1975; Алиев Т. С. 1978].
При болезни Стилла, преимущественно являющейся вариантом ювенильного ревматоидного артрита, отмечается кожная сыпь (наиболее часто в области разгибательных поверхностей конечностей). У большинства больных сыпь может предшествовать суставному синдрому.
Патология глаз при ревматоидном артрите встречается как в ранней, так и в поздней стадии независимо от тяжести заболевания.
В дебюте болезни нередко выявляется конъюнктивит доброкачественного, рецидивирующего течения, иногда совпадающий с обострениями заболевания. В более поздней стадии развивается эписклерит. При совместном с офтальмологами обследовании 160 больных ревматоидным артритом поражение глаз в виде слабо выраженного конъюнктивита обнаружено у 10,9 %, эписклерита — у 3,6 % [Чепой В. М., Рудницкая Г. М., 1978]. По данным Ю.В.Юдиной (1983), из 103 больных ревматоидным артритом у 13 % выявлен увеит, у 3 % — сухой кератоконъюнктивит. У детей с ревматоидным артритом наблюдается сочетание иридоциклита, кератопатии и катаракты [Рапопорт Ж. Ж., 1983]. Развитие катаракты и слепоты в редких случаях описали Т. Weiss и К. Keller (1967).
Патология внутренних органов при ревматоидном артрите разнообразна как по характеру клинических проявлений, так и по тяжести поражения.
Подчас стертость клинических проявлений, сочетания ревматоидного артрита с другими заболеваниями затрудняют интерпретацию обнаруживаемых изменений, поэтому при вскрытии ревматоидное поражение внутренних органов выявляется значительно чаще, чем клинически. Висцеральная патология отмечается в основном при тяжелой форме ревматоидного артрита с поражением множества суставов, наличием васкулитов, выраженной общей утренней скованностью, лихорадкой, ознобом, выраженной иммунологической активностью.
Поражение сердечно-сосудистой системы. В течение последнего десятилетия описано большое количество клинических и патоморфологических наблюдений, доказывающих ревматоидное поражение всех трех оболочек сердца в виде перикардита, миокардита, сравнительно редко эндокардита с формированием ревматоидного порока сердца [Струков А. И., Бегларян А. Г., 1963]. Все авторы отмечают трудности прижизненной диагностики ревматоидного кардита, который при патологоанатомическом исследовании выявляется в 2—3 раза чаще, чем клинически.
Изучение сердечной патологии при ревматоидном артрите имеет как теоретическое значение для выяснения механизма развития заболевания, так и практическое для определения тактики лечения больных.
Многочисленными исследованиями при ревматоидном артрите установлены признаки диффузного интерстициального и очагового миокардита с наличием ревматоидных узелков [Теодори М. И. и др., 1960]. При комплексном обследовании и продолжительном наблюдении за 100 больными, предъявляющими жалобы на боли в области сердца, у 20 % нами диагностирован миокардит. Клинически отмечались расширение сердца во все стороны, преимущественно влево, глухость тонов, систолический шум на верхушке и в Уточке. Эти изменения нашли подтверждение при рентгенологическом, электрокардиографическом, фонографическом, баллистокардиографическом исследованиях, а в 3 случаях при вскрытии. При повторном обследовании у 11 больных обнаружены плевроперикардиальные спайки и у 6 порок сердца (недостаточность митрального клапана), что свидетельствует об одновременном поражении и перикарда или эндокарда. У 14 из 20 больных равматоидным кардитом выявлены поражения других висцеральных органов (селезенка, почки).
Эндокардит диагностируется редко, что, вероятно, объясняется его вялым течением и вовлечением в патологический процесс эндокарда одновременно с миокардом. Пороки сердца при ревматоидном артрите диагностируются давно [Сперанская И. Е., 1959; Оржежковский О. Д., 1960]. Большие колебания в частоте выявления пороков сердца (0,5—11 % больных), по-видимому, зависят как от подхода к интерпретации их происхождения, так и от подбора больных.
Мы наблюдали порок сердца у 18 из 100 специально отобранных больных: у 14 имела место недостаточность митрального клапана, у 4 — сочетанный митральный порок с преобладанием недостаточности митрального клапана. Ретроспективно судить о происхождении порока сердца у этих больных трудно. По-видимому, в 8 случаях порок имел ревматоидную природу, так как развился спустя определенное время от начала заболевания (3—10 лет) после выраженного обострения процесса. Признаков нарушения кровообращения не выявлялось. У остальных 10 больных можно было предполагать сочетание ревматоидного артрита и ревматического порока сердца. В анамнезе у них до развития ревматоидного артрита отмечались ревматические атаки. Клинические признаки порока сердца у всех этих больных были ярко выражены.
Перикард поражается при ревматоидном артрите сравнительно часто, а выявляется очень редко. Это объясняется клинически скрытым и благоприятным течением перикардита, исключительно редко вызывающим нарушение сердечной деятельности. У многих больных признаки активного перикардита не выявляются и только спустя некоторое время рентгенологически обнаруживаются плевроперикардиальные спайки. Мы наблюдали перикардит у 11 % больных, у которых были поражены и другие оболочки сердца. По нашим данным, перикардит развивается чаще при тяжелом течении ревматоидного артрита. Введение в клиническую практику метода эхокардиографии существенно облегчило задачу выявления асимптомных перикардитов.
О поражении аорты с развитием недостаточности ее клапанов сообщают многие авторы, и это находит подтверждение при изучении секционного материала. Обнаружение в стенке аорты типичных ревматоидных узелков подтверждает ревматоидный генез ее поражения. Четкие клинические признаки поражения аорты при ревматоидном артрите наблюдаются исключительно редко.
Поражение легких. Воспалительно-фиброзные изменения в легких различной выраженности встречаются у половины больных ревматоидным артритом. Обычно воспалительные изменения в легких сначала протекают скрыто. Больные могут отмечать кашель или одышку при обострениях суставного синдрома. В дальнейшем воспаление интерстициальной ткани приводит к развитию медленно прогрессирующего фиброзирующего процесса, нарастанию дыхательной недостаточности. При воздействии неблагоприятных факторов, в частности пыли тяжелых веществ (уголь, асбест, металл), могут развиться выраженные изменения легочной ткани (синдром Каплана).
Клинико-рентгенологические признаки плеврита или плевроперикардита обнаруживаются при различных стадиях ревматоидного артрита. Более часто и резко они выражены при генерализованной форме, протекающей с васкулитом. Перкуторное притупление звука отмечается очень редко, основным клиническим признаком плеврита служат данные аускультации (шум трения плевры, крепитация).
Патология легких и плевры предрасполагает к развитию инфекционных и инфекционно-аллергических заболеваний. В таких случаях возникают трудности в интерпретации полученных данных и дифференциальной диагностике.
Помимо ревматоидного поражения легких, фиброзирующий альвеолит может быть проявлением ятрогении при применении солей золота («золотое» легкое) или D-пеницилламина. Цитостатическая терапия также способна усугублять фиброз легких.
Ревматоидное поражение печени диагностируют крайне редко. Применение массивной антиревматической терапии и возможность лекарственного поражения печени во многом затрудняют дифференциальную диагностику гепатопатий.
Клинически, как правило, выявляется слабая или умеренная гепатомегалия, печень мягкой консистенции, слегка болезненна. Увеличение печени в сочетании со спленомегалией входит в симптомокомплекс болезни Стилла. Нам не удалось выявить отчетливых функциональных нарушений, кроме единичных случаев, когда наблюдался генерализованный амилоидоз печени и почек, а также почечная недостаточность.
Гистологически в биоптатах печени при ревматоидном артрите выявляются как признаки неспецифического медикаментозного гепатита — диссеминированное ожирение гепатоцитов, отложение липофусцина, активизация звездчатых эндотелиоцитов (купферовы клетки), очаговые клеточные пролифераты, фиброз и клеточная инфильтрация портальных полей, дистрофия и некроз гепатоцитов в сочетании с холестазом [Блюгер А. Ф., Карташова О. Я-, 1983], так и признаки цирроза и отложение амилоида.
Поражение желудочно-кишечного тракт а. Изменения в пищеводе и желудке, как правило, не связаны с ревматоидным процессом, а зависят прежде всего от характера и интенсивности лекарственной терапии. К ревматоидным большинство авторов относят те изменения, которые можно расценить как амилоидоз желудка и кишечника [Осколкова А. В., 1972; Копьева Т. Н., 1973].
г П очечная патология при ревматоидном артрите является наиболее частой причиной летального исхода. Поражение почек проявляется в виде гломерулонефрита и амилоидоза. Клинически гломерулонефрит диагностируется в 1 % случаев, тогда как при патологоанатомическом исследовании признаки его, выраженные в той или иной степени, встречаются в 60 % случаев . Следует отметить, что незначительная протеинурия и изменения мочевого осадка наблюдаются нередко, но им не придается должного значения.
Амилоидное поражение почек характерно для поздней стадии заболевания, хотя у некоторых больных при тяжелом течении болезни приводит к почечной недостаточности уже на 3—5-м году от дебюта артрита. Амилоидоз развивается медленно и в первое время проявляется лишь минимальной протеинурией. Диагностируется.он, как правило, в стадии почечной недостаточности.
Целенаправленная антиревматическая терапия, вероятно, в определенной степени способствует обратному развитию амилоидоза. В ряде случаев у больных с ремиссией заболевания наблюдалась тенденция к рассасыванию амилоида: электронно-микроскопически в биоптатах почек обнаружены исчезновение фибриллярного амилоида и появление на его месте грануляционной ткани. В последние годы появились сообщения об эффективности колхицина при вторичном амилоидозе. Тем не менее амилоидоз почек приводит к летальному исходу у 25—30 % больных ревматоидным артритом.
Ятрогенное поражение почек наблюдается при лечении солями золота и D-пеницилламином. Применение большинства нестероидных противовоспалительных препаратов, особенно в больших дозах, также отрицательно влияет на почки (интерстициальные поражения, папиллярный некроз).
Поражение нервной системы. Воспалительные изменения vasa nervorum, периневральные воспалительные инфильтраты способствуют развитию эндо- и периневрального склероза. Клинически это выражается в появлении симптомов периферической нейропатии (нарушение чувствительности, парестезии).
Уже в ранних стадиях регистрируются нарушения, связанные с вегетативной нервной системой, что проявляется нарушением возбудимости, дисфункцией симпатико-адреналовой и вагусной систем, отклонениями в гемостазе.
Наличие продолжительное время очагов раздражения (хронический воспалительный процесс) приводит к развитию рефлекторных очагов, раздражению и состоянию постоянного возбуждения симпатической нервной системы с последующим развитием различных синдромов, в частности болевых, и трофических нарушений, столь характерных для ревматоидного артрита. У большинства больных наблюдаются повышение потливости, гипергидроз ладоней и подошв, сухость, истончение, пигментация и депигментация кожи, ломкость ногтей и др.
Эндокринные нарушения. Многие ученые придавали большое значение эндокринным нарушениям в развитии ревматоидного артрита [Вельяминов Н. В., 1924; Стражеско Н. Д., 1950; Selye H., 1960].
А.Г.Ибрагимова и Л. В. Никонов а (1983), обследуя 240 больных ревматоидным артритом, обнаружили достоверное снижение уровня катехоламинов и стероидов, которое коррелировало с изменением микроциркуляции. 3. В. Хетагурова (1983) обнаружила у больных ревматоидным артритом снижение экскреции эстрогенов и прегнандиола с мочой и повышение содержания тестостерона в крови. Биохимическим и радиоиммунологическим методами выявлено повышение минералокортикоидной и понижение глюкокортикоидной функций надпочечников даже у больных, не получавших гормональных препаратов.
При исследовании функции щитовидной железы выявляется как повышение, так и понижение ее, особенно часто при прогрессировании болезни. Выявление антител к ткани щитовидной железы и исследование биоптатов позволяют диагностировать тиреоидит.
Угнетение кроветворения при ревматоидном артрите известно давно. Наиболее часто отмечается гипохромная анемия, коррелирующая с уровнем активности болезни. При изучении миелограммы обнаруживается смещение в сторону незрелых форм клеточной формулы красной крови.
У 8 % больных ревматоидным артритом наблюдается эозинофилия. Как правило, ее появление связывают с проведением антиревматической терапии. Развитие лейкопении чаще всего наблюдается на фоне терапии цитостатиками, хотя она встречается как побочное проявление терапии D-пеницилламином, кризанолом; а также некоторыми негормональными противовоспалительными препаратами (бутадион, производные оксикамовых кислот— пироксикам и др.). Агранулоцитоз чаще встречается на фоне применения декариса.
Нейропения и тромбопения служат проявлением синдрома Фелти (спленомегалия и гиперспленизм).
Юношеская форма ревматоидного артрита. Физиологические и иммунологические особенности детского организма, повышенная чувствительность к развитию аллергии, многочисленные детские инфекции — все это определяет условия для возникновения различных видов артрита и своеобразные клинические проявления ревматоидного артрита.
Ранняя диагностика и дифференциальная диагностика ревматоидного артрита у детей — весьма сложная задача, так как в отличие от ревматоидного артрита взрослых редко выявляются ревматоидный фактор в крови или синовиальной жидкости, подкожные ревматоидные узелки и другие характерные признаки. Хотя ревматоидный артрит можно наблюдать и у детей в возрасте 2—3 нед, наиболее часто заболевание диагностируется в возрасте 1—3 и 8—12 лет.
Выраженные деструктивные изменения субхондральной кости, крупные кистевидные просветления.
В виде моноолигоартрита болезнь обычно протекает благоприятно без повышения температуры тела или очень высоких лабораторных показателей активности процесса. Чаще поражаются суставы нижних конечностей, особенно коленный. Сравнительно часто выявляется патология глаз — увеит, иридоциклит. У "А больных отмечается вариант болезни, характеризующийся системными проявлениями: лихорадкой, кожной сыпью, лимфоаденопатией, гепато- и спленомегалией. Это значительно затрудняет диагностику, поскольку у половины этих больных признаки артрита слабо выражены, а у части из них имеются только боли в суставах.
Кожная сыпь, которая появляется на туловище и конечностях, сохраняется непродолжительное время. Поражения глаз и сердца, как правило, имеют более стойкий характер и у части больных могут предшествовать развитию суставного синдрома.
Рентгенологическое исследование. Нарушения костной структуры сустава можно обнаружить рентгенологически спустя 3—4 мес от начала заболевания, раньше всего появляется субхондральный остеопороз эпифиза. Механизм развития остеопороза уже на ранней стадии процесса остается невыясненным. Вероятно, помимо описанных выше процессов деминерализации кости, фактора снижения физической нагрузки, в основе остеопороза лежат и другие механизмы. Известно, что при ревматоидном артрите в стенках сосудов происходит импрегнация крупных иммунокомплексов, а около сосудов возникают клеточные инфильтраты. Эти изменения особенно резко выражены при длительной высокой активности и быстро прогрессирующем течении болезни. Иммуногистологические нарушения служат причиной ухудшения микроциркуляции и, следовательно, снижения обменных процессов. Возможно, в определенной степени на развитие остеопороза при ревматоидном артрите оказывают влияние изменение содержания гормонов (например, эстрадиола), участвующих в регуляции функциональной активности фибробластов, и нарушения обмена кальция в организме [Гроздова М. Д., Панасюк А. Ф., 1983].
При ревматоидном артрите деструктивные изменения чаще всего обнаруживаются в области головки II—III пястных (рис. 10) и V плюсневых (рис. 11) костей.

Гис. 10. Рентгенограмма суставов кистей.
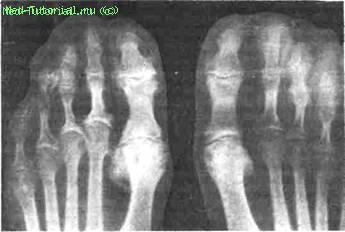
Рис. 11. Рентгенограмма мелких суставов стоп. Выраженные деструктивные изменения в эпифизах плюсневых костей, особенно II и V пальцев.
Одновременно с костной поражается и хрящевая ткань, свидетельством чего служит сужение суставной щели. В эпифизах нередко выявляются костные кисты, которые образуются, вероятно, вследствие развития микроваскулита с последующим некрозом отдельных костных участков.
Выраженный остеопороз и особенно наличие крупных субхондральных кист способствуют возникновению краевой узурации различной величины. В поздней стадии процесса, наблюдаемой на рентгенограмме, отмечаются краевые костные разрастания, которые являются компенсаторными образованиями и служат началом развития костного анкилоза. У части больных с выраженной активностью процесса, генерализованным васкулитом наблюдается остеолиз эпифизов. В результате гипертрофии костной ткани развиваются периоститы. Поражение мышц, их связок, суставной капсулы, способствуют появлению подвывихов суставов. Завершается ревматоидный артрит образованием костного анкилоза.
Радионуклидное исследование. У больных ревматоидным артритом при радионуклидном сканировании с 99mTs выявляются диффузное поражение исследуемого сустава, очаги воспаления в клинически «интактных» суставах. В тех случаях, когда патологический процесс локализуется в малодоступных клиническому исследованию суставах (тазобедренных) и малоподвижных суставах (крестцово-подвздошных), особенно ценным является гаммасцинтиграфический метод, позволяющий обнаружить активный процесс в течение первого месяца заболевания, а у части больных до появления клинических признаков поражения суставов (рис. 12).

Рис. 12. Сцинтиграммы суставов при ревматоидном артрите. а — выраженное накопление радиоиндикатора в области лучезапястных суставов; б — отдельные очаги повышенной концентрации радиоиндикатора в области голеностопных и плюснефаланговых суставов; в — усиленное накопление радиоиндикатора в области крестцово-подвздошных суставов.
Тепловидение. Уточнение вопроса о том, имеется ли воспаление в одном или нескольких суставах, асимметричное или симметричное поражение суставов, очень важно для ранней диагностики ревматоидного артрита (рис. 13). Тепловидение позволяет объективно судить об эффективности терапии.
Лабораторные исследован и я. Для ревматоидного артрита характерно повышение СОЭ, часто до высоких цифр (50—70 мм/ч). У некоторых больных СОЭ может увеличиваться задолго до появления клинических признаков артрита.
Клеточная формула крови, как правило, не изменяется.
Деструкция основного вещества соединительной ткани при ревматоидном артрите сопровождается распадом клеток с высвобождением ДНК. По содержанию продуктов распада ДНК в сыворотке крови можно судить о тяжести патологического процесса. Увеличение содержания ДНК в сыворотке крови обнаруживается у 78,3— 92 % больных ревматоидным артритом [Каинова А. С, 1983, и др.]. Выраженные нарушения метаболических процессов в суставных тканях при ревматоидном артрите сопровождаются накоплением протеогликанов в очаге воспаления, что ведет к их уменьшению в периферической крови. Установлено снижение содержания гликозамингликанов в крови у больных ревматоидным артритом, которое коррелирует со степенью активности воспалительного процесса.
В нашей клинике определение лизосомальных ферментов (кислая фосфатаза, кислая гиалуронидаза, кислая протеиназа) с успехом проводится для уточнения диагноза в ранней стадии болезни и Контроля за динаревматоидным артритом она становится мутной, содержит мало муцина, атипичные синовиальные покровные клетки. Отмечается увеличение цитоза (5000—8000 в 1 мм3).
В синовиальной жидкости обнаруживается также РФ, причем в некоторых случаях раньше, чем в сыворотке крови. Исследование синовиальной жидкости на РФ при серонегативном артрите имеет важное значение для дифференциальной диагностики.
Диагностика и дифференциальная диагностика. Установление достоверного диагноза ревматоидного артрита в дебюте заболевания нередко представляет большие трудности и для крупных артрологовклиницистов. У части больных, особенно у лиц мужского пола, начало заболевания атипичное в виде моноолигоартрита нижних конечностей, утренняя скованность в суставах отсутствует. В этих случаях важно тщательно изучить анамнез заболевания и эволюцию отдельных клинических симптомов, использовать дополнительные методы исследования (определение ревматоидного фактора в синовиальной жидкости, биопсия синовиальной оболочки, гаммасцинтиграфия суставов и др.).
Наиболее ранними признаками ревматоидного артрита являются: 1) утренняя скованность в суставах;
опухание суставов продолжительностью более 1,5 мес;
симметричность поражения суставов-кистей; 4) быстрое развитие атрофии регионарных мышц; 5) наличие подкожных ревматоидных узелков; 6) увеличение содержания иг- и у-глобулинов в сыворотке крови; 7) наличие РФ или рагоцитов в сыворотке крови или синовиальной жидкости; 8) наличие иммуноглобулинов в сыворотке крови; 9) повышенная концентрация цитологических ферментов: кислой фосфатазы в лимфоцитах и щелочной фосфатазы в нейтрофилах; 10) выраженный цитоз в синовиальной жидкости (более 12 000 клеток в 1 мм3); 11) гистологически выявляемые изменения: усиленная пролиферация кроющих синовиальных клеток, гипертрофия ворсин, очаги некроза.
На более поздних этапах болезни выявляются:
1) продолжительное время субфебрильная температура тела;
2) общее похудание;
3) постоянно увеличенная СОЭ;
4) рентгенологически обнаруживаемые субхондральный
остеопороз, краевая узурация эпифизов;
5) стойкие воспалительные изменения в суставах с развитием их деформации и контрактур.
Наряду с этим следует также учитывать другие симптомы, которые в отдельных случаях могут сыграть важную роль в дифференциальной диагностике заболевания: возраст, пол, наследственность, поражение суставов верхних конечностей, лимфаденопатия и др.
При дифференциальной диагностике в ранней стадии ревматоидного артрита прежде всего следует иметь в виду ревматический артрит, который чаще возникает остро или подостро, после стрептококковой инфекции, «переходит» с одного сустава на другой. Артрит нестойкий, вскоре присоединяются признаки ревмокардита, в крови наблюдаются лейкоцитоз, увеличение титра АСЛ-О, быстрое исчезновение признаков артрита под влиянием негормональпи1х противовоспалительных препаратов.
В отличие от ревматоидного инфекционно-аллергический артрит характеризуется рецидивирующим течением. Рецидивы возникают после острых инфекций, чаще верхних дыхательных путей. При этом отсутствуют общая утренняя скованность, РФ в крови, изменения на рентгенограммах, деформация суставов и периартикулярных тканей.
Гонококковый артрит обычно возникает через 2—3 нед после урогенной инфекции, проявляется остро чаще в виде моноартрита нижних конечностей, реже олигоартрита, в стадии бактериемии наличие лихорадки. В крови высокий лейкоцитоз (до 40,0 . 109/л). У "Д больных инфекционный возбудитель обнаруживается в синовиальной жидкости. Назначение антибиотиков дает очень быстрый эффект.
Подагрический артрит, протекающий подостро или хронически, без выраженных характерных приступов, трудно отличить от ревматоидного артрита. Подагра возникает преимущественно у мужчин в возрасте 40— 50 лет, чаще с нарушением жирового обмена. Выраженные клинические признаки воспаления у большинства больных сохраняются от 5 до 20 дней. Симметричности поражения суставов не наблюдается. У части больных в области ушных раковин и около суставов появляются тофусы. В крови увеличено содержание мочевой кислоты (более 0,413 ммоль/л). Кристаллы ее можно обнаружить в синовиальной жидкости и биоптатах синовиальной оболочки.
У лиц старше 50 лет ревматоидный артрит нередко протекает со слабыми признаками воспаления, на фоне дегенеративного поражения суставов. В этих случаях признаки артрита могут быть расценены как проявление реактивного синовита при остеоартрозе. Однако при остеоартрозе синовит слабо выражен, сохраняется непродолжительное время, нет утренней скованности, субфебрильной температуры, редко отмечается некоторое повышение СОЭ, на рентгенограммах обнаруживаются дегенеративные изменения: субхондральный остеосклероз, краевые остеофиты (табл. 1).
Таблица 1. Дифференциально-диагностические признаки ревматоидного артрита, псориатического артрита
и периферической формы болезни Бехтерева
![]()
Лечение. Сложность и малоизученность механизмов развития ревматоидного артрита, участие многих систем в формировании патологического процесса обусловливают трудности фармакотерапии ревматоидного артрита.
Хроническое течение ревматоидного артрита, постоянное наличие биохимических и иммунологических нарушений в организме, способствующих развитию необратимых изменений в суставных тканях и в других органах, определяют необходимость проведения непрерывного комплексно-этапного лечения больных.
Основными принципами лечения больных ревматоидным артритом являются: 1) выявление и устранение причин, способствующих обострению и прогрессированию заболевания; 2) комплексно-этапное лечение в период активизации болезни (первый этап — стационарный, второй — санаторно-курортный, третий — поликлинический); 3) мероприятия социально-гигиенического порядка.
Физическое и умственное перенапряжение, ухудшение погодных условий — повышенная влажность, холод, перепады температуры воздуха и атмосферного давления, как и условия работы (сырость и сквозняки в помещении, выполнение тяжелой физической работы), могут служить факторами обострения заболевания. В связи с этим необходимо проведение мероприятий как с целью лечения хронических воспалительных процессов, так и для улучшения условий работы (перевод больного для работы в помещение, на более легкую работу и др.).
Антиревматические препараты, употребляемые при ревматоидном артрите, можно разделить на две большие группы — симптоматического и базисного действия.
К препаратам симптоматического действия относят негормональные противовоспалительные средства, которых в арсенале клинициста в настоящее время имеется довольно много. При некоторых относительно доброкачественных вариантах ревматоидного артрита эти препараты могут применяться изолированно и обеспечивать удовлетворительное подавление активности болезни. Для достижения максимального клинического эффекта необходимо назначать оптимальные дозы. Наиболее распространенными являются салицилаты, препараты пиразолона, производные индолуксусной кислоты (индометацин, метиндолретард), фенилуксусной кислоты (вольтарен, ортофен), пропионовой кислоты (бруфен, напросин, флюгалин), оксикамовой кислоты (пироксикам), антраниловой кислоты (мефенаминовая кислота) и др.
В дебюте ревматоидного артрита, особенно при сомнительном диагнозе, следует применять лекарственные прекризанола. Препарат вводят внутримышечно 1 раз в неделю по 17—34 мг в течение 6—8 мес, после чего при достижении эффекта инъекции делают реже. Ранее считалось, что окончание курса лечения кризанолом определяется набором суммарной дозы в 1 г металлического золота. В настоящее время ряд исследователей с успехом используют кризанол длительное время, переходя затем на поддерживающие введения препарата раз в 1 — 1,5 мес. Сроки окончания лечения, как правило, зависят от симптомов непереносимости.
Ауранофин (ауропан) — препарат для приема внутрь. Суточная доза его составляет 6 мг. Хотя ауранофин менее эффективен, чем парентерально вводимые препараты золота, все же он способен снижать активность болезни и лучше переносится организмом.
Соли золота по эффективности при ревматоидном артрите занимают первое место. Ремиссии заболевания можно добиться у "/г, а улучшение отмечается у 2/з больных. Часто возникают побочные явления: аллергическая сыпь, дерматит, зуд, эозинофилия, реже лейкопедия, поражение легких и почек, при лечении ауранофином — наиболее часто диарея.
Препараты золота успешно используют для внутрисуставного введения 1 раз в неделю; на курс 4—6 инъекций. При исследовании синовиальной жидкости после введения золота обнаруживается снижение активности воспаления, нормализация содержания ферментов, особенно кислой фосфатазы .
Хинолиновые препараты — хлорохин (делагил, резохин), плаквенил — угнетают реакцию бласттрансформации лейкоцитов и развитие лимфоидных клеток, тормозят реакцию антиген — антитело, а также угнетают комплемент [Сигидин Я. А., 1960, и др.]. Торможение синтеза нуклеиновых кислот обеспечивает их цитостатическое и антипролиферативное действие. Наиболее эффективны эти препараты при медленно прогрессирующих формах болезни.
Цитостатические иммунодепрессанты оказывают выраженное тормозящее действие на иммунные реакции вследствие подавления активности иммунокомпетентных лимфоидных клеток.
При лечении ревматоидного артрита используют следующие группы цитостатических средств: алкилирующие (циклофосфамид, хлорбутин, лейкеран), антиметаболиты (азатиоприн, имуран, метотрексат). Применяют их обычно при тяжелых, прогрессирующих формах болезни, при наличии генерализованных васкулитов.
Назначают циклофосфамид по 100—200 мг внутривенно в течение 7—10 дней, хлорбутин по 5—10 мг в сутки, азатиоприн по 100—200 мг в сутки, метотрексат по 7,5 мг в неделю. При лечении этими препаратами обязателен тщательный контроль за периферической кровью. При падении уровня лейкоцитов дозу препарата корригируют. Иногда временно отменяют препарат до восстановления нормальной картины крови.
С целью создания высокой концентрации иммунодепрессантов в наиболее пораженных суставах их вводят внутрисуставно. Наши наблюдения показали, что внутрисуставное введение циклофосфана в дозе 50—200 мг в зависимости от размера сустава в сочетании с гидрокортизоном в дозе 15—50 мг 1 раз в неделю (всего 3—6 инъекций) дает стойкий эффект у большинства больных. В 2/з случаев улучшение наступает после первой инъекции.
В последнее время при лечении тяжелых форм ревматоидного артрита все более широкое применение находит D-пеницилламин. Препарат оказывает сложное и многообразное действие на молекулярные соединения, угнетает синтез ревматоидного фактора . По данным отдельных авторов, при лечении больных ревматоидным артритом D-пеницилламином улучшение зафиксировано у 80 %, а при продолжительности лечения до 2 лет ремиссия достигнута у 57 % больных [Матвейков Г. П. и др., 1979]. Препарат назначают в суточной дозе 150—450 мг. В зависимости от выраженности или недостаточности эффекта доза может быть увеличена до 600—750 мг в сутки. Ряд авторов использовали и более высокие дозы — до 1500—1750 мг в сутки.
Следует обратить внимание на частое развитие побочных реакций при лечении больных ревматоидным артритом D-пеницилламином: аллергические кожные проявления, изменения вкуса, нефропатия, угнетение гемопоэза, фиброз легких, миастения и др.
Попытки внедрения в медицинскую практику нового лекарственного средства левамизола (декарис) еще не получили общего признания. Препарат, стимулируя функцию Т-лимфоцитов, приводит к снижению функции В-лимфоцитов и, следовательно, угнетает образование антител. С учетом этих свойств левамизол был использован при лечении больных ревматоидным артритом [Рачков СМ., 1966]. Препарат назначают по 150 мг ежедневно, либо по 150 мг в течение 3 дней подряд в неделю, либо по 150 мг 1 раз в неделю. Как правило, максимальный эффект наблюдается в первые 6 мес. При продолжении лечения у большинства больных отмечается явное нарастание активности процесса. Препарат вызывает множество побочных реакций, из которых самой опасной является агранулоцитоз, возникающий обычно в первые месяцы лечения. Для прогнозирования агранулоцитоза используют следующий тест: через 12 ч после пробного приема 150 мг препарата исследуют периферическую кровь. При появлении лейко- или нейтропении, палочкоядерного сдвига в лейкоцитарной формуле применение препарата противопоказано. Кроме того, на фоне применения левамизола часты кожные аллергические реакции, возможны диспепсия, стоматиты, гингивиты и пр.
Некоторыми авторами установлен дефицит гепарина и серотонина у больных ревматоидным артритом [Токмачев Ю. К. 1976]. Гепарин обладает антикоагулянтным десенсибилизирующим и противовоспалительными свойствами [Залесский Г. Д., Казначеев В. П., 1950], что дало возможность использовать его при лечении больных ревматоидным артритом.
Назначение гепарина в дозе 5—10 000 ЕД 2—3 раза в день способствовало снижению активности болезни, уменьшению содержания IgG, снижению активности кислой фосфатазы [Токмачев Ю. К-, 1976]. Положительные результаты были получены и при внутрисуставном введении гепарина больным ревматоидным артритом [Карташов И. А., 1980], хотя после этого вначале наблюдается усиление местного воспалительного процесса, в некоторых случаях резко выраженное, что ограничивает его применение [Муравьев Ю. В., 1978]. Применяют гепарин в виде аппликации на пораженные суставы в дозе 250— 500 ЕД на 1 мл 50 % раствора диметилсульфаксида. Продолжительность процедуры 20 мин, на курс лечения 10—15 аппликаций [Муравьев Ю. В., Алябьева А. П., 1983].
С целью воздействия на гуморальный и клеточный иммунные механизмы предпринята попытка использования лейкофореза для лечения больных ревматоидным артритом. Удаление лимфоцитов из крови с помощью клеточного сепаратора по методике Куртиса позволило достичь клинического эффекта у больных, лечение которых другими средствами, в том числе иммунодепрессантами и кортикостероидами, не дало положительных результатов. Для воздействия на аутоиммунные процессы применяют также рентгеновское облучение вилочковой железы. Область облучения 4 X Ю X 15 см. Общая доза 850 Р, суточная — от 50 до 150 Р. Продолжительность курса 10 дней. Как указывают авторы этот метод в сочетании с применением иммунодепрёссантов позволяет у 66 % больных добиться полной ремиссии болезни.
В последнее время при лечении больных ревматоидным артритом широко используется низкоэнергетическая лазерная терапия (гелий-неоновые, инфракрасные, аргоновыелазеры). Сочетание лазерной терапии с другими медикаментозными методами в большинстве случаев дает положительный лечебный эффект — способствует улучшению микроциркуляции в тканях сустава и регионарных
Как указывают отдельные авторы, лазерная терапия особенно показана в ранней стадии процесса. Курс лечения больных ревматоидным артритом не должен превышать 15 процедур [Сорока Н. Ф., 1988]. Другие авторы с целью подавления активности воспалительного процесса при ревматоидном артрите проводят внутривенное лазерное облучение [Таурайтис В. А. и др., 1988].
Криотерапия применяется как при воспалительных, так и при дегенеративных поражениях суставов. Используются различные модификации. Основная цель лечения — добиться стихания болей и устранить спазм околосуставных тканей. У 2/з больных ревматоидным артритом после криотерапии наступает улучшение. Обычно лечение проводят в стационаре; на курс 10-20 процедур
[Пяй Л. Т., 1988].
С целью воздействия на аллергические процессы, улучшения трофики и устранения воспаления следует применять физические методы лечения. В ранней стадии болезни рекомендуются ультрафиолетовое облучение пораженных суставов, электрофорез кальция, салицилатов. При наличии более стойких изменений в суставах следует назначить фонофорез гидрокортизона, магнитотерапию, импульсные токи, массаж регионарных мышц, лечебную гимнастику.
АРТРИТЫ
Артриты - это воспалительные заболевания суставов. Согласно отечественной классификации выделяют две основные группы артритов:
1) артриты - самостоятельные нозологические формы;
2) артриты, связанные с другими заболеваниями.
К самостоятельным позологическим формам относятся: ревматоидный артрит, ревматический полиартрит (болезнь Сокольского - Буйо), анкилозирующий спондилоартрит (болезнь Бехтерева), инфекционные специфические артриты (гонорейный, туберкулезный, дизентерийный, вирусный и другие), инфекционно-аллергический полиартрит, (включая полисиндромный ревматизм и перемежающуюся водянку сустава), псориатический полиартрит, болезнь Рейтера.
К артритам при других заболеваниях отнесены: артриты при аллергических заболеваниях, диффузных заболеваниях соединительной ткани, метаболических нарушениях (например, подагре), заболеваниях легких, крови, пищеварительного тракта, саркоидозе, злокачественных опухолях и некоторых синдромных заболеваниях.
Кроме двух основных групп, в отдельную группу выделены травматические артриты (вследствие особенностей их возникновения и лечения).
Патогенез, диагностика
Причиной развития воспалительного процесса в суставе может быть местная или общая инфекция, аллергия, аутоаллергия, местная травма. Однако этиология некоторых тяжелых воспалительных суставных заболеваний (например, ревматоидный артрит, анкилозирующий спондилоартрит) до сих пор недостаточно ясна. Факторами, способствующими развитию артритов, являются переохлаждения, физическая перегрузка сустава и др.
Патогенез артрита сложен и многообразен. Особенности структуры суставных тканей - хорошая васкуляризация синовиальной оболочки и наличие многочисленных нервных окончаний - обусловливают способность суставов быстро отвечать воспалительной реакцией на различные прямые и опосредованные воздействия.
При инфекционных специфических артритах возможен бактериально-метастатический и токсико-аллергический путь поражения суставов. В первом случае возбудитель болезни гематогенным или лимфогенным путем заносится непосредственно в полость сустава и может быть обнаружен в синовиальной жидкости. Это наблюдается при туберкулезных, септических, гонорейных и других специфических артритах. Поражение суставов в таких случаях наиболее тяжелое, с пролиферативными и деструктивными явлениями в тканях. Иногда имеет место токсико-аллергический механизм развития аллергического синовита. Последний под влиянием лечения исчезает обычно без остаточных явлений (синовит при туберкулезном артрите, аллергическая форма гонорейного, дизентерийного, бруцеллезного и других инфекционных артритов).
Менее изучен патогенез так называемых неспецифических артритов, к числу которых относятся такие широко распространенные заболевания, как ревматоидный артрит, анкилозирующий спондилоартрит, псориатический полиартрит и другие. Участие инфекции в их происхождении остается недоказанным.
Важнейшими патогенетическими факторами этих артритов являются изменение общей и тканевой реактивности организма, развитие аллергии и аутоаллергии.
В клинической картине артритов имеются признаки, указывающие на то, что в развитии заболевания играют роль сдвиги со стороны нервной системы и особенно ее вегетативной части (симметричность поражения суставов, нарушение трофики мышц, костей, кожи, нарушение потоотделения, сосудистого тонуса). Однако конкретно роль нервной системы в патогенезе артрита пока не ясна. Роль эндокринных нарушений в формировании общей патологической реактивности организма, предрасполагающей к заболеванию суставов, не вызывает сомнений. Подтверждением этого является частое развитие (или обострение) неспецифических артритов (например, ревматоидного) у женщин в период менопаузы.
Патологоанатомические изменения при артритах определяются по нозологическим особенностям и зависят от остроты и продолжительности процесса, а также от глубины поражения. В воспалительный процесс могут быть вовлечены все элементы, формирующие сустав (кости, хрящи, синовиальные оболочки, связки, суставная жидкость), однако в большинстве случаев заболевания начинаются с экссудативного синовиита (синовиоартрита).
Клинико-морфологически различают острые, подострые и хронически формы. Общая клиническая симптоматика - боль в суставах, деформация их, нарушение функции, изменение температуры и окраски кожных покровов.
Боль при артрите носит спонтанный характер, наиболее интенсивна во вторую половину ночи и утром, уменьшается после движения (так называемый воспалительный тип боли).
Деформация сустава является следствием изменения мягких тканей (экссудативные, пролиферативные, склеротические процессы), подвывихов и контрактур.
Нарушение функции сустава может быть обусловлено как болью, так и морфологическими изменениями суставных тканей. Оно бывает выражено в различной степени - от легкой, лишающей больных трудоспособности, до полной неподвижности сустава вследствие фиброзного или костного анкилоза. При острых артритах ограничение подвижности носит обратимый характер. Для хронических форм характерно прогрессирующее ограничение подвижности, вначале обусловленное болью, затем развитием пролиферативного и фиброзного процессов. В редких случаях вследствие остеолитических процессов, подвывихов, наоборот, отмечается развитие патологической подвижности сустава.
Изменение температуры кожных покровов сустава - довольно частый симптом артритов. Повышение температуры может отмечаться при острых, подострых артритах и обострении хронических; возможна сопутствующая гиперемия кожи. Понижение температуры кожных покровов сустава наблюдается при нейродистрофических артритах, в этих случаях отмечается цианотичность кожи.
Больные обычно жалуются на боли, изменение формы и ограничение подвижности суставов. Характер жалоб может указывать на наличие в суставе воспалительного процесса (сильная спонтанная боль, прогрессирующее ухудшение функции сустава, быстро возникающая деформация).
При остром артрите боль в суставе обычно очень сильная и постоянная. Может наблюдаться гиперемия кожных покровов, увеличение сустава в размере и его деформация. Подвижность резко ограничена. В крови выявляется лейкоцитоз, значительное ускорение СОЭ, резкие сдвиги биохимических показателей, указывающие на наличие острого воспалительного процесса.
При подостром артрите все вышеперечисленные показатели выражены в меньшей степени.
При хроническом артрите боль возникает главным образом при движении в суставе. Пальпация показывает наличие плотной болезненной припухлости мягких тканей. Лабораторные показатели свидетельствуют о меньшей выраженности воспалительного процесса.
Течение артритов отличается большой вариабельностью. Наблюдаются острые, непродолжительные и полностью обратные формы (аллергические, ревматические артриты), а также длительнотекущие, прогрессирующие хронические, исходом которых может быть полная утрата функции суставов (костный или фиброзный анкилоз при ревматоидном, септическом артрите).
Основным принципом диагностики артритов является комплексное исследование больного с применением различных методов. Диагноз
ставится на основании:
1) анамнеза, который устанавливает связь поражения суставов с инфекционными заболеваниями, очаговой инфекцией, травмой, аллергией или другими патологическими процессами;
2) характерных клинических данных ("воспалительный" тип болей, припухлость или деформация суставов, прогрессирующее ограничение подвижности в суставе);
3) лабораторных показателей воспалительного процесса;
4) характерных рентгенологических данных (сужение суставной щели, эпифизарный остеопороз, анкилозы);
5) результатов исследования синовиальной жидкости.
Важную роль в диагностике артрита играет анамнез. Он помогает выяснить, носят ли изменения в суставе воспалительный характер, а так же является ли данный артрит основным заболеванием или связан с наличием другого патологического процесса.
На воспалительный характер заболевания указывают местная припухлость, болезненность при пальпации, наличие выпота, уплотнение мягких тканей.
Одним из важнейших диагностических методов, позволяющий установить наличие и активность процесса в суставе, является пунктирование сустава с извлечением и анализом синовиальной жидкости.
Ценные сведения дает морфологическое исследование биопсированной синовиальной жидкости.
В последнее время в целях более точной диагностики применяется артроскопия, позволяющая произвести визуальный осмотр и фотографирование синовиальной оболочки.
Основной методикой рентгенологического исследования при артритах является рентгенография в двух стандартных проекциях. При наличии показаний применяют дополнительные проекции, демонстрирующие более детально локальные изменения суставных поверхностей пораженных суставов.
В ряде случаев для уточнения характера изменений в глубоко расположенных участках эпифизов, невидимых или недостаточно хорошо различимых при обычной рентгенографии применяют томографию.
Хорошие результаты удается получить при электрорентгенографии пораженных суставов.
Рентгенологическая симптоматика артрита многообразна и включает в себя следующие признаки: остеопороз во всех его разновидностях, иногда расширение суставной щели, но чаще ее сужение (тотальное или частичное); краевые костные дефекты; изменение рельефа суставных поверхностей костей и краевые костные разрастания на костях, образующих сустав; вывихи и подвывихи, возникающие в результате деформации суставов при некоторых формах артрита.
Несмотря на то, что рентгенологическая картина отражает характер патологоанатомических изменений в костно-хрящевом аппарате сустава, дифференциальная диагностика всех форм артрита и стадий их развития представляет значительные трудности вследствие частого несоответствия клинической картины и данных рентгенологического исследования.
Известное значение имеет не только сам факт наличия остеопороза, но и его качественная характеристика.
Артриты при инфекционных заболеваниях, как правило, протекают благоприятно. Они не приводят к стойким функциональным нарушениям и редко переходят в хроническую форму.
Разновидности артритов, их диагностика и лечение
Инфекционно-аллергический артрит (полиартрит) - острое, рецидивирующее заболевание, возникающее вследствие повышенной чувствительности организма к определенному инфекционному возбудителю (чаще всего стрептококку, стафилококку).
Инфекционно-аллергический полиартрит чаще (75 %) встречается у женщин, преимущественно молодого возраста.
Большинство ученых, занимающихся данной патологией, указывают на определенную связь возникновения артрита с перенесенной острой инфекцией верхних дыхательных путей.
Механизм развития инфекционно-аллергического артрита еще не изучен.
Полиартрит возникает лишь у небольшого числа больных, перенесших стрептококковую или другие инфекции дыхательных путей. Реализация действия инфекционного возбудителя усиливается в условиях специфической аллергии к данному возбудителю, нарушением иммунологических защитных механизмов, нейрогормональных отклонений, отягощенной наследственностью.
Обычно спустя 10-15 дней после острой инфекции (период наибольшей аллергизации организма) возникает острое и подострое воспаление суставов. Боли, припухлость, гиперемия, повышение местной температуры нарастают в течение 2-3 дней. У некоторых больных появляется ограничение движения в суставах из-за болей. Но поскольку многие больные при острых респираторных заболеваниях верхних дыхательных путей принимают противовоспалительные и десенсибилизирующие средства, воспалительный процесс в суставах часто протекает вяло. У большинства больных припухлость суставов малозаметна и объясняется в основном накоплением экссудата в полости суставов. При пальпации наблюдаются слабое или умеренное повышение местной температуры и появления болезненности.
Под влиянием противовоспалительной терапии, как правило, быстро происходит обратное развитие процесса, полностью нормализуются форма и размеры суставов, восстанавливается функция. После исчезновения артрита каких-либо фиброзных изменений клинико-рентгенологически не выявляется.
Продолжительность артрита 1-2 месяца. Однако у некоторых больных он сохраняется и более 6 месяцев. У большинства из них рецидив артрита возникает после повторной острой инфекции или переохлаждения.
При клиническом анализе крови в период рецидива редко обнаруживается увеличение СОЭ до 40-50 мм/ч.
Для диагностики инфекционно-аллергического полиартрита особенно важен анамнез: начало заболевания после острой респираторной инфекции, развитие артрита в период наиболее высокой аллергизации организма, быстрое нарастание воспалительных признаков.
Для лечения инфекционно-аллергического артрита необходимо применять антимикробные, противовоспалительные и десенсибилизирующее лекарственные препараты. Прежде чем назначить антибиотики, следует выяснить их переносимость. Для более активного воздействия на стрептококк рекомендуется пенициллин, при плохой переносимости его заменяют эритромицином. Курс лечения 7-8 дней. Из общих противовоспалительных средств назначают ацетилсалициловую кислоту по 0,5 г 4 раза в сутки или бруфен по 0,25 г 4 раза в сутки. Длительность приема препаратов зависит от стойкости артритов. Одновременно назначают супрастин или димедрол в соответствующей дозе. Желательно после лечения, даже в отсутствие рецидивов артрита, проводить бальнеологическое лечение (сероводородные, радоновые, морские ванны).
Артрит при гриппе. Воспаление суставов и мышц при гриппе общеизвестно. Грипп - острая вирусная инфекция, характеризующаяся поражением слизистых оболочек дыхательных путей, желудочно-кишечного тракта, урогенитальных органов, конъюнктивы, синовиальной оболочки суставов, мышечных тканей.
У большинства больных гриппом уже в начальном периоде появляются субъективные признаки поражения мышц и суставов, боли, слабость, скованность, спазмы, подергивание отдельных групп мышц. В период разгара гриппа суставы поражаются реже. Однако через некоторое время (10-15 дней) вероятность возникновения артритов увеличивается. При этом может играть роль аллергия как на вирусный, так и на микробный агент.
Артриты, возникающие в конце гриппозного заболевания, часто имеют более стойкий характер. У многих больных они могут стать хроническими.
Гриппозный артрит имеет все клинические проявления, характерные для инфекционно-аллергического артрита: отчетливое воспаление суставных тканей, повышение температуры тела, увеличение СОЭ, лейкоцитоз, положительная реакция на ацетилсалициловую кислоту. Рентгенологически изменений в суставах не выявляется. Биохимических и иммунологических в крови изменений, как правило, не обнаруживается.
Терапию проводят негормональными противовоспалительными средствами: бруфеном, флюгалином, напроксеном, бутадионом, индометацином, вольтареном. Десенсибилизирующую терапию - супрастином, димедролом; назначают ультрафиолетовое облучение. Пища должна быть богатой витаминами, и с низким содержанием углеводов. Рекомендуется аскорбиновая кислота в больших дозах 1 г 3 раза в сутки.
Туберкулезный артрит. Первичный очаг туберкулеза может находиться в легких, лимфатических узлах или иметь другую локализацию. В большинстве случаев инфекция распространяется гематогенным путем.
Туберкулезное поражение суставов в настоящее время встречается редко. Чаще всего поражаются крупные суставы: тазобедренные, коленные и особенно часто - позвоночник. Клинически характерно постепенное развитие артрита. Боли отмечаются как в покое, так и при движении. Припухлость возникает как вследствие появления экссудата в полости сустава, так и в результате поражения периартрикулярных тканей. Цвет кожи мало изменяется. При пальпации определяется болезненность и умеренное повышение местной температуры. Постепенно происходит атрофия регионарных мышц. В отсутствие лечения может развиться свищ, абсцесс.
Рентгенологически в ранней стадии процесса наблюдаются сужение суставной щели, деструкция костной ткани, узурация и секвестрация некротических масс.
Лабораторные признаки: увеличение СОЭ, положительные пробы Пирке и Манту.
Специфическая туберкулезная терапия заключается в применении стрептомицина, этамбутола, рифампицина, изониазида, ПАСК. При комплексном лечении большое внимание уделяют диете, курортным факторам. Широко используют ортопедические методы - иммобилизацию пораженного сустава (гипсовая лангета, специальные шины). В поздней стадии прибегают к оперативному вмешательству.
Бруцеллезный артрит является одним из частых проявлений бруцеллезной инфекции. Обычно наблюдается опухание суставов вследствие экссудативных процессов, повышение местной температуры.
При инфицировании сустава бруцеллами процесс быстро прогрессирует, возникают грубые разрушения костной ткани с развитием анкилоза сустава. Синовиальная жидкость имеет серозно-гнойный вид и содержит бруцеллы. При токсико-аллергической форме бруцеллезного артрита клиническая симптоматика менее выражена, обычно поражаются несколько суставов. После специфического лечения, как правило, наступает полное восстановление функции сустава.
Рентгенологически при токсико-аллергических формах бруцеллезного артрита изменений не выявляется. Инфицирование сустава приводит к развитию деструктивных изменений, но разрушение костной ткани наблюдается редко. Рентгенологические изменения чаще выявляются в локтевых и коленных суставах: очаговой остеопороз, сужение суставной щели, склеротические изменения. Поверхности крестцово-подвздошных суставов обычно неровные, изъедены, обнаруживаются округлой формы очаги деструкции, сужение суставных щелей и их анкилоз.
При лабораторных исследованиях в крови наблюдается увеличение СОЭ в пределах 25-35 мм/ч, лейкопения с относительным лимфоцитозом. Проводят иммунологические исследования: реакции Райта и Хадельсона, реакцию свертывания комплемента, реакцию пассивной гемагглютинации, определение опсониновой активности.
Показано бактериологическое исследование крови, костного мозга, мочи, лимфатических узлов. Ответ при посеве можно получить через 25-30 дней, поскольку бруцеллы растут медленно. Результаты кожной пробы Бюрне учитывают через 24-48 часов, так как раньше она может иметь неспецифический характер.
Для установления диагноза имеет значение анамнез заболевания (место жительства, употребление в пищу сырого молока и другое).
Основными диагностическими признаками являются моноолигоартрит, сопровождающийся поражением околосуставных мягких тканей, появлением озноба, повышенной потливости, воспалительных изменений в суставе в отсутствие изменений на рентгенограмме, обнаружение бруцелл в синовиальной жидкости, в крови, мокроте, костном мозге, моче, лимфатических узлах, положительные реакции Райта, Хадельсона, связывания комплемента, опсонининовой активности.
Для лечения бруцеллезного артрита рекомендуются антибиотики, левомицетин, тетрациклин, стрептомицин 1-2 мг, через 2 дня 5 мг и в дальнейшем с тем же интервалом увеличивают дозу до 125 мг. Следует помнить, что вакцина может вызывать ухудшение общего состояния вплоть до коллапса и шока. Лечение вакциной противопоказано при эндокринных, нервных и психических нарушениях. Одновременно с вакциной можно назначать противовоспалительные и мочегонные лекарственные препараты. Рекомендуется физиотерапия: электрофорез, индуктотериния, диадинамические токи. После устранения воспалительного процесса проводят санаторное лечение с применением грязевых аппликаций и сероводородных ванн.
Гнойный артрит возникает вследствие проникновения в сустав инфекции, чаще всего стафилококка, и последующего развития острого септического воспаления. В зависимости от пути инфицирования различают первичный гнойный артрит, возникающий при проникновении микроба непосредственно в сустав при оперативном вмешательстве, проведении пункционной биопсии или при наличии открытых ран; вторичный гнойный артрит, когда микроб попадает в сустав из соседних тканей (при абсцессах, флегмонах, остеомиелите), а также гематогенным путем (при сепсисе).
Гнойное воспаление сустава характеризуется ярко выраженной симптоматикой: сильные боли в суставе постоянного характера, покраснение и значительное повышение местной температуры, опухание сустава вследствие накопления экссудата в полости сустава и отечности околосуставных тканей. Ограничение движений в суставе возникает вследствие выраженных болей и припухлости сустава. Ухудшается общее состояние больного: повышается температура тела, появляется озноб и общая слабость.
В отсутствие соответствующего лечения воспалительный процесс быстро прогрессирует. Происходит лизис всех элементов сустава и, прежде всего, синовиальной оболочки и костно-хрящевой ткани. В результате разрушения эпифизов костей наблюдается смещение, подвывихи.
Рентгенографически в ранней стадии выявляется сужение суставной щели; контуры сустава неровные, бахромчатые. Отмечается симптом шинца. В отдельных случаях возникает септический некроз одного из эпифизов. Разрушение связочного аппарата приводит к развитию подвывихов, вывихов и смещению костей.
В крови выявляется лейкоцитоз, повышение СОЭ. При посеве синовиального материала обнаруживаются микроорганизмы. Синовиальная жидкость мутная. В 1 мм ее содержится более 100.000 лейкоцитов.
Диагноз устанавливают на основании следующих признаков: острого начала быстро прогрессирующего воспаления сустава, выраженных клинических признаков артрита, неровности, бахромчатости суставных контуров при рентгенографии, изменениях сустава крови.
Клиническая картина характеризуется острым началом, выраженными болями в суставах и мышцах, появлением узловатой или эритематозной сыпи (обычно через 10-20 дней после заражения). Моноартрит сопровождается яркими признаками воспаления. Достоверный диагноз устанавливают на основании обнаружения микроорганизмов в синовиальной жидкости или синовиальной оболочке.
Для лечения гнойного артрита применяют антибиотики, общие противовоспалительные средства. В отдельных случаях необходимо удаление некротических масс хирургическим путем.
Болезнь Лайма - инфекционное мультисистемное заболевание, имеющее многообразные клинические формы проявления. Возбудителем болезни являются спирохета Borrelia Burgdaiteria. Это самый крупный вид спирохет, способных вызывать большие иммунологические нарушения. Переносчиками спирохеты являются вши и клещи длиной 1-2 мм. Хозяевами клещей являются: мышь-полевка, олени, реже домашние животные.
Различают следующие стадии развития заболевания: I стадия (эритематозная), характеризующаяся скованностью шеи, лихорадкой, артралгиями. Обычно развивается летом, продолжительность ее несколько недель; II стадия (неврологическая): продолжительность от 1 недель до 1 месяца; III стадия (артритическая). Обычно через несколько месяцев у больного развивается артрит. Разделение этих стадий несколько условно, поскольку в ранней стадии болезни может быть артрит, а в позднем периоде могут возникать неврологические нарушения.
На месте укуса возникают покраснения и папулы, которые через несколько дней расширяются и делаются красными по краям. Спирохета мигрирует по коже.
В ранней стадии отмечается общая слабость, лихорадка, головная боль, скованность жен, боли в спине, тошнота, рвота, боли в горле. Определяется увеличение селезенки, покраснение горла, капиллярит ладони, лимфоаденопатия, макулопапулезная сыпь. У 30 % больных кожных проявлений нет (однако они появляются в более поздних стадиях, когда развиваются неврологические нарушения).
Во II стадии болезни наиболее часто диагностируется асептический менингит. Для этого заболевания характерно поражение черепных нервов. Реже: встречаются радикулит, энцефалит, миелопатия, паралич половины лица.
Поражение сердца появляется через несколько месяцев. Сердечная деятельность нормализуется после лечения пенициллином.
При лабораторных исследованиях в крови обнаруживаются лимфоцитарный лейкоцитоз, увеличение СОЭ, эозинофилия (30 %), в синовиальной жидкости высокие показатели титра иммунокомплексов. Серологические реакции становятся положительными только через 2-4 недели после появления хронической, мигрирующей эритемы.
Для устранения инфекции необходимо применять антибиотики в больших дозах. Обычно назначают пенициллин по 20.000.000 ЕД внутривенно или тетрациклин по 1.200.000 ЕД в сутки в течение 10-12 дней. При хроническом течении и поражении суставов и мышц назначают противовоспалительные средства.
Артриты, связанные с клинической патологией, разнообразны. Для этих артритов характерны поражения преимущественно крупных суставов нижних конечностей.
Артрит при дизентерии. Воспаление суставов при этой болезни возникает остро или подостро с выраженными болевыми ощущениями и экссудативными изменениями. Однако как острый, так и хронический дизентерийный артрит, как правило, через определенное время полностью проходит, не оставляя каких-либо необратимых изменений в суставах. Достоверный диагноз устанавливают на основании анамнеза болезни, обнаружения бацилл в кале, положительных серологических реакций.
Лечение проводят общими противовоспалительными медикаментозными средствами и антибиотиками.
Артрит при язвенном колите. Это заболевание чаще начинается с поражения прямой или сигмовидной кишки, впоследствии переходя на другие отделы кишечника. На связь артрита с язвенным колитом указывает то, что:
1) воспаление суставов возникает на фоне колита, чаще в период обострения;
2) наблюдается параллельное течение артрита и колита;
3) после успешного хирургического лечения язвенного колита наступает ремиссия артрита;
4) осложнение язвенного колита часто сопровождается появлением артрита или его обострением.
При язвенном колите поражаются преимущественно крупные суставы (плечевые, тазобедренные). При экссудативных изменениях отмечается небольшое повышение местной температуры, болезненность, цвет кожных покровов над пораженным суставом практически не изменен. Воспалительный процесс в суставе имеет стойкий характер, но не приводит к фиброзным изменениям и контрактурам. Периферический артрит при язвенном колите и болезни Бехтерева невозможно различить, лишь спустя некоторое время появляются признаки спондилеоартрита.
Артрит при болезни Крона. Поражение кишечника при этой болезни протекает тяжело и нередко распространяется на весь кишечник. При болезни Крона чаще поражаются крупные суставы верхних конечностей. Артрит имеет рецидивирующий характер: течение его сравнительно доброкачественное. Рецидивы возникают в период обострения энтероколита.
Лечение основного заболевания способствует устранению или временной ремиссии артрита. В период обострения рекомендуется общая противовоспалительная терапия, физические методы лечения, диета, санаторно-курортное лечение.
Артрит при болезни Уипла. Заболевание имеет следующие клинические проявления мультисистемного поражения. Появляются боли в животе, резкая общая слабость, похудание, потеря аппетита, увеличение печени и селезенки. Возбудителем заболевания является Y. Еnterocolitica. Встречается как у домашних, так и у диких животных. От них инфекционный возбудитель передается человеку через овощи, фрукты, молочные продукты, воду. Передача инфекций от больного человека происходит орально-фекальным способом.
Начало заболевания чаще всего острое или подострое с развитием общей слабости, тошноты, болей в животе, диареи, озноба, повышения температуры тела и других симптомов интоксикации. В крови отмечаются лейкоцитоз, увеличение СОЭ. В отсутствие лечения заболевание может стать хроническим. Симптомы поражения мышц, суставов появляются при тяжелой форме иерсиниоза.
Рентгенологически изменений суставов не выявляется. Для установления диагноза основное значение имеет бактериологическое исследование инфицированного материала. С целью посева используют кровь, синовиальную жидкость, мочу, фекалии.
Применяют антибиотики в соответствии с чувствительностью возбудителя течение 8-12 дней, противовоспалительные препараты. При наличии стойких артритов назначают гормональные препараты.
В период обострения кишечного синдрома обычно возникают синовииты отдельных суставов или олигоартрит, реже полиартрит с поражением крупных суставов. Позже в процесс вовлекается позвоночник, что затрудняет дифференциальную диагностику с болезнью Бехтерева.
Рентгенографически изменения выявляются при стойком артрите. В области крестцово-подвздошных суставов обнаруживаются уплотнение субхондральной кости, неровность поверхностей суставных контуров, зазубренность, сужение суставной щели.
При лабораторных исследованиях крови наблюдается увеличение СОЭ, лейкоцитоз, умеренно выраженная анемия, увеличение содержания фибриногена, а и в - глобулинов, серомукоида в сыворотке крови.
Для установления диагноза, кроме клинико-лабораторных признаков, большое значение имеет гистологическое исследование слизистой оболочки кишечника.
В комплекс лечения входит применение кортикостероидов и антибиотиков, физиотерапия и санаторно-курортное лечение.
Артрит при иерсиниозе (инфекционное заболевание, вызванное грамм-отрицательной палочкой), урогенитальные артриты. К ним относят артриты, вызванные микробной инфекцией (гонококк), вирусной (хламидии), а также их сочетанием с другими инфекционными возбудителями (гонококки и трихомонады, гонококки и вирусная инфекция).
Гонококковый артрит. Симптоматика гонококкового артрита в последнее время несколько изменилась. Участились случаи трудного выявления микробов в связи с их накоплением в восходящей части половых органов и прямой кишке и периодическим возникновением интоксикации и аллергических реакций. Именно эти формы поражения суставов имеют своеобразную, иногда стертую форму с хроническим или рецидивирующим течением.
Клиническая картина гонорейного артрита зависит от характера инфицирования. В случае проникновения гонококка в суставные ткани (метастатическая форма) имеется инкубационный период (от 1 до 20 дней). В продромальном периоде наблюдается слабость, недомогание, боли в суставах, сухожилиях. В этом периоде в полости сустава накапливаются микробы, при наличии определенного количества гноя возникает острый гнойный артрит. В синовиальной жидкости выявляется гонококк.
Если лечение не проводится, то воспалительный процесс быстро нарастает, происходит деструкция суставных тканей, образование контрактур и анкилозов. Гонококки могут проникать в кровь при поражении маточных труб, из уретры, предстательной железы, семенных пузырьков или других органов, служащих источником гонококкемии. Анатомические особенности мочеполовых органов предрасполагают к распространению гонококковой инфекции.
Бактериемическая форма (токсико-аллергический артрит) имеет ряд особенностей. Начало может быть менее острым, а нередко постепенным. В патологический процесс вовлекаются несколько суставов, поражаются места прикрепления мышц и сухожилий. Чаще поражаются суставы нижних конечностей - коленные и голеностопные.
При рентгенографии пораженных суставов (когда имеется септический артрит) выявляются выраженные деструктивные изменения костно-хрящевой ткани. При токсико-аллергической форме гонококкового артрита наблюдаются изменения в более поздней стадии заболевания. В крови выявляются повышение СОЭ и лейкоцитоз. Более выраженный лейкоцитоз наблюдается у больных, с гонококкемией, а менее выраженный - при обнаружении гонококка в мочеполовых органах. В синовиальной жидкости увеличивается цитоз (до 82 000 в 1 мм) Для выявления гонококковой инфекции используют реакцию связывания комплемента со стандартным антигеном.
Развитие острого или подострого артрита у больных гнойным уретритом и обнаружение гонококка в уретральном материале или в синовиальной жидкости позволяют достоверно установить диагноз. Трудности диагностики возникают при атипичной или токсико-аллергической форме.
Основные диагностические признаки гонококкового артрита: острый моноартрит нижних конечностей у больных гнойным уретритом, положительная реакция Борде-Тангу, обнаружение гонококка в мочеполовых органах. В синовиальной жидкости или в крови отмечается лейкоцитоз, синовиальной жидкости - цитоз.
При лечении гонококкового артрита применяется антибиотикотерапия: пенициллин по 1.000.000-1.500.000 ЕД или тетрациклин по 1-1,5 г в сутки не менее 8-10 дней, противовоспалительные лекарственные средства: пиразолоновые препараты, салицилаты, препараты индоловой группы. Вначале аспирируют синовиальную жидкость, а затем осуществляют внутрисуставное введение антибиотиков.
Болезнь Рейтера возникает после острого кишечного заболевания. Характеризуется триадой: уретритом (цистит, простатит), конъюнктивитом, артритом. Заболевания встречаются преимущественно у молодых мужчин.
Болезнь Рейтера имеет инфекционное происхождение. Для развития патологического процесса, помимо наличия возбудителя, необходим ряд других факторов, способствующих сохранению и размножению вируса, в частности, воспалительные процессы мочеполовой сферы и наличие в этих органах патогенных микробов.
Заболевание начинается подостро или остро с поражением уретры, кожи, конъюктивы, наличия лихорадки, затем развивается артрит. Выделения из уретры могут быть обильными, но чаще всего они скудные, серозного характера. Больные отмечают дискомфорт внизу живота, частое мочеиспускание. Отверстие мочевого канала гиперемировано. Если лечение проводится своевременно, то возникает везикулит, простатит, вагинит, цервицит, бартолинит.
Поражение кожи при болезни Рейтера встречается у 80 % больных. Наиболее часто в области glans penis появляются маленькие волдыри, которые затем могут превращаться в поверхностные язвочки. В других случаях возникают пятна, которые покрываются корочкой.
У 30 % больных отмечается поражение кожи ладони и подошв. Вначале появляются пятна, которые постепенно уплотняются, несколько возвышаются и напоминают псорнатические бляшки. Постепенно они сливаются, и в некоторых случаях подошва может быть покрыта сплошь корочками. Одновременно (в отсутствие поражения ладоней или подошв) отмечается поражение ногтей.
Воспаление слизистой оболочки полости рта, щек, неба, языка, глотки сопровождается появлением маленьких пузырьков с последующим образованием язвочек.
Один из основных симптомов болезни Рейтера - конъюнктивит различной выраженности и продолжительности. Больные отмечают чувство жжения, светобоязнь. У части больных конъюнктивит очень слабо выражен и кратковременен. Кроме конъюнктивита, можно обнаружить ирит, эписклерит, язвы роговицы, рецидивирующий ретинит.
Воспаление суставов может проявляться бурно: наблюдаются выраженные боли, диффузное опухание сустава, резкая гиперемия с синюшным оттенком. В основном поражаются суставы нижних конечностей, особенно часто коленные. Значительно реже воспаляются суставы верхних конечностей.
Острые явления артрита могут сохраняться от нескольких дней до нескольких недель, и у части больных через 2-3 месяца может наступить ремиссия. У большинства больных артритом имеет место рецидивирующее лечение. В отдельных случаях рецидив может повторяться 7-8 раз в год.
Болезнь Рейтера не сопровождается развитием продуктивных изменений в позвоночнике, поражение внутренних органов наблюдается редко. В остром периоде заболевания или при его хроническом течении можно обнаружить мало выраженный миокардит, аортит.
При клиническом и биохимическом исследовании крови не выявляется каких-либо отклонений, характерных для данного заболевания. Увеличение СОЭ не всегда четко отражает степень воспалительного процесса, лейкоцитоз умеренно выраженный. Биохимические показатели (положительная проба на С-реактивный белок, увеличение содержания серомукоида и белковых фракций) в отличие от таковых при ревматоидном артрите менее четко отражают активность воспалительного процесса при этом заболевании.
При диагностике синдрома Рейтера большую ценность имеют иммунологические исследования. В сыворотке крови обнаруживаются антихламидийные антитела и положительная реакция связывания комплемента. Для установления диагноза необходимо найти хламидии в материале, взятом из уретры или конъюктивы.
При диагностике ранней стадии болезни Рейтера следует учитывать конъюнктивит, везикулит, неспецифический уретрит, простатит, возникающие у мужчин молодого возраста, воспаление суставов нижних конечностей, характерные поражения кожных покровов и слизистых оболочек ротовой полости и половых органов, кератодермию ладоней, подошв, поражение ногтей, обнаружение вирусных включений, повышение уровня комплемента в синовиальной жидкости. В поздней стадии заболевания, помимо перечисленных выше симптомов, необходимо учитывать наличие периостита (особенно пяточных костей) и развитие синдесмофитов в поясничном отделе позвоночника.
В начальном периоде в комплекс медикаментозных средств необходимо включить антибиотики (лучше тетрациклин) в больших дозах (1,5-2 г в сутки в течение 1-1,5 месяцев), противовоспалительные средства, десенсибилизирующие препараты (димедрол, супрастин), фонофорез гидрокортизона на пораженные суставы и отделы позвоночника, внутрисуставное введение лекарственных веществ. При высокой активности болезни и в отсутствие должного эффекта от обычной терапии можно провести краткий курс гормонального лечения.
При хронической форме, когда имеются стойкие изменения в суставах и позвоночнике, целесообразно, кроме симптоматических и антибактериальных средств, назначать делагил (плаквенил).
Артриты, в связи с большой склонностью к хроническому течению, часто приводят к утрате трудоспособности.
При артрите должна быть применена комплексная патогенетическая терапия, направленная на:
а) изменение общей и иммунологической реактивности больного (применение десенсибилизирующих, иммуно-депрессивных средств, воздействие на очаг хронической инфекции, нормализация обмена, витаминного баланса и т. д.);
б) снижение общих и местных воспалительных реакций (применение медикаментозных, гормональных, физиотерапевтических средств, курортного лечения);
в) восстановление нарушенной функции сустава (лечебная гимнастика, массаж, физио-бальнеотерапия, трудотерапия);
г) лечение основного патологического процесса.
Важным принципом терапии хронического артрита является длительное этапное лечение (стационар-поликлиника-курорт), различное в зависимости от природы артрита, его формы и т. д.
Нетрадиционные средства лечения артрита
В 200-граммовую бутылку положить кусочек камфоры размером 1/4 кусочка рафинада. 1/3 бутылки залить скипидаром, 1/3 - подсолнечным маслом, 1/3 - винным спиртом. Дать настояться 3 дня. Втирать досуха в область больного сустава на ночь и завязывать в виде компресса.
50 г камфоры, 50 г горчицы в порошке, 100 г спирта, 100 г: растворить камфору в спирте, затем растворить горчицу. Отдельно растереть и превратить в помаду белок. Смешать оба состава вместе. Получится жидкая мазь. Вечером перед сном втирать в пораженный сустав, но не досуха, а так, чтобы немного влаги осталось на руке. Вытереть сухой тряпкой.
Соком чистотела обильно смазывать пораженные суставы, через несколько дней боли уменьшаются. Чем больше наносить сока на суставы, тем активнее проходит лечение.
1 ч. л. чистотела залить 1 стаканом кипятка, настаивать 1 час. Пить по 50 г 3 раза в день за 15 минут до еды в течение 1-2 месяцев.
Употреблять в пищу плоды вишни с молоком.
* 1 ст. л. травы мокрицы (звездчатка средняя) залить 1 стаканом кипятка. Настоять, укутав, 4 часа, процедить. Принимать по 1/4 стакана 4 раза в день до еды.
1 ст. л. свежей травы портулака огородного залить 1 стаканом холодной воды. Кипятить 10 минут после закипания. Настоять, укутав, 2 часа, процедить. Принимать по 1-2 ст. л. 3-4 раза в день.
20 г цветков конского каштана настаивать 2 недели в 0,5 л спирта или водки. Настойку применять как растирание.
Взять 50 г цветков коровяка (медвежье ушко) и настаивать 2 недели в 0,5 л водки или 70 %-ном спирте. Эту настойку использовать для втираний как обезболивающее средство.
3 ч. л. корневища и корней горечавки желтой отварить в течение 20 минут, залив, 3-мя стаканами воды. Настоять, укутав, 2 часа, процедить. Принимать по 1/2 стакана 3-4 раза в день до еды при артритах различного происхождения.
1 стакан перегородок грецкого ореха залить 0,5 л водки, настаивать 18 дней. Принимать 2-3 раза в день в течение месяца.
Называется воспалительный процесс в суставах и суставных тканях, причиной которого является аутоиммунная реакция организма на определенный неблагоприятный фактор. Конкретные причины, почему возникает ревматоидный артрит, не известны, но считается, что эта форма артрита чаще всего возникает по наследству. Имеется в виду определенная генетическая наследственность, которая приводит к специфическому ослаблению иммунитета.
Нередко аутоиммунная реакция проявляется вследствие ранее перенесенных вирусных, бактериальных или грибковых заболеваний. Также ревматоидный артрит могут вызвать сильные стрессы и резкие гормональные скачки. Интересный факт: по статистике, женщины более склонны к этой болезни, но регулярный прием комбинированных оральных контрацептивов, а также наличие в жизни периода беременности и лактации снижают риск возникновения заболевания.
Симптомы при артрите
Основная симптоматика, конкретно указывающая на ревматоидный артрит:
- Ощущение скованности в суставах по утрам (движения затруднены, особенно в первые полчаса после пробуждения);
- Тянущие или острые болезненные ощущения в суставах;
- Повышенное утомление, плохое самочувствие, слабость в теле;
- Боль в мышцах, которая особенно усиливается при ходьбе;
- Снижение аппетита;
- Припухлость кожи в области пораженного сустава;
- Гиперемия и локальная гипертермия в области кожи вокруг сустава;
- Повышенная общая температура тела.
В зависимости от количества пораженных участков различают моноартрит, олигоартрит и полиартрит. Моноартрит характеризуется воспалительным процессом в одном суставе, моноартрит в нескольких (2-3), а полиартрит в более чем трех суставах одновременно. В зависимости от показаний ревматоидного фактора в сыворотке крови различают серонегативный и серопозитивный ревматоидный артрит.

Основными симптомами ревматоидного артрита являются ощущения скованности в суставах по утрам, тянущие или острые болезненные ощущения в суставах
Для профилактики и лечения АРТРИТА наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Обострение ревматоидного артрита
Следует знать, что данное заболевание коварно тем, что имеет длительное волнообразное течение. Долгое время болезнь может себя никак не проявлять или находится в хронической форме, доставляя незначительный дискомфорт. Абсолютно в любой момент может начаться обострение, которое предсказать невозможно. Частота обострений индивидуальна: у кого-то обострения могут проявляться раз в несколько лет, а кто-то начинает ими часто страдать и вскоре становится инвалидом.
Обострение характерно тем, что все ранее беспокоившие симптомы больного резко усиливаются. Если в период ремиссии болезнь практически не дает о себе знать, лишь изредка может быть слабый или умеренный дискомфорт, то боли в острой стадии становятся очень сильными.
Также следует знать, что обострение опасно тем, что в этот период дегенеративные процессы в суставах и хрящах значительно ускоряются, поэтому требуется немедленное обращение к лечащему врачу.
Обострение заболевания обычно проявляется такой симптоматикой:
- Болевые ощущения значительно усиливаются, появляется ощущение сжатия (как будто внутри сустав сжимается);
- Движения становятся затрудненными и скованными не только сутра, но и на протяжении всего дня;
- Отеки вокруг пораженных мест увеличиваются, припухлость и покраснения становятся более заметными;
- Местная и общая температура тела становятся еще выше (за 38 градусов);
- Сильное утомление, потеря аппетита, утрата работоспособности.

Осложнения и причины обострения ревматоидного артрита
Нередко после фазы обострения могут наступать осложнения, которые сильно ухудшают общее состояние больного. Если поражаются почки, то может возникнуть:
- гломерулонефрит;
- амилоидоз;
- интерстициальный нефрит.
При поражении сердца возможно возникновение перикардита, миокардита, эндокардита или аортальных пороков.
Точные причины, которые провоцируют обострения, доподлинно не известны. Ведь ревматоидный артрит возникает вследствие сбоя в работе иммунитета, а фаза обострения – это усиление сбоя иммунитета. Тем не менее, существуют основные факторы, которые могут провоцировать активизацию фазы обострения. Это инфекционные поражения, гормональные нарушения, сильное нервное потрясение и переохлаждение.
Так как болезнь непредсказуема, то бывает и такое, что перенесенное ранее сильное ОРЗ может и не вызвать обострения, а бывает, что фаза обострения возникает резко без возможных провоцирующих факторов.
Лечение острого состояния при ревматоидном артрите
Лечение обострения заключается в облегчении тяжелого состояния, уменьшении воспалительного процесса и терапии самой болезни в дальнейшем, а не только во время ухудшений. Лечение заключается во введении базисной и противовоспалительной терапии, корректировке образа жизни, питания, а также проведении физиотерапевтических процедур.
Базисная терапия так называется, потому что она направлена на торможение самой болезни и введении ее в состояние ремиссии. Минус базисной терапии заключается в том, что такое лечение не облегчает состояние больного в первые дни и даже недели, потому что данное воздействие не предполагает устранение негативных проявлений. Требуется длительное лечение базисным методом, не менее нескольких месяцев, но зато в перспективе это не даст развиться обострению в ближайшее время.
Виды базисной терапии
Базисная терапия предполагает воздействие препаратами, которые разделены на 5 видов:

Лечение препаратами с золотом практикуется почти 90 лет. Сейчас ауротерапия используется редко, потому, что есть более эффективные методы, но каждый случай индивидуален и кому-то более современные методы не подходят. Суть ауротерапии заключается в том, что если продолжительное время употреблять препараты золота, то происходит укрепление костной ткани. Ауротерапия подходит только пациентам с серопозитивным ревматоидным артритом, так как у них происходит замедление образования кист в суставной ткани. По статистике ауротерапия помогает 75-ти пациентам из 100. Если после 4 месяцев приема препаратов золота нет улучшений, значит, это лечение надо отменить.
- Цитостатики (Метотрексат, Азатиоприн, Циклоспорин) сдвинули метод ауротерапии в сторону устаревших. Иммунодепрессанты подавляют клеточную активность, за счет чего происходит торможение процессов развития болезни, ведь ревматоидный артрит — это аутоиммунная реакция.
- Антималярийные средства (Гидрохлорин, Резохин) являются самыми слабыми средствами в комплексе базисной терапии, но они остаются актуальными для слишком чувствительных пациентов, которые плохо переносят остальные методы воздействия. Антималярийные средства проявляют себя в действии не раньше чем через год от начала приема, но зато практически без побочных эффектов.
- Сульфаниламиды по эффективности чуть лучше антималярийных средств, но хороши тем, что имеют мало побочных эффектов и недорогие.
- Д-пенницаламины обычно выписывают тем пациентам, которые получили осложнения на сердце.
Лечение ревматоидного артрита остальными методами
Противовоспалительная терапия заключается в устранении негативной симптоматики, а точнее – боли и воспалительного процесса в пораженных суставных тканях. Лучшие противовоспалительные средства: Диклофенак, Кеторол, Нурофен, Пироксикам. Лучше выбрать инъекционные формы средств, нежели наружные, так как системное воздействие поможет унять воспаление в самом суставе, а не только временно обезболить. В самых тяжелых ситуациях принимаются кортикостероиды.
Важно не только лечение препаратами, но и образ жизни пациента. Следует придерживаться щадящего образа жизни и правильно питаться, чтобы организм был сильнее и лучше боролся с болезнью. Нужно исключить из рациона такие продукты: свинина, молочная продукция, все цитрусовые и некоторые крупы (пшеничная, ржаная, кукурузная).
К физиотерапевтическим процедурам, показанным при ревматоидном артрите, относятся: лимфоцитофорез, плазмофорез, облучение лимфоидной ткани, лазерное облучение, криосауна, фонофорез, рентгенотерапия, облучение инфракрасным светом.
