Дыхательная система
Дыхательной системой называется совокупность человеческих органов, которые обеспечивающие внешнее дыхание. Дыхательная система имеет такие основные отделы:
- Верхние дыхательные пути;
- Нижние дыхательные пути;
- Легкие.
Дыхательная система начинает функционировать в момент рождения, а заканчивает свое функционирование после смерти человека. Работа представленной системы заключается в выполнении таких функций:
Респираторные тракты и проблемы с дыханием
Существует множество условий, которые могут вызвать проблемы с респираторной функцией, включая респираторные инфекции, дисфункцию иммунной системы и опухоли. Некоторые из распространенных проблем, связанных с функцией дыхательных путей, включают. Это усугубляется образованием чрезмерной слизи в дыхательных путях, что приводит к сокращению потока воздуха в легкие и из него. Эмфизема - хроническое заболевание легких, которое вызывает затруднение дыхания. Курение является наиболее распространенной причиной этого типа обструктивной болезни легких. Хронический бронхит - это респираторное заболевание, характеризующееся воспалением слизистой оболочки в бронхиальных проходах, что приводит к обструкции дыхательных путей. Симптомы включают кашель, выработку толстой мокроты и одышку. Иногда затруднение дыхания и одышка могут быть причиной других заболеваний, которые непосредственно не связаны с дыхательной системой. Эти условия включают сердечные заболевания, анемию или скалолазание на больших высотах.
- Астма, которая вызывает затруднение дыхания из-за затягивания дыхательных путей.
- Воздушные трассы очень чувствительны, и они могут воспаляться и опухать.
- Вирусная или бактериальная инфекция легких может вызвать пневмонию.
- Симптомы включают лихорадку, кашель и затруднение дыхания.
- Терморегулирование человеческого организма;
- Возможность разговаривать;
- Возможность различать запахи;
- Проводит увлажнение воздуха, который вдыхает человек;
- Принимает участие в липидном и солевом обмене.
К тому же, четкое строение дыхательной системы выполняет немаловажную функцию в иммунной системе, обеспечивая добавочную защиту человеческого организма от окружающей среды. Существует несколько видов дыхания, таких как:
Альвеолярный канал - анатомическая короткая область, лежащая между концом респираторных бронхиол и конечными альвеолярными мешками. Термин также используется в молочной железе, чтобы описать наименьший из внутриполостных протоков, в которые открываются секреторные альвеолы. Конечный функциональный мешок респираторного дерева, где происходит обмен газом между альвеолярным пространством и легочными капиллярами. У людей во время развития легких это последние признаки, которые формируются с 7 месяцев вперед. Вспомогательная вентиляция - Клинический термин, касающийся помощи новорожденному, требуется немедленно после родов, младенец с минимальным дыханием в течение нескольких минут с момента рождения получает минимальное дыхание с сумкой и маской или сумкой и эндотрахеальной трубкой. Исключает кислород только свободного потока и ларингоскопию для аспирации мекония. Ограничение потока во время приливного истечения в раннем возрасте значительно связано с развитием диагноза астмы, назначенной врачом, в возрасте до 2 лет. Младенцы с аномальной функцией легких вскоре после рождения могут иметь генетическую предрасположенность к астме или другим аномалиям дыхательных путей, которые предсказывают риск последующих заболеваний нижних дыхательных путей. Существует также некоторая изменчивость курса френального нерва в присутствии доли азигоса. Бронхи - множественное число бронхов, два отдела трахеи, переносящие воздух в легкие. Бронхолегочная дисплазия - клинический термин для гетерогенного заболевания легких, наблюдаемого у недоношенных новорожденных и диагностированного в первые месяцы жизни. На этом этапе существует мезенхимальный ангиогенез почек легких и клеточная дифференцировка в различные типы стромальных клеток. Монооксид углерода - бесцветный и без запаха газ, образующийся главным образом в качестве побочного продукта неполного сгорания углеводородов и может вызывать цитотоксичность при тканевой гипоксии. Окись углерода поступает в циркуляцию, хотя дыхательная система, связывающаяся с гемоглобином с образованием карбоксигемоглобина, с фетальным гемоглобином, связывающимся с большей аффинностью. Клинический термин, хроническая болезнь легких новорожденных может быть вызвана длительной механической вентиляцией и богатым кислородом газом с недоношенными новорожденными. Клара клетки - эпителиальные клетки дыхательных путей на просветной поверхности дыхательных путей. Эти клетки имеют куполообразный цитоплазматический выступ и отсутствие ресничек, и их функция является секреторной и ксенобиотической. Клара клетки могут выступать в качестве клетки-предшественника в небольших дыхательных путях, заменяя поврежденные терминально дифференцированные эпителиальные клетки. Клара клеточный секреторный белок - защитный белок легкого, выделяемый из не-ресничных бронхиолярных эпителиальных клеток в проводящих дыхательных путях млекопитающих. Белок увеличивается в уровне экспрессии после начала и, как считается, обладает антиоксидантными, иммуномодулирующими и антиканцерогенными свойствами. Врожденная диафрагмальная грыжа - Аномалия из-за неспособности плевроперитонового отверстия закрыть, позволяет внутренности в грудной клетке. Кишечник, желудок или селезенка могут проникать в плевральную полость, сжимая легкие. Врожденные гортанные ткани - нарушение гортани из-за эмбриональной неполной реканализации ларинготрахеальной трубки во время эмбрионального периода. Кортикостероид - эндокринный стероидный гормон, вырабатываемый корой надпочечников. Клинически, кортикостероиды также используются для созревания легких преждевременного новорожденного. Кистозный фиброз - унаследованное заболевание слизи и потовых желез, вызывает слизь, чтобы она была густой и липкой. Диафрагма - общий термин для мембранного листа, используемый для описания дыхательной диафрагмы. Мышечный лист, отделяющий сундук от живота с несколькими различными эмбриональными корнями. Эндодерма - один из начальных 3 слоев зародышевых клеток, образованных процессом гаструляции. Эпиксальная мышца - анатомический термин, описывающий скелетные мышцы, которые лежат дорзально до позвоночного столба, развивающегося из сомитового миотома. Эпиглоттис - хрящевая часть гортани над голосовой щелью, которая в младенчестве направляет пищу в пищевод, а не трахею. Экстракорпоральная мембранная оксигенация - инвазивная терапия, которая была исследована и использована у новорожденных с кардиореспираторной недостаточностью. Происходят в третьем триместре, которые механически готовят как скелетно-мышечную систему, так и легкие для дыхания. Фистула - Аномальная связь между двумя структурами, которые обычно не соединяются, может возникать между трахеей и пищеводом. Передняя часть бежит от пузырьковой мембраны к средней кишке и образует весь тракт из ротовой полости под живот. Кроме того, вентральная бифуркация передней части также образует эпителий дыхательных путей. Гиалиновая болезнь - аномалия из-за мембранного вещества из поврежденных легочных клеток. Гортанные полости рта - нарушение гортани вследствие эмбриональной неполной реканализации ларинготрахеальной трубки. Ранняя эмбриональная функция развивает развитие, образует на передней стенке глотки и вызывает гортань, трахею и цельное дыхательное дерево. У людей эта особенность является первым признаком развития дыхания и появляется на 4-й неделе. Эмбриологически развивается из передней части с подкладкой, полученной из энтодермы и хряща из фаринговой арки 4 и начинающейся как простая передняя канавка, ларинготрахеальная канавка, которая складывается для образования ларинготрахеальной бутоны, затем гортани и трахеи. Поздний гестационный белок легкого 1 - гликопротеин, секретируемый фетальной мезенхимой легкого и почкой плода, участвующий в морфогенезе, стимулированном ретиноевой кислотой. Липофибробласт - клетка, участвующая в образовании вторичной перегородки во время альвеолярной стадии развития легких. Ячейка распознается рядом характерных липидных капель и содержит корковые сократительные нити. Легкая почка, описывающая примордию развития легких на дыхательной эмбриональной стадии. Эндодерма передней конечности впадает в окружающую висцеральную мезодерму, образуя трахею, которая снова входит в бронхи, и этот процесс повторяется снова и снова через развитие. Корь - Корь в основном является респираторной вирусной инфекцией, клинически отличной от краснухи. Митохондрии - двойная мембранная клеточная органелла, расположенная в цитоплазме, клетка может содержать 100 или более митохондрий, это число может относиться к метаболической активности этой клетки. Функции в клеточном дыхании, обеспечивающие энергию клетке, а также играют роль в процесс апоптоза. Тератоген гербицида дифенилового эфира, используемый при разработке грызунов, создает ряд аномалий развития, включая врожденную диафрагмальную грыжу. Связанный с паратиреоидным гормоном белок - белок, названный в честь его эволюционной и структурной связи с паратиреоидным гормоном. Белковый гормон, вырабатываемый многими тканями плода, и с рядом различных функций, включая возможную аутокринную роль в развитии легких. Париетальная плевра - серозная мембрана, которая образует внешнюю оболочку плевральной полости. мезодерма стенки стенки грудной полости и получена из эпителия перикардиоперитонеальных каналов от внутриэмбрионального целома. Внутренний плевральный слой, висцеральная плевра, представляет собой плевенную мезодерму по происхождению. Пенталогия Кантрелла - аномалия развития передней диафрагмы, диафрагмального перикарда, брюшной стенки, сердечно-сосудистой и нижней грудины. Стойкая легочная гипертония новорожденного - серьезное новорожденное состояние из-за неспособности закрыть один из пренатальных кровообращенных шунтов, артериального протока. Глотки - верхний конец эмбриона комбинированного желудочно-кишечного тракта и дыхательных путей, начинающийся с пузырно-глоточной мембраны и образующий главную арочную полость внутри фрейнгейльных дуг. Также используется в качестве респираторного термина, описывающего начальный сегмент верхних дыхательных путей, анатомически разделенных на три области: носоглотку, ротоглотку и ларингофарникс. Анатомически простирается от основания черепа до уровня шестого шейного позвонка. Плевральная полость - анатомическая полость тела, в которой легкие развиваются и лежат. Формы в мезодерме боковой пластинки как часть раннего одиночного внутриэмбрионального целома, плевральные полости первоначально состоят из двух узких каналов. Плевроперкардиальная складка - ранняя эмбриональная складка, которая ограничивает связь между плевральной полостью и перикардиальной полостью, содержит как кардинальную вену, так и френкий нерв. Плевроперитонеальное отверстие - отверстие для развития, происходящее во внутриэмбриональном целомом до образования плевроперитонеальной мембраны. Этот белок секретируется эпителией, проводящим дыхательные пути, и действует как поверхностно-активное вещество, которое может мешать образованию биопленок патогенами дыхательных путей. У людей эта стадия возникает во время раннего эмбрионального периода после 20 поколений ветвления. Анатомически используется для описания легких, воздушных путей и связанных с ними мышц. В клеточной биологии, используемой в отношении использования митохондриального кислорода для производства энергии и отходов углекислого газа. Респираторное дерево - анатомический термин для описания компонентов дыхательной системы, когда они снова и снова заканчиваются функциональными единицами, альвеолярными мешками. В развитии легких термин относится к процессу дифференциации эпителиальных клеток легких, ремоделированию сосудов и истончению мезенхимы. Этот процесс приводит к увеличению диаметра и площади поверхности альвеолярных мешков. Эта вентро-дорсальная «пластинка» мезодермы вносит несколько структур, включая: центральное сухожилие диафрагмы и часть печени. Стеноз - термин, используемый для описания ненормального сужения, обычно по отношению к трубке, например: дыхательные пути, кровеносный сосуд, желудочно-кишечный тракт. Поверхностно-активное вещество - смесь липидов и белков, секретируемых альвеолярными клетками типа 2 между альвеолярным эпителием, который уменьшает поверхностное натяжение на границе раздела воздух-жидкость. У людей эти клетки и их секреция развиваются до самого конца третьего триместра, незадолго до рождения. Клинический родовой термин, относящийся к эндотрахеальной инстилляции поверхностно-активной суспензии для лечения дефицита поверхностно-активных веществ из-за преждевременных родов или травм легких, приводящих к респираторному расстройству. Трахея - у эмбриона - брюшной карман энтодермы глотки, которая в четвертой стадии 13 вступает в четвертую четверть в правый и левый бронхи в почках легких. Энтодерма ассоциирована с мезодермой, которая затем дифференцируется, образуя большинство структур вне респираторного эпителия. У взрослых трахея образует функциональную связь между глоткой и гортанью в легких. Этот смешанный нерв имеет сенсорные, моторные и вегетативные функции внутренних органов. Висцеральная плевра - Серозная мембрана, которая образует внутреннюю оболочку плевральной полости, которая покрывает и прикрепляется к легким. Наружный плевральный слой, париетальная плевра, происходит от мезодермы стенки стенки грудной полости.
- Альвеолярный мешочек - альвеол, латинский альвеол.
- Альвеолярный - термин, используемый по отношению к альвеолам легких.
- Апноэ - респираторный термин означает прекращение дыхания.
- Правая верхняя лопасть легких расширяется с обеих сторон заднего кардинала.
- Бронхиоле - меньшее подразделение подразделения бронхов дыхательных путей.
- Эта стадия происходит во время периода эмбриона с 16-й недели.
- Хроническая болезнь легких.
- Ранер - это отверстие в передней части диафрагмы.
- Редкая ненормальность происходит в основном на уровне голосовых складок.
- Засорение легких, вызывая проблемы с дыханием и стимулирование роста бактерий.
- Регулярное сжатие диафрагмы требуется при дыхании.
- Эндодерма образует эпителиальные подкладки и дыхательные пути.
- Постнатальное анатомическое развитие у людей включает созревание в младенчестве.
- Содержит лимфоидную ткань.
- Фетальные дыхательные движения.
- Нижнее расширение расщелины определяет классификацию ненормальности.
- Ларинготрахеальная канавка.
- Лобарная эмфизема - Аномалия чрезмерно левого верхнего лепестка.
- Обрушившийся нижний лепесток.
- Левое легкое находится вокруг средостения.
- Нитрофен.
- Орофаринкс - вторая часть глотки, которая находится сзади полости рта.
- Другие области глотки - это носоглотки и ларингофарникс.
- Респираторный - термин, используемый для дыхания или связанный с легкими.
- Саккулярная стадия -.
- Перегородка перегородки - мезодермальная область в раннем эмбрионе.
- Функция заключается в предотвращении коллапса легкого в конце срока годности.
- Заместительная терапия поверхностно-активным веществом.
- Этот этап происходит от поздней недели плода 24 до.
- Эмбрионально получен из спланхнической мезодермы.
- Грудное, которое чаще всего присутствует у женского пола;
- Брюшное, которое чаще всего присутствует у мужского пола.
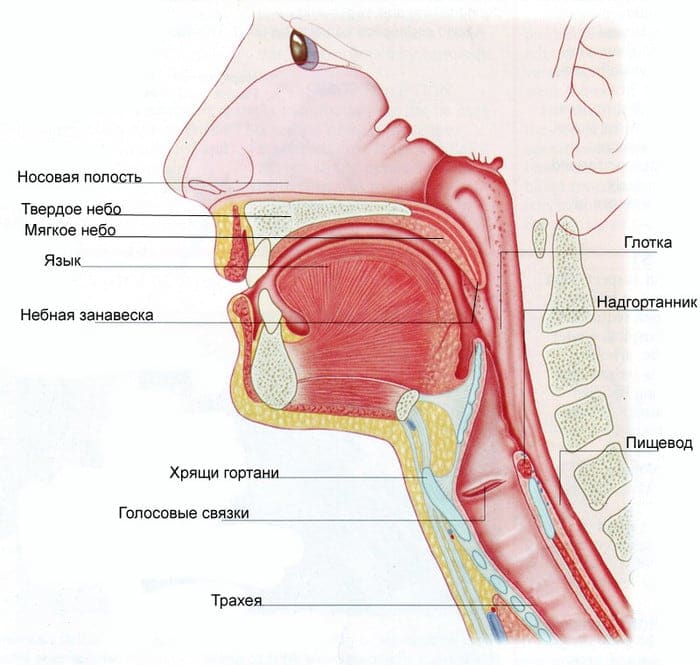
Какое строение имеют верхние дыхательные пути? Верхние дыхательные пути включают в себя:
- Носа;
- Части полости рта;
- Ротовой глотки;
- Носовой глотки.
В момент вдыхания воздух в первую очередь оказывается в носу, именно в нем и происходит первый этап его очищения, который проходит при помощи волосинок. Сетка, состоящая из кровеносных сосудов носовой слизистой оболочки, выполняет согревание воздуха, который вдыхается человеком.
Капельки слизи в носу человека выполняют увлажняющий эффект. Таким образом, воздух подготавливается к условиям, которые преобладают в легких человека. После этого воздух переходит к фарингеальной полости, которая в свою очередь разделяется на несколько секций.
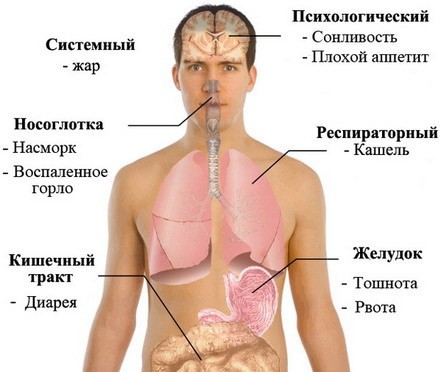
Причем именно в этом месте пересекаются пути дыхательной системы и пищевод. Воздух, который вдыхает человек, проходит по глотке к нижним дыхательным путям.
Какое строение имеют нижние дыхательные пути? Нижние дыхательные пути имеют такое строение:
- Трахея или, как ее еще называют дыхательное горло;
- Гортань;
- Легкие.
Воздух из глотки изначально переходит в гортань. Гортань имеет возможность перекрывания трахеи и соединения с бронхиальной трубкой и фаренгиальной полостью. Если бы гортань не имела такой возможности, то человек не мог бы кашлять. После этого воздух переходит из гортани в трахеи.
Обратите внимание на то, что диафрагма не относится к дыхательным путям, но все равно она считается неотъемлемой частью дыхательной системы.
Заболевание дыхательных путей
На сегодняшний момент существует огромное количество заболеваний дыхательной системы человеческого организма и каждое из них тем или иным способом доставляет некий дискомфорт больному, тем самым усложняя его жизнь.
Одними из самых распространенных симптомов заболевания дыхательной системы являются, например, насморк и кашель, причем некоторые симптомы вообще могут привести к летальному исходу. Функционирование дыхательной системы обязательно должно быть стабильным, потому как отклонение от норм может привести к клинической смерти, а также необратимым переменам в мозге человека.
Как правило, к относятся такие широко известные болезни как:
- Фарингит;
- Ангина;
- Тонзиллит;
- Острое респираторное заболевание;
- трахеит;
- острое респираторно-вирусное заболевание;
- гайморит;
- ринит;
- ларингит.
К заболеваниям нижних дыхательных путей относятся такие:
- бронхит;
- туберкулез;
- легочный инфаркт;
- бронхиальная астма;
- саркоидоз;
- легочная эмфизема;
- пневмония;
- профессиональные легочные заболевания.
Основные симптомы
Обычно проявляется симптомами, которые обуславливаются проникновением вируса, который вызывает интоксикацию всего организма в целом. Какие же существуют симптомы данного заболевания?
Итак, основные симптомы заболевания дыхательных путей:
- Сильная головная боль;
- Плохой сон;
- Большая температура;
- Упадок сил;
- Болевые ощущения в мышцах;
- Плохой аппетит;
- Рвотные позывы;
- Судороги;
- Утрудненное дыхание;
- Боль при употреблении пищи;
- Болит все тело;
- Сухость горла;
- Болит горло;
- Появление хрипоты;
- Увеличенные лимфоузлы;
- Возникновение белых пятен на миндалинах;
- Лихорадка;
- Температура тела может достигать 39⁰С;
- Кратковременная потеря сознания;
- Ослабленная реакция;
- Повышенная или же наоборот пониженная активность.

Например, ринитом называется воспаление слизистых оболочек носа, при котором возникает сильный насморк, трудное дыхание, а также частое чихание. Фарингитом называют воспаление слизистых оболочек глотки, причем различают острую и хроническую формы заболевания. При фарингите замечается некое першение и болевые ощущения при употреблении пищи.
Ларингитом называют воспаление гортани, которое может переходить на голосовые связки, и сопровождается осиплостью голоса, а также лающим кашлем. Тонзиллит относится к инфекционным заболеваниям, которое проявляется в остром воспалении лимфаденоидных колец глотки, как правило, миндалин.
При данном заболевании наблюдается увеличение миндалин, покраснение слизистых оболочек и болевыми ощущениями при потреблении пищи. Трахеит - это воспаление слизистых оболочек трахеи, при котором наблюдается сухой кашель и тяжесть в грудной клетке.
Бронхит является воспалением слизистых оболочек бронхов. Бронхит сопровождается увеличением объема секреции в бронхах, вследствие чего происходит выделение мокроты и вызывается кашель. Также бронхит может сопровождаться поражением небольших бронхов, а это приводит к появлению отдышки.

Лечение дыхательных путей
Воспаление дыхательных путей не относится к самым серьезным заболеваниям, поэтому и лечение не является чем-то очень сложным. В чем заключается лечение воспаления дыхательных путей? При лечении ларингита врачи рекомендуют меньше напрягать голосовые связки. Самым важным при лечении , тонзиллита, трахеита и бронхита является исключение из своего рациона пищи, которая может раздражать горло.
То есть избавиться от кислой, соленой, горячей, холодной и острой пищи. Также противопоказано употреблять алкогольные напитки и курить, так как табачный дым и алкоголь тоже приводят к раздражению слизистых оболочек.
При воспалении горла нужно употреблять большое количество жидкости, причем идеальным вариантом будет употребление витаминных напитков, таких как, отвары шиповника или ягодные морсы.
Для снижения уровня тела применяются жаропонижающие препараты. Как правило, врач назначает препараты, в состав которых входит интерферон и лизоцим, а также минерально-витаминовые комплексы.
Естественно если заболевание имеет бактериальную форму, то врач может назначить антибиотики, но принимать их на свое усмотрение категорически противопоказано, так как вы можете неправильно проанализировать возникшие симптомы и определиться с лечением.

Лечение фарингита, ларингита, тонзиллита, трахеита и бронхита антибиотиками необходимо только при острых формах, а при хроническом фарингите применение антибиотиков вообще обязательно, для предотвращения появления различных осложнений заболевания.
Неправильное или неполноценное лечение острой формы заболевания, воспаление дыхательных путей может переходить к хроническим формам. Причем обратите внимание на то, что хроническая форма имеет менее выраженную симптоматику, нежели острая форма.
Поэтому при такой форме заболевания сильно не смотрят на симптомы, а лечат саму болезнь, тем самым, приглушая симптомы. Лечение хронических форм воспаления дыхательных путей является довольно длительным, так как оно включает в себя не только устранение очагов инфекций, а также одновременное лечение заболеваний кишечно-желудочного тракта, нарушений эндокринных систем и многих другое.
Как правило, гипертрофическая форма хронического заболевания лечится, прижиганием лимфоидной ткани, при помощи электрического тока или холода. А лечение атрофической формы заболевания заключается в увеличении выделения слизи и снижении уровня сухости горла, а также в стимулировании регенераторных процессов слизистых оболочек.

Проведение профилактики заболевания дыхательных путей
Для уменьшения риска возникновения представленного заболевания нужно пользоваться такими способами профилактики:
- Отказаться от вредных привычек, таких как злоупотребление алкоголем и курение.
- Восстанавливать нарушенное носовое дыхание;
- Укреплять иммунитет.

- Не покупайте различные леденцы от кашля, так как это пустая трата денег. Они не могут вылечить горло, а только ослабляют неприятные ощущения.
- Не нужно надеяться только на проведение полосканий горла. К тому же, воспаление слизистых при фарингите в хронической форме вообще нельзя лечить методом полоскания раствором соды, так как это сильно высушивает и усложняет лечение болезни.
- Не нужно сильно часто пользоваться каплями для носа. Частое использование капель для носа может вызвать воспаление и раздражение глотки, так как капли стекают из носа в горло.
Глава 8 АНАТОМИЯ И ФИЗИОЛОГИЯ ДЫХАТЕЛЬНОЙ СИСТЕМЫ
8.1. Общие положения
Дыхание - это совокупность процессов, обеспечивающих поступление в организм человека кислорода, использование его для окисления органических веществ и удаления из организма углекислого газа.
Дыхание состоит из ряда этапов:
1) транспорт газов к легким и обратно - внешнее дыхание;
2) поступление кислорода воздуха в кровь через альвеолярно-капиллярную мембрану легких, а углекислого газа - в обратном направлении;
3) транспорт 0 2 кровью ко всем органам и тканям организма, а углекислого газа - от тканей к легким (в связи с гемоглобином и в растворенном состоянии);
4) обмен газов между тканями и кровью: кислород перемещается из крови в ткани, а углекислый газ - в обратном направлении;
5) тканевое, или внутреннее дыхание, цель которого - окисление органических веществ с выделением углекислого газа и воды (см. гл. 10 «Обмен веществ и энергии»).
Дыхание - один из основных процессов, поддерживающих жизнь. Прекращение его даже на небольшой срок ведет к скорой гибели организма от кислородной недостаточности - гипоксии.
Поступление в организм кислорода и выведение из него во внешнюю среду углекислого газа обеспечивается органами дыхательной системы (рис. 8.1). Различают дыхательные (воздухоносные) пути и собственно дыхательные органы - легкие.
Дыхательные пути в связи с вертикальным положением тела делят на верхние и нижние. К верхним дыхательным путям относят: наружный нос, полость носа, носоглотку и ротоглотку. Нижние дыхательные пути - это гортань, трахея и бронхи, включая их внутри- легочные разветвления, или бронхиальное дерево. Дыхательные пути представляют собой систему трубок, стенки которых имеют костную или хрящевую основу. Благодаря этому они не слипаются. Их просвет всегда зияет, и воздух свободно циркулирует в обе стороны, несмотря на изменения давления при вдохе и выдохе. Внутренняя (слизистая) оболочка дыхательных путей выстлана мерцательным эпителием и содержит железы, вырабатывающие слизь. Благодаря этому вдыхаемый воздух очищается, увлажняется и согревается.
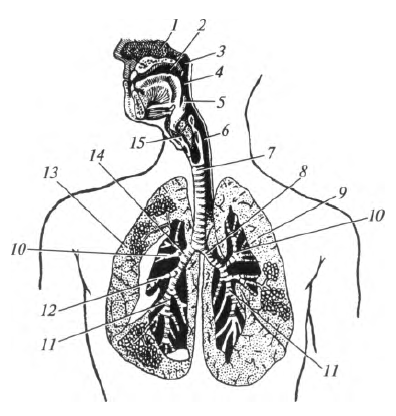
Рис. 8.1. Органы дыхательной системы: 1 - полость носа; 2- полость рта; 3 - носоглотка; 4 - ротоглотка; 5 - надгортанник; 6 - гортаноглотка; 7 - трахея; 8 - левый главный бронх; 9 - левое легкое; 10 - верхнедолевой бронх; 11 - нижнедолевой бронх; 12 - среднедолевой бронх; 13 - правое легкое; 14 - правый главный бронх; 15 - гортань
8.2. Верхние дыхательные пути
Наружный нос , nasus extemus (греч. - rhis, rhinos), представляет собой выступающее в виде трехгранной пирамиды образование в центральной части лица. В его строении выделяют: корень, спинку, верхушку и два крыл а. «Скелет» наружного носа образуют носовые кости и лобные отростки верхней челюсти, а также ряд хрящей носа (рис. 8.2). К последним относятся: латеральный хрящ, большой хрящ крыла носа, 1 - 2 малых хряща крыла носа, добавочные носовые хрящи. Корень носа имеет костный остов. Он отделен от области лба углублением, носящим название «переносье». Крылья имеют хрящевую основу и ограничивают отверстия - ноздри. Через них проходит воздух в полость носа и обратно. Форма наружного носа индивидуальна, но в то же время она имеет определенные этнические особенности. Снаружи нос покрыт кожей. Внутри ноздри переходят в полость, называемую преддверием полости носа.
Полость носа, cavitas nasi, спереди открывается ноздрями, а сзади сообщается с носоглоткой через отверстия - хоаны. В полости носа выделяют четыре стенки: верхнюю, нижнюю и латеральные. Они образованы костями черепа и описаны в подразд. 4.3. По срединной линии расположена перегородка носа. Ее «скелет» составляют: перпендикулярная пластинка решетчатой кости, сошник и хрящ перегородки носа. Следует отметить, что примерно у 90 % людей носовая перегородка в той или иной степени отклоняется от срединной линии. На ее поверхности имеются незначительные возвышения и углубления, но патологией считается тот вариант, когда искривленная перегородка препятствует нормальному носовому дыханию.
В полости носа выделяют преддверие и собственно полость носа. Границей между ними служит порог носа. Он представляет собой дугообразную линию на латеральной стенке полости носа, расположенную на расстоянии около 1 см от края ноздрей, и соответствует границе с преддверием. Последнее выстлано кожей и покрыто волосами, которые препятствуют попаданию в дыхательные пути крупных частиц пыли.
В полости носа расположены три носовые раковины - верхняя, средняя и нижняя (рис. 8.3). Костную основу первых двух образуют одноименные части решетчатой кости. Нижняя носовая раковина является самостоятельной костью. Под каждой носовой раковиной расположены соответственно верхний, средний и нижний носовые ходы. Между боковым краем носовых раковин и перегородкой носа находится общий носовой ход. В носовой полости наблюдаются как ламинарные, так и турбулентные потоки воздуха. Ламинарные потоки представляют собой течение воздуха без образования завихрений. Возникновению турбулентных завихрений способствуют носовые раковины. Благодаря этому скорость прохождения воздуха через носовую полость уменьшается. Медленное движение обеспечивает большее согревание и очищение воздушного потока, что создает наилучшие условия для газообмена в альвеолах. В области нижнего носового хода открывается носослезный канал. По нему в полость носа из слезных путей поступает слеза.
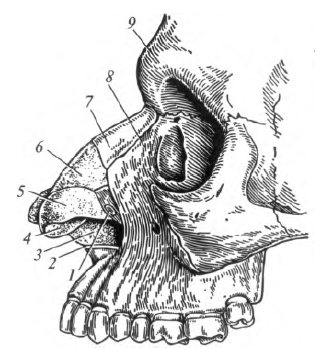
Рис. 8.2. Наружный нос: 1 - малый хрящ крыла носа; 2 - передняя носовая ость верхней челюсти; 3 - хрящ перегородки носа; 4 - преддверие носа; 5 - большой хрящ крыла носа; 6 - латеральный хрящ; 7- носовая кость; 8- лобный отросток верхней челюсти; 9 - носовая часть лобной кости
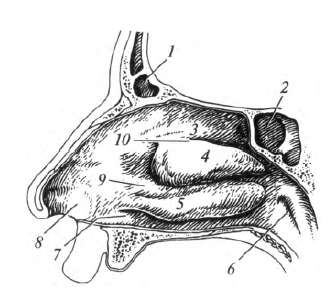
Рис. 8.3. Полость носа: 1 - лобная пазуха; 2 - клиновидная пазуха; 3 - верхняя носовая раковина; 4 - средняя носовая раковина; 5 - нижняя носовая раковина; 6 - глоточное отверстие слуховой трубы; 7 - нижний носовой ход; 8 - преддверие носа; 9 - средний носовой ход; 10 - верхний носовой ход
Стенки полости носа выстланы слизистой оболочкой. В ней различают респираторную и обонятельную области. Обонятельная область находится в пределах верхнего носового хода и верхней носовой раковины. Здесь расположены рецепторы органа обоняния - обонятельные луковицы.
Эпителий респираторной области - реснитчатый (мерцательный). В его строении выделяют реснитчатые и бокаловидные клетки. Бокаловидные клетки секретируют слизь, благодаря которой носовая полость постоянно поддерживается в увлажненном состоянии. На поверхности реснитчатых клеток расположены особые выросты - реснички. Реснички колеблются с определенной частотой и способствуют перемещению слизи с осевшими на ее поверхности бактериями и пылевыми частицами в направлении глотки. Сосудистые сплетения, находящиеся в глубоких слоях слизистой оболочки, обеспечивают согревание поступающего воздуха.
Носовое дыхание является более физиологичным по сравнению с ротовым. Воздух в полости носа очищается, увлажняется и согревается. При нормальном носовом дыхании обеспечивается характерный для каждого человека тембр голоса.
Околоносовые пазухи , или придаточные пазухи носа, - это полости в костях черепа, выстланные слизистой оболочкой и заполненные воздухом. Они сообщаются с полостью носа через небольшие каналы. Последние открываются в области верхнего и среднего носовых ходов. Околоносовыми пазухами являются:
- верхнечелюстная (Гайморова) пазуха, sinus maxillaris, расположенная в теле верхней челюсти;
- лобная пазуха , sinus frontalis, - в лобной кости;
- клиновидная пазуха , sinus sphenoidalis, - в теле клиновидной кости;
- ячейки решетчатого лабиринта (передние, средние и задние), cellulae ethmoidales, - в решетчатой кости.
Околоносовые пазухи формируются в течение первых лет жизни. У новорожденного имеется только Гайморова пазуха (в виде небольшой по размерам полости). Основная функция придаточных пазух - обеспечение резонанса при разговоре.
Из полости носа через носоглотку и ротоглотку вдыхаемый воздух поступает в гортань. Анатомо-физиологические особенности глотки описаны ранее.
8.3. Нижние дыхательные пути
Гортань
Строение.
Гортань, larynx, расположена в передней области шеи. Вверху она с помощью связок соединяется с подъязычной костью, внизу продолжается в трахею (рис. 8.4). Верхняя граница гортани расположена на уровне межпозвоночного диска между IV и V шейными позвонками. Нижняя - на уровне VII шейного позвонка. Спереди гортань прикрыта мышцами шеи. Сзади от нее расположена глотка, сбоку проходят сонные артерии, внутренняя яремная вена и блуждающий нерв.
В полости гортани можно выделить три отдела: верхний - преддверие, средний - промежуточную часть и нижний - подголосовую полость. Границами между отделами являются парные преддверные и голосовые складки, ограничивающие две щели, которые также называются преддверной и голосовой. Просвет голосовой щели более узкий и может изменяться под действием мышц гортани.
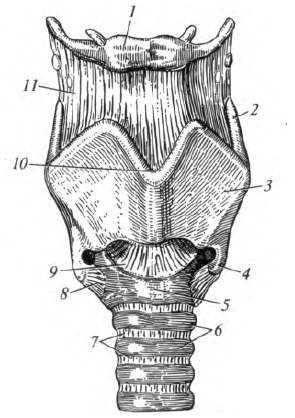
Рис. 8.4. Гортань (вид спереди): 1 - подъязычная кость; 2 - верхний рог щитовидного хряща; 3 - пластинка щитовидного хряща; 4 - нижний рог щитовидного хряща; 5 - перстневидный хрящ; 6 - хрящи трахеи; 7 - кольцеобразные связки трахеи; 8 - перстнещитовидный сустав; 9 - эластический конус; 10 - верхняя вырезка щитовидного хряща; 11 - щитоподъязычная мембрана
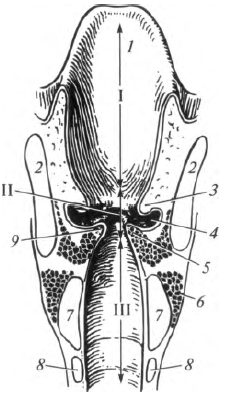
Рис. 8.5. Поперечный разрез гортани (вид сзади): I - преддверие гортани; II - промежуточная часть; III - подголосовая полость; 1 - надгортанник; 2 - щитовидный хрящ; 3 - преддверная складка; 4 - желудочек гортани; 5 - голосовая мышца; 6 - перстнещитовидная мышца; 7 - перстневидный хрящ; 8 - хрящ трахеи; 9 - голосовая складка
Верхний отдел гортани довольно широкий. Он простирается от входа в гортань до преддверных складок. Промежуточная часть представляет собой самый узкий отдел. Это пространство ограничено сверху преддверными, а снизу - голосовыми складками. В промежуточной части между складками с каждой стороны расположено углубление - желудочек гортани (Морганиев желудочек). Желудочки гортани играют роль резонаторов воздуха при голосообразо- вании. Кроме того, они обеспечивают согревание вдыхаемого воздуха. Ниже голосовых складок расположена подголосовая полость. По направлению книзу она постепенно расширяется и продолжается в полость трахеи. Благодаря отличающейся ширине просвета различных отделов гортани на фронтальном и сагиттальном срезах она имеет форму песочных часов (рис. 8.5).Основу органа образуют хрящи, которые разделяют на парные и непарные. Непарными являются щитовидный, перстневидный и надгортанный хрящи (рис. 8.6), к парным относят черпаловидный, конусовидный, рожковидный и зерновидный.
Щитовидный хрящ в виде «щита» спереди закрывает остальные. Он состоит из двух пластинок, соединенных под острым углом, который называется выступом гортани. Он легко прощупывается (пальпируется) под кожей в области шеи в виде плотного по консистенции возвышения. У мужчин это образование хорошо выражено и называется кадыком (Адамово яблоко). От каждой пластинки отходит верхний и нижний рога. Между подъязычной костью и щитовидным хрящом располагается щитоподъязычная мембрана.
Надгортанный хрящ лежит кзади от корня языка, над входом в гортань. Он имеет широкую верхнюю часть - пластинку, которая книзу суживается, образуя стебелек, или ножку. Надгортанный хрящ, покрытый слизистой оболочкой, называется надгортанником. Основная его функция - препятствие для попадания в нижние дыхательные пути воды и пищи.
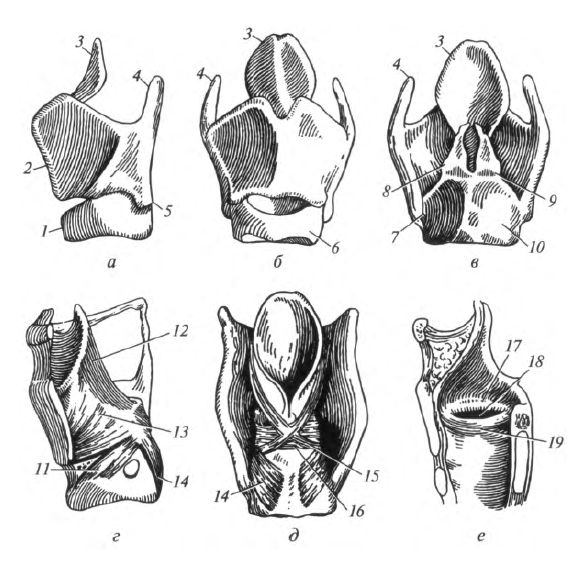
Рис. 8.6. Хрящи и мышцы гортани: а, г - вид сбоку; б - вид спереди; в, д - вид сзади; е - сагиттальный разрез; 1 - перстневидный хрящ; 2 - выступ гортани; 3 - надгортанник; 4 - верхний рог щитовидного хряща; 5 - нижний рог щитовидного хряща; б - дуга перстневидного хряща; 7 - перстнещитовидный сустав; 8 - черпаловидный хрящ; 9 - перстнечерпаловидный сустав; 10 - пластинка перстневидного хряща; 11 - латеральная перстнечерпаловидная мышца; 12 - черпалонадгортанная мышца; 13 - щиточерпаловидная мышца; 14 - задняя перстнечерпаловидная мышца; 15 - косая черпаловидная мышца; 16 - поперечная черпаловидная мышца; 17 - преддверная складка; 18 - желудочек гортани; 19 - голосовая складка
Перстневидный хрящ расположен ниже остальных и образует основание гортани. Свое название он получил благодаря специфической форме перстня. В нем выделяют дугу и пластинку.
Черпаловидный хрящ парный. Он расположен сзади на пластинке перстневидного хряща. Он имеет голосовой и мышечный отростки. Между щитовидным хрящом и голосовым отростком натянута голосовая связка. Мышечный отросток служит для фиксации некоторых мышц гортани. Остальные парные хрящи незначительных размеров и расположены в слизистой оболочке в области входа в гортань - конусовидный и рожковидный, а в толще латеральной части щитоподъязычной мембраны - зерновидный.
Хрящи гортани соединяются между собой с помощью связок и суставов. Щитовидный хрящ с перстневидным соединяются с помощью двух перстнещитовидных суставов. Перстнечерпаловидные суставы расположены между перстневидным хрящом и основаниями черпаловидных хрящей. В этом суставе черпаловидный хрящ вращается вокруг вертикальной оси, что приводит к расширению или сужению голосовой щели.
Мышцы гортани - поперечнополосатые и сокращаются произвольно. Их классифицируют на скелетные и собственные. Скелетные мышцы гортани перемещают ее вверх или вниз при глотании и образовании голоса. Согласно классификации они относятся к мышцам шеи, расположенным ниже подъязычной кости (грудинощитовидная и щитоподъязычная). Собственные мышцы гортани по функции подразделяют на четыре группы:
1) мышцы, влияющие на ширину входа в гортань: черпалонадгортанная мышца, которая закрывает вход в гортань;
2) мышцы, влияющие на положение надгортанника: щитонадгортанная мышца, поднимающая надгортанник;
- расширяющая (задняя перстнечерпаловидная);
- суживающие (боковая перстнечерпаловидная, щиточерпаловидная; поперечная и косая черпаловидные мышцы);
- напрягающие (перстнещитовидная мышца);
- расслабляющие (голосовая мышца).
Изнутри гортань покрыта слизистой оболочкой, поверхность которой выстлана мерцательным эпителием. Только в области голосовой складки расположен многослойный плоский неороговевающий эпителий.
Слизистая оболочка, за исключением области голосовых складок, срастается с подслизистой основой рыхло. Особенно это характерно для области преддверных складок. В этих местах возможно возникновение отеков, затрудняющих дыхание. Такое состояние носит название «ложный круп», возникающий у детей раннего возраста.
Функции гортани. Гортань относится к нижним дыхательным путям и обеспечивает проведение воздуха. В слизистой оболочке гортани и трахеи расположены многочисленные рецепторы, при раздражении которых возникает так называемый кашлевой рефлекс, являющийся защитным механизмом при попадании большого числа пылевых частиц. Одновременно гортань является органом голосообразования.
Голосообразование осуществляется благодаря голосовым связкам, расположенным в одноименных складках. На образование звуков влияют степень их натяжения, а также ширина голосовой щели (рис. 8.7).
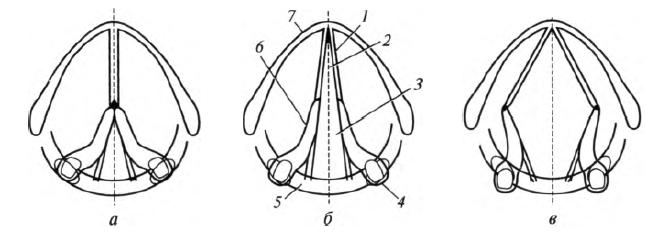
Рис. 8.7. Формы голосовой щели при различных функциональных состояниях (схема): а - голосовая щель при фонации; б - голосовая щель при спокойном дыхании; в - голосовая щель при глубоком дыхании; 1 - голосовая связка; 2 - перепончатая часть голосовой щели; 3 - хрящевая часть голосовой щели; 4 - мышечный отросток черпаловидного хряща; 5 - перстневидный хрящ; 6 - голосовой отросток черпаловидного хряща; 7 - щитовидный хрящ
При спокойном дыхании она составляет 5 мм, при глубоком дыхании и громком крике - 15 мм. При разговоре ширина голосовой щели изменяется - то сужается, то расширяется. Существенную роль в произнесении звуков играет степень натяжения голосовых связок. Они напрягаются и расслабляются под влиянием соответствующих мышц. На выдохе струя воздуха, проходя через голосовую щель, приводит связки и складки в колебательные движения. При этом образуются звуки, которые зависят от частоты и амплитуды колебания связок. Частота колебания определяет высоту голоса, а амплитуда - его силу. Кроме того, голос зависит от положения языка, губ, мягкого нёба, проходимости полости носа и его придаточных пазух. Мужчины обладают более длинными голосовыми складками по сравнению с женщинами. Поэтому мужской голос, как правило, ниже женского.
Трахея и главные брони
Трахея (дыхательное горло) , trachea, - полая цилиндрическая трубка длиной 11 - 13 см. Она начинается от гортани на уровне VII шейного позвонка. Между IV и V грудными позвонками она разделяется на два главных бронха, образуя бифуркацию трахеи. В трахее выделяют шейную и грудную части. В шейном отделе к ней прилежит щитовидная железа. В грудной полости трахея располагается в средостении, разграничивая его на переднее и заднее. Здесь к ней прилегают крупные сосуды, включая аорту. Позади трахеи на всем ее протяжении находится пищевод.
Слизистая оболочка трахеи выстлана мерцательным эпителием. В ней содержатся многочисленные железы. Основу органа составляют 15 - 20 хрящевых полуколец, которые соединяются между собой с помощью связок. Задняя стенка лишена хрящевой ткани - это перепончатая часть трахеи. Ее основу составляет соединительная ткань и гладкие мышцы, расположенные в поперечном направлении. Благодаря наличию хрящевых полуколец трахея не спадается при дыхании. Снаружи орган покрыт адвентициальной оболочкой.
Главные бронхи, bronchi principales, расходятся под углом 70°. Правый главный бронх короче и шире, длиной 3 см, он расположен более вертикально и является непосредственным продолжением трахеи. Вследствие данной особенности инородные тела чаще попадают в этот бронх (в 70-80 % случаев). Левый главный бронх длиной 4-5 см.
Главные бронхи входят в состав ворот легких, внутри которых они разделяются, давая начало бронхиальному дереву. Принципы строения стенки главных бронхов и стенки трахеи сходны. Она так же, как и трахея, состоит из хрящевых полуколец. Слизистая оболочка изнутри выстлана мерцательным эпителием. Снаружи главные бронхи покрыты адвентициальной оболочкой.
8.4. Легкие
Строение легких.
Легкое, pulmo (греч. - pneumon), - это паренхиматозный орган, расположенный в грудной полости (рис. 8.8). Правое легкое немного преобладает по размерам над левым. Масса правого легкого колеблется в норме от 360 до 570 г, левого - 325-480 г. В каждом легком выделяют диафрагмальную, реберную, средостенную и междолевые поверхности. Сзади в пределах реберной поверхности выделяют позвоночную часть. Свое название поверхности легких получили от образований, к которым они прилежат.
Диафрагмальная поверхность соприкасается с диафрагмой, реберная - с внутренней поверхностью ребер, средостенная - с органом средостения, а ее позвоночная часть - с грудным отделом позвоночного столба, междолевые поверхности долей легкого прилежат друг к другу. Средостенная поверхность левого легкого в нижней части имеет углубление - сердечную вырезку.
Друг от друга поверхности отделены краями. Передний край расположен между реберной и средостенной поверхностями; задний - между средостенной и реберной; нижний отделяет реберную и средостенную поверхности от диафрагмальной.
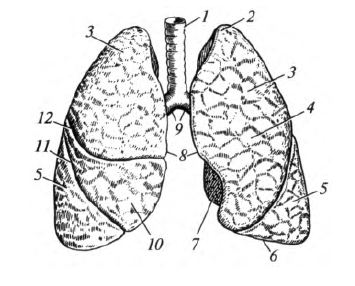
Рис. 8.8. Легкие: 1 - трахея; 2 - верхушка легкого; 3 - верхняя доля; 4 - реберная поверхность; 5 - нижняя доля; 6 - нижний край; 7 - средостенная поверхность; 8- передний край; 9 - главные бронхи; 10 - средняя доля; 11 - косая щель; 12 - горизонтальная щель
Каждое легкое имеет верхушку и основание. Верхушка расположена над ключицей и выступает примерно на 2 см выше. Основание соответствует диафрагмальной поверхности. Снаружи легкие покрыты серозной оболочкой - висцеральной плеврой.Каждое легкое состоит из долей, разделенных щелями. В правом легком различают три доли: верхнюю, среднюю и нижнюю. В левом - две: верхнюю и нижнюю. Косая щель имеется в каждом легком, пересекает все три его поверхности, проникая внутрь органа. В левом легком она отделяет нижнюю долю от верхней, в правом - нижнюю от верхней и средней. Косая щель идет почти одинаково на обоих легких. Начинается она на заднем крае примерно на уровне III грудного позвонка, идет вперед, а затем направляется по реберной поверхности вперед и вниз по ходу VI ребра. В правом легком кроме косой щели имеется горизонтальная щель. Она отделяет от верхней доли треугольный участок - среднюю долю. Г о- ризонтальная щель начинается от косой щели и проходит в проекции IV ребра.
Доли легких состоят из сегментов, т.е. участков в форме конуса, который обращен основанием к поверхности легкого, а верхушкой - к его корню. Между собой сегменты разделены рыхлой соединительной тканью. Это позволяет при некоторых хирургических вмешательствах удалять не всю долю легкого, а лишь пораженный сегмент. В обоих легких выделяют по 10 сегментов. Каждый состоит из долек - участков легкого пирамидальной формы. Максимальный ее размер не превышает 10-15 мм. В общей сложности в обоих легких насчитывается около 1000 долек.
На средостенной поверхности расположены ворота легких, куда входят главный бронх, легочная артерия и нервы, а выходят две легочные вены и лимфатические сосуды. Эти образования, окруженные соединительной тканью, составляют корень легкого. В корне левого легкого сверху расположена легочная артерия, затем - главный бронх, ниже которого находятся две легочные вены (правило А-Б -В). В правом легком элементы его корня расположены по правилу Б-А - В: главный бронх, затем легочная артерия, ниже - легочные вены. Легочная артерия несет бедную кислородом (венозную) кровь от правого желудочка сердца. Легочные вены транспортируют артериальную, насыщенную кислородом кровь в левое предсердие. Следует отметить, что обеспечение легочной ткани питательными веществами и кислородом сосудами малого круга кровообращения не осуществляется. Эту функцию берут на себя бронхиальные артерии, отходящие от грудной части аорты. Основное предназначение малого круга - удаление из крови углекислого газа и насыщение ее кислородом.
Бронхиальное дерево. Главный бронх в воротах легкого делится на долевые, количество которых соответствует количеству долей (в правом - 3, в левом - 2). Эти бронхи входят в каждую долю и разделяются на сегментарные. Соответственно количеству сегментов выделяют 10 сегментарных бронхов. В бронхиальном дереве сегментарный бронх является бронхом III порядка (долевой - II, главный - I). Сегментарные в свою очередь разделяются на субсегмен- тарные (9- 10 порядков ветвления). Бронх диаметром около 1 мм входит в дольку легкого, поэтому называется дольковым. Он также многократно делится. Бронхиальное дерево заканчивается концевыми (терминальными) бронхиолами.
Слизистая оболочка внутрилегочных бронхов изнутри выстлана мерцательным эпителием. В ней расположены многочисленные слизистые железы. Реснички эпителия перемещают слизь с осевшими на ней частицами вверх, по направлению к глотке. Под слизистой оболочкой находятся гладкие мышечные клетки, а снаружи от них - хрящ. Хрящевые полукольца в стенке главного бронха превращаются в долевых бронхах в хрящевые кольца. С уменьшением калибра уменьшаются размеры хрящевых пластинок. Постепенно кольца превращаются лишь в небольшие «включения» хряща. Выраженность гладких мышц с уменьшением диаметра бронхов возрастает.
Бронхиолы в отличие от бронхов не имеют в стенке хрящевых элементов, их средняя оболочка представлена только гладкой мускулатурой. В связи с такими особенностями строения многие дыхательные расстройства возникают на уровне бронхиол (бронхиальная астма, бронхоэктатическая болезнь, бронхоспастический синдром и т.д.). Наружная оболочка представлена рыхлой волокнистой соединительной тканью, которая отделяет бронхи от паренхимы легких.
Терминальные бронхиолы заканчивают воздухоносный отдел дыхательной системы. Они переходят в респираторные (дыхательные) бронхиолы (I, II, III порядков). Их отличительной особенностью является наличие отдельных тонкостенных выпячиваний - альвеол (рис. 8.9). Респираторные бронхиолы III порядка дают начало альвеолярным ходам, которые заканчиваются скоплениями альвеол- альвеолярными мешочками. Респираторные бронхиолы I, II, III порядков, альвеолярные ходы и альвеолярные мешочки образуют ацинус - структурно-функциональную единицу легкого, в которой происходит обмен газов между внешней средой и кровью.
Стенка альвеол состоит из одного слоя клеток - альвеолоцитов, расположенных на базальной мембране. По другую сторону базальной мембраны находится густая сеть кровеносных капилляров. Альвеолярный эпителий постоянно вырабатывает поверхностно-активное вещество, называемое «сурфактантом», который снижает поверхностное натяжение и препятствует слипанию альвеол при выдохе. Он также очищает их поверхность от попавших с воздухом инородных частиц и обладает бактерицидной активностью.
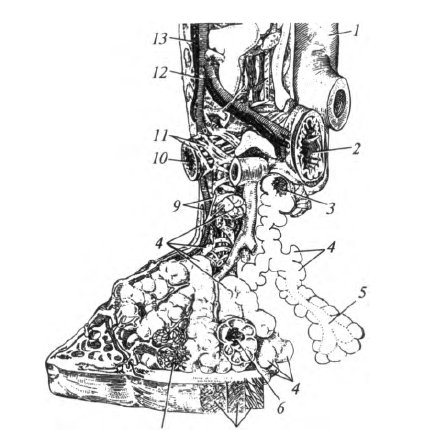
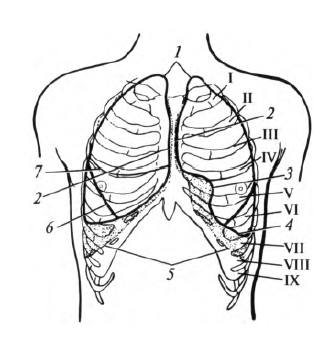
Рис. 8.10. Границы легких и плевры: 1 - верхняя граница легких и плевры; 2 - передняя граница легких и плевры; 3 - сердечная вырезка (проекция); 4 - нижняя граница легкого; 5 - нижняя граница плевры; 6 - косая щель (проекция); 7 - горизонтальная щель (проекция); I -IX - ребра
Таким образом, альвеолярный воздух и кровь непосредственно не сообщаются между собой. Они разделяются так называемой альвеолярно-капиллярной мембраной, или аэрогематическим барьером. В состав его входят: сурфактант, альвеолоциты, базальная мембрана (общая для альвеолоцитов и эндотелиоцитов), эндотелий капилляров.
Суммарная площадь аэрогематического барьера составляет примерно 70 - 80 м 2 . Газы переходят через альвеолярно-капиллярную мембрану путем диффузии. Направление и интенсивность перехода газов зависит от их концентрации в воздухе и крови.
Границы легких. Различают верхнюю, переднюю, нижнюю и заднюю границы легкого (рис. 8.10). Верхняя граница соответствует верхушке легкого. Она одинакова справа и слева - выступает спереди над ключицей на 2 - 3 см. Сзади она проецируется на уровне остистого отростка VII шейного позвонка. Передняя граница правого легкого идет от верхушки к правому грудиноключичному суставу и далее опускается по срединной линии до хряща VI ребра. Там она переходит в нижнюю границу. Передняя граница левого легкого проходит так же, как у правого легкого, но только до уровня хряща IV ребра. В этом месте она резко отклоняется влево до окологрудинной линии, а затем поворачивает вниз, продолжаясь до хряща VI ребра (соответствует сердечной вырезке). Нижняя граница правого легкого пересекает по среднеключичной линии VI ребра; по передней подмышечной линии - VII; по средней подмышечной - VIII; по задней подмышечной - IX; по лопаточной линии - X; по околопозвоночной - XI ребро. Такое смещение нижней границы легкого по каждой линии на одно ребро называется анатомическими часами. Нижняя граница левого легкого идет на ширину одного ребра ниже, т.е. по соответствующим межреберьям. Задняя граница легких соответствует заднему краю органа и проецируется вдоль позвоночного столба от головки II ребра до шейки XI ребра по околопозвоночной линии.
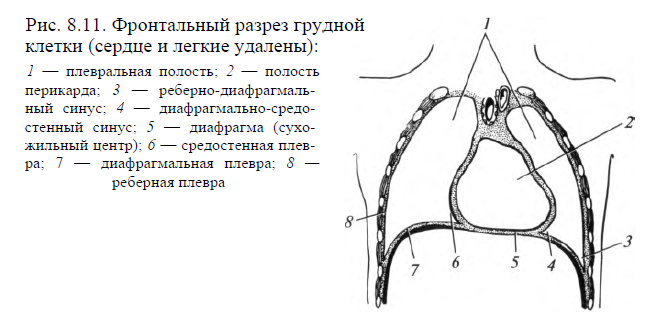
Плевральная полость. Каждое легкое снаружи покрыто серозной оболочкой - плеврой. Выделяют висцеральный и париетальный листки плевры. Висцеральный листок покрывает легкое со всех сторон, заходит в щели между долями, плотно срастается с подлежащей тканью. По поверхности корня легкого висцеральная плевра, не прерываясь, переходит в париетальную (пристеночную). Последняя выстилает стенки грудной полости, диафрагму и ограничивает с боков средостение. Она прочно срастается с внутренней поверхностью стенок грудной полости. Вследствие этого различают реберную, диафрагмальную и средостенную части париетальной плевры (рис. 8.11).
Между висцеральным и париетальным листками образуется щелевидное пространство, называемое плевральной полостью. Каждое легкое имеет свою замкнутую плевральную полость. Она заполнена небольшим количеством (20-30 мл) серозной жидкости. Эта жидкость удерживает соприкасающиеся листки плевры друг относительно друга, смачивает их и устраняет между ними трение. В плевральной полости имеются углубления - плевральные синусы: реберно-диафрагмальный, диафрагмально-средостенный и реберносредостенный. Они ограничены частями париетальной плевры в местах их перехода друг в друга. Самый глубокий из них - реберно-диафрагмальный синус.
Легочная ткань очень эластична. За счет эластической тяги легкие стремятся к спадению. Препятствует их спадению именно наличие герметичных плевральных полостей. Они как бы фиксируют поверхность легких к стенкам грудной полости. Благодаря эластической тяге легких давление в плевральной полости всегда остается отрицательным относительно атмосферного (с разницей примерно 6 мм рт. ст.).
В случаях проникающих ранений грудной стенки, ткани легких или бронхов возможна разгерметизация плевральной полости. Она может возникать также вследствие различных патологических процессов, сопровождающихся разрушением легочной ткани и висцеральной плевры. При этих состояниях воздух проникает в плевральную полость. Наличие воздуха в плевральной полости получило название пневмоторакса. При пневмотораксе адекватная вентиляция легких становится невозможной. В случае обширной раны или длительного поступления воздуха в плевральную полость легкие полностью спадаются. Пневмоторакс подразделяют на открытый, закрытый и клапанный (напряженный).
Открытый пневмоторакс имеет место в тех случаях, когда плевральная полость непосредственно сообщается с атмосферным воздухом через раневой канал. Следовательно, воздух свободно перемещается из внешней среды в плевральную полость и обратно. Часто в этом случае можно наблюдать зияющую рану грудной стенки. Закрытый пневмоторакс возникает тогда, когда рана быстро закрывается смещающимися мягкими тканями, что исключает дальнейшее попадание воздуха в плевральную полость. Клапанный пневмоторакс считается наиболее опасным. Мягкие ткани грудной стенки или поврежденный бронх играют роль клапана. Они пропускают воздух в полость на вдохе и препятствуют его выходу из нее при выдохе. При этом воздух с каждым дыхательным движением нагнетается в плевральную полость (отсюда второе название данного вида пневмоторакса - напряженный). Давление в плевральной полости все больше возрастает, вызывая сдавление легкого и смещение средостения в здоровую сторону.
Накопление крови в плевральной полости носит название гемоторакс . При этом кровь под действием силы тяжести скапливается в нижележащих ее отделах. Продолжающееся кровотечение все больше оттесняет легкое вверх, а средостение - в здоровую сторону. В тяжелых случаях легкое полностью выключается из дыхания. Скопление в плевральной полости воздуха и крови одновременно называют гемопневмотораксом.
8.5. Средостение
Средостение , mediastinum, - это комплекс органов (рис. 8.12), расположенных между двумя легкими (между плевральными полостями). Средостение подразделяют на два отдела: переднее и заднее. Условная граница между ними проходит по передней поверхности трахеи и главных бронхов. В переднем средостении расположены сердце с перикардом, вилочковая железа, диафрагмальные нервы и лимфатические узлы. В заднем средостении находятся трахея и главные бронхи, пищевод, блуждающий нерв, грудная часть аорты, симпатический ствол, грудной лимфатический проток, непарная и по- лунепарная вены, лимфатические узлы. Все пространство между этими органами заполнено рыхлой волокнистой соединительной тканью и жировой клетчаткой.
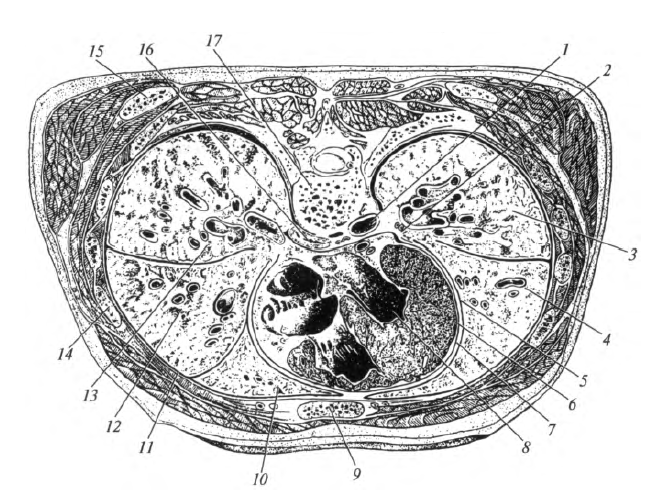
Рис. 8.12. Горизонтальный разрез грудной клетки на уровне VI грудного позвонка: 1 - аорта; 2 - ворота легкого; 3 - нижняя доля левого легкого; 4 - верхняя доля левого легкого; 5 - висцеральная плевра; 6 - перикард; 7 - плевральная полость; 7 - сердце; 9 - грудина; 10 - верхняя доля правого легкого; 11 - реберная плевра; 12 - средняя доля правого легкого; 13 - нижняя доля правого легкого; 14 - ребро; 15 - нижний угол лопатки; 16 - пищевод; 17- тело VI грудного позвонка
7.6. Физиология дыхания
Биомеханика дыхательного акта. Частота дыхания (ЧД) в покое составляет 14 -18 в минуту и обеспечивается дыхательными мышцами. Учащенное дыхание называют тахипноэ, а редкое - брадипноэ. Различают мышцы вдоха и выдоха. Первые в свою очередь классифицируют на основные и вспомогательные. При этом вспомогательные мышцы включаются в обеспечение вдоха только в экстренных ситуациях, а в обычных условиях они выполняют иные функции. К основным мышцам вдоха относят: диафрагму, наружные межреберные мышцы и мышцы, поднимающие ребра. Во время вдоха объем грудной полости увеличивается в основном за счет опускания купола диафрагмы и поднимания ребер. Диафрагма обеспечивает 2 / 3 объема вентиляции. В обстоятельствах, затрудняющих вентиляцию легких (бронхиальная астма, пневмония), в обеспечении вдоха принимают участие вспомогательные мышцы: мышцы шеи (грудино-ключично-сосцевидная и лестничные), груди (большая и малая грудные, передняя зубчатая), спины (задняя верхняя зубчатая мышца).
Мышцами выдоха являются: внутренние межреберные мышцы, подреберные мышцы и поперечная мышца груди, задняя нижняя зубчатая мышца. При этом вдох идет более активно и с большей затратой энергии. Выдох же осуществляется пассивно под действием эластичности легких и тяжести грудной клетки. Сокращение мышц на выдохе имеет вспомогательный характер.
Выделяют два типа дыхания - грудной и брюшной. При грудном типе преобладает увеличение объема грудной клетки за счет поднимания ребер, а не за счет опускания купола диафрагмы. Этот тип дыхания более характерен для женщин. Брюшной тип дыхания обеспечивается в первую очередь диафрагмой. При опускании купола происходит смещение органов живота вниз, что сопровождается выпячиванием передней брюшной стенки на вдохе. На выдохе купол диафрагмы поднимается и передняя брюшная стенка возвращается в исходное положение. Брюшной тип дыхания чаще наблюдается у мужчин.
Механизм первого вдоха новорожденного. Легкие начинают обеспечивать организм кислородом с момента рождения. До этого плод получает 0 2 через плаценту по сосудам пуповины. Во внутриутробном периоде происходит бурное развитие дыхательной системы: формируются воздухоносные пути, альвеолы. Следует отметить, что легкие плода с момента их образования находятся в спавшемся состоянии. Ближе к рождению начинает синтезироваться сурфактант. Установлено, что, еще находясь в организме матери, плод активно тренирует дыхательную мускулатуру: диафрагма и другие дыхательные мышцы периодически сокращаются, имитируя вдох и выдох. Однако околоплодная жидкость при этом не поступает в легкие: голосовая щель у плода находится в сомкнутом состоянии.
После родов поступление кислорода в организм новорожденного прекращается, так как пуповина перевязывается. Концентрация 0 2 в крови плода постепенно уменьшается. В то же время постоянно увеличивается содержание С0 2 , что приводит к закислению внутренней среды организма. Эти изменения регистрируются хеморецепторами дыхательного центра, который расположен в продолговатом мозге. Они сигнализируют об изменении гомеостаза, что ведет к активации дыхательного центра. Последний посылает импульсы к дыхательным мышцам - возникает первый вдох. Голосовая щель раскрывается, и воздух устремляется в нижние дыхательные пути и далее - в альвеолы легких, расправляя их. Первый выдох сопровождается возникновением характерного крика новорожденного. На выдохе альвеолы уже не слипаются, так как этому препятствует сурфактант. У недоношенных детей, как правило, количество сурфактанта недостаточно для обеспечения нормальной вентиляции легких. Поэтому у них после рождения часто наблюдаются различные дыхательные расстройства.
Дыхательные объемы. Для оценки функции легких большое значение имеет определение дыхательных объемов, т.е. количества вдыхаемого и выдыхаемого воздуха. Данное исследование проводится при помощи специальных приборов - спирометров.
Определяют дыхательный объем, резервные объемы вдоха и выдоха, жизненную емкость легких, остаточный объем, общую емкость легких.
Дыхательный объем (ДО) - количество воздуха, которое человек вдыхает и выдыхает при спокойном дыхании за один цикл (рис. 8.13). Он составляет в среднем 400 - 500 мл. Объем воздуха, проходящий через легкие при спокойном дыхании за 1 мин, называют минутным объемом дыхания (МОД). Его вычисляют, умножая ДО на частоту дыхания (ЧД). В состоянии покоя человеку требуется 8 -9 л воздуха в минуту, т.е. около 500 л в час, 12000 - 13 000 л в сутки.
При тяжелой физической работе МОД может многократно увеличиваться (до 80 и более литров в минуту). Необходимо отметить, что далеко не весь объем вдыхаемого воздуха участвует в вентиляции альвеол. Во время вдоха часть его не доходит до ацинусов. Она остается в воздухоносных путях (от носовой полости до терминальных бронхиол), где отсутствует возможность для диффузии газов в кровь. Объем воздухоносных путей, в котором находящийся воздух не принимает участия в газообмене, называют «дыхательным мертвым пространством». У взрослого человека на «мертвое пространство» приходится около 140-150 мл, т.е. примерно V 3 ДО.
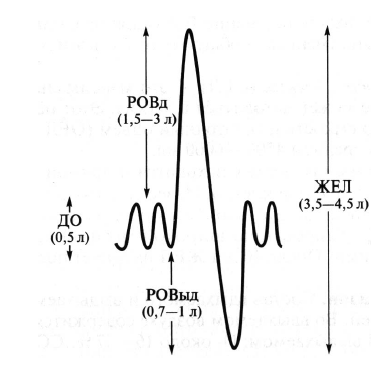
Рис. 8.13. Спирограмма: ДО - дыхательный объем; РОВд - резервный объем вдоха; РОВыд - резервный объем выдоха; ЖЕЛ - жизненная емкость легких
Резервный объем вдоха (РОВд) - количество воздуха, которое человек может вдохнуть при самом сильном максимальном вдохе после спокойного вдоха, т.е. сверх дыхательного объема. Он составляет в среднем 1500-3000 мл.
Резервный объем выдоха (РОВыд) - количество воздуха, которое человек может дополнительно выдохнуть после спокойного выдоха. Он составляет около 700-1000 мл.
Жизненная емкость легких (ЖЕЛ) - это количество воздуха, которое человек может максимально выдохнуть после самого глубокого вдоха. Этот объем включает в себя все предыдущие (ЖЕЛ = ДО + РОВд + РОВыд) и составляет в среднем 3500-4500 мл.
Остаточный объем легких (ООЛ) - это количество воздуха, остающееся в легких после максимального выдоха. Этот показатель в среднем равен 1000-1500 мл. За счет остаточного объема препараты легких не тонут в воде. На этом явлении основана судебно-медицинская экспертиза мертворожденности: если плод родился живым и дышал, его легкие, будучи погруженными в воду, не тонут. В случае же рождения мертвого, не дышавшего плода, легкие опустятся на дно. Кстати, свое название легкие получили именно благодаря наличию в них воздуха. Воздух значительно уменьшает общую плотность этих органов, делая их легче воды.
Общая емкость легких (ОЕЛ) - это максимальное количество воздуха, которое может находиться в легких. Этот объем включает в себя жизненную емкость и остаточный объем (ОЕЛ = ЖЕЛ + ООЛ). Он составляет в среднем 4500 -6000 мл.
Жизненная емкость легких находится в прямой зависимости от степени развития грудной клетки. Известно, что физические упражнения и тренировка дыхательной мускулатуры в молодом возрасте способствуют формированию широкой грудной клетки с хорошо развитыми легкими. После 40 лет ЖЕЛ начинает постепенно уменьшаться.
Диффузия газов. Состав вдыхаемого и выдыхаемого воздуха довольно постоянен. Во вдыхаемом воздухе содержится 0 2 около 21 %, С0 2 - 0,03 %. В выдыхаемом: 0 2 около 16-17 %, С0 2 - 4 %. Следует отметить, что выдыхаемый воздух отличается по составу от альвеолярного, т.е. находящегося в альвеолах (0 2 - 14,4%, С0 2 - 5,6%). Связано это с тем, что при выдохе содержимое ацинусов смешивается с воздухом, находящимся в «мертвом пространстве». Как уже было сказано, воздух этого пространства не принимает участия в газообмене. Количество вдыхаемого и выдыхаемого азота практически одинаково. Во время выдоха из организма выделяются пары воды. Остальные газы (в том числе, инертные) составляют ничтожно малую часть атмосферного воздуха. Следует отметить, что человек способен переносить большие концентрации кислорода в окружающей его воздушной среде. Так, при некоторых патологических состояниях в качестве лечебного мероприятия используют ингаляцию 100 % 0 2 . В то же время длительное вдыхание этого газа вызывает негативные последствия.
Переход газов через аэрогематический барьер обусловлен разностью их концентраций по обе стороны этой мембраны. Для газовой среды применяют такое понятие, как «парциальное давление», это та часть общего давления газовой смеси, которая приходится на данный газ. Если принять атмосферное давление за 760 мм рт. ст., парциальное давление кислорода в воздушной смеси будет составлять примерно 160 мм рт. ст. (760 мм рт. ст. 0,21). Парциальное давление углекислого газа в атмосферном воздухе при этом около 0,2 мм рт. ст. В альвеолярном воздухе парциальное давление кислорода приблизительно равно 100 мм рт. ст., парциальное давление углекислого газа - 40 мм рт. ст.
Если газ растворен в жидкой среде, то говорят о его напряжении (по сути, напряжение - это синоним парциального давления). Напряжение 0 2 в венозной крови примерно 40 мм рт. ст. Следовательно, градиент (разница) давления для кислорода между альвеолярным воздухом и кровью составляет 60 мм рт. ст. Благодаря этому возможна диффузия этого газа в кровь. Там он в основном связывается с гемоглобином, превращая его в оксигемоглобин. Кровь, содержащая большое количество оксигемоглобина, называется артериальной.
У здоровых лиц гемоглобин насыщается кислородом на 96 %. В 100 мл артериальной крови в норме содержится около 20 мл кислорода. В таком же объеме венозной крови кислорода содержится только 13-15 мл.
Углекислый газ, образовавшийся в тканях, попадает в кровь (также по градиенту концентрации: в тканях углекислый газ содержится в больших количествах). С гемоглобином соединяется только 10 % поступившего количества этого газа. В результате такого взаимодействия образуется карбгемоглобин. Большая же часть углекислого газа вступает в реакцию с водой. Это приводит к образованию угольной кислоты (Н 2 СО 3). Данная реакция ускоряется в 20000 раз особым ферментом, находящимся в эритроцитах - карбоангидразой. Угольная кислота диссоциирует (распадается) на протон водорода (Н+) и бикарбонат-ион (HCO 3 -). Большая часть углекислого газа переносится кровью именно в виде бикарбоната. Напряжение углекислого газа в венозной крови составляет примерно 46 мм рт. ст. Следовательно, градиент давления для него будет равен 6 мм рт. ст. (парциальное давление углекислого газа в альвеолярном воздухе - 40 мм рт. ст.) в пользу крови. Направление диффузии для углекислого газа следующее: из крови во внешнюю среду. В течение 1 мин из организма человека в состоянии покоя удаляется около 230 мл углекислого газа. Таким образом, диффузия идет из среды с большим ПД (напряжением) в среду с меньшим парциальным давлением (напряжением), т.е. по разности концентрации.
Естественный состав атмосферного воздуха может существенно меняться за счет производственной и хозяйственно-бытовой деятельности людей, природных катаклизмов. Появление в его составе угарного газа в концентрации более 100-200 мг/м 3 способствует возникновению отравлений. При этом СО образует с гемоглобином устойчивое соединение - карбоксигемоглобин, который не в состоянии связывать кислород. Кроме угарного газа существует множество других веществ, способных существенно влиять на здоровье человека. К ним относятся, например, соединения серы (сероводород, ангидриды, пары серной кислоты), оксиды азота, канцерогены (бензпирен), радиоактивные вещества и др.
Повышенное и пониженное атмосферное давление также соответствующим образом влияют на процессы дыхания. При пониженном давлении снижается и ПД 0 2 . Это наблюдается, например, при подъеме на высоту. На высоте до 3000 м над уровнем моря человек чувствует себя вполне удовлетворительно. Компенсаторно увеличивается частота дыхания, ускоряется кровообращение. Организм адаптируется к меньшему количеству кислорода, содержащемуся в воздухе. При подъеме выше 4000-6000 м появляются одышка, приступы удушья, сердцебиение; некоторые участки кожи становятся цианотичными (фиолетовой окраски). Возникает так называемая «горная болезнь».
Повышение давления наблюдается, например, при нырянии с аквалангом. Через каждые 10 м глубины давление повышается на 1 атм. При этом в кровь попадает большое количество газов. При быстром подъеме с глубины давление резко снижается. Газы, растворенные в крови, выходят из нее и могут образовывать пузырьки (как при открывании бутылки с газированной водой). Образовавшиеся пузырьки с током крови переносятся в мелкие сосуды и закупоривают их. Возникает кессонная болезнь, которая может привести к смерти. Чтобы избежать ее появления, подъем с глубины следует осуществлять постепенно.
Регуляция дыхания. Изменения состава окружающей газовой среды, тяжелая физическая работа, некоторые заболевания дыхательной системы приводят к снижению концентрации кислорода, растворенного в крови. Кислородный дефицит носит название гипоксии. В то же время любые обменные процессы сопровождаются выделением углекислого газа. Увеличение концентрации С0 2 в организме называется гиперкапнией. Как правило, повышение содержания углекислого газа сопровождается закислением внутренней среды организма, или ацидозом.
В организме существуют специальные рецепторы, которые способны контролировать концентрации веществ, растворенных в крови. Их называют хеморецепторами. Они незамедлительно реагируют даже на малейшие изменения в содержании тех или иных веществ во внутренней среде. Эти рецепторы расположены в каротидном синусе (в области бифуркации общей сонной артерии), а также в центральной нервной системе (в продолговатом мозге). В регуляции дыхания участвуют также чувствительные нервные окончания, реагирующие на растяжение легких, химическое раздражение дыхательных путей. Важную роль играют проприоцепторы дыхательных мышц. От всех перечисленных рецепторов информация поступает в центральную нервную систему, где она интегрируется и изменяет работу дыхательного центра, который локализуется в продолговатом мозге.
Дыхательный центр регулирует частоту дыхания постоянно, автоматически генерируя нервные импульсы. В нем выделяют два отдела: инспираторный (центр вдоха) и экспираторный (центр выдоха). При этом центр дыхания обладает способностью реагировать на повышение концентрации углекислого газа в крови или спинномозговой жидкости (на снижение в этих средах концентрации кислорода он практически не реагирует). Таким образом, повышение концентрации углекислого газа в крови приводит к увеличению интенсивности дыхания. В первую очередь увеличивается его частота. Дыхательный центр тесно связан с сосудодвигательным, также расположенным в продолговатом мозге. Последний обеспечивает увеличение количества крови, проходящей через малый круг кровообращения. От дыхательного центра импульсы идут в спинной мозг, который обеспечивает иннервацию дыхательных мышц.
Секрецию бронхиальных желез, а также величину их просвета регулирует вегетативная нервная система. Под действием симпатической нервной системы просвет бронхов расширяется, секреция угнетается. Парасимпатическая система вызывает обратные эффекты. Кроме того, угнетать работу желез и расширять просвет бронхов способны различные биологически активные вещества (адреналин, нор- адреналин). Противоположное действие оказывают ацетилхолин, гистамин.
Как уже упоминалось, оптимальным является носовое дыхание. Оно создает сопротивление потоку воздуха, благодаря чему определяется состав воздуха (оцениваются запахи), происходит согревание и увлажнение воздуха. При этом формируется медленное и глубокое дыхание, которое создает оптимальные условия для газообмена в альвеолах, улучшает распределение сурфактанта, препятствует спадению альвеол и, как следствие, спадению (ателектазу) легких. При носовом дыхании также происходит очищение вдыхаемого воздуха.
Крупные частицы пыли задерживаются в преддверии полости носа при прохождении через фильтр волос.
При вдыхании дыма, газов, остро пахнущих веществ происходит рефлекторная задержка дыхания, сужение голосовой щели, сужение бронхов (бронхоконстрикция). Эти рефлексы защищают нижние дыхательные пути и легкие от проникновения в них раздражающих веществ.
Временная рефлекторная остановка дыхания - апноэ - происходит при действии воды на область нижнего носового хода (при умывании, нырянии), а также во время акта глотания, предохраняя дыхательные пути от попадания в них воды или пищи. При раздражении рецепторов слизистой оболочки гортани, трахеи, бронхов возникает защитный кашлевой рефлекс: после глубокого вдоха происходит резкое сокращение мышц выдоха; голосовая щель открывается и воздух устремляется наружу. Раздражение чувствительных окончаний тройничного нерва, расположенных в слизистой оболочке полости носа, вызывает рефлекс чиханья. Механизм чиханья аналогичен кашлевой реакции. Раздражение рефлексогенной зоны полости носа также вызывает интенсивное слезотечение. Слеза стекает через носослезный канал в полость носа и, смывая раздражающее вещество, выполняет защитную функцию.
Контрольные вопросы
1. Назовите этапы дыхания.Перечислите околоносовые пазухи.
2. Какие органы входят в состав верхних и нижних дыхательных путей?
3. Какие хрящи образуют основу гортани?
4. Какие отделы выделяют в полости гортани?
5. Охарактеризуйте функции гортани.
6. Назовите структуры, образующие бронхиальное дерево.
7. Какие доли, поверхности и края выделяют в легком?
8. Перечислите границы легких.
9. Что такое пневмоторакс? Назовите основные его виды.
10. Перечислите органы переднего и заднего средостения.
11. Дайте характеристику дыхательных объемов.
12. Где расположен дыхательный центр? Какова его роль?
