Шизофренический психоз – острое расстройство психики, сочетающее симптомы шизофрении и психоза. В клинической картине данного состояния аффективное поведение и маниакальность психопатии тесно переплетаются с характерными шизоидными признаками, характерными для данного заболевания.
Как отличить шизофрению от схожих психических патологий? Особенностью шизофренического нарушения мышления является тот факт, что оно происходит на фоне сохранения интеллектуальных способностей человека. Такое разрушение мировосприятия может развиться как медленно, так и быстро, обычно сопровождаясь нарастающим упадком энергии, симптомами аутизма.
Термин «шизофрения» произошел от древнегреческих слов с корнями «шизо» (пер. — «раскалывать, расщеплять») и «френ» («душа, мысль, ум, мышление»). Таким образом, название болезни можно приблизительно перевести как «расколотое, расщепленное сознание, мышление».
Шизофрению относят к группе психических заболеваний, причины развития которых кроются внутри организма человека, а не связаны с какими-либо внешними воздействиями на него.
Природа шизоидных расстройств делает их кардинально непохожими на другие психические заболевания. Шизофреник не станет умственно отсталым. Его уровень интеллекта сохранится, хотя необратимые изменения патологического характера в психике, конечно, наступают. Иногда пусковым фактором развития «особого» мышления и мировосприятия у шизофреника, как и в ряде других психопатий, также будут стрессы, наследственность, соматические заболевания.
Существует мнение, что причины шизоидного расстройства личности и гениальности по сути своей одинаковы. Известно большое количество очень одаренных и талантливых людей с характерными симптомами шизофренического характера (даже если установленного диагноза при жизни они не получили).

Произведения М.Булгакова, Ф.Кафки, Ги де Мопассана, Ф.Достоевского, Н.Гоголя и сегодня читают миллионы людей по всему миру. Полотна гениальных художников Винсента Ван Гога и М.Врубеля стоят огромных денег. Философские труды Ницше и Жан Жака Руссо оказали существенное влияние на развитие мысли человечества в целом. Но все эти люди, так или иначе, обладали признаками психических отклонений. Шизоидный тип личности был и у знаменитых ученых А.Энштейна и И.Ньютона.
Очевидно, что при этой патологии и память, и интеллект личности сохраняются. Индивид продолжает нормально слышать, видеть, обонять и осязать, мозг воспринимает всю поступающую информацию о мире. Но вот обработка всех этих данных дает сбой. В итоге картина мира, составленная в сознании больного, кардинально отличается от восприятия обычных здоровых людей.
Шизофренический психоз – это острая стадия проявления шизофрении. Довольно часто постепенные изменения психики человека практически незаметны окружающим до тех пор, пока данные нарушения не приобретут характер психоза. Клиническая картина данной фазы довольно яркая, и часто ее симптомы становятся поводом для постановки диагноза «шизофрения».
Симптомы шизоидного помрачения рассудка
На начальной стадии развития заболевания человек постепенно становится все более рассеянным, зачастую перестает выполнять обычные бытовые ритуалы, так как не видит в них смысла. Например, перестает мыть голову или чистить зубы – все равно все это неизбежно запачкается снова. Речь его становится односложной и замедленной. Эмоции и чувства как бы затухают, больной почти не смотрит людям в глаза, его лицо ничего не выражает, он теряет способность получать удовольствие от жизни.
- Симптомы аутизма. Душевнобольной полностью погружается в свой внутренний мир, не реагируя на окружающую его жизнь, переставая взаимодействовать с окружающими. Разница между его обычной активностью и наступившим безразличием становится очевидна.
- Неадекватные реакции аффективного характера. Нормальному человеку свойственно смеяться и радоваться при веселых и счастливых событиях, а при горе и неудачах – грустить. Шизофреник вполне может реагировать смехом на угрожающие события, искренне радоваться при виде смерти и т.п.
- Разрушенная ассоциативная логика (алогия). Обычно выражается в том, что у человека пропадает логическое мышление. Именно в связи с этим ответы больных шизофренией в диалоге обычно односложны – они не думают о предмете разговора, логически не развивая его в мыслях, как это делает обычный здоровый человек.
- Одновременное переживание противоположных чувств и эмоций. В буквальном смысле такие люди могут любить и ненавидеть одновременно – окружающих, события, явления. Воля больного может оказаться парализованной, так как он не способен принять конкретное решение, бесконечно колеблясь между противоположными по сути возможностями.
Конечно, вся совокупность симптомов заболевания намного шире, а конкретные его разновидности отличаются друг от друга рядом специфических признаков. Поэтому врачу-психиатру важно собрать полный анамнез для постановки правильного диагноза.
Различия шизофрении и прочих психических расстройств
Необходимо понимать, в чем отличие схожих по симптомам заболеваний от шизофрении. Диагноз «шизофрения» предполагает свои особенности и ставится психиатрией не сразу, необходимо наблюдение пациента в течение определенного периода болезни, включающего периодические обострения.
Главное отличие психогении – это агрессивное поведение больного, которое спровоцировано определенной ситуацией. Современная медицина различает большое количество видов психогении, типизируя их как по причинам возникновения, так и по характерной симптоматике – реактивные, острые, бредовые психозы и т.д. и т.п.
Хотя изучение спектра психозов демонстрирует, что клиническая картина разных типов всегда будет иметь часть схожих черт. Резкие перепады настроения, скачок от мании величия до самоуничижения, от эйфорического полета до глубокой депрессии встречаются и при психогении, и при шизофрении.
Без всей симптоматики шизофрении, но, тем не менее, схожие с ней – шизофреноподобные — могут спровоцировать, например, алкоголь, наркотики, возрастные нарушения работы головного мозга, инфекционные заболевания. Известны случаи, когда шизофреноподобный по всем признакам психоз развивался как следствие эпилепсии и гипертонической болезни.
Страдающий разрушением психики по шизоидному типу может также попасть в стрессовую ситуацию (именно серьезные переживания — причина большого количества психогенных разрушений сознания человека), что расширит симптоматику клинической картины.
В любом случае, чтобы точно установить истинную природу психического расстройства, специалистам психиатрии нужно тщательно отследить динамику развития патологии.

Симптомы острой фазы
Сильный шизофренический приступ проявляется как психоз. Для данного заболевания характерна смена острых фаз и периодов ремиссии, где каждый следующий вызванный всплеском болезни приступ будет тяжелее предыдущего. Выраженность симптомов также усиливается, а периоды ремиссии со временем могут сокращаться.
Шизофренический психоз чаще всего проявляется у пациента остро, с рядом характерных признаков и симптомов, среди которых:
- галлюцинации (зрительные, слуховые, обонятельные);
- бред;
- мания преследования;
- депрессивная отрешенность, резкие колебания настроения, бурные проявления эмоций (аффекты);
- полный отрыв от реальности вплоть до деперсонализации (человек представляет себя животным, предметом в т.д.);
- чрезмерная двигательная активность либо ступор;
- нарушение мышления, утрата способности связно мыслить;
- непонимание ненормальности своего состояния, полное погружение в иллюзорную псевдореальность;
- аутизм (уход в свой мир, прекращение контактов с окружающей действительностью).
Это, конечно, лишь некоторые черты, по которым узнается шизофренический психоз. О том, как прогрессируют симптомы при шизофрении, доводя больного до острой стадии заболевания, можно узнать из следующего видео:
Причины возникновения
Много вопросов у медицины до сих пор вызывают и причины возникновения, и механизм, который превращает шизофренический приступ в психоз. Наука периодически сталкивается с новыми фактами и гипотезами об этиологии шизоидного психического расстройства. В настоящее время в список основных причин развития заболевания входят:
- Генетическая предрасположенность.
- Пренатальные факторы. Например, инфекции у матери при беременности повышают риск возникновения психических расстройств у ребенка.
- Социальные факторы. Дискриминация, моральные травмы, полученные ребенком в семье, социальное одиночество, а также другие психотравмирующие ситуации.
- Наркотики и злоупотребление алкоголем. Очевидна связь разрушения психики у людей, принимавших, к примеру, наркотические синтетические соли, куривших марихуану или спайс, именно с фактом наркомании. Даже легкие психоактивные вещества у некоторых людей способны вызвать дебют шизофрении.
- Нарушения работы мозга, связанные с разными причинами (нейрохимические гипотезы).
Психиатрия продолжает признавать, что причины, которые вызывают острую форму болезни – шизофренический психоз, в настоящее время изучены недостаточно и нуждаются в дальнейшем научном исследовании.

Лечение шизофренического психоза
Сама по себе шизофрения успешно лечится амбулаторно – больному необходимо регулярно принимать лекарства и периодически являться на прием к лечащему врачу-психиатру. А вот шизофренический психоз требует обязательной госпитализации, так как стадия болезни требует стационарного наблюдения и лечения.
В случаях, когда провокатором приступа являются наркотики или алкоголь, перед началом обследования необходимо провести обязательную детоксикацию организма пациента.
Основная терапия психоза будет делиться на три этапа:
- Снятие острой психотической фазы (лечебные меры проводятся вплоть до стойкого исчезновения патологических симптомов – бреда, галлюцинаций, аффективного поведения).
- Стабилизация психического состояния больного.
- Поддерживающая терапия для максимально длительного периода ремиссии без рецидивов.
Абсолютно недопустимо пытаться справиться с психопатией самолечением. Близким людям важно четко осознавать, что душевнобольной не может сам принять решение обратиться к врачам. Более того – он представляет опасность и для себя, и для окружающих.
Заключение
Вопреки распространенному мнению, шизофрения – не приговор. Опытные психиатры с большим стажем работы откровенно признаются, что в человеческом обществе множество людей с таким диагнозом не заперты в палатах психиатрических клиник, а нормально живут, успешно трудятся и ведут вполне обычный образ жизни.
Чтобы симптомы болезни не беспокоили пациента длительное время, ему необходимо строго соблюдать рекомендации врача, вовремя проходить обследования и ложиться в стационар, если того требуют обстоятельства. Зачастую для этого требуется поддержка родственников, поскольку сам больной не всегда осознает, что он болен и ему нужна помощь.
Если же все эти условия соблюдаются, то риск развития шизофренического психоза сводится практически к нулю, а больной может долгое время оставаться в состоянии ремиссии, не страдая от обострений и симптомов своего заболевания.
Шизофрения относится к хроническим заболеваниям и при своевременной диагностике и систематическом лечении, больной способен прожить всю жизнь в состоянии ремиссии, не испытывая особенных затруднений. Терапия в случае с шизофренией нужна постоянная, чтобы не допустить развития осложнений патологии и, конечно же, дать возможность пациенту нормально жить. Ведь, при сахарном диабете, который является также хроническим заболеванием, считается нормой систематический приём медикаментов? Вот также происходит и при шизофрении, а непосредственно выбор методики лечения зависит от формы заболевания, которых немало.
Общая классификация болезни
Для возможности назначения адекватного курса лечения, психотерапевты разработали виды шизофрении, которые зависят от клинической картины и типа течения патологии. Собирая анамнез о больном, врач уже из описываемых симптомов может составить примерную картинку происходящего и косвенно установить диагноз с видом шизофрении.
Надобность такой градации состоит в том, что каждый симптом нуждается в своём препарате, например, продуктивные признаки, в частности галлюцинации и бред, а также агрессивные состояния лучше купируются при помощи атипичных нейролептиков. В случае с депрессией, замкнутостью и отрешенностью потребуются антидепрессанты, а кататонический синдром лучше снимают типичные нейролептики. В итоге разнообразие симптомов позволило выделить большое количество форм патологии:

Маниакально-депрессивный психоз или синдром
Именно это заболевание часто воспринимают как маниакальную шизофрению, точнее его так ранее называли, пока состояние не было выделено в отдельную патологию. Синдром характеризуется сменой двух состояний депрессивного и маниакального, в промежутках между ними может наблюдаться ремиссия. Встречается такой психоз немногим чаще у женщин, нежели, у мужчин. Распространённость синдрома составляет порядка семи человек на сто тысяч населения.
Как и при всех видах шизофрении причины маниакально-депрессивного психоза точно не ясны. К главному фактору относят генетическую предрасположенность.
Интересный факт! Исследователи Кэмбриджского университета в ходе своих научных экспериментов предположили, что шизофрения и синдром могут иметь общую генетическую природу. К таким выводам они пришли, исследуя фрагменты нервных волокон умерших людей, страдающих первой или второй патологией. Они обнаружили, что у обеих группах людей отсутствуют гены, отвечающие за производство миелиновой оболочки нейронов мозга. Ранее были предположения связи миелиновых генов с шизофреническими состояниями.
Депрессивная фаза
Известно, что патология делится на две фазы: депрессивную и маниакальную, первая наступает чаще и длиться, как правило, дольше. Характерной отличительной чертой синдрома от шизофрении является позднее наступление болезни, после тридцати лет. Так, первые признаки шизофрении возникают чаще в возрасте до 25 лет.
Относительно симптомов депрессивной фазы они выражаются в трёх основных состояниях:
- речевая и двигательная заторможенность;
- умственная или психическая заторможенность;
- подавленное, замкнутое состояние, поглощение человека в глубокую тоску.
 Человек в таком состоянии затравливает сам себя, ощущает свою вину перед кем-то, не редкостью являются попытки суицида. Выражение «камень в груди» хорошо описывает тоскливое состояние больного, который ощущает её телом. Пациенты описывают это состояние некой тяжести в груди или в области сердца, как будто туда поместили камень. Относительно двигательной и речевой заторможенности, это состояние может достигать полного ступора, мутизма и неподвижности. Среди физических признаков выделяют расширение зрачков и учащённое сердцебиение.
Человек в таком состоянии затравливает сам себя, ощущает свою вину перед кем-то, не редкостью являются попытки суицида. Выражение «камень в груди» хорошо описывает тоскливое состояние больного, который ощущает её телом. Пациенты описывают это состояние некой тяжести в груди или в области сердца, как будто туда поместили камень. Относительно двигательной и речевой заторможенности, это состояние может достигать полного ступора, мутизма и неподвижности. Среди физических признаков выделяют расширение зрачков и учащённое сердцебиение.
Маниакальная фаза
Этот период является полной противоположностью депрессивного состояния. Состоит она из таких проявлений:
- повышенная возбудимость, дурашливое настроение, гиперактивность;
- речевое и двигательное возбуждение (больной может без остановки много и быстро говорить, бегать, прыгать, махать руками);
- ускоренное протекание психических процессов.
В первые разы эта фаза протекает не так явно как депрессивная, симптомы её зачастую стёрты. Но с течением патологического процесса, расстройства становятся всё заметнее, к гиперактивности и возбудимости добавляется мания величия, бредовые идеи галлюциноз.
Также следует отметить, что больной становиться суетлив, раздражителен, порою агрессивен и нетерпим к критике, относительно своих идей.
Другие формы заболевания
Помимо общепринятых двух фаз, бывает смешанная форма патологии, в таком случае симптомы маниакальной и депрессивной фазы перепутаны. Например, на фоне депрессивного состояния может появляться быстрый поток бредовых идей.
 Также диагностируется стёртая форма течения синдрома (циклотомия). Причём встречается такая форма даже чаще классической двухфазной. При циклотомическом течении симптомы заболевания более сглажены. Во многих случаях пациенты даже сохраняют трудоспособность. Но при таком состоянии велик риск скрытой депрессии, которая может привести к суициду.
Также диагностируется стёртая форма течения синдрома (циклотомия). Причём встречается такая форма даже чаще классической двухфазной. При циклотомическом течении симптомы заболевания более сглажены. Во многих случаях пациенты даже сохраняют трудоспособность. Но при таком состоянии велик риск скрытой депрессии, которая может привести к суициду.
Длительность каждой фазы при классическом типе течения синдрома может варьироваться от одной недели до 1-2 лет и даже более, но в среднем она составляет 6-12 месяцев. Чаще между фазами наступают промежутки ремиссии, они могут длиться даже десятилетиями, реже одна фаза сразу сменяет вторую. Как правило, патология не приводит к личностным изменениям, но в периоды выраженных приступов мании или депрессии требуется помещения больного в стационар.
Особенности течения психоза
Помимо того, что патология может быть в разных формах, для неё свойственно несколько видов течения и смены фаз. Выделяют следующие типы течения психоза:
униполярный тип, в этом состоянии присутствует только одна фаза или маниакальная или депрессивная, которая сменяется интермиссией, состоянием временного здоровья;
биполярный правильный тип течения характеризуется четкой последовательностью смены состояний, например, депрессия, интермиссия, мания и по кругу;
биполярный неправильный тип отличается отсутствием последовательности, например, после мании с интермиссией может наступить опять мания, а лишь после депрессия;
циркулярный вариант является наиболее сложным, в этом типе отсутствует интермиссия, то есть состояние ремиссии, одна фаза сразу же сменяет вторую.
Диагностика
Депрессивно-маниакальный синдром выявляется по тем же самым принципам, как и шизофрения. Основой диагностики является тщательное изучение анамнеза патологии врачом, прослеживание состояния пациента в течение нескольких месяцев. Как правило, инструментальная диагностика в виде МРТ головного мозга проводится в тех случаях, когда необходимо исключить возможные инфекционные или опухолевые поражения структур мозга. Психотерапевт также может использовать различные психологические тестирования для определения тех или иных признаков болезни.
диагностики является тщательное изучение анамнеза патологии врачом, прослеживание состояния пациента в течение нескольких месяцев. Как правило, инструментальная диагностика в виде МРТ головного мозга проводится в тех случаях, когда необходимо исключить возможные инфекционные или опухолевые поражения структур мозга. Психотерапевт также может использовать различные психологические тестирования для определения тех или иных признаков болезни.
Проблемой диагностики при стёртой форме болезни является частая путаница в симптомах синдрома и попросту с сезонными колебаниями настроения. В результате чего, больному не назначается необходимое лечение, а патология прогрессирует и выявляется уже при запущенных формах психических расстройств.
Терапия
Патология требует постоянного контроля лечащим врачом. Лишь при правильно подобранном медикаментозном комплексе лечения, можно добиться просвета в виде ремиссии. В депрессивной фазе назначают препараты из группы антидепрессантов, например, мелипрамина, тизерцина, амитриптилина.
При маниакальных состояниях необходимы нейролептические медикаменты: аминазин, галоперидол, тизерцин.
 Конечно, помимо медикаментозной практики к таким больным требуется психологический подход. Если пациент находится дома, родственниками должны чётко выполняться все предписания врача, так как малейший сбой в приёме тех или иных средств влечёт за собой ухудшения состояния. Также важно в депрессивной фазе не оставлять больного самого, так как зачастую развиваются ипохондрии, то есть склонность к суициду. Также больным категорично противопоказано спиртное, хотя в маниакальной фазе у них нередко возникает неудержимое желание принять алкоголь. А из рациона следует убрать все продукты, содержащие кофеин (чай, кофе, шоколад, какао, кола).
Конечно, помимо медикаментозной практики к таким больным требуется психологический подход. Если пациент находится дома, родственниками должны чётко выполняться все предписания врача, так как малейший сбой в приёме тех или иных средств влечёт за собой ухудшения состояния. Также важно в депрессивной фазе не оставлять больного самого, так как зачастую развиваются ипохондрии, то есть склонность к суициду. Также больным категорично противопоказано спиртное, хотя в маниакальной фазе у них нередко возникает неудержимое желание принять алкоголь. А из рациона следует убрать все продукты, содержащие кофеин (чай, кофе, шоколад, какао, кола).
Положительное воздействие оказывают групповые занятия с психотерапевтом и консультации, пациентов, которые добились продолжительной интермиссии, они порождают надежду на выздоровление у других больных.
Прогноз
При данном виде заболевания прогноз только индивидуален, так как в первую очередь зависит от особенности течения синдрома. Так, например если у человека диагностировано циркулярное течение синдрома, скорее всего он получит первую группу инвалидности. Если же фаза депрессии или мании сменяется длительной интермиссией, которая протекает не один год, в таком случае человек вполне может вести обычный образ жизни и работать до наступления следующей фазы. А для того, чтобы она наступила как можно позже или не настала вовсе, следует проходить лечение амбулаторно, систематически посещая психотерапевта.
особенности течения синдрома. Так, например если у человека диагностировано циркулярное течение синдрома, скорее всего он получит первую группу инвалидности. Если же фаза депрессии или мании сменяется длительной интермиссией, которая протекает не один год, в таком случае человек вполне может вести обычный образ жизни и работать до наступления следующей фазы. А для того, чтобы она наступила как можно позже или не настала вовсе, следует проходить лечение амбулаторно, систематически посещая психотерапевта.
Маниакально-депрессивный психоз также как и шизофрения, довольно сложное психическое заболевание, которое требует систематического контроля и лечения. Во время диагностики важно правильно дифференцировать болезненное состояние и не спутать его с другими формами психоза, так как только верно установленный диагноз позволяет подобрать адекватный курс лечения. Для достижения длительной ремиссии важна не только медикаментозная терапия, но психологическая помощь, как со стороны врача, так и близких родственников. Помните, что многим удаётся добиться ремиссии, которая длиться десятилетиями и вернуться к нормальному образу жизни, главное не отчаиваться!
Чтение укрепляет нейронные связи:
doctor
Шизофрения ПЭТ-сканирование http://www.nih.gov/news/pr/jan2002/nimh-28.htm

Шизофрения против психоза
Диагностическое и статистическое руководство по психическим расстройствам Американской психиатрической ассоциации - это библия, которая решает, какие симптомы подпадают под медицинский диагноз. DSM-IV-TR дал точные критерии, которые должны соблюдаться пациентами, которые должны быть диагностированы как страдающие биполярным расстройством, шизофренией, депрессией, неврозом беспокойства и т. Д. DSM определяет шизофрению как расстройство, характеризующееся нарушением мыслительного процесса, плохой эмоциональной отзывчивостью, искаженным восприятием и дезорганизованной речью. Человек должен соответствовать следующим критериям DSM-IV, которые должны быть классифицированы как шизофреник-
- Знаки не менее 6 месяцев непрерывно и симптомы не менее месяца.
- Значительное влияние на социальное взаимодействие и занятие.
- 2 или более из следующих симптомов в течение большинства дней в месяц - галлюцинации, дезорганизованная речь, заблуждения, плохой эмоциональный отклик, плохая речь, отсутствие мотивированной активности.
Психоз - это, по сути, широкий термин для проявления симптомов, таких как галлюцинации и бред. Экзамен по всем возможным физическим расстройствам, психическим расстройствам и побочным эффектам наркотиков или медикаментов с использованием тщательного анализа истории, клинического обследования, анализов крови и процедур визуализации приводит к диагнозу психоза. С технической точки зрения, психоз подразумевает нарушение восприятия реальности.
Точная причина шизофрении неизвестна, но экологические факторы наряду с генетикой, как полагают, приводят к этому расстройству мысли. Теория допамина говорит, что отсутствие допамина из-за сокращения некоторых частей мозга отвечает за шизофрению. Точное доказательство для этого не доступно. Причиной психоза может быть множество наркотиков, таких как алкоголь, каннабис, амфетамины, опухоли / кисты головного мозга, инсульт, эпилепсия, ВИЧ, влияющие на мозг, болезнь Паркинсона, болезнь Альцгеймера, шизофрению и т. Д.
Симптомы шизофрении включают в себя положительные симптомы, такие как галлюцинации, бредовые идеи, дезорганизованные мысли и речи и негативные симптомы, такие как анхедония (отсутствие желания делать что-то для счастья), отсутствие или слабое эмоциональное реагирование на людей и ситуации, социальный уход, внешность и гигиена, отсутствие суждения и нищета мотивации. Существует 5 подтипов шизофрении - параноидных, дезорганизованных, кататонии, недифференцированных и остаточных. Психоз является частью шизофрении, но не наоборот. Галлюцинации и заблуждения являются главными симптомами психоза и шизофрении, это лишь одна из возможных причин этого.
Диагноз шизофрении осуществляется по критериям, изложенным выше. Анализы крови и визуализация могут использоваться только для исключения других медицинских состояний, использования препаратов, которые могут имитировать симптомы шизофрении. Точно так же психоз является диагнозом исключения других заболеваний.
Лечение как шизофрении, так и психоза использует антипсихотические препараты, такие как рисперидон, клозапин и т. Д. Кроме того, социальные вмешательства, такие как семейная терапия, когнитивная поведенческая терапия и помощь на уровне сообщества, могут помочь в снижении социальной отмены и профессиональной дисфункции шизофрении. Терапия психоза включает в себя устранение любого злоупотребления наркотиками и лечение физического состояния, которое может вызвать психические симптомы.
Возьмите домашние указатели: Психоз - это психиатрическое состояние, проявляющееся как нарушенная мысль и восприятие, галлюцинации и заблуждения. Шизофрения - это психическое заболевание, характеризующееся психозом, а также негативные симптомы, такие как отсутствие мотивации и потребность в удовольствии, отсутствие эмоций и суждений, дезорганизация мысли и поведения.
Точные причины шизофрении неизвестны. Психоз может возникать из-за алкоголя, наркотиков, заболеваний, таких как гипотиреоз, мания и т. Д.
Диагностика обоих случаев заключается в исключении физических состояний, злоупотребления наркотиками и т. Д. С использованием анализов крови, процедур визуализации и критериев DSM-IV.
Шизофрения неизлечима, но управляема, используя антипсихотические средства и помощь от семьи и сообщества. Терапия психоза зависит от причины.
Если вы чувствуете, что страдаете от психоза или шизофрении очень важно, чтобы вы обращались за медицинской помощью , Благодаря раннему обнаружению у вас будет более высокий шанс вести полноценную жизнь.
Концепции таких сложных психических расстройств, как шизофрения, требуют постоянного обновления, которое невозможно при проведении фундаментальных исследований отдельно от клинических. Наших знаний о патогенезе шизофрении все еще недостаточно, хотя в последнее время отмечается некоторый прорыв. Использование животных моделей является хорошим вариантом для инвазивного изучения роли нейромедиаторных систем и сетей головного мозга при психических расстройствах, что невозможно сделать в исследованиях на людях. Однако недостаточное взаимодействие между клиницистами и учеными приводит к тому, что полученные клинические данные редко используются для моделирования симптомов шизофрении на животных. Авторы данной статьи обсуждают проблемы в понимании механизмов развития позитивных симптомов при шизофрении,с которыми сталкиваются как ученые, так и врачи.
Нейробиология психоза: центральная роль дофамина
Дофаминовые системы: анатомия и функция
При использовании животных моделей необходимо помнить об анатомических особенностях дофаминовой системы у грызунов и приматов. Например, у приматов по сравнению с грызунами более выражен объем черного вещества, но меньше – зона вентральной покрышки. Однако в контексте данной статьи наиболее уместно рассматривать подотделы стриатума, которые были изучены как у грызунов, так и у приматов.
- лимбическая часть – вовлечена в систему вознаграждения и мотивации (образует связи с гиппокампом, амигдалой и средней орбитофронтальной корой);
- ассоциативная часть – отвечает за целенаправленную деятельность и поведенческую гибкость (образует связи с лобной и затылочной ассоциативной корой);
- сенсомоторная часть – участвует в формирование привычек (соединена с чувствительной и моторной корой).
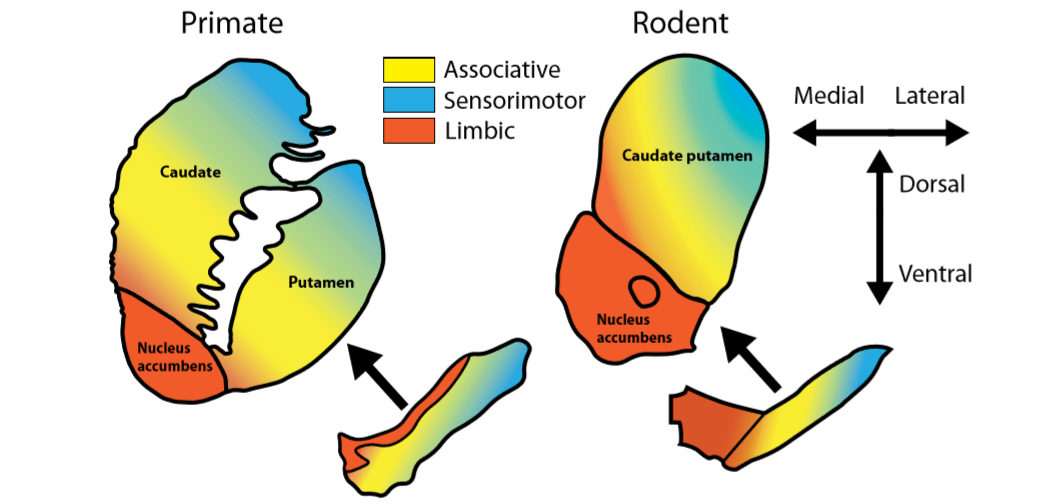
Рис.1 Функциональные подотделы дофаминовой системы
Особенности дофаминовых систем при психозе
Использование стимуляторов дофамина (таких как амфетамин) у здоровых людей может спровоцировать развитие психотических симптомов. Однако люди с шизофренией более чувствительны к подобным веществам. Так, изучение дофаминовых систем с использованием позитронно-эмиссионной терапии (ПЭТ) выявило следующие отличия у больных с шизофренией по сравнению со здоровыми людьми:
- увеличенный синтез дофамина;
- увеличенное содержание дофамина в синапсах;
- увеличенный объем высвобождаемого дофамина в ответ на воздействие амфетамина.
По мере увеличения разрешения изображений, получаемых при ПЭТ, также была выявлена еще одна особенность: изменения дофаминовой системы наиболее выражены в ассоциативном стриатуме, а не в лимбическом, как считалось раньше.
Наличие позитивной симптоматики часто связывают с увлечением объема синтеза и высвобождения дофамина. Проводимые клинические исследования продемонстрировали наличие аномалий дофаминовой системы ещё до развития психоза. Например, у лиц с крайне высоким риском развития психоза были выявлены такие же аномалии, что и при шизофрении. Кроме того, степень увеличения синтеза дофамина напрямую коррелирует с вероятностью развития психоза. Таким образом, дофаминовые аномалии не могут являться следствием психозов или приема антипсихотиков.
Было предложено несколько гипотез, которые могут объяснить такие изменения функции дофаминовой системы:
- нарушение контролирующих влияний гиппокампа на дофаминовые пути;
- нарушения корковых влияний на дофаминовые системы;
- структурные изменения самих дофаминовых нейронов;
- влияния других нейромедиаторных систем.
При проведении исследований предлагается использование следующей парадигмы: важным фактором развития психотической симптоматики при шизофрении является нарушение взаимодействия структур головного мозга – стриатума, префронтальной коры (ПФК) и таламуса. Но при этом не стоит исключать влияние и других структур на данную сеть.
Психоз, как следствие нарушения работы сетей головного мозга
На данный момент у ученых мало информации о механизмах, лежащих в основе развития психоза. Но изучение очаговых повреждений головного мозга позволяет лучше понять работу его систем:
- визуальные галлюцинации – поражения затылочной доли, стриатума или таламуса;
- слуховые галлюцинации – поражения височной доли, гиппокампа, амигдалы или таламуса;
- утрата критики к собственному состоянию (которая может проявляться формированием бредовых убеждений) – нарушения в корково-стриарных путях.
Также было выявлено, что поражение базальных ганглиев или хвостатого ядра может проявляться как галлюцинациями, так и формированием бредовой симптоматики.
При изучении же тематического религиозного бреда у пациента с височной эпилепсией была выявлена гиперактивность ПФК. Дисфункция связи ПФК с ассоциативным стриатумом может быть ключевым фактором для формирования бредовой симптоматики при шизофрении.
Таламус является центральной частью систем, участвующих в патогенезе психоза и шизофрении. Исследования с применением методов нейровизуализации показали значительное уменьшение объема таламуса и хвостатого ядра у пациентов с шизофренией, не получавших медикаментозного лечения. Такие же изменения таламуса были обнаружены у субъектов с крайне высоким риском развития психоза.

Рис 2. Сети, которые вовлечены в развитие психотических симптомов и шизофрении. Главная сеть, вовлеченная в развитие психоза, включает в себя таламус и ПФК (выделено желтым), которые стимулируют ассоциативный стриатум. Повреждения этих структур способствует развитию галлюцинаций и бредовых расстройств. Выраженность психотических симптомов во многих случаях зависит от степени усиления активности ассоциативного стриатума, и, особенно, избыточной стимуляции D2-рецепторов (выделено красным). Остальные регионы лимбической системы, такие как гиппокамп и амигдала (выделено зеленым), могут оказывать воздействие на эту сеть, способствуя изменению чувствительного восприятия и эмоциональной окраски.
Таламус имеет большое количество связей с ассоциативным стриатумом и ПФК, и нарушения в любой из этих структур могут повлиять на работу всей сети целиком. Кроме того, гиппокамп и амигдала также могут опосредованно влиять на эту сеть.
Несмотря на значительное упрощение данной схемы, она указывает на то, что психотические симптомы могут возникать из различных очагов патологии головного мозга или аномальной связности.
Почему антипсихотики работают?
Избыточная стимуляция D2-рецепторов в ассоциативном стриатуме способствует развитию психотической симптоматики. Антипсихотики могут ослаблять возникновение психотических симптомов, нормализуя избыточную стимуляцию и восстанавливая баланс между D1 и D2 рецепторными путями.
Нарушение поступления информации в стриатум через таламус, ПФК или другие регионы может как отдельно спровоцировать дисфункцию ассоциативного стриатума, так и дополнить её. В таком случае для восстановления нормальной функции блокада D2-рецепторов может оказаться недостаточной, что обусловливает резистентность некоторых больных к действию антипсихотиков.
У пациентов, получающих лечение, у которых остается позитивная симптоматика, обнаружено увеличение активности таламуса, стриатума и гиппокампа. У пациентов, положительно реагирующих на прием клозапина, наблюдаются изменения кровотока во фронто-стрио-таламическом пути. Данное наблюдение может указывать на то, что прием клозапина способен устранить дисбаланс в указанных системах.

Рис 3. Психоз, как следствие нарушения работы сетей головного мозга
В некоторых случаях психоз может представлять собой сумму обширных нарушений головного мозга, включая дисфункцию различных нейронных сетей (Рис 3). Однако выраженность позитивной симптоматики различается в каждом клиническом случае и определяется преимущественно опросом. Невозможность провести опрос у животных приводит к тому, что наилучшим способом изучить позитивную симптоматику на животных моделях является использование тестов, чувствительных к воздействию на механизмы, которые лежат в основе развития психоза. Учитывая действие антипсихотических препаратов, областью, представляющей наибольший интерес, является ассоциативный стриатум.
Моделирование психоза: использование животных моделей
Использование животных моделей шизофрении может помочь определить механизмы её развития. Для этого происходит изучение дофаминовых систем животных путем воздействия на те факторы, которые теоретически способствуют развитию шизофрении. Наиболее часто используются такие поведенческие методы оценки позитивной симптоматики, как амфетамин-индуцированная локомоция и оценка дефицита преимпульсного ингибирования . Такие тесты относительно просты в исполнении, но в свете текущих знаний о патогенезе шизофрении предполагается, что они изжили свою полезность.
Амфетамин-индуцированная локомоция
Так как амфетамин способствует высвобождению дофамина в стриатуме, усиление двигательной активности после его приема (или других стимуляторов) считается наиболее простым тестом для отражения роли избыточной дофаминовой стимуляции в развитии психотических симптомов.
Считается, что амфетамин-индуцированная локомоция в значительной мере обусловлена высвобождением дофамина в лимбическом стриатуме. Локальное введение амфетамина или дофамина в прилежащее ядро у грызунов провоцирует усиление локомоции, а блокирование D-рецепторов прилежащего ядра приводит к ее ослаблению. Также специфическая активация (хематогеным способом) лимбических дофаминовых путей способствовала усилению локомоции, в то время как активация ассоциативных дофаминовых путей – нет.
Однако было выявлено несоответствие между поведенческим проявлениям у животных и результатами клинических исследований у людей: усиление локомоции у животных было вызвано высвобождением «лимбического» дофамина, а у людей обнаружена гиперактивность ассоциативного стриатума. Кроме того, такая активность оказалась более специфичной для биполярного-аффективного расстройства, чем для шизофрении.
Данное несоответствие показывает необходимость смены парадигмы для исследования позитивной симптоматики при шизофрении.
Дефицит преимпульсного ингибирования
Преимпульсное ингибирование - снижение моторной реакции организма на сильный резкий стимул, обычно звуковой, при наличии слабого предварительного стимула. Преимпульсное ингибирование является индикатором сенсомоторной фильтрации, отражающим способность центральной нервной системы фильтровать сенсорную информацию.
В силу того, что имеется возможность оценить дефицит преимпульсного ингибирования как у людей, так и у грызунов, он является наиболее изученным явлением при шизофрении. Он отражает нарушение возможности исключать стимулы меньшей значимости (неуместные) из обработки, но при этом не является специфичным симптомом шизофрении. Было выяснено, что в процессах преимпульсного ингибирования участвует как лимбический, так и ассоциативный стриатум. Таким образом, дефицит преимпульсного ингибирования не имеет специфики по отношению к избыточной дофаминовой стимуляции, которая наблюдается при шизофрении.
Возможно ли объективно оценить позитивную симптоматику у грызунов?
В свете недавних исследований с использованием ПЭТ появилась необходимость для пересмотра значимости моделей животных для оценки позитивной симптоматики при шизофрении.
Для улучшения эффективности лечения позитивных и негативных симптомов при шизофрении необходимо использовать более надежные поведенческие тесты. Важно, чтобы данные тесты можно было выполнять как у людей, так и грызунов.
Также нужно понимать, что ни один из данных тестов отдельно не может оценить позитивную симптоматику, но в комбинации они способны изолированно изучить функцию ассоциативного стриатума.
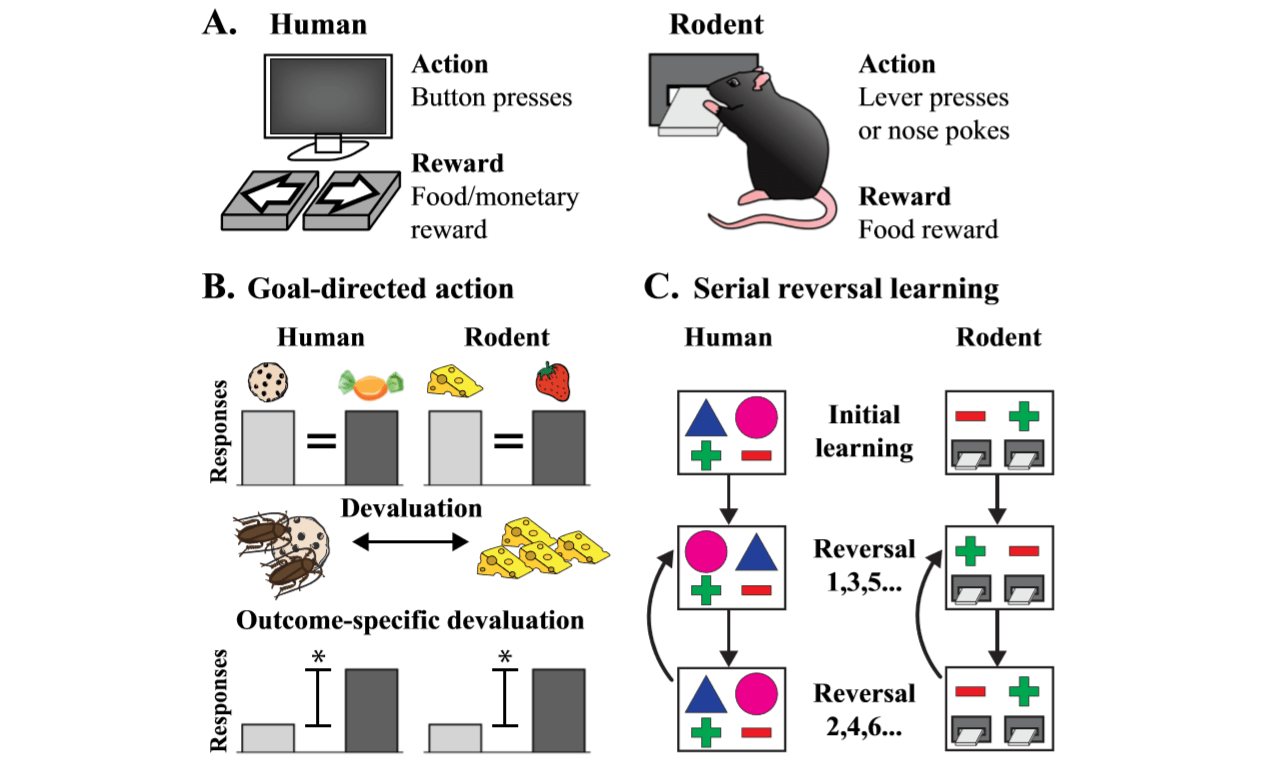
Рис 4. Сравнение когнитивных тестов для людей и для грызунов. И люди, и грызуны способны решать когнитивные задачи, требующие выполнения определенных действий для получения наград (а). Важное отличие в тестировании заключается в том, что люди получают денежные вознаграждения в то время как грызунам дается награда в виде еды; и грызунам требуется лучшая начальная подготовка для выполнения действия (нажатие на рычаг или тыкание носом). Для проведения тестирования целенаправленной деятельности (b) люди и грызуны обучаются ассоциациям двух действий с двумя отдельными наградами. Одна из наград затем обесценивается: демонстрацией видео с тараканами на одной из наград (для людей) и кормление до полного насыщения (для грызунов). Серийное реверсивное обучение (c) требует от субъекта способности различать два варианта действий, один из которых будет связан с наградой. Как только определенные критерии выбора будут выполняться, они меняются на противоположные. То действие, что раньше не приносило награду, будет вознаграждаться, а другое действие, наоборот, не будет вознаграждаться. Такое переключение повторяется до завершения теста.
Оценка целенаправленности действий: чувствительность к обесцениванию награды
Изучение целенаправленного поведения важно для понимания того, как происходит формирование связи между совершенными действиями и результатами этих действий. Кроме того, установлено, что функция ассоциативного стриатума задействована в реализации целенаправленного поведения. Оценить ее можно как у людей, так и у грызунов, используя идентичные тесты (рис 4b).
Обесценивание награды – эффективный способ оценить правильность формирования поведенческих связей типа «действие-результат». После формирования нескольких пар ассоциаций определенного действия с полученной наградой происходит обесценивание одной из наград. Здоровые люди довольно быстро выявляют ухудшение награды, и отдают предпочтение другому варианту действия. Это демонстрирует способность адаптировать свою деятельность, основываясь на полученной информацию.
Чувствительность к обесцениванию награды, зависит от функции ПФК и ассоциативного стриатума. (рис. 5a). Что важно, отсутствие чувствительности к обесцениванию награды, наблюдаемая у людей с шизофренией, представляла скорее неспособность использования полученной информации, чем нарушение механизмов вознаграждения.

Рис 5. Структуры головного мозга, задействованные в поведенческих тестах.
Оценка поведенческой гибкости: серийное реверсивное обучение
При проведении тестов с обесцениванием наград имеется недостаток: невозможно разграничить функциональный дефицит ПФК и функциональный дефицит ассоциативного стриатума. Это значит, что необходимо дополнить данный тест другим, который позволит выявить дисфункцию именно ассоциативного стриатума.
Базальные ганглии также задействованы в процессах принятия решений и, что важно, в реверсивном обучении – способности адаптировать свои решения при возникновении случайно изменяемых результатов. Обширные исследования у людей, приматов и у грызунов показали зависимость реверсивного обучения от функции орбитофронтальной коры и ассоциативного стриатума (рис 5b).
Подход к изучению позитивной симптоматики на животных моделях на уровне нейросетей.
Текущие успехи поведенческой нейронауки позволили определить структуры и системы головного мозга, участвующие в формировании сложного поведения. Используя такие техники, как оптогенетика или хемогенетика, стало возможным изучение конкретно интересующихзон головного мозга, например, ассоциативного стриатума.
Таким образом, было выявлено, что:
- нарушения функции ассоциативного стриатума могут спрогнозировать снижение чувствительности к обесцениванию награды и нарушение реверсивного обучения;
- нарушения функции ПФК прогнозирует снижение чувствительности к обесцениванию награды, но не затрагивает способность к реверсивному обучению;
- дисфункция же ОФК наоборот связана с сохраненной чувствительностью к обесцениванию наград, но снижает способность к реверсивному обучению.
Однако, как и психоз, данные нарушения могут возникать не только при шизофрении, но и при многих других психических расстройствах. В таком случае необходимо также проводить тесты, оценивающие когнитивные и другие функции. Это позволит создавать более эффективные животные модели, исследование которых позволит более подробно изучить этиологию шизофрении.
Заключение
Клозапин, разработанный в 1960-е, в настоящее время остается наиболее эффективным антипсихотическим препаратом, однако его использование ограничено побочными эффектами. Подобный застой в разработке препаратов для лечения больных с шизофренией подчеркивает главную слабость текущих исследований – недостаток эффективного сотрудничества между учеными и клиницистами.
Клинические исследования необходимы для разъяснения всех особенностей формирования и развития психоза и непосредственно шизофрении. Полученные результаты помогут в создании животных моделей, которые будут основаны на более актуальных данных, чем сейчас.
Использование таких моделей позволит разработать более совершенные и объективные методы оценки поведенческих особенностей, возникающих при шизофрении. Также на животных моделях возможно проведение инвазивных манипуляций, которые помогут подробнее изучить нейробиологические процессы, лежащие в основе развития психоза при шизофрении.
Материал подготовлен в рамках проекта ProШизофрению - специализированного раздела официального сайта Российского Общества Психиатров, посвященного шизофрении, современным подходам к её диагностике и лечению.
Подготовил : Долгов В.В.
Источники : Kesby J.P. et al. Dopamine, psychosis and schizophrenia: the widening gap between basic and clinical neuroscience. Transl Psychiatry. 2018 Jan 31;8(1):30. doi: 10.1038/s41398-017-0071-9.
При остром приступе шизофренического психоза следует прежде всего правильно расценить первое проявление психоза. Клинически острый приступ может развернуться и как второй приступ или как последующее проявление психоза, после того, как больной более или менее длительное время находился в состоянии полной ремиссии. Терапевтически в обоих случаях это одна и та же проблема, хотя лечебный прогноз не будет сходен, если это относится к второму или третьему приступу заболевания.
Острый приступ наиболее характерен для периодических и приступообразно-прогредиентных типов течения шизофрении. Выбор нейролептика зависит от клинической характеристики острого приступа.
В тех случаях, когда больной находится в состоянии психомоторного возбуждения , если он напряжен, агрессивен, враждебен и т. д., первоочередная задача психиатра - быстро успокоить больного, в кратчайший срок сделать его безопасным для окружающих, предотвратить возможные попытки к самоубийству, а затем включить его в жизнь отделения. Для этой цели наиболее пригодны нейролептики с так называемым широким спектром действия (Bieitband no Arnold или Basis-neuroleptika no Gross и Kaltenback). По данным Arnold, нейролептик^ применяемый для купирования возбуждения, должен обладать следующими свойствами:
1) вызывать сильное затормаживающее действие;
2) оказывать быстрый эффект не позднее чем через 30 минут после введения препарата;
3) быть пригодным для парентерального введения;
4) обладать достаточно длительным действием (10-12 часов);
5) не вызывать серьезных побочных явлений.
Современная клиническая практика , подтверждаемая нашим опытом, показывает, что наиболее пригодными препаратами, отвечающими упомянутым выше требованиям, является хлорпротиксен, хлорпромазин и левомепромазин. Дозировка этих препаратов определяется состоянием больного, который должен находиться под строгим наблюдением. Не следует забывать, что базис-нейролептики, особенно в начале их применения, вызывают сильный снотворный эффект, хотя это неявляется абсолютно необходимым, но, разумеется, не приносит и вреда. Если не удается купировать сильное возбуждение, рекомендуется препараты комбинировать.
Gross и Kaltenback считают, что базис-нейролептики следует сочетать с диазепамом (седуксен) по 20-30 мг внутримышечно или внутривенно. Те же авторы, имеющие большой опыт лечения психотропными средствами, утверждают, что наиболее выраженный седативный эффект свойствен комбинации клопентиксола (сординола) внутривенно и диазепама (седуксена) внутримышечно. Мы также убедились в том, что прибавление к нейролептику с широким спектром действия хлордиазепоксида или диазепама значительно усиливает его затормаживающее действие и тем самым данный нейролептик более эффективно купирует психомоторное возбуждение.
При особенно тяжелых случаях возбуждения можно прибегнуть к комбинации нейролептиков с затормаживающим действием и гипнотиков. Kielholz отмечает, что внутривенное введение 50-200 мг промазина также вызывает быстрый успокаивающий эффект. Как утверждает Arnold, прибавление к хлорпротиксену 1-2 ампул прометазина (фенергена) усиливает его действие.
Следует подчеркнуть, что в качестве основного нейролептика хлорпротиксен более пригоден, чем хлорпромазин, не только потому, что первый действует сильнее и длительнее, но и потому, что он менее токсичен, а главное - не вызывает аллергических реакций у обслуживающего персонала.
Погружение больного в длительный сон с целью купировать возбуждение, как это предлагали некоторые психиатры в свое время, не считается лучшим из средств. Принцип современного лечения шизофрении - скорейшее приобщение больного к жизни отделения, больницы и применение других методов, главным образом трудо- и психотерапии.
Описанная выше начальная затормаживающая терапия должна быть продолжена до тех пор, пока больной полностью успокоится и станет доступным для второй фазы нейролептического лечения, направленного теперь против ядра психоза. Эту вторую фазу, которая продолжается до наступления ремиссии, можно назвать антипсихотической (антишизофренической). Она отличается от третьей фазы - так называемой поддерживающей терапии, которая занимает свое особое место в целостном комплексе нейролептического лечения шизофрении. На этом вопросе мы останавливались подробно во введении в психофармакологию.
Материалы подготовлены и размещены посетителями сайта. Ни один из материалов не может быть применен на практике без консультации лечащего врача.
Материалы для размещения принимаются на указанный почтовый адрес. Администрация сайта сохраняет за собой право на изменение любой из присланных и размещенных статей, в том числе полное удаление с проекта.
Психоз
Разновидности и классификация болезни
Экзогенные — внешним источником заболевания могут быть промышленные яды, инфекции (грипп, сифилис, тиф, туберкулез), наркотики, а также сильный стресс. Главной же причиной развития является — алкоголь, злоупотребляя который может вызвать металкогольный психоз.

Депрессивный психоз длится от 3 месяцев до года и связан с патологией головного мозга, депрессия при этом начинается незаметно и медленно. Основные признаки заболевания: постоянно сниженное настроение, физическая и психическая заторможенность. Эта форма психоза свойственна высокоморальным, хорошим людям. Больной думает только о себе, винит себя, ищет «промахи» и недостатки. Мысли человека сосредоточены вокруг своей личности, своих ошибок и своих недостатков. Человек не сомневается, что ничего хорошего в его жизни не было и не будет, в таком состоянии он может наложить на себя руки. При депрессивном психозе состояние хуже всего утром, а к вечеру оно поднимается, этим заболевание противоположно неврозу, при котором напротив, настроение ухудшается к ночи.
— Психоз переводится с греческого как душевное расстройство, само слово состоит из двух других душа и нарушение состояния.
— ZNF804A — геном, ассоциированный с психозом.
— По статистике, больные психозом реже совершают преступления, чем психически здоровые люди.
Расстройства настроения могут быть депрессивными, при этом пациент практически не ест, вялый, мало двигается и общается, настроен пессимистично, всем недоволен, плохо спит. При маниакальных расстройствах симптомы противоположны.
Причины болезни
2. Травмы головного мозга – болезнь может развиться через пару часов или недель после травмы.
3. Инфекционные заболевания — расстройство психики может вызвать интоксикация после перенесенного паротита, гриппа, болезни Лайма, малярии, лепры.
4. Интоксикация головного мозга – зачастую связана с приемом различных веществ, таких как наркотики (амфетамин, героин, LSD, опий, PCР) и лекарства (кортикостероиды, сердечные гликозиды, сульфаниламидные и противотуберкулезные средства, диуретики, НПВС, клофелин, Н2-гистаминоблокаторы, антибиотики).
5. Алкоголизм – психоз, как последствие постоянного употребления алкоголя в больших объемах встречается не редко, при этом происходит отравление организма и нарушение функционирования нервных клеток.
6. Патологии нервной системы: эпилепсия, рассеянный склероз, болезнь Альцгеймера, инсульт, височная эпилепсия и болезнь Паркинсона.
7. Заболевания, протекающие с сильными болями: саркоидоз, язвенный колит, инфаркт миокарда.
8. Опухоли головного мозга – сдавливая ткани мозга, нарушают передачу нервных импульсов и кровообращение.
9. Системные заболевания: системная красная волчанка, ревматизм.
10. Тяжелые приступы бронхиальной астмы.
11. Гормональные расстройства вследствие родов, аборта, дисфункции щитовидной железы, гипофиза яичников, надпочечников и гипоталамуса.
12. Дефицит витаминов В1 и В3 и нарушение электролитного баланса вызванное изменением содержания кальция, калия, магния и натрия.
13. Психические травмы (стрессы) и нервное истощение (недосыпание, переутомление).
Лечение
Нормотимики (актинервал, контемнол);
Бензодиазепины (зопиклон, оксазепам);
Холиноблокаторы (циклодол, акинетон);
Антидепрессанты (сертралин, пароксетин).
Принимать назначенные доктором медикаменты;
Соблюдать режим дня;
Постоянно посещать занятия по психотерапии;
Ежедневно заниматься спортом (плаванье, бег, велосипед);
