Vazoproliferativno oštećenje retine uzrokovano nezrelošću očnih struktura kod prijevremeno rođene djece. Retinopatiju nedonoščadi karakterizira poremećaj normalne vaskulogeneze i često se spontano povlači; u drugim slučajevima je praćeno zamućenjem staklastog tijela, miopijom, astigmatizmom, strabizmom, kataraktom, glaukomom i trakcionim odvajanjem retine. Retinopatija se dijagnostikuje tokom pregleda prevremeno rođene bebe od strane pedijatrijskog oftalmologa upotrebom oftalmoskopije, ultrazvuka oka, elektroretinografije i vizuelnog EP. Liječenje retinopatije nedonoščadi može uključivati krio- ili lasersku fotokoagulaciju mrežnice, vitrektomiju i skleroplastiku.

Opće informacije

Uzroci retinopatije nedonoščadi
Normalna vaskulogeneza (vaskularni rast) retine kod fetusa počinje od 16. nedelje intrauterinog razvoja i završava se do 40. nedelje gestacije. Dakle, što je mlađa gestacijska dob djeteta, to je više avaskularnih zona sadržano u njegovoj retini. Djeca rođena od prijevremenog rođenja prije 34. sedmice gestacije s tjelesnom težinom manjom od 2000 g su najosjetljivija na razvoj retinopatije nedonoščadi.
Razvoj krvnih žila retine reguliraju različiti medijatori – faktori rasta, od kojih su najznačajniji i proučavani faktor rasta vaskularnog endotela, faktor rasta fibroblasta i faktor sličan insulinu. Poremećaj normalne angiogeneze i razvoj retinopatije kod prijevremeno rođene djece olakšavaju stanja koja uzrokuju promjene parcijalnog tlaka kisika i ugljičnog dioksida u krvi. Činjenica je da se metabolički procesi u retini odvijaju kroz glikolizu, odnosno razgradnju glukoze, koja se odvija bez sudjelovanja kisika. Stoga, produženi boravak djeteta na mehaničkoj ventilaciji, oksigenoterapiji, fluktuacije u davanju surfaktanata itd. doprinose razvoju retinopatije nedonoščadi.
Dodatni faktori rizika koji utiču na nastanak retinopatije nedonoščadi su fetalna hipoksija, intrauterine infekcije, respiratorni distres sindrom, intrakranijalne povrede pri porođaju, sepsa, anemija novorođenčadi itd. nezrela retina prijevremeno rođenog djeteta, dok se u normalnom stanju retinalna angiogeneza javlja in utero u odsustvu izlaganja svjetlu.
Patogeneza retinopatije nedonoščadi povezana je kako s kršenjem stvaranja novih retinalnih žila, tako i s promjenama u već formiranim vaskularnim putevima. Kod retinopatije nedonoščadi prestaje formiranje krvnih žila u avaskularnim zonama periferije retine, a novonastali sudovi počinju da urastaju u staklasto tijelo, što potom dovodi do krvarenja, novoformiranja glijalnog tkiva, napetosti i trakcionog odvajanja retine. .
Klasifikacija retinopatije nedonoščadi
Klasifikacija retinopatije nedonoščadi, prihvaćena u svjetskoj praksi, razlikuje aktivnu i cicatricijalnu (regresivnu) fazu u toku bolesti. Aktivna faza retinopatije nedonoščadi, ovisno o lokaciji i težini vaskularnih promjena, dijeli se u 5 faza:
- Faza I– formiranje demarkacione linije – uske granice koja odvaja vaskularni (vaskularni) deo retine od avaskularnog (avaskularnog) dela.
- Faza II– formiranje kote na mjestu linije razgraničenja - demarkacijskog okna (sljemena). Žile rastu u osovinu i mogu formirati mala područja neovaskularizacije.
- Faza III– pojavljuje se ekstraretinalna fibrovaskularna proliferacija u području osovine. Vezivno tkivo i krvni sudovi rastu preko površine mrežnjače i prodiru u staklasto telo.
- IV stadijum– odgovara djelomičnom odvajanju retine uzrokovano eksudativno-trakcionim mehanizmom. Ovaj stadijum retinopatije nedonoščadi dijeli se na podfaze: IVa - bez odvajanja makule i IVb - sa zahvaćenošću makularne zone u ablaciji.
- Faza V– totalno levkasto odvajanje retine (sa uskim, širokim ili zatvorenim profilom levka).
U 70-80% slučajeva stadijuma I i II retinopatije nedonoščadi spontano regresiraju, ostavljajući minimalne rezidualne promjene na fundusu. III stadijum je „prag“ i služi kao osnova za preventivnu koagulaciju retine. Stadij IV i V retinopatije nedonoščadi se smatra terminalnim zbog nepovoljne prognoze za vidne funkcije.
U većini slučajeva, kod retinopatije nedonoščadi, uočava se uzastopni, postupni razvoj promjena, ali je moguća fulminantna varijanta ("plus" bolest), koju karakterizira maligni, brzi tok.
Trajanje aktivne faze retinopatije nedonoščadi je 3-6 mjeseci. Ako za to vrijeme ne dođe do spontane regresije promjena, počinje faza stvaranja ožiljaka s razvojem rezidualnih efekata. U ovoj fazi kod djeteta se mogu razviti mikroftalmus, miopija, strabizam i ambliopija, kasno odvajanje retine, fibroza staklastog tijela, komplikovana katarakta, sekundarni glaukom, subatrofija očne jabučice.
Objektivni oftalmološki podaci jedine su manifestacije retinopatije nedonoščadi, posebno u njenoj aktivnoj fazi, te se stoga mogu istovremeno smatrati simptomima bolesti.
Dijagnoza retinopatije nedonoščadi
Da bi se identifikovala retinopatija, sve nedonoščad pregleda pedijatrijski oftalmolog 3-4 nedelje nakon rođenja. U ranijoj dobi znakovi retinopatije nedonoščadi još se ne pojavljuju, ali oftalmološki pregled može otkriti druge urođene patologije oka: glaukom, kataraktu, uveitis, retinoblastom.
Daljnje taktike uključuju dinamičko promatranje nedonoščadi od strane oftalmologa svake 2 tjedna (u slučaju nepotpune vaskularizacije mrežnice) ili jednom tjedno (pri prvim znacima retinopatije), ili jednom u 2-3 dana (u slučaju "plus" bolesti) . Pregledi prijevremeno rođenih beba se obavljaju u prisustvu neonatologa i anesteziologa-reanimacije.
Glavna metoda za otkrivanje retinopatije nedonoščadi je indirektna oftalmoskopija, koja se izvodi nakon preliminarne dilatacije zjenice (midrijaza). Ultrazvuk oka dodatno otkriva ekstraretinalne znakove retinopatije nedonoščadi u stadijumima III-IV. U svrhu diferencijalne dijagnoze retinopatije nedonoščadi i patologije vidnog živca (razvojne anomalije ili atrofija očnog živca) radi se studija vidnog EP i elektroretinografija djeteta. Da bi se isključio retinoblastom, ultrazvuk i dijafanoskopija su informativni.
Predlaže se korištenje optičke koherentne tomografije za procjenu obima ablacije retine.
Liječenje retinopatije nedonoščadi
U stadijumima I–II retinopatije nedonoščadi, liječenje nije indicirano. U III stadiju, kako bi se spriječilo napredovanje retinopatije nedonoščadi u terminalne stadijume, radi se profilaktička laserska koagulacija ili kriokoagulacija avaskularne zone retine (najkasnije 72 sata od trenutka otkrivanja ekstraretinalne proliferacije).
Efikasnost preventivnog tretmana koagulacije kod retinopatije nedonoščadi je 60-98%. Lokalne komplikacije hirurških zahvata uključuju:
Vrijeme rađanja djeteta značajan je period u životu svake žene. Tijelo buduće osobe se formira, ali ponekad je boravak fetusa u majčinoj utrobi obilježen raznim poteškoćama čije se posljedice otkrivaju kasnije. Takvi problemi uključuju retinopatiju, koja je česta kod prijevremeno rođenih beba. Kako spriječiti pojavu patologije i nositi se s njom ako je poremećaj već otkriven?
Šta je retinopatija kod prevremeno rođenih beba
Retinopatija je patološko stanje u kojem je poremećen razvoj retine oka. Dok je fetus u maternici, ništa ne ugrožava njegovo stanje. Prijevremeni porođaj dovodi do prestanka procesa formiranja tijela, pa neki organi nisu u potpunosti razvijeni. Kao rezultat toga, u bebinim očnim jabučicama nema krvnih sudova, što može dovesti do budućeg gubitka vida zbog odvajanja mrežnjače.
Retinopatija kod prijevremeno rođenih beba povezana je s oštećenjem formiranja krvnih žila u očnoj jabučici
Dječje tijelo nastoji da nadoknadi ovaj nedostatak pokretanjem mehanizama oporavka. Međutim, zbog slabosti novonastalih krvnih žila, postoji velika vjerojatnost njihovog pucanja, što povećava rizik od krvarenja i drugih komplikacija.
Ovo je zanimljivo! Žile mrežnice počinju se formirati u 15-16 sedmici trudnoće, a do 36-40 tjedana razvoj završava.
Prema statistikama, oko 20% djece rođene prije vremena razvija retinopatiju. Teški oblik patologije otkriva se u 8% slučajeva.
Video o razvoju retinopatije
Klasifikacija patologije
Postoje 2 oblika retinopatije - aktivna i cicatricijalna. U prvoj situaciji ostaje mogućnost samoizlječenja, ako se beba pravilno razvija, pruža mu se potrebna njega, a mrežnica se nastavlja formirati. U slučaju oblika ožiljaka, prognoza nije uvijek povoljna - ne može se izbjeći kirurška intervencija.
Patologiju karakterizira 5 faza razvoja:
- Aktivna forma:
- Faza 1 - pojavljuje se linija razdvajanja (demarkacije), koja se nalazi između zrele retine i zone bez krvnih žila;
- Faza 2 – Linija razdvajanja počinje da se deblja i postaje gruba. Formira se greben koji se uzdiže iznad mrežnjače;
- Faza 3 - formiraju se nove žile koje rastu prema centru oka. Ovo se ne dešava tokom normalnog razvoja.
- Oblik ožiljaka:
- Faza 4 - početak ablacije retine. Staklosto tijelo se mijenja, zbog čega postaje neprozirno, pretvarajući se u ožiljak;
- Faza 5 - potpuno odvajanje mrežnjače. Zjenica se širi i poprima sivkastu nijansu.
U tipičnom razvoju retinopatije, bolest uzastopno prolazi kroz 5 faza
Osim toga, svako četvrto dijete s retinopatijom razvije maligni oblik patologije. Predstavljen je brzim razvojem, a podjela na faze je slabo izražena. Atipični oblik karakteriziraju sljedeće vrste:
- stražnji agresivni oblik je patologija s brzim razvojem i predstavlja najveću opasnost za dijete. Retinopatija je u ovom slučaju povezana s širenjem krvnih žila dok se ne pojavi linija razdvajanja. Javlja se u 15–30% slučajeva, dok je efikasnost lečenja 50%;
- pre-“plus bolest” je granično stanje koje se nalazi između razvijenih krvnih žila i patoloških promjena karakterističnih za “plus bolest”. Predstavljen povećanom vaskularnom aktivnošću;
- "Plus bolest" je ubrzani oblik s brzim tokom aktivne faze, koji završava odvajanjem mrežnice i drugim komplikacijama.
Bilješka! Kod tipičnog razvoja retinopatije prve promjene su uočljive mjesec dana nakon rođenja. Simptomi se pojavljuju postupno: bolest dostiže 3. stadij nakon 4 mjeseca, a ožiljak počinje u 1. godini.
Uzroci i faktori rizika
Stručnjaci su dugo vremena vjerovali da je uzrok retinopatije nedonoščadi povezan s boravkom bebe u inkubatoru - posebnom uređaju za dojenje djeteta. U ovoj fazi bebi se daje kiseonik, čija koncentracija dostiže visoke vrednosti. Zbog toga su metabolički procesi u retini poremećeni, pa se ona zamjenjuje vezivnim i ožiljnim tkivom. Ulje na vatru dolile su i službene statistike: najveći broj djece s retinopatijom nalazi se u zemljama s razvijenom medicinom.
Do danas je otkriveno da boravak bebe u inkubatoru i visoka koncentracija kisika nisu jedini razlozi za nastanak patologije. Na razvoj vidnih organa djeteta također utiču:
- genetska predispozicija;
- loše navike majke tokom trudnoće;
- izlaganje sunčevoj svjetlosti i vanjskom svjetlu na neformiranoj mrežnici novorođenčeta.
Faktori rizika su:
- dugotrajni boravak u inkubatoru - više od 3 dana;
- tjelesna težina manja od 1400 g;
- komplikacije tokom porođaja: povrede, cerebralna krvarenja, asfiksija i hipoksija;
- infekcije koje je majka pretrpjela tokom trudnoće;
- rođenje u 26-28 sedmici;
- patologije krvnih sudova glave, kao i respiratornog, nervnog i cirkulatornog sistema.
Produženi boravak djeteta u inkubatoru jedan je od uzroka retinopatije
Simptomi patologije
Znakove koji ukazuju na retinopatiju teško je otkriti na vrijeme. To je zbog činjenice da se simptomi patologije rijetko pojavljuju odmah nakon rođenja bebe, pa djeca rođena prije nego što je planirano moraju biti pregledana od strane oftalmologa.
Prvi znaci retinopatije
Unatoč poteškoćama u otkrivanju simptoma, još uvijek postoje jedinstveni signali po kojima možete odrediti potrebu za posjetom liječniku. Prvi razlozi za zabrinutost su sljedeći znakovi:
- beba jednim okom posmatra predmete;
- otkriven je strabizam koji je ranije bio odsutan;
- zatvaranje jednog oka ne izaziva zabrinutost, ali ako nasilno zatvorite drugo, beba počinje biti hirovita;
- beba ne primjećuje udaljene predmete i ne obraća pažnju na njih;
- dijete donosi igračke i druge predmete blizu očiju;
- treptanje se javlja sa jednim okom (može se stalno posmatrati).
Simptomi prema fazi razvoja bolesti - tabela
| Faze | Simptomi |
| 1 |
|
| 2 |
|
| 3 |
|
| 4 |
|
| 5 |
|
Dijagnoza patologije
Da biste otkrili poremećaj, trebate posjetiti oftalmologa. Prilikom pregleda koristi se lijek Atropin za proširenje zjenice. Dječji dilatatori služe za fiksiranje očnih kapaka, čineći dijagnostiku praktičnom i sigurnom kako za liječnika tako i za dijete. Nakon dovršetka koraka koristi se binokularni oftalmoskopski uređaj koji pomaže u registraciji patoloških promjena.
Bilješka! Preporučljivo je obaviti pregled kada dijete navrši 3-4 sedmice, kada se pojave prve uočljive promjene tipičnog oblika retinopatije, ali postoji izuzetak - atipična vrsta patologije čiji simptomi mogu brže se pojavljuju.
Osim navedene metode istraživanja, mogu se koristiti i druge metode:
- ultrazvučna dijagnostika - propisana za opsežna krvarenja ili zamućenje staklastog stakla, jer ovi faktori ometaju pregled drugim sredstvima;
- digitalna retinoskopija - proučava stanje krvnih žila oka;
- elektroretinografija - procjenjuje funkcionalno stanje retine;
- optička koherentna tomografija - ispituje očne membrane.
Preporučuje se posjećivanje ljekara svake 2 sedmice, što će omogućiti blagovremeno otkrivanje neželjenih promjena. Ako je dijagnosticirana retinopatija, učestalost studija ovisit će o vrsti patologije i stanju pacijenta:
- aktivni oblik - svake sedmice;
- zadnji agresivni oblik i "plus bolest" - svaka 3 dana;
- regresija bolesti - jednom u 6-12 mjeseci dok dijete ne navrši 18 godina (da bi se isključile komplikacije);
- recidivi bolesti - jednom godišnje.
Učestalost dijagnosticiranja retinopatije ovisi o obliku i stadiju bolesti
Liječenje retinopatije nedonoščadi
Trenutno ne postoji jedinstven pristup liječenju retinopatije nedonoščadi, jer ovaj proces ovisi o mnogim uvjetima. Neki liječnici sugeriraju da je potrebna hirurška intervencija u stadijumu 3, au početnim fazama potrebno je promatranje i konzervativna terapija. Njihovi protivnici insistiraju na ranijoj hirurškoj intervenciji u cilju prevencije - u stadijumu 2, pa čak i u stadijumu 1.
Ipak, prva tačka gledišta je dominantna. Činjenica je da u početnim fazama razvoja retinopatije postoji velika vjerojatnost regresije patologije, potrebno je samo pratiti stanje djeteta. Stoga je korištenje kirurškog liječenja preporučljivo u fazama 3 i kasnije, kada je obrnuti proces razvoja malo vjerojatan.
Konzervativni tretman
Konzervativna tehnika je pogodna za liječenje ranih (1-2) stadijuma retinopatije. Za održavanje zdravlja djeteta koriste se sljedeće grupe lijekova:
- Hormonske kapi (Maxidex, Prenacid, Dexametasone). Koristi se kada je patološki proces aktiviran.
- Antioksidansi (askorbinska kiselina, emoksipin). Koriste se za zaštitu zidova očnih žila od negativnog djelovanja kisika.
- Angioprotektori (Dicinon, Etamzilat). Propisuje se za jačanje krvnih sudova, sprječavanje krvarenja u staklastom tijelu i mrežnjači.
Bilješka! Primjena medikamentozne terapije otežava dob pacijenata, jer je teško odabrati odgovarajuću dozu lijeka za liječenje malog djeteta, pa samostalna upotreba takvih lijekova bez dozvole ljekara nije dozvoljena!
Tokom konzervativnog lečenja koriste se i lekovi koji sadrže vitamin E. Iako stručnjaci nisu utvrdili njegovu efikasnost u prevenciji patologije, upotreba ovakvih lekova može biti opravdana, jer pomažu u smanjenju težine bolesti. Osim toga, lijekovi s vitaminom E imaju antioksidativna svojstva, što će, zajedno s drugim lijekovima, omogućiti postizanje pozitivnog rezultata. Primjer takvog proizvoda je alfa-tokoferol acetat.
U periodu regresije patologije ili tokom oporavka od retinopatije može se propisati fizikalna terapija. U tom slučaju koristite sljedeće metode:
- magnetna stimulacija - poboljšava proces oporavka;
- elektroforeza s antioksidansima - povećava stupanj prodiranja ovih lijekova;
- električna stimulacija - normalizira metabolički proces i poboljšava dotok krvi u očnu jabučicu.
Dodatna metoda liječenja je masaža, koja se propisuje i nakon regresije retinopatije. Postupak se izvodi 10-15 minuta dnevno. Prikazanu tehniku propisuje pedijatar i samo uz dozvolu oftalmologa.
Galerija fotografija lijekova za liječenje retinopatije
 Dicinon je angioprotektor koji pozitivno djeluje na krvne sudove
Dicinon je angioprotektor koji pozitivno djeluje na krvne sudove  Maxidex je kortikosteroidni lijek koji pomaže u suočavanju s patološkim procesom
Maxidex je kortikosteroidni lijek koji pomaže u suočavanju s patološkim procesom  Prenacid eliminira upalni proces
Prenacid eliminira upalni proces  Emoksipin štiti zidove krvnih žila od štetnog djelovanja kisika
Emoksipin štiti zidove krvnih žila od štetnog djelovanja kisika  Etamsilat sprečava krvarenje u retini
Etamsilat sprečava krvarenje u retini  Deksametazon - hormonske kapi za oči
Deksametazon - hormonske kapi za oči
Hirurška intervencija
Nakon što patologija dosegne stadijum 3, postavlja se pitanje propisivanja hirurške intervencije. U tom slučaju liječnici mogu koristiti sljedeće metode operacije:
- kriohirurška koagulacija - korištenje tekućeg dušika u onim dijelovima mrežnice u kojima se krvne žile još nisu pojavile. Kao rezultat toga, ožiljno tkivo prestaje da se formira i retinopatija počinje regresirati;
- laserska koagulacija - stvaranje ožiljka na problematičnom području mrežnice, koji postaje prepreka rastu krvnih žila. Ova tehnika je poželjnija od kriohirurške koagulacije, jer je upotreba lasera manje opasna i rijetko je praćena nuspojavama;
- kružno punjenje bjeloočnice - upotreba takozvanog flastera na mjestu ablacije retine, nakon čega se mrežnica povlači do ovog područja;
- transcilijarna vitrektomija - ekscizija staklastog tijela izmijenjenog patologijom i ožiljcima koji su nastali na površini mrežnice. To omogućava postizanje slabljenja stepena napetosti i nepotpunog odvajanja - pomažući da se djelimično očuva vid. Ako je odvajanje bio potpun, onda je vjerovatnoća povoljnog ishoda vrlo mala.
Laserska koagulacija pomaže u sprječavanju vaskularne proliferacije
Prognoza liječenja
U 80% slučajeva retinopatije 1-2 stadijuma, bolest se sama uspješno povlači. U tom periodu dovoljno je držati situaciju pod kontrolom redovnim posjećivanjem ljekara radi dijagnostike.
Postoji velika vjerovatnoća oporavka čak i u 3. fazi razvoja patologije, gdje se može uspješno koristiti laserska ili kriohirurška koagulacija. Učinkovitost ovih metoda ovisi o vremenu intervencije: ako se operacija izvede u roku od 2 dana nakon otkrivanja retinopatije, tada vjerojatnost povoljnog ishoda doseže 50-80%.
Kada se dođe do 4. faze, koristi se skleroplastika, a ako je intervencija uspješno završena, vid bebe se osjetno poboljšava. Ako metoda ne pomogne, ostaje vitrektomija, čija učinkovitost ovisi i o vremenu zahvata: što se operacija ranije izvrši, veća je šansa da dijete zadrži vid.
Bilješka! Hirurška intervencija je najefikasnija u prvoj godini bebinog života.
U 5. fazi su prisutne značajne promjene, pa će nakon uspješno završenog tretmana dijete moći navigirati u prostoru i pratiti objekte koji se nalaze na vrlo bliskoj udaljenosti, ali ništa više.
Posljedice i komplikacije
Čak i nakon uspješnog završetka operacije ostaje mogućnost komplikacija. Rizik od negativnih učinaka je posebno visok ako se terapija ne započne na vrijeme ili nakon teške retinopatije. Takve posljedice mogu biti:
- glaukom;
- očna distrofija;
- strabizam;
- katarakta;
- dezinsercija retine;
- miopatija (miopija);
- ambliopija - oštećenje vida koje se ne može ispraviti sočivima i naočalama;
- astigmatizam.
Glaukom je jedna od posljedica odloženog ili nepravilnog liječenja retinopatije
Stoga, nakon tretmana, dijete treba biti pod nadzorom specijalista koji će provoditi redovnu dijagnostiku.
Bilješka! Razlog za podnošenje zahtjeva za registraciju invaliditeta je nesklad između vidne oštrine djeteta i utvrđenih standarda, posebno nakon liječenja.
Preventivne radnje
Preventivne mjere su slične mjerama koje se preduzimaju za sprječavanje razvoja drugih patoloških procesa. potrebno:
- redovno posjećujte ljekara kako biste pratili stanje bebe;
- voditi zdrav način života, što se posebno tiče buduće majke;
- Izbjegavajte stres i stres tokom trudnoće, koji mogu uzrokovati prijevremeni porođaj.
Važno je! Ako nakon rođenja djeteta postoji potreba za korištenjem terapije kisikom, tada se mjera provodi uz obavezno praćenje stupnja zasićenosti kisikom - dopuštene vrijednosti koncentracije ne smiju se prekoračiti.
Zdravlje djeteta je u rukama njegovih roditelja, pa ne treba dozvoliti da se situacija pogorša kada je u pitanju ono što je najvrednije. Kada se pojave prvi simptomi, odmah potražite pomoć ljekara, jer je čekanje na pojavu ozbiljnih znakova opasan poduhvat.
27-03-2012, 06:28
Opis
Kada je normalna vaskularizacija mrežnjače poremećena kod prijevremeno rođene bebe, javlja se vazoproliferativna retinopatija (retinopatija nedonoščadi). Klinička slika bolesti varira i ovisi o lokalizaciji, obimu i stadiju procesa.
Retrolentna fibroplazija (stari naziv primjenjiv samo na završne faze retinopatije, u kojoj se grubo fibrovaskularno tkivo nalazi iza sočiva, usko povezano s odvojenom retinom).
H35.1 Preretinopatija.
Retinopatija nedonoščadi razvija se isključivo u nedonoščadi, njena učestalost varira u populaciji. Što je dete manje zrelo u trenutku rođenja, bolest je češća i dostiže 88-95% kod dece težine od 500 do 1000 g (Sl. 31-1).

- Učestalost i težina retinopatije u pojedinim zemljama, regijama i gradovima zavise ne samo od broja preživjele vrlo prijevremeno rođene djece, već i od uslova njihovog dojenja i somatskog opterećenja. S tim u vezi, podaci o njegovoj učestalosti u različitim kategorijama prijevremeno rođene djece uvelike variraju. Konkretno, u rizičnoj skupini bolest se razvija u 25-37,4% slučajeva. Istovremeno, teški oblici sa značajnim oštećenjem vida javljaju se u 17-50% pacijenata.
- Učestalost retinopatije i njenih teških oblika veća je u razvijenim zemljama, gdje zahvaljujući poboljšanim uvjetima njege preživi veliki broj vrlo nedonoščadi i ranije nesposobne novorođenčadi. U ovim zemljama retinopatija zauzima vodeće mjesto među uzrocima sljepoće kod djece, a učestalost dostiže 75%.
Prevencija bolesti se prvenstveno sastoji u prevenciji nedonoščadi i poboljšanju uslova za zbrinjavanje nedonoščadi. To je zbog činjenice da, pored stepena nezrelosti djeteta u vrijeme prijevremenog rođenja, na razvoj retinopatije i njenu težinu utiče i skup faktora koji se nazivaju faktori rizika.
Faktori rizika dijelimo na endogene i egzogene.
- Endogena faktori rizika odražavaju stanje djeteta, njegovu homeostazu (respiratorni distres sindrom, srčane mane, posthipoksični poremećaji centralnog nervnog sistema, prateće infekcije, hiperglikemija itd.).
- Egzogeni faktori rizika: priroda i uslovi dojenja - trajanje boravka djeteta na vještačkoj ventilaciji, priroda terapije kiseonikom (nagli prekid i/ili značajne fluktuacije u upotrebi surfaktana, adekvatna korekcija poremećaja oksidacije lipid peroksida itd.
Pored prevencije, uključujući i korekciju navedenih faktora, postoji i prevencija progresije bolesti u terminalne stadijume, koja se sastoji u primeni različitih metoda koagulacije avaskularne retine i medikamentoznoj terapiji.
Za identifikaciju retinopatije potrebno je organizirati preventivne preglede svih prijevremeno rođenih dojenčadi u riziku. S obzirom da kod dece istog stepena nedonoščadi rizik od njegovog razvoja varira i zavisi od kompleksa faktora, kriterijumi za odabir dece za pregled u različitim zemljama i regionima variraju. U odnosu na prosečne uslove naše zemlje, sva nedonoščad sa telesnom masom manjom od 1500 g u trenutku rođenja i manje od 32 nedelje gestacije, kao i zrelija deca (33-35 nedelja, sa telom težine > 1500 g) u prisustvu infektivnih i upalnih bolesti, podložni su pregledu hipoksično-hemoragijske lezije centralnog nervnog sistema, respiratorni poremećaji i drugi faktori rizika za ovu bolest.
- Početni pregled treba obaviti počevši od 4-8 sedmica nakon rođenja djeteta (početak bolesti je 32-34 sedmice nakon začeća).
- Taktika praćenja zavisi od rezultata inicijalnog pregleda: ako nema znakova retinopatije i postoje samo avaskularne zone, naknadni pregled treba obaviti nakon 2 nedelje i dete treba posmatrati do završetka retinalnog pregleda. vaskularizacija ili kraj perioda rizika za razvoj bolesti (do 16 sedmica nakon rođenja).
- Ako se otkriju I-II stadijumi (vidi dolje), pregled treba obavljati jednom sedmično, a ako se sumnja na maligni tok (retinopatija I zone nedonoščadi, fulminantni oblik, „plus” bolest) svaka 2-3 dana.
Tok retinopatije nedonoščadi dijeli se na aktivnu i regresivnu (ožiljna) fazu.
Aktivna faza je period povećanja patološke vazoproliferacije retine. Prema međunarodnoj klasifikaciji (1984), podijeljen je prema fazama procesa, njegovoj lokalizaciji i obimu.
Faze
- Faza 0: prisustvo avaskularnih zona retine, postoji potencijal za razvoj bolesti.
- I stadij - "demarkaciona linija" na granici vaskularne i avaskularne retine.
- Faza II - "šaht ili greben" na mjestu demarkacione linije.
Faze I i II aktivne retinopatije nedonoščadi odražavaju lokalizaciju patološkog procesa intraretinalno. Promjene u ovim fazama mogu spontano regresirati bez značajnih rezidualnih promjena.
- Faza III - ekstraretinalna fibrovaskularna proliferacija koja izlazi iz područja osovine i širi se na CT.
- Stadij IV - djelomično eksudativno-trakciono odvajanje retine. Ova faza je podijeljena na podfaze: IVa - bez uključivanja makularne zone u proces; IVb - uključivanje makule u proces.
- Stadij V je totalno odvajanje mrežnjače, obično lijevkastog oblika, podijeljeno na ablacije sa širokim, uskim i zatvorenim profilom lijevka.
Dužina. Faze I-III aktivne retinopatije nedonoščadi su takođe klasifikovane po obimu, mereno brojem sati (od 1 do 12), i po lokaciji.
Lokalizacija. Na osnovu lokalizacije procesa (tj. duž granice između vaskularizirane i avaskularne retine) razlikuju se tri zone.
- Zona I je konvencionalna kružnica sa centrom na mjestu ulaska krvnih žila u optički disk i radijusom jednakim dvostrukoj udaljenosti od diska do makule.
- Zona II je prsten koji se nalazi duž periferije zone 1, sa spoljnom granicom koja ide duž zubaste linije u segmentu nosa.
- Zona III - polumjesec na temporalnoj periferiji, prema van od zone II.
Lokalizacija procesa odgovara stepenu nezrelosti mrežnjače u trenutku preranog rođenja; proces je lociran bliže zadnjem polu oka, što je veći stepen nedonoščadi deteta.
Trajanje aktivna faza uvelike varira. Završava se spontanom ili indukovanom regresijom ili fazom stvaranja ožiljaka sa rezidualnim promjenama u fundusu različitog stepena težine.
Munjevita forma. Posebno se izdvaja fulminantni ili maligni oblik aktivne retinopatije nedonoščadi. Lezije u ovom obliku obično se nalaze u zoni I. Karakterizira ga rani početak, brza progresija i loša prognoza.
Regresivna (ožiljkasta) retinopatija nedonoščadi je relativno stabilno stanje. Ne postoji jedinstvena klasifikacija ove faze. Predlažemo sljedeću klasifikaciju, koja odražava stepen rezidualnog oštećenja nakon aktivnog procesa i funkcionalnu prognozu.
- I stepen - minimalne vaskularne (anomalije u toku i grananja krvnih sudova) i intraretinalne promene na periferiji fundusa, koje praktično ne utiču na vizuelne funkcije.
- II stepen - vitreoretinalne promene na periferiji fundusa sa ektopijom i/ili deformacijom makule i poremećajem glavnih sudova mrežnjače (pomeranje vaskularnog snopa, promena ugla nastanka krvnih sudova itd.).
- III stepen - gruba deformacija optičkog diska i vaskularnog snopa s izraženom ektopijom makule trakcione prirode, povezana s prisustvom rezidualnog fibrovaskularnog tkiva izvan retine.
- IV stepen - “polumjesecni nabor mrežnjače” sa istaknutošću u CT i fiksacijom anteriorno od ekvatora, gruba disfunkcija.
- V stepen - totalno trakciono odvajanje retine u obliku lijevka otvorenog, poluotvorenog ili zatvorenog tipa s različitim stupnjevima ozbiljnosti prednje hijaloidne proliferacije.
Retinopatija nedonoščadi je multifaktorska bolest čija je patogeneza uglavnom nejasna. Njegov razvoj se zasniva na nezrelosti, neformaciji oka i mrežnjače u trenutku rođenja. Retina fetusa je avaskularna do 16. sedmice. U tom trenutku, rast krvnih žila iz optičkog diska počinje rasti prema periferiji. Istovremeno dolazi do formiranja retine. Angiogeneza mrežnice je završena do trenutka rođenja.
- Prilikom početnog rasta krvnih žila iz optičkog diska, u sloju peripapilarnih nervnih vlakana pojavljuje se nakupina vretenastih ćelija, koja mogu djelovati kao prekursorske stanice vaskularnog endotela. Ovu pretpostavku podržava podudarnost lokalizacije i vremena formiranja vretenastih stanica s formiranjem i rastom krvnih žila retine. Raspravlja se o ulozi mezenhimskih ćelija i astrocita tokom angiogeneze: poznato je, na primer, da astrociti in vitro mogu inducirati formiranje kapilarnih struktura iz endotela.
- U procentu vaskulogeneze, vretenaste ćelije migriraju na periferiju kroz retinalne prostore formirane od Müllerove neuroglije.
- Proces normalne vaskulogeneze u retini reguliran je nizom citokina. Najviše proučavani od njih su faktor rasta vaskularnog endotela (VEGF), faktor rasta sličan insulinu (IGF) i faktor rasta fibroblasta (FGF).
Do prijevremenog porođaja značajan dio retine ostaje avaskularni. Kod ove bolesti normalan vaskularni rast usporava ili potpuno prestaje i počinje patološka vazoproliferacija, formirajući karakterističnu sliku aktivne retinopatije nedonoščadi.
Provocirajući faktor u njegovom razvoju je kršenje regulacije vaskularnog rasta iz različitih razloga. Najznačajnijim se smatraju oštre fluktuacije parcijalnog tlaka O2/CO2 u krvi, povezane kako s općim somatskim stanjem djeteta, tako i s kršenjem u sistemu doziranja egzogenog O2.
Bez obzira na datum rođenja, retinopatija se razvija 31-35 sedmica nakon začeća i prolazi kroz dvije faze u svom razvoju:
- I faza - prestanak normalnog rasta i djelomična obliteracija krvnih sudova;
- Faza II - patološka vazoproliferacija.
Diskutovana je genetska predispozicija za nastanak retinopatije nedonoščadi, na koju ukazuju razlike u njenoj učestalosti i težini kod djece različitih etničkih grupa, kao i prisutnost genetski uvjetovanih bolesti sa sličnim kliničkim manifestacijama (porodična eksudativna vitreoretinopatija, Norrieova bolest) .
Jedan od mehanizama patogeneze bolesti je djelovanje slobodnih radikala na membranske strukture mrežnice i njenih krvnih žila. Smanjena sposobnost nedonoščadi da se odupru slobodnim radikalima dovodi do intenzivne peroksidacije plazma membrana i oštećenja stanica, što zauzvrat dovodi do stvaranja masivnih međućelijskih veza i poremećaja normalne migracije stanica.
Postoje i dokazi o učešću imunopatoloških faktora u nastanku ove bolesti.
U fundusu nedonoščadi (normalno) avaskularne zone se uvijek otkrivaju duž periferije retine, a njihov opseg je veći što je gestacijska dob djeteta u trenutku rođenja niža. Prisutnost avaskularnih zona nije bolest, to je samo dokaz nepotpune vaskulogeneze i, shodno tome, mogućnost razvoja retinopatije nedonoščadi u budućnosti.
Kliničke manifestacije bolesti variraju i zavise od stadijuma procesa.

Fulminantna retinopatija nedonoščadi, maligna ili "plus" bolest. Bolest brzo napreduje. Proces obično uključuje stražnji pol oka. Žile mrežnice su oštro proširene i krivudave, formirajući snažne vaskularne arkade na periferiji. Karakteriziraju ga krvarenja različitih lokacija i izražene eksudativne reakcije. Ovaj oblik prati ukočenost zenice, neovaskularizacija šarenice i eksudacija u CT-u, što veoma otežava detaljan pregled fundusa (sl. 31-9, 31-10).


Aktivna faza traje u prosjeku 3-6 mjeseci i završava se spontanom regresijom u prva dva stadijuma bolesti ili fazom stvaranja ožiljaka sa različitim stepenom ozbiljnosti rezidualnih promjena na fundusu (do potpunog odvajanja retine).
Regresivna faza. Regresivnu fazu karakteriziraju vaskularni, retinalni i vitrealni poremećaji. Vaskularne promene: nepotpuna vaskularizacija retine na periferiji, prisustvo abnormalnog grananja sudova, formiranje arkada, arteriovenskih šantova, telangiektazija itd. U predelu zadnjeg pola, pomeranje velikih krvnih sudova, njihova zakrivljenost , može se otkriti promjena (smanjenje) ugla nastanka krvnih žila tokom grananja itd. Promjene same retine: preraspodjela pigmenta, zone atrofije retine, formiranje pre-, sub- i intraretinalnih membrana, lomovi i stanjivanje mrežnjače. U teškim slučajevima razvija se trakciona deformacija optičkog diska, ektopija i makularna deformacija, formiraju se polumjesečasti nabori i ablacija retine (sl. 31-11, 31-12, 31-13, 31-14).




U terminalnim fazama cicatricijalne retinopatije nedonoščadi dolazi do promjena u prednjem segmentu oka: deformacije zjenica, sekundarni zamućenja sočiva, pomak iridolen dijafragme prema naprijed, što dovodi do formiranja plitke prednje očne šupljine, kontakta šarenice i sočiva sa rožnicom, naknadnih sekundarnih zamućenja rožnjače i čestog povećanja IOP-a.
Retinopatiju nedonoščadi, posebno III-IV stadijuma, prati zaostajanje ili zaustavljanje rasta oka - simptom mikroftalmusa. Česte prateće promene su miopija, kao i različiti oblici strabizma (paretički prateći, sekundarni).
Za ranu dijagnozu bolesti neophodna je pravilna organizacija preventivnih pregleda djece u riziku.

Dijagnoza se zasniva na utvrđivanju karakteristične kliničke slike.

Potreba za diferencijalnom dijagnozom u aktivnom periodu bolesti javlja se:
- u brzom tijeku retinopatije s teškom eksudacijom i hemoragijskom komponentom - s retinoblastomom i kongenitalnim uveitisom;
- u prisustvu edema rožnice i hipertenzije - s kongenitalnim glaukomom;
- u prisustvu promjena na stražnjem polu oka (uključujući krvarenja) - s kongestivnim optičkim diskom i krvarenjima novorođenčadi.
Diferencijalna dijagnoza treba da uzme u obzir karakterističnu anamnezu (prisustvo ili odsustvo dubokog nedonoščadi), bilateralni, dovoljno simetričan proces tokom aktivne faze bolesti i tipične kliničke manifestacije.
Kod diferencijalne dijagnoze s retinoblastomom potrebno je provesti detaljan ultrazvučni i dijafanoskopski pregled.
Najveće poteškoće izaziva pravilna interpretacija promjena na očima kod cicatricijalne (regresivne) retinopatije nedonoščadi kada se proces kasno otkrije, a nedostaju podaci o stanju očiju u aktivnom periodu bolesti. Najčešće pogrešne dijagnoze u ovim slučajevima su primarni perzistentni TS, toksokaroza, uveitis, retinoshiza, Norrieova bolest, porodična eksudativna vitreoretinopatija.
OD - aktivna retinopatija nedonoščadi, zona II.
OD - I faza, meridijani 12 sati.
OS - II stepen, meridijani 5 sati.
Cilj tretmana- prevencija progresije bolesti i minimiziranje rezidualnih promjena u regresivnoj retinopatiji nedonoščadi.
Hospitalizacija je indikovana:
- ako je potrebno izvršiti lasersku, kriohiruršku ili hiruršku intervenciju pod anestezijom;
- izvršiti dubinski pregled pod anestezijom;
- za ubrzano medikamentozno liječenje teških i kompliciranih oblika aktivne i cicatricijalne retinopatije nedonoščadi (rijetko).
U aktivnom periodu bolesti, progresivne prirode i nakon profilaktičkog tretmana koagulacije, u pojedinim slučajevima indicirana je dozirana terapija kisikom.
U regresivnom periodu - mjere za razvoj vida (pleoptički tretman), kao i razne fizioterapeutske (magnetoforeza, elektroforeza, infrazvuk) i stimulativne (transkutana električna stimulacija očnog živca) procedure prema indikacijama.
Ne postoje pouzdani podaci o efikasnosti liječenja lijekovima za progresiju aktivne retinopatije nedonoščadi. Simptomatsko liječenje je indicirano za tešku eksudativno-hemoragijsku komponentu ili hipertenziju.
Hirurško liječenje se provodi:
- kako bi se spriječilo napredovanje aktivne faze bolesti u terminalne faze;
- za potrebe rehabilitacije u terminalnim stadijumima, u fazi rezidualne aktivnosti ili u periodu ožiljka;
- u svrhu očuvanja organa.
Koagulacija avaskularne retine- jedina općeprihvaćena metoda sprječavanja progresije retinopatije nedonoščadi u terminalne faze i, shodno tome, način očuvanja korisnog vida.

Ako je preventivna koagulacija neefikasna i bolest napreduje u IV-V stadijum, neophodna je izolirana vitrektomija ili lensvitrektomija. Moguća je upotreba operacija lokalnog ili kružnog pritiska na skleru, kao i njihova kombinacija sa vitrektomijom. Taktika tretmana zavisi od težine procesa, a efikasnost zavisi i od težine procesa i od vremena operacije i varira od 35 do 80%. Samo polovina uspešno operisanih doživljava poboljšanje ili izgled vida.
Zbog visoke učestalosti pratećih poremećaja centralnog nervnog sistema, konsultacija sa neurologom je obavezna.
Nakon operacije postoji potreba za individualnom njegom pacijenta i nadzorom oftalmologa 2-4 sedmice.
Sva djeca koja su oboljela od retinopatije nedonoščadi, bez obzira na težinu i ishod bolesti, zahtijevaju dugotrajno praćenje. Zbog prisutnosti istovremene ametropije i okulomotornih poremećaja, rizik od razvoja komplikacija na duži rok (do 15-20 godina) ne samo s teškim ishodom retinopatije, već i sa spontanom regresijom s visokim funkcionalnim pokazateljima, trajanjem period posmatranja je 15-20 godina, po potrebi - doživotno.
Sva nedonoščad s porođajnom težinom manjom od 2000 g i gestacijskom dobi manjom od 35 sedmica, posebno u prisustvu somatskih komplikacija, treba da budu pregledana od strane posebno obučenog oftalmologa u roku od 4-8 sedmica nakon rođenja i praćena do opasnosti. razvoja je prošao bolesti. Intervali i trajanje posmatranja određuje oftalmolog.
Osim retinopatije, kod prijevremeno rođenih beba često se razvija miopija i druge refrakcione greške, kao i razne okulomotorne poremećaje. Stoga (čak i u nedostatku pritužbi) prijevremeno rođenu bebu treba pregledati oftalmolog u 6. 12 i 18 mjeseci starosti.
Prognoza zavisi od težine bolesti i niza pratećih poremećaja vidnog organa i centralnog nervnog sistema.
Oštrina vida zavisi od težine rezidualnih promena na fundusu, prisustva anizometropije i ametropije, okulomotornih poremećaja i stanja viših delova vizuelnog analizatora.
Uprkos napretku u dijagnostici i liječenju, retinopatija nedonoščadi zauzima jedno od prvih mjesta među dječjim sljepoćima u svim razvijenim zemljama (SAD, Japan, Evropska unija), gdje je razvijen sistem zbrinjavanja ekstremno nedonoščadi sa porođajnom težinom od 500-1000 g. je uspostavljena.
RCHR (Republikanski centar za razvoj zdravstva Ministarstva zdravlja Republike Kazahstan)
Verzija: Klinički protokoli Ministarstva zdravlja Republike Kazahstan - 2017
Ostala proliferativna retinopatija (H35.2), pozadinska retinopatija i retinalne vaskularne promjene (H35.0)
Pedijatrijska oftalmologija, pedijatrija
opće informacije
Kratki opis
Odobreno
Zajednička komisija za kvalitet zdravstvene zaštite
Ministarstvo zdravlja Republike Kazahstan
od 15.09.2017
Protokol br. 27
Retinopatija nedonoščadi je teška vitreoretinalna patologija oka, koja se razvija samo kod nedonoščadi, pod utjecajem niza faktora koji remete normalno sazrijevanje krvnih žila retine.
UVODNI DIO
Kod(ovi) MKB-10:
Datum izrade/revizije protokola: 2013 (revizija 2017).
Skraćenice koje se koriste u protokolu:
|
RN |
Retinopatija nedonoščadi |
|
|
PKV |
- |
Post-konceptualno doba |
|
ZARN |
- |
Stražnja agresivna retinopatija nedonoščadi |
|
LKS |
- |
Laserska fotokoagulacija retine |
|
NBO |
- |
Binokularni oftalmoskop na glavi |
|
CNS |
- |
centralnog nervnog sistema |
|
PPST |
- |
Primarno perzistentno hiperplastično staklasto tijelo |
|
DZN |
- |
Optički disk |
|
Ultrazvuk |
- |
Ultrasonografija |
|
USDG |
- |
Ultrazvučna doplerografija oka |
|
CT |
- |
CT skener |
Korisnici protokola: oftalmolozi, neonatolozi, pedijatri
Skala nivoa dokaza:
|
Nivo dokazi |
Vrsta dokaza |
|
I |
Dokazi dolaze iz meta-analize velikog broja dobro osmišljenih randomiziranih studija. Randomizirana ispitivanja s niskim stopama lažno pozitivnih i lažno negativnih grešaka. |
|
II |
Dokazi su zasnovani na rezultatima najmanje jednog dobro osmišljenog randomiziranog ispitivanja. Randomizirana ispitivanja s visokim stopama lažno pozitivnih i lažno negativnih grešaka |
|
III |
Dokazi su zasnovani na dobro osmišljenim, nerandomiziranim studijama. Kontrolisane studije sa jednom grupom pacijenata, studije sa istorijskom kontrolnom grupom, itd. |
|
IV |
Dokazi dolaze iz nerandomiziranih studija. Indirektne komparativne, deskriptivne korelacijske i studije slučaja |
| V | Dokazi zasnovani na kliničkim slučajevima i primjerima |
Klasifikacija
Međunarodna klasifikacija:
Postoje 3 faze duž pH toka
: aktivan, regresija i ožiljak.
Aktivni pH
klasificirano po lokalizacija, stadijumi i opseg patološki proces.
Lokalizacija
Patološki proces u aktivnoj fazi ROP-a karakteriziraju 3 zone koje se nalaze koncentrično s optičkim diskom. Granice svake zone su okarakterisane u odnosu na optički disk (slika 1).
· zona I - je krug čiji je radijus jednak dvostrukoj udaljenosti od centra optičkog diska do centra makule.
· zona II - od ruba prve zone do zupčaste linije od nazalne regije (na 3 sata u desnom oku i na 9 sati u lijevom).
· zona III - preostala regija retine u obliku polumjeseca, smještena na temporalnoj strani, periferno u odnosu na zonu II.
Konvencionalno, zone II i III se smatraju međusobno isključivim, budući da je anatomske orijentire u nekim slučajevima teško prepoznati. Ako vaskularizacija retine dosegne zupčastu liniju na nosnoj strani, postojeće promjene na temporalnoj strani definiraju se kao u zoni III. Ako to ne može biti potpuno sigurno, onda se pretpostavlja da je zona II.
Slika 1 – Slika lokacije i obima retinopatije nedonoščadi. 
Faze aktivnog ROP-a
1. faza: linija razgraničenja- pojava tanke bjelkaste demarkacijske linije koja odvaja avaskularnu zonu retine od vaskularne. Linija karakterizira skup ćelija u obliku vretena. Žile u području demarkacione linije su proširene i krivudave.
2. faza: osovina- voluminozna osovina koja strši iznad ravnine retine, mijenjajući boju iz bijele u ružičastu. Žile iza osovine su oštro proširene i krivudave, a primjećuje se njihovo povećanje. Izolovani pramenovi neovaskularnog tkiva - "kokice" - mogu biti centralni deo osovine.
Faza 3: greben sa ekstraretinalnom fibrovaskularnom proliferacijom- ekstraretinalna fibrovaskularna proliferacija ili neovaskularizacija iz grebena u staklasto telo, proliferativne promene na zadnjem rubu grebena, uzrokuju njegovo trošenje. Ozbiljnost stadijuma 3 dijeli se na blagu (3a), umjerenu (3b) i jaku (3c), ovisno o obimu ekstraretinalnog fibrovaskularnog tkiva koje infiltrira staklasto tijelo.
4. faza: djelomično odvajanje mrežnjače. Faza 4a - djelomično odvajanje mrežnjače bez zahvaćenosti makularne zone(ekstrafoveal), 4b - djelomično odvajanje mrežnjače uključuje područje makule i eksudativno-trakcione je prirode.
5. faza: totalno odvajanje retine- obično ima oblik levka. Postoje otvoreni, poluzatvoreni i zatvoreni oblici lijevkastog odvajanja.
"Plus" bolest- znak koji ukazuje na teški tok aktivnog ROP-a. Karakteriše ga proširenje vena i zakrivljenost arterija zadnjeg pola mrežnjače u dva kvadranta fundusa, što može biti izraženo, praćeno proširenjem sudova šarenice, neovaskularizacijom šarenice, rigidnošću zjenice i zamućenje staklastog tijela.
Pre-plus bolest(u daljem tekstu “pre+” bolest) je srednja faza koja prethodi razvoju “plus” bolesti i koju karakterizira vaskularna aktivnost bolesti. Karakterizira ga proširenje i zakrivljenost retinalnih žila, koji nisu dovoljno izraženi za dijagnozu "plus" bolesti, ali se ne smatraju normalnim.
Prisustvo „pre+“ bolesti je zabeleženo pored stadijuma (faza 2 pre+RN).
Posteriorna agresivna retinopatija nedonoščadi (PARP)- brzo napredujući oblik bolesti karakterizira maligni, fulminantni tok. Klinički znakovi RARN-a uključuju: stražnju lokalizaciju patološkog procesa (obično u zoni I, kao i u stražnjoj zoni II), oštru dilataciju i zavojenost krvnih žila u sva 4 kvadranta, prisustvo šantova u cijelom području retine i brzi razvoj ekstraretinalne proliferacije, zaobilazeći klasičnu tranziciju I u III fazu. ZARN se može pojaviti samo kao ravna mreža neovaskularizacije, varljiva karakteristika spoja vaskularizirane i nevaskularizirane retine, i može se lako „progledati“. ZARN se obično širi na kružni način i često ga prati kružna posuda. Ako se ne liječi, brzo napreduje do faze V ROP.
Dužina lansirnog vozila- prevalencija retinopatije nedonoščadi se procjenjuje prema meridijanima sata od 1. do 12., s tim da se 12-satni sektor proteže od 12 sati do 1 sata (Slika 1).
Regresija retinopatije nedonoščadi:
Jedan od prvih znakova stabilizacije aktivnog oblika ROP-a je prestanak progresije. Proces regresije je izraženiji na granici vaskularizirane i avaskularne retine. Involucija uključuje širok spektar perifernih i stražnjih retinalnih i vaskularnih promjena.
Kriterijumi za regresiju aktivnog ROP-a: nema povećanja težine bolesti, potpuna ili djelomična regresija, smanjenje “pre-plus”/”plus” bolesti, prolazak krvnih žila preko demarkacione linije i početak procesa zamjene aktivne manifestacije ROP-a sa ožiljnim tkivom. Boja osovine se mijenja iz losos ružičaste u bijelu. Navedeni znakovi moraju se uočiti na najmanje dva uzastopna pregleda.
Što su izrazitiji znaci aktivnog ROP-a, to su involucione promjene u retini izraženije. Abnormalne vaskularne grane s formiranjem arkada i vaskularnih telangiektazija, formiranjem područja različite težine atrofije koriokapilara i pigmentnog epitela. Rasprostranjena distribucija elemenata epi- i preretinalne fibroze sa višestrukim prolaznim i ne-kroz lomovima retine. Fenomen vuče može varirati od male deformacije makularne arhitekture do ozbiljnog pomaka retinalnih žila i optičkog diska, obično temporalno i često praćeno formiranjem polumjesecnog nabora mrežnice kroz optički disk. Trakcijsko i regmatogeno odvajanje retine i rijetko eksudativno odvajanje mogu se razviti kao kasne komplikacije regresivnog ROP-a.
Dijagnostika
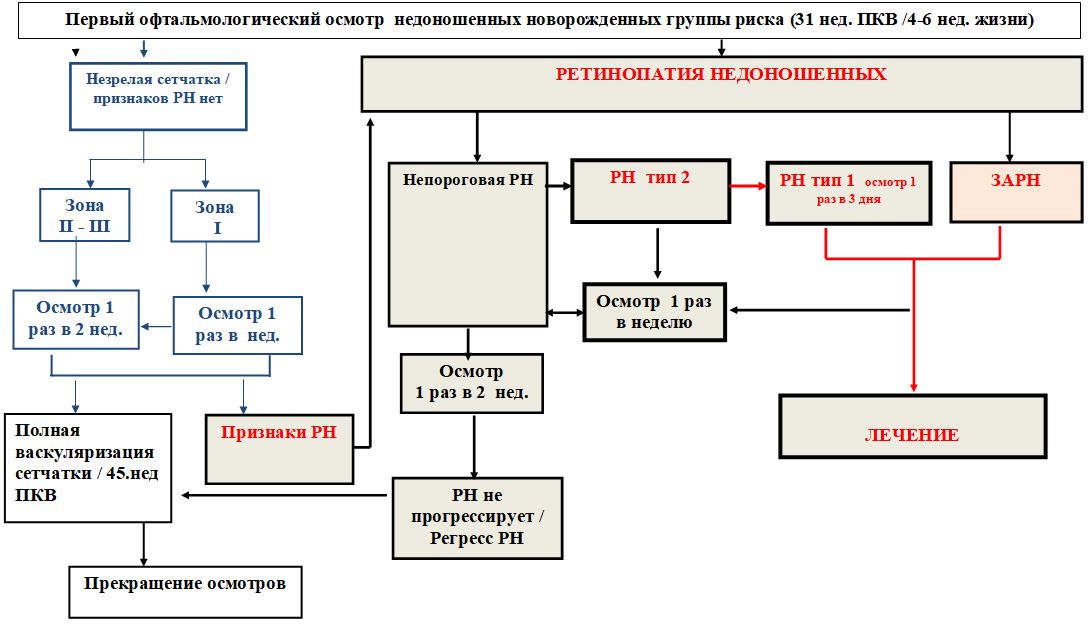
METODE, PRISTUPI I POSTUPCI ZA DIJAGNOSTIKU (principi organizacije neonatalnog skrininga, praćenja i dijagnostike ROP-a)
Dijagnostički kriteriji za skrining na ROP
Obaveznom oftalmološkom pregledu podliježu sljedeće:
· sva prijevremeno rođena novorođenčad tjelesne težine do 2000 grama i gestacijske dobi do 34 sedmice,
· novorođenčad rođene tjelesne težine veće od 2000 grama, sa opterećenom peri- i neonatalnom anamnezom, teškim somatskim stanjem i sa znacima visokog rizika od razvoja retinopatije nedonoščadi (prisustvo jednog od navedenih kriterija je dovoljno za odaberite dijete za grupu za skrining).
Vrijeme prvog skrining pregleda RN
Prvi znaci bolesti pojavljuju se u 31. nedjelji postkoncepcijske dobi.
Preporučeno vrijeme za prvi skrining pregled djece u riziku od razvoja oblika ROP-a koji ugrožavaju vid u odnosu na gestacijsku dob prema smjernicama UK za dijagnozu i liječenje ROP-a dato je u sljedećoj tabeli 1.
Tabela 1. Vrijeme prvog skrining pregleda u zavisnosti od gestacijske dobi
| Vrijeme prve inspekcije | ||
| Gestacijska dob (sedmice) | Postnatalna starost (sedmice) | Postkonceptualna starost (sedmice) |
| 22 | 8 | 30 |
| 23 | 7 | 30 |
| 24 | 6 | 30 |
| 25 | 5 | 30 |
| 26 | 4 | 30 |
| 27 | 4 | 31 |
| 28 | 4 | 32 |
| 29 | 4 | 33 |
| 30 | 4 | 34 |
| 31 | 4 | 35 |
Prvi oftalmološki skrining na ROP se izvodi kod rizičnih nedonoščadi u 31 sedmici postkoncepcijske dobi kod djece rođene ≤ 28 sedmica. gestacije ili u 4 sedmice života kod djece rođene > 28 sedmica. gestacija.
pH monitoring:
Rezultati prvog skrining očnog pregleda će odrediti da li i kada je potreban još jedan očni pregled.
Minimalna učestalost praćenja (ponovnih pregleda) je sedmično ako:
· vaskularizacija retine završava u zoni I ili stražnjoj zoni II;
· postoje znaci "plus" ili "pre-plus" bolesti;
· bilo koji oblik stadijuma 3 bolesti je prisutan u bilo kojoj zoni.
Minimalna učestalost praćenja (ponovnih pregleda) svake 2 sedmice:
· u svim drugim okolnostima, dok se ne ispune kriterijumi za prekid skrininga.
Prilikom dinamičkog praćenja razvoja ROP-a potrebno je uočiti tip toka ROP-a, uzimajući u obzir stadij i zonu lokalizacije patološkog procesa u skladu sa dodatkom Međunarodnoj klasifikaciji ROP-a (2005.) za određivanje prognozu razvoja bolesti i planiranje mjera liječenja (Tabela 2). Kod ROP tipa 1 potrebno je planirati lasersku ili kriokoagulaciju retine, a kod tipa 2 nastaviti praćenje toka bolesti.
Tabela 2. Praćenje pH u zavisnosti od vrste protoka
Završavanje praćenja:
Praćenje se može završiti ako dijete više nije u opasnosti od razvoja oblika ROP-a koji ugrožavaju vid.
Praćenje ROP-a može se završiti ako je prisutan bilo koji od sljedećih znakova regresije bolesti tokom najmanje dva uzastopna pregleda:
· bolest ne napreduje;
· djelomično smanjenje progresije prema potpunoj regresiji;
· promjena boje stabla iz losos roze u bijelu;
· klijanje krvnih sudova kroz demarkacionu liniju;
· početak procesa zamjene manifestacija aktivnog ROP-a ožiljnim tkivom.
Pritužbe i anamneza: br.
Laboratorijsko istraživanje: br.
Instrumentalne studije (koristeći midrijatske lijekove):
· kombinacija lijekova u obliku kapi za oči 2,5% fenilefrina i 1% ciklopentolata (2 puta ukapavanje u razmaku od 5 - 10 minuta)*.
Indirektna binokularna oftalmoskopija:
· pojava demarkacione linije na granici vaskularne i avaskularne retine;
· formiranje okna (ili grebena) na mjestu demarkacione linije. Mrežnica u ovoj zoni se zgusne, strši u staklasto tijelo, formirajući sivkastu ili bijelu osovinu;
· manifestacija ekstraretinalne fibrovaskularne proliferacije u području osovine. Povećana vaskularna aktivnost u stražnjem polu oka, povećana eksudacija u staklasto tijelo, prisutnost snažnih arteriovenskih šantova na periferiji, formirajući proširene arkade i pleksuse.
Digitalna fotografija fundusa- prisustvo gore navedenih simptoma.
*
upotreba lijeka nakon registracije u Republici Kazahstan
Indikacije za konsultacije sa specijalistima:
· konsultacije sa kardiologom, pedijatrom, neurologom - radi planiranja laserskog hirurškog lečenja .
Dijagnostički algoritam:(Aneks 1).
Diferencijalna dijagnoza
Diferencijalna dijagnozai obrazloženje za dodatna istraživanja:
| Dijagnoza | Obrazloženje za diferencijalnu dijagnozu | Ankete | Kriteriji za isključenje dijagnoze |
| Retinoblastom (egzofitni rast) |
Leukokorija, egzoftalmus, everzija pigmentne granice, tumorski noduli u šarenici, proširenje zenice, pseudohipipion tokom dezintegracije tumora. Nasljedna predispozicija, obostrano oštećenje tipično je samo u 19,2% slučajeva, a obično postoji interval između oštećenja oka koji može doseći i nekoliko godina. Znakovi retinoblastoma na kompjuterizovanoj tomografiji uključuju prisustvo žarišta kalcifikacije u tumoru, proširenje i zamračenje orbite i povećanje optičkog otvora kako tumor raste u lobanjsku šupljinu. |
Biomikroskopija, oftalmoskopija, ultrazvuk organa vida; Dopler ultrazvuk organa vida; CT skener |
Poraz je uvijek dvostran. Nema nasljedne predispozicije. U slučaju ROP-a, kompjuterska tomografija je neuvjerljiva |
| Coatesov retinitis | Uglavnom pogađa dječake (3:1), u 98% slučajeva zahvaćeno je jedno oko. Dominantni simptom Coatsove bolesti, pored karakterističnih vaskularnih manifestacija (telangiektazije, proširene arteriole, kapilare i venule, mikro i makroaneurizme), su izražene naslage tvrdog eksudata jarko žute boje u slojevima retine i subretinalnog prostora, lokalizovane uglavnom u zadnjem polu. | Biomikroskopija, oftalmoskopija, ultrazvuk organa vida |
Istorija ukazuje na prerano rođenje; |
| Displazija retine, Norrieova bolest, Wagnerov sindrom | nasljedna predispozicija (recesivni tip), oštećenja kod muškaraca, izražene posljedice uveitisa, brzo razvijajuća katarakta. Bolest se u pravilu uvijek završava atrofijom očnih jabučica. Većinu djece karakteriše mentalna retardacija (60%) i gluvoća (30%). | Biomikroskopija, oftalmoskopija, DNK dijagnostika (utvrđivanje specifičnih mutacija u genu - NDP). |
Istorija ukazuje na prerano rođenje; Poraz je uvijek dvostran. Nema genetske predispozicije. |
| Hemoragije u staklastom tijelu | Krvarenje u očno dno po pravilu se javlja kod donošene, teške novorođenčadi, odmah nakon rođenja i posljedica su teške porođajne traume. Promjene na optičkom disku, odvojeno od karakterističnih perifernih manifestacija, pogrešno se mogu smatrati manifestacijama intrakranijalne hipertenzije i različitih patoloških stanja centralnog nervnog sistema sa razvojem kongestivnog optičkog diska. |
oftalmoskopija, Ultrazvuk organa vida |
Istorija ukazuje na prerano rođenje; Poraz je uvijek dvostran. |
| Metastatski endoftalmitis | Horioretinalna lezija u zadnjem segmentu, sa jasnim granicama, može biti zamagljena tokom upale, sa perifrokalnom upalom i eksudacijom u staklastom tijelu. | oftalmoskopija |
Istorija ukazuje na prerano rođenje; Poraz je uvijek dvostran. |
| Primarno perzistentno hiperplastično staklasto tijelo (PPVT) | Mikroftalmus, mala prednja komora, izduženi cilijarni nastavci, katarakta. Najpouzdanijim diferencijalnim znakovima smatraju se dugotrajne i jednostrane lezije. Patološke manifestacije PPST-a pojavljuju se kao gusta, cjevasta masa koja se proteže od sočiva do retine u smjeru hijaloidnog kanala. Krvarenja u PPST su preretinalna ili subretinalna, često s karakterističnim nivoom krvi. |
biomikroskopija, oftalmoskopija, Ultrazvuk organa vida |
Istorija ukazuje na prerano rođenje; Poraz je uvijek dvostran. |
Tretman
Lijekovi (aktivni sastojci) koji se koriste u liječenju
Liječenje (ambulanta)
TAKTIKA VANBOLNIČKOG LIJEČENJA : br.
Liječenje bez lijekova (režim, dijeta, itd. zračenje)
Liječenje (stacionarno)
TAKTIKA LIJEČENJA NA STACIONALNOM NIVOU:
Jedini općeprihvaćeni način liječenja aktivnog progresivnog ROP-a i sprječavanja razvoja teških oblika bolesti je kirurška intervencija. Mehanizam djelovanja koagulacije objašnjava se uništavanjem ishemijskih zona avaskularne retine - izvora ishemijskih podražaja. Kao rezultat koagulacije, mrežnica se degenerira u tanko glijalno tkivo s atrofijom pigmentnog epitela, izlaganjem Bruchove membrane i atrofijom ispod ležećih koroidnih žila i kapilara (formiranje korioretinalnog ožiljka). Da bi efekat bio efikasan, potrebno je blokirati najmanje 75% avaskularnih zona. Laserska fotokoagulacija avaskularnih zona retine jedina je metoda za liječenje praga (prethreshold tip I) i posteriorne agresivne retinopatije nedonoščadi.
Hirurška intervencija:
Transpupilarna laserska koagulacija. Prilikom transpupilarne laserske koagulacije sa fiksacijom na NBO, za imobilizaciju očnih kapaka koriste se posebni dilatatori očnih kapaka za novorođenčad. Ovisno o dioptriji asferičnog povećala (20 ili 28 dioptrija), odabire se žižna daljina od oka kirurga do retine pacijenta i postavlja laserska oznaka za fiksiranje. Potrebno je postići jasnu sliku nišanske oznake na mrežnjači (podesiva promjenom položaja glave kirurga). Oznaka koja je ispravno fokusirana na mrežnjaču ima jasne granice, ali kada se žižna daljina promijeni, ona se „zamagljuje“. Laserski snop treba usmjeriti okomito na ravan koagulirane retine. Koagulati se postavljaju od osovine prema periferiji, razmak između koagulata treba da bude 0,5-1 veličine koagulata i da zauzimaju cijelu avaskularnu retinu (najmanje 75%), trebaju imati okrugli oblik i blijedu (ne bijelu) boju. Za velika avaskularna područja preporučljivo je izvršiti drenažnu koagulaciju. U slučaju posteriornog agresivnog ROP-a, potrebno je izvršiti dodatnu koagulaciju zona vaskularnih arkada ispred granice sa avaskularnom retinom. Treba napomenuti da se koagulati naknadno povećavaju u veličini i mogu se spojiti. Parametri koagulacije se biraju pojedinačno: snaga varira od 120 do 1000 mW, vrijeme ekspozicije - 0,1-0,3 sek. Broj koagulata zavisi od površine avaskularnih zona i tehnike koagulacije
Naziv operacije:
· transpupilarna laserska koagulacija avaskularne retine.
Indikacije:
· Faza III, “plus” - bolest u zoni 2 ili 3 sa širenjem ekstraretinalne proliferacije na 5 uzastopnih ili 8 ukupnih meridijana sati.
· ROP tipa 1: - Zona I: bilo koji stadijum ROP-a sa “plus” bolešću;
· zona I: stadijum 3 bez “plus” bolesti;
· zona II: stadijum 2 i 3 sa “plus” - bolest;
· ZARN (bilo koja manifestacija bolesti).
Kontraindikacije:
djelomično odvajanje mrežnjače
Kartica za posmatranje pacijenata, usmjeravanje pacijenata (šeme, algoritmi): Ne.
Tretman bez lijekova:
· modus - majka i dijete;
· dijeta - SGM ili dojenje.
Tretman lijekovima**: izvodi se tokom operacije transpupilarne laserske koagulacije avaskularne retine - midrijatični lijekovi, zaštitnici suznog filma. U postoperativnom periodu, za prevenciju slojeva sekundarne infekcije - lokalni antibiotici; u protuupalne svrhe - glukokortikosteroidi;
Spisak esencijalnih lekova(sa 100% vjerovatnoćom primjene):
| Grupa droga | Međunarodni nezaštićeni naziv lijeka | Način primjene | Pojedinačna doza i učestalost upotrebe | Nivo dokaza |
| M-antiholinergici dugog djelovanja, midriatici | Kombinacija fenilefrina/tropikamida | Po 1 kap u svaku, tri puta u razmaku od 5-10 minuta 40 minuta pre pregleda | IN | |
| Glukokortikosteroidi | deksametazon kapi za oči | Instilacija u konjuktivnu šupljinu | 1 kap 6 puta dnevno nakon operacije, a zatim 2 puta u opadajućem obrascu | IN |
| Antimikrobni lijek |
levofloksacin kapi za oči |
Instilacija u konjuktivnu šupljinu | 2 kapi 3-4 puta dnevno nakon operacije | IN |
|
ofloksacin kapi za oči |
||||
|
moksifloksacin kapi za oči |
** lijekovi se koriste nakon izmjena uputstava za upotrebu u Republici Kazahstan.
Spisak dodatnih lekova: br.
Dalje upravljanje:
· postoperativno posmatranje ima dva cilja: utvrđivanje potrebe za ponovnom intervencijom i praćenje regresije bolesti;
· prvi pregled nakon laserske koagulacije retine na ROP se obavlja 5-7 dana nakon operacije. Sedmični pregledi se nastavljaju najmanje dok se ne identifikuju znaci smanjene aktivnosti bolesti ili regresije;
· potrebna je ponovna intervencija ako nema znakova regresije aktivnog ROP-a;
· ponovna intervencija se obično provodi 10-14 dana nakon tretmana, u odsustvu regresije ROP-a.
Indikatori efikasnosti tretmana:
· smanjena vaskularna aktivnost u zadnjem polu oka;
· nestanak tortuoznosti, normalizacija kalibra retinalnih sudova i početna regresija arteriovenskih šantova;
· nastavak rasta retinalnih sudova u zonu laserske koagulacije (prethodno avaskularna zona);
· 14. dana dolazi do resorpcije i nestanka krvarenja u retini, početno spljoštenje demarkacionog otvora „šaljine“, promjena boje u bledo sivu;
· 30. dana nestaje „šaht“, potpuna regresija ekstraretinalne vazoproliferacije.
Hospitalizacija
INDIKACIJE ZA HOSPITALIZACIJU KOJE UKAZU NA VRSTE HOSPITALIZACIJE:
Indikacije za planiranu hospitalizaciju tipa 1 RN:
· zona I, bilo koji stadijum ROP-a sa znacima “plus” bolesti;
· zona I, stadijum 3 bez “plus” bolesti;
zona II, stadijum 3 sa znacima "plus" bolesti;
· zona II, stadijum 2 sa “plus” bolešću.
NB! Iako ne postoje specifični dokazi koji bi preporučili određeni vremenski interval između identifikacije indikacija za liječenje i stvarne primjene liječenja, tretman unutar 72 sata, ovaj vremenski interval bi trebao biti standard kojem treba težiti.
Indikacije za hitnu hospitalizaciju:
Stražnja agresivna retinopatija nedonoščadi.
Informacije
Izvori i literatura
- Zapisnici sa sastanaka Zajedničke komisije za kvalitet medicinskih usluga Ministarstva zdravlja Republike Kazahstan, 2017.
- 1) Sofronova L.N., Fedorova L.A., Skoromets A.P., Fomina N.V., Anufriev M.V. Fiziološki aspekti i standardi njege prijevremeno rođene djece, dio III. – Sankt Peterburg, 2010. str. 15-21. 2) Međunarodni komitet za klasifikaciju ROP-a. Međunarodna klasifikacija retinopatije nedonoščadi // Arch. Oftalmol. – 1984.- Vol. 102.- P. 1130-1134. 3) Međunarodni komitet za klasifikaciju kasnih faza ROP-a. Međunarodna klasifikacija retinopatije nedonoščadi II. Klasifikacija ablacije retine. //Arch. Oftalmol. – 1987.- Vol. 105.- P. 906-912. 4) Ponovljena međunarodna klasifikacija retinopatije nedonoščadi // Međunarodni komitet za klasifikaciju retinopatije nedonoščadi // Arch Ofthalmol. - 2005. - Vol.123, br. 7. - P. 991-999. 5) Dodatni terapeutski kiseonik za prethreshold retinopatiju nedonoščadi (STOP-ROP), randomizirano, kontrolirano ispitivanje. I: primarni ishodi // Pedijatrija. - 2000. - Vol. 105, br. 2. - R. 295-310. 6) Rani tretman retinopatije nedonoščadi Kooperativna grupa. Revidirane indikacije za liječenje retinopatije nedonoščadi: rezultati randomiziranog ispitivanja ranog liječenja retinopatije nedonoščadi. Arch Ophthalmol., 2003; 121: 1684-1694. 7) Good WV, Hardy RJ, Dobson V, Palmer EA, Phelps DL, Quintos M et al. Incidencija i tok retinopatije nedonoščadi: nalazi iz studije ranog liječenja retinopatije nedonoščadi. Pediatrics 2005; 116(1):15-23. 8) Hussan N., Clive J., Bhandary V. Trenutna incidencija retinopatije nedonoščadi, 1989-1997 // Pedijatrija. – 1999. – Vol. 104, br. 3. – P.26. 9) Khvatova A.V., Katargina L.A. Stanje i perspektive istraživanja problema retinopatije nedonoščadi // Prevencija i liječenje retinopatije nedonoščadi: materijali simpozija. - M., 2000. – S. 3-15. 10) Somov E.E. Retinopatija nedonoščadi: teorija i savremena praksa // Nevski horizonti: materijali jubilarne naučne konferencije posvećene 75. godišnjici osnivanja prvog odeljenja pedijatrijske oftalmologije u Rusiji – Sankt Peterburg, 2010. – P. 400-406 . 11) Skrining pregled prevremeno rođene dece na retinopatiju nedonoščadi. Američka akademija za pedijatriju/pedijatriju. 2013. – N 1, V. 131.-Str. 188-195. 12) Katargina L.A., Kogoleva L.V. Značajke toka i taktike liječenja aktivnih faza retinopatije nedonoščadi u sadašnjoj fazi // Nevsky Horizons: materijali jubilarne naučne konferencije posvećene 75. godišnjici osnivanja prvog odjela za dječju oftalmologiju u Rusiji. – Sankt Peterburg, 2010. – str. 353-357. 13) Isenberg SJ, Abrams C, Hyman PE. Učinci ciklopentolatnih kapi za oči na sekretornu funkciju želuca kod prijevremeno rođene novorođenčadi. Oftalmologija 1985; 92(5):698-700. 14) Isenberg S, Everett S. Kardiovaskularni efekti midrijatika kod dojenčadi niske porođajne težine. J Pediatr 1984; 105(1):111-112. 15) Banach MJ, Ferrone PJ, Trese MT. Usporedba uzoraka fotokoagulacije diodne laserske fotokoagulacije gustih i manje gustih za prag retinopatije nedonoščadi. Oftalmologija 2000; 107(2):324-327. 16) Rezai KA, Eliott D, Ferrone PJ, Kim RW. Skoro konfluentna laserska fotokoagulacija za liječenje praga retinopatije nedonoščadi. Arch Ophthalmol 2005; 123(5):621-626* 17) Saidasheva E.I. Neuroprotekcija nakon laserskog tretmana retinopatije nedonoščadi / E.I. Saidasheva, O.A. Solovyova, V.A. Lyubimenko // Časopis “Medicinske vijesti”. br. 5.= 2009.- str. 15-18. 18) Khavinson VKh, Kuznik BI, Ryzhak GA..Adv Gerontol. 2013;26(1):20-37. Pregled. ruski. 19) Gopal L, Sharma T, Shanmugam M, et al. Hirurgija retinopatije 5. faze nedonoščadi: kriva učenja i tehnika koja se razvija. Indijski J Ophthalmol. 2000;48(2):101–106. 20) Kono T, Oshima K, Fuchino Y. Hirurški rezultati i vizuelni ishodi hirurgije staklastog tela u uznapredovalim stadijumima retinopatije nedonoščadi. Jpn J Ophthalmol. 2000 novembar-dec;44(6):661-7. 21) Uputstvo za skrining i lečenje retinopatije nedonoščadi. Smjernica za retinopatiju nedonoščadi u Velikoj Britaniji, maj 2008. Kraljevski koledž za pedijatriju i zdravlje djece, Kraljevski koledž oftalmologa Britansko udruženje za perinatalnu medicinu & BLISS. Dostupno na: 22) http://www.rcpch.ac.uk/system/files/protected/page/ROP Guideline - Jul08 final.pdf
Informacije
ORGANIZACIJSKI ASPEKTI PROTOKOLA
Spisak programera protokola sa kvalifikacionim informacijama:
1) Sharipova Asel Usenbaevna - Kandidat medicinskih nauka, JSC „Kazahstanski istraživački institut za očne bolesti“, viši predavač u Almatiju.
2) Tuletova Aigerim Serikbaevna - Kandidat medicinskih nauka, direktor ogranka JSC „Kazahstanski istraživački institut za očne bolesti“ u Astani.
3) Baybosynova Aelita Zhaparovna - šef odjela za mikrohirurgiju oka KGP-a u RV "Centar za majku i dijete" u Ust-Kamenogorsku.
4) Smagulova Gaziza Azhmagievna - kandidat medicinskih nauka, vanredni profesor, šef katedre za propedeutiku unutrašnjih bolesti i kliničku farmakologiju Republičkog državnog preduzeća na Državnom medicinskom univerzitetu Zapadnog Kazahstana po imenu M. Ospanov
Indikacija da nema sukoba interesa: Ne.
Recenzenti:
Kachurina Dilara Radikovna - doktor medicinskih nauka, šef Odeljenja za neonatologiju i hirurgiju novorođenčadi, RSE u Naučnom centru za pedijatriju i dečju hirurgiju.
Naznaka uslova za razmatranje protokola: pregled protokola 5 godina nakon njegovog objavljivanja i od dana njegovog stupanja na snagu ili ako su dostupne nove metode sa nivoom dokaza.
Aneks 1
Dijagnostički algoritam
Priloženi fajlovi
Pažnja!
- Samoliječenjem možete nanijeti nepopravljivu štetu svom zdravlju.
- Informacije objavljene na web stranici MedElementa i u mobilnim aplikacijama "MedElement", "Lekar Pro", "Dariger Pro", "Bolesti: Vodič za terapeuta" ne mogu i ne smiju zamijeniti konsultacije licem u lice s liječnikom. Obavezno kontaktirajte medicinsku ustanovu ako imate bilo kakve bolesti ili simptome koji vas brinu.
- O izboru lijekova i njihovoj dozi potrebno je razgovarati sa specijalistom. Samo ljekar može propisati pravi lijek i njegovu dozu, uzimajući u obzir bolest i stanje organizma pacijenta.
- MedElement web stranica i mobilne aplikacije "MedElement", "Lekar Pro", "Dariger Pro", "Bolesti: Imenik terapeuta" isključivo su informativni i referentni resursi. Informacije objavljene na ovoj stranici ne smiju se koristiti za neovlašteno mijenjanje liječničkih naloga.
- Urednici MedElementa nisu odgovorni za bilo kakve lične ozljede ili materijalnu štetu nastalu korištenjem ove stranice.
Retinopatija nedonoščadi je teška očna patologija kod novorođenčadi rođene prije svog biološkog vremena. Osnova oftalmološke patologije je nerazvijena struktura oka, a posebno retine. Kao nezavisnu bolest, retinopatiju nedonoščadi (ROP) prvi je opisao američki oftalmolog T. Terry 1941. godine pod nazivom “retrolentna fibroplazija”. Patologija do sada nije proučavana zbog visoke stope mortaliteta prijevremeno rođene djece i nedostatka adekvatnog liječenja. Očna bolest novorođenčadi dobila je svoje moderno ime 1951. godine.
Uprkos dugotrajnim istraživanjima retinopatije, ova bolest je i dalje vodeći uzrok invaliditeta i slabog vida u ranom djetinjstvu. Prevalencija očnih bolesti je široko rasprostranjena i dostiže alarmantne nivoe - 24,7 na 100 hiljada. Razvoj patološkog zatajenja oka direktno ovisi o porođajnoj težini, razvoju djeteta i intrauterinoj dobi.
Klinička slika
Retinopatija nastaje kao rezultat iznenadnog prekida prirodnog stvaranja krvnih žila u očima. Biološki proces počinje u 15-16 sedmici embrionalnog perioda i potpuno je završen rođenjem (40 sedmica). Velika većina prijevremeno rođene djece ima oftalmološka odstupanja od normalnih vrijednosti. Avaskularne zone se uočavaju u fundusu, njihova veličina direktno ovisi o dobi djeteta od posljednje menstruacije majke. Drugim riječima, što je ranije došlo do porođaja, to je veća površina oštećenja mrežnice.
Ali prisustvo područja bez krvnih sudova nije apsolutni faktor za retinopatiju. Ovo je samo potvrda da su kapilari prestali da se razvijaju, a da je verovatnoća obolevanja veća.
Klasifikacija
Retinopatija se dijeli prema stadijumima, lokaciji i veličini lezije retine.
Retinopatija 1. stepena kod nedonoščadi i njene posljedice
Stadij karakterizira pojava linije koja razdvaja punu i avaskularnu retinu. Traka predstavlja veliku akumulaciju mikotičnih ćelija. U fundusu, ispred linije razdvajanja, žile su proširene, formiraju grane i naglo se odvajaju bez prodora u avaskularnu zonu retine.
U oftalmologiji je općenito prihvaćeno da ako je dijete pretrpjelo prvu fazu retinopatije i pojave se slabe cicatricialne promjene, tada je nemoguće formirati punopravno staklasto tijelo oka. U budućnosti, takva djeca imaju visok rizik od razvoja miopije, distrofije i ablacije mrežnice. Ali moguća je i neovisna regresija bolesti, bez kritičnih posljedica. Liječenje u fazi 1 i 2 svodi se na lokalne efekte - vitaminski kompleks, kapi za oči.
Retinopatija 2 stepena
U ovoj fazi, linija razdvajanja se pretvara u greben (osovinu), koji ima sivu ili bijelu nijansu. Retina se zadeblja i usijeca u staklasto tijelo oka. Ponekad osovina izgleda previše "puna" zbog krvnih sudova koji su prodrli u nju. Kapilare na dnu oka su proširene i krivudave. Pojavljuju se “četke” (shuntovi).
Retinopatija 3 stepena
Stadijum se karakteriše proliferacijom defektnog vezivnog tkiva na grebenu. Greben prodire dalje u staklasto tijelo, "četke" (arteriovenski šantovi) postaju više granati i formiraju se nasumični pleksusi. U prvoj i drugoj fazi još uvijek je moguće održati visoku vidnu oštrinu. Kada bolest uđe u treću fazu, dolazi do oštrog, često nepovratnog smanjenja vidne funkcije.
Faza praga
Treća faza ROP-a, poznata i kao faza praga, postaje prekretnica u napredovanju bolesti. Ako se u ovoj fazi ne otkrije retinopatija, dolazi do daljeg pogoršanja stanja djeteta, sve do gubitka oka. U početnoj fazi propisuje se hirurško liječenje radi očuvanja vida. Laserska koagulacija ili kriokoagulacija se obavlja najkasnije 3 dana od trenutka utvrđivanja stepena oštećenja. U kasnijim fazama (4., 5. faza) koagulacija neće imati očekivani učinak, njihova upotreba je neprikladna sa stanovišta rizika (anestezija, čak i lokalna, može negativno utjecati na slabo tijelo prijevremeno rođene bebe).
Retinopatija 4 stepena
Kada nastupi faza 4, počinje odvajanje mrežnjače. Postoje dva oblika procesa:
- ΙV a - makularna zona nije zahvaćena;
- ΙV in - retina se odvaja na makuli.
Odvajanje je upalne prirode sa formiranjem eksudata. Javlja se u pozadini krvarenja krvnih žila i istezanja vezivnog tkiva.
Retinopatija 5 stepena
U ovoj fazi dolazi do potpunog odvajanja mrežnjače. Teško uništavanje staklastog tijela, razvoj šupljina u obliku lijevka u njemu. Uobičajeno je razlikovati uske, poluzatvorene i zatvorene oblike. Postoji izražena fuzija između slojeva retine.
Odvojeno, plus bolest i stražnji maligni oblik izdvajaju se kao najnepovoljnije vrste retinopatije. Patološki procesi počinju ranije, nemaju jasno definirane faze, brzo napreduju i dovode do uništenja mrežnice bez dostizanja praga. Patološke oblike karakteriziraju proširenje krvnih žila retine, edem staklastog tijela i višestruka krvarenja u krvnim žilama. Prognoza liječenja je nepovoljna i postoji opasnost po život.
Dijagnostika
Pravovremeno određivanje retinopatije zasniva se isključivo na procjeni stanja fundusa. Vizualizacija mrežnice pomoću tradicionalne oftalmoskopije je teška. S obzirom na ozbiljno stanje prijevremeno rođenih beba i čestu potrebu za umjetnom ventilacijom, mogućnosti manipulacije njima su ograničene. Veoma se ne preporučuje mijenjanje položaja djetetovog tijela iz horizontalnog u vertikalni ili nagnut.
Dijagnoza retinopatije vrši se reverznom oftalmoskopom ili pomoću retinalne kamere (pedijatrijska). Sve prijevremeno rođene bebe rođene prije 34 sedmice i težine manje od 2 kg podliježu obaveznom pregledu na prisustvo patologije.
Mnoge razvijene zemlje imaju uže kriterijume:
- intrauterino doba manje od 30-32 sedmice;
- porođajna težina manja od 1,2-2 kg.
U posljednje vrijeme, zbog sve učestalije dijagnoze stražnjeg agresivnog oblika retinopatije kod djece, preporučuju se raniji termini pregleda prikazani u tabeli.
| Gestacijska starost, sedmice | Gestacijsko + postnatalno doba, sedmice. | Hronološka starost, sedmice. |
| 22 | 30–31 | 8–9 |
| 23 | 30–31 | 7–8 |
| 24 | 30–31 | 6–7 |
| 25 | 30–31 | 5–6 |
| 26 | 30–31 | 4–5 |
| 27 | 31 | 4 |
| 28 | 32 | 4 |
| 29 | 33 | 4 |
| 30 | 34 | 4 |
| 31 | 35 | 4 |
| 32 | 35 | 3 |
Tretman
Do danas nije razvijena terapija lijekovima s dokazanom djelotvornošću. Liječenje se provodi samo operacijom. Preporučuje se izvođenje laserske koagulacije ili kriokoagulacije retine u pragu. Mehanizam djelovanja objašnjava se uništavanjem zadebljanih zona avaskularne retine.
Operacije očiju prijevremeno rođenih beba obavljaju se u bolničkoj klinici koja ima odjel za neonatalnu patologiju. Ako je dijete već otpušteno sa odjela za njegu, tada se liječenje obavlja u specijaliziranom oftalmološkom centru ili dječjoj ambulanti koja ima dozvolu za liječenje novorođenčadi, neophodnu opremu i posebno obučenog oftalmologa. Roditelji djeteta su u potpunosti obaviješteni o predstojećem tretmanu.
Unatoč pozitivnoj prognozi liječenja, moguće su komplikacije koagulacije:
- apneja, tahikardija, bradikardija, cijanoza;
- maceracija konjunktive;
- hemoragije;
- povećan pritisak u očima;
- dugoročne komplikacije na mrežnici.
Ako se pojave komplikacije zbog fizičkog stanja djeteta, kao i masivnih krvarenja iz očnih žila, postupak se prekida bez obzira na stadijume napredovanja. Uspješna koagulacija omogućava stabilizaciju procesa i očuvanje vida u 75-90% dijagnosticiranih slučajeva.
Postoji li lijek za retinopatiju stepena 5 kod prijevremeno rođenih beba?
Dolaskom do 5. faze retinopatije nedonoščadi, proces se pogoršava i izaziva razvoj opasnih komplikacija u vidu zamućenja rožnice i sekundarnog glaukoma. Stoga, ukoliko dođe do kontakta rožnjače i šarenice, neophodno je hitno hirurško liječenje radi očuvanja oka (u ovom slučaju ne govorimo o očuvanju vida). U oftalmologiji, stadijum se definiše kao opasnost po život djeteta.
Prevencija i nadzor
Pouzdane metode za efikasnu prevenciju retinopatije su u fazi istraživanja i razvoja. Prognoza vida kada se otkriju granični stadijumi ROP-a (često povezana sa kasnom dijagnozom) je nepovoljna: nepovratno sljepilo, neizbježni invaliditet. Važno je napomenuti da su neonatolozi odgovorni za identifikaciju djece u riziku od retinopatije. To je jasno navedeno u naredbi Ministarstva zdravlja Ruske Federacije „Identifikacija novorođenih prijevremeno rođenih beba koje su u opasnosti od razvoja retinopatije“. Praćenje prijevremeno rođene djece obavljaju sljedeći stručnjaci:
- anesteziolozi;
- reanimatori intenzivne njege;
- neonatolozi.
Do otpusta iz zdravstvene ustanove vrši se stalno praćenje stanja novorođene djece, slabo razvijene ili nedonošče. Strogo pridržavanje plana pregleda je obavezna mjera za sprječavanje razvoja nepovratnih komplikacija. Djeca koja su bolovala od bilo kojeg stadijuma retinopatije (posebno od stadijuma 2) se na pedijatriji posmatraju kod oftalmologa do 18. godine, a potom doživotno zbog opasnosti od gubitka vida.
Prevencija prijevremenog rađanja djece postaje globalna preventivna mjera. Poštivanje svih uputa ginekologa od strane trudnice je glavni uslov za uspješnu trudnoću i porođaj.
Da li vam se dopao post?
Ocijenite - kliknite na zvjezdice!
Potvrdite ocjenu