Αγγειοπολλαπλασιαστική βλάβη του αμφιβληστροειδούς λόγω της ανωριμότητας των δομών του οφθαλμού σε παιδιά που γεννήθηκαν πρόωρα. Η αμφιβληστροειδοπάθεια της προωρότητας χαρακτηρίζεται από διαταραχή της φυσιολογικής αγγειογένεσης και συχνά υποχωρεί αυθόρμητα. Σε άλλες περιπτώσεις συνοδεύεται από θόλωση του υαλοειδούς σώματος, μυωπία, αστιγματισμό, στραβισμό, καταρράκτη, γλαύκωμα, αποκόλληση αμφιβληστροειδούς έλξης. Η αμφιβληστροειδοπάθεια διαγιγνώσκεται κατά την εξέταση ενός πρόωρου μωρού από παιδοοφθαλμίατρο χρησιμοποιώντας οφθαλμοσκόπηση, υπερηχογράφημα οφθαλμού, ηλεκτροαμφιβληστροειδογραφία, οπτικό EP. Η θεραπεία της αμφιβληστροειδοπάθειας των προωρών μπορεί να περιλαμβάνει κρυο- ή λέιζερ πήξη του αμφιβληστροειδούς, υαλοειδεκτομή, σκληροπλαστική.

Γενικές πληροφορίες

Αιτίες αμφιβληστροειδοπάθειας της προωρότητας
Η φυσιολογική αγγειογένεση (ανάπτυξη αγγείων) του αμφιβληστροειδούς στο έμβρυο ξεκινά στις 16 εβδομάδες ανάπτυξης του εμβρύου και τελειώνει στις 40 εβδομάδες κύησης. Έτσι, όσο μικρότερη είναι η ηλικία κύησης του παιδιού, τόσο περισσότερες ζώνες χωρίς αγγεία περιέχονται στον αμφιβληστροειδή του. Τα πιο ευαίσθητα στην εμφάνιση αμφιβληστροειδοπάθειας της προωρότητας είναι τα παιδιά που γεννήθηκαν από πρόωρο τοκετό πριν την 34η εβδομάδα κύησης με σωματικό βάρος μικρότερο από 2000 g.
Η ανάπτυξη των αγγείων του αμφιβληστροειδούς ρυθμίζεται από διάφορους μεσολαβητές - αυξητικούς παράγοντες, από τους οποίους οι πιο σημαντικοί και μελετημένοι είναι ο αγγειακός ενδοθηλιακός αυξητικός παράγοντας, ο αυξητικός παράγοντας ινοβλαστών και ο ινσουλινοειδής παράγοντας. Η απορρύθμιση της φυσιολογικής αγγειογένεσης και η ανάπτυξη αμφιβληστροειδοπάθειας στα πρόωρα βρέφη διευκολύνονται από καταστάσεις που προκαλούν αλλαγές στη μερική πίεση του οξυγόνου και του διοξειδίου του άνθρακα στο αίμα. Το γεγονός είναι ότι οι μεταβολικές διεργασίες στον αμφιβληστροειδή πραγματοποιούνται μέσω της γλυκόλυσης, δηλαδή της διάσπασης της γλυκόζης, η οποία συμβαίνει χωρίς τη συμμετοχή οξυγόνου. Ως εκ τούτου, η μακρά παραμονή ενός παιδιού σε αναπνευστήρα, η οξυγονοθεραπεία, οι διακυμάνσεις στο σχήμα συνταγογράφησης επιφανειοδραστικών ουσιών κ.λπ. συμβάλλουν στην ανάπτυξη αμφιβληστροειδοπάθειας της προωρότητας.
Πρόσθετοι παράγοντες κινδύνου που επηρεάζουν την εμφάνιση αμφιβληστροειδοπάθειας της προωρότητας είναι η εμβρυϊκή υποξία, οι ενδομήτριες λοιμώξεις, το σύνδρομο αναπνευστικής δυσχέρειας, το ενδοκρανιακό τραύμα γέννησης, η σήψη, η αναιμία νεογνών κ.λπ. Κανονικά, η αγγειογένεση του αμφιβληστροειδούς προχωρά στη μήτρα απουσία έκθεσης στο φως.
Η παθογένεση της αμφιβληστροειδοπάθειας της προωρότητας σχετίζεται τόσο με τον εξασθενημένο σχηματισμό νέων αμφιβληστροειδικών αγγείων όσο και με αλλαγές σε ήδη σχηματισμένες αγγειακές οδούς. Με την αμφιβληστροειδοπάθεια της προωρότητας, σταματά ο σχηματισμός αγγείων στις αγγειακές ζώνες της περιφέρειας του αμφιβληστροειδούς και τα νεοσχηματισμένα αγγεία αρχίζουν να αναπτύσσονται στο υαλοειδές σώμα, γεγονός που οδηγεί περαιτέρω σε αιμορραγίες, νεοπλάσματα του νευρογλοιακού ιστού, τάση και έλξη αποκόλληση αμφιβληστροειδούς .
Ταξινόμηση της αμφιβληστροειδοπάθειας των προωρών
Η ταξινόμηση της αμφιβληστροειδοπάθειας της προωρότητας που είναι αποδεκτή στην παγκόσμια πρακτική διακρίνει τις ενεργές και τις οπισθοδρομικές (παλινδρομικές) φάσεις κατά την πορεία της νόσου. Η ενεργός φάση της αμφιβληστροειδοπάθειας της προωρότητας, ανάλογα με τη θέση και τη σοβαρότητα των αγγειακών αλλαγών, χωρίζεται σε 5 στάδια:
- σκηνώνω- ο σχηματισμός μιας γραμμής οριοθέτησης - ένα στενό όριο που χωρίζει το αγγειακό (αγγειακό) τμήμα του αμφιβληστροειδούς από το αγγειακό (αγγειακό).
- ΙΙ στάδιο- σχηματισμός οριοθέτησης υψομετρικής γραμμής στη θέση του - οριοθέτησης προμαχώνας (ράχη). Τα αγγεία αναπτύσσονται στον άξονα και μπορεί να σχηματίσουν μικρές περιοχές νεοαγγείωσης.
- III στάδιο- εμφανίζεται εξωαμφιβληστροειδικός ινοαγγειακός πολλαπλασιασμός στην περιοχή του άξονα. Ο συνδετικός ιστός και τα αιμοφόρα αγγεία αναπτύσσονται πάνω από την επιφάνεια του αμφιβληστροειδούς και διεισδύουν στο υαλοειδές σώμα.
- IV στάδιο- αντιστοιχεί σε μερική αποκόλληση αμφιβληστροειδούς λόγω του μηχανισμού εξιδρωματικής έλξης. Αυτό το στάδιο της αμφιβληστροειδοπάθειας της προωρότητας χωρίζεται σε υποστάδια: IVa - χωρίς αποκόλληση της ωχράς κηλίδας και IVb - με συμμετοχή της ζώνης της ωχράς κηλίδας στην αποκόλληση.
- V στάδιο- ολική αποκόλληση αμφιβληστροειδούς σε σχήμα χοάνης (με στενό, φαρδύ ή κλειστό προφίλ χοάνης).
Στο 70-80% των περιπτώσεων, η αμφιβληστροειδοπάθεια σταδίου Ι και ΙΙ της προωρότητας υποχωρεί αυθόρμητα, αφήνοντας ελάχιστες υπολειμματικές αλλαγές στο βυθό. Το στάδιο III είναι «κατώφλι» και χρησιμεύει ως βάση για την προφυλακτική πήξη του αμφιβληστροειδούς. Τα IV και V στάδια της αμφιβληστροειδοπάθειας της προωρότητας θεωρούνται ως τερματικά λόγω κακής πρόγνωσης σε σχέση με τις οπτικές λειτουργίες.
Στις περισσότερες περιπτώσεις, με την αμφιβληστροειδοπάθεια της προωρότητας, παρατηρείται μια συνεπής, βήμα προς βήμα ανάπτυξη αλλαγών, ωστόσο, είναι δυνατή μια κεραυνοβόλος παραλλαγή («συν» νόσος), που χαρακτηρίζεται από κακοήθη, ταχεία πορεία.
Η διάρκεια του ενεργού σταδίου της αμφιβληστροειδοπάθειας της προωρότητας είναι 3-6 μήνες. Εάν κατά τη διάρκεια αυτού του χρόνου δεν υπήρξε αυθόρμητη παλινδρόμηση των αλλαγών, η φάση της ουλής ξεκινά με την ανάπτυξη υπολειμματικών επιδράσεων. Σε αυτό το στάδιο, το παιδί μπορεί να αναπτύξει μικροφθάλμο, μυωπία, στραβισμό και αμβλυωπία, όψιμη αποκόλληση αμφιβληστροειδούς, ίνωση υαλοειδούς, επιπλεγμένο καταρράκτη, δευτεροπαθές γλαύκωμα, υποατροφία του βολβού του ματιού.
Τα αντικειμενικά οφθαλμολογικά δεδομένα είναι οι μόνες εκδηλώσεις της αμφιβληστροειδοπάθειας της προωρότητας, ιδιαίτερα στην ενεργό φάση της, επομένως, μπορούν ταυτόχρονα να θεωρηθούν ως συμπτώματα της νόσου.
Διάγνωση αμφιβληστροειδοπάθειας προωρότητας
Για την ανίχνευση της αμφιβληστροειδοπάθειας, όλα τα πρόωρα μωρά υποβάλλονται σε εξέταση από παιδοοφθαλμίατρο 3-4 εβδομάδες μετά τη γέννηση. Σε μικρότερη ηλικία, σημάδια αμφιβληστροειδοπάθειας της προωρότητας δεν εμφανίζονται ακόμη, ωστόσο, μια οφθαλμολογική εξέταση μπορεί να αποκαλύψει μια άλλη συγγενή παθολογία του οφθαλμού: γλαύκωμα, καταρράκτη, ραγοειδίτιδα, αμφιβληστροβλάστωμα.
Περαιτέρω τακτικές περιλαμβάνουν τη δυναμική παρατήρηση ενός πρόωρου μωρού από οφθαλμίατρο κάθε 2 εβδομάδες (με ατελή αγγείωση του αμφιβληστροειδούς) ή εβδομαδιαία (στα πρώτα σημάδια αμφιβληστροειδοπάθειας) ή 1 φορά σε 2-3 ημέρες (με νόσο «συν»). Οι εξετάσεις των πρόωρων μωρών πραγματοποιούνται παρουσία νεογνολόγου και αναισθησιολόγου-ανανεωτή.
Η κύρια μέθοδος για την ανίχνευση της αμφιβληστροειδοπάθειας της προωρότητας είναι η έμμεση οφθαλμοσκόπηση, που πραγματοποιείται μετά από προκαταρκτική διαστολή της κόρης (μυδρίαση). Με τη βοήθεια του υπερήχου του ματιού, ανιχνεύονται επιπλέον εξωαμφιβληστροειδικά σημεία αμφιβληστροειδοπάθειας της προωρότητας στα στάδια III-IV. Για το σκοπό της διαφορικής διάγνωσης της αμφιβληστροειδοπάθειας της προωρότητας και της παθολογίας του ΟΝ (ανωμαλίες στην ανάπτυξη ή ατροφία του οπτικού νεύρου), πραγματοποιείται μελέτη οπτικών ΕΠ, ηλεκτροαμφιβληστροειδογραφία για ένα παιδί. Για να αποκλειστεί το ρετινοβλάστωμα, το υπερηχογράφημα και η διαφανοσκόπηση είναι ενημερωτικά.
Για την εκτίμηση του βαθμού αποκόλλησης αμφιβληστροειδούς προτείνεται η χρήση οπτικής τομογραφίας συνοχής.
Θεραπεία της αμφιβληστροειδοπάθειας των προωρών
Στο στάδιο Ι-ΙΙ της αμφιβληστροειδοπάθειας των προωρών, δεν ενδείκνυται θεραπεία. Στο στάδιο ΙΙΙ, για να αποτραπεί η εξέλιξη της αμφιβληστροειδοπάθειας της προωρότητας στα τελικά στάδια, γίνεται προφυλακτική πήξη με λέιζερ ή κρυοπηξία της αγγειακής ζώνης του αμφιβληστροειδούς (όχι αργότερα από 72 ώρες από τη στιγμή που ανιχνεύεται εξωαμφιβληστροειδικός πολλαπλασιασμός).
Η αποτελεσματικότητα της προφυλακτικής θεραπείας πήξης για την αμφιβληστροειδοπάθεια των προωρών είναι 60-98%. Οι τοπικές επιπλοκές των χειρουργικών επεμβάσεων περιλαμβάνουν
Η περίοδος της γέννησης ενός παιδιού είναι μια σημαντική περίοδος στη ζωή κάθε γυναίκας. Το σώμα του μελλοντικού ατόμου σχηματίζεται, αλλά μερικές φορές η παραμονή του εμβρύου στη μήτρα της μητέρας χαρακτηρίζεται από διάφορες δυσκολίες, οι συνέπειες των οποίων ανακαλύπτονται αργότερα. Αυτά τα προβλήματα περιλαμβάνουν την αμφιβληστροειδοπάθεια, η οποία είναι κοινή στα πρόωρα μωρά. Πώς να αποτρέψετε την εμφάνιση παθολογίας και να την αντιμετωπίσετε, εάν η διαταραχή έχει ήδη εντοπιστεί;
Τι είναι η αμφιβληστροειδοπάθεια στα πρόωρα μωρά
Η αμφιβληστροειδοπάθεια είναι μια παθολογική κατάσταση κατά την οποία διαταράσσεται η ανάπτυξη του αμφιβληστροειδούς του ματιού.. Όσο το έμβρυο βρίσκεται στη μήτρα, τίποτα δεν απειλεί την κατάστασή του. Ο πρόωρος τοκετός οδηγεί στη διακοπή του σχηματισμού του σώματος, επομένως ορισμένα όργανα δεν έχουν αναπτυχθεί πλήρως. Ως αποτέλεσμα, δεν υπάρχουν αγγεία στους βολβούς των ματιών του μωρού, κάτι που μπορεί να οδηγήσει σε περαιτέρω απώλεια όρασης λόγω αποκόλλησης του αμφιβληστροειδούς.
Η αμφιβληστροειδοπάθεια σε πρόωρα μωρά σχετίζεται με παραβίαση του σχηματισμού αιμοφόρων αγγείων στον βολβό του ματιού
Το σώμα του παιδιού επιδιώκει να αντισταθμίσει αυτή την ανεπάρκεια ενεργοποιώντας μηχανισμούς ανάρρωσης. Ωστόσο, λόγω της αδυναμίας των νεοσχηματισθέντων αγγείων, η πιθανότητα ρήξης τους είναι μεγάλη, γεγονός που αυξάνει τον κίνδυνο αιμορραγιών και άλλων επιπλοκών.
Αυτό είναι ενδιαφέρον! Τα αγγεία του αμφιβληστροειδούς αρχίζουν να σχηματίζονται στις 15-16 εβδομάδες κύησης και η ανάπτυξη τελειώνει στις 36-40 εβδομάδες.
Σύμφωνα με στατιστικά στοιχεία, περίπου το 20% των παιδιών που γεννιούνται πρόωρα έχουν αμφιβληστροειδοπάθεια. Μια σοβαρή μορφή παθολογίας εντοπίζεται στο 8% των περιπτώσεων.
Βίντεο σχετικά με την ανάπτυξη της αμφιβληστροειδοπάθειας
Ταξινόμηση της παθολογίας
Υπάρχουν 2 μορφές αμφιβληστροειδοπάθειας - ενεργός και ουροειδής. Στην πρώτη περίπτωση, η δυνατότητα αυτοθεραπείας παραμένει, εάν το μωρό αναπτυχθεί σωστά, του παρέχεται η απαραίτητη φροντίδα και ο αμφιβληστροειδής συνεχίζει να σχηματίζεται. Στην περίπτωση της κυκλικής μορφής, η πρόγνωση δεν είναι πάντα ευνοϊκή - δεν μπορεί κανείς να κάνει χωρίς χειρουργική επέμβαση.
Η παθολογία χαρακτηρίζεται από 5 στάδια ανάπτυξης:
- Ενεργή μορφή:
- Στάδιο 1 - εμφανίζεται μια διαχωριστική γραμμή (οριοθέτηση), η οποία βρίσκεται μεταξύ του ώριμου αμφιβληστροειδούς και της περιοχής χωρίς αγγεία.
- Στάδιο 2 - η διαχωριστική γραμμή αρχίζει να πυκνώνει και γίνεται τραχιά. Σχηματίζεται μια κορυφογραμμή που υψώνεται πάνω από τον αμφιβληστροειδή.
- Στάδιο 3 - σχηματίζονται νέα αγγεία που φυτρώνουν στο κέντρο του ματιού. Στην κανονική ανάπτυξη, αυτό δεν συμβαίνει.
- Σχήμα ουλής:
- Στάδιο 4 - η αρχή της αποκόλλησης του αμφιβληστροειδούς. Το υαλοειδές σώμα αλλάζει, με αποτέλεσμα να γίνεται αδιαφανές, να μεταμορφώνεται σε ουλή.
- Στάδιο 5 - πλήρης αποκόλληση του αμφιβληστροειδούς. Η κόρη διαστέλλεται, η οποία αποκτά μια γκριζωπή απόχρωση.
Με μια τυπική ανάπτυξη αμφιβληστροειδοπάθειας, η νόσος περνά διαδοχικά από 5 στάδια
Επιπλέον, κάθε τέταρτο παιδί με αμφιβληστροειδοπάθεια αναπτύσσει μια κακοήθη μορφή παθολογίας. Αντιπροσωπεύεται από ταχεία ανάπτυξη και η διαίρεση σε στάδια εκφράζεται ασθενώς.Οι ακόλουθοι τύποι είναι χαρακτηριστικά μιας άτυπης μορφής:
- οπίσθια επιθετική μορφή - μια παθολογία με ταχεία ανάπτυξη, αποτελεί τον μεγαλύτερο κίνδυνο για το παιδί. Η αμφιβληστροειδοπάθεια σε αυτή την περίπτωση σχετίζεται με την εξάπλωση των αγγείων πριν την εμφάνιση της διαχωριστικής γραμμής. Εμφανίζεται στο 15-30% των περιπτώσεων, ενώ η αποτελεσματικότητα της θεραπείας είναι 50%.
- προ-"συν ασθένεια" - μια οριακή κατάσταση μεταξύ αναπτυγμένων αγγείων και παθολογικών αλλαγών χαρακτηριστικών της "συν-ασθένειας". Παρουσιάζεται από αυξημένη αγγειακή δραστηριότητα.
- "συν ασθένεια" - μια επιταχυνόμενη μορφή με ταχεία πορεία της ενεργού φάσης, που καταλήγει σε αποκόλληση αμφιβληστροειδούς και άλλες επιπλοκές.
Σημείωση! Με μια τυπική ανάπτυξη αμφιβληστροειδοπάθειας, οι πρώτες αλλαγές είναι αισθητές ένα μήνα μετά τη γέννηση. Τα συμπτώματα εμφανίζονται σταδιακά: η νόσος φτάνει στο στάδιο 3 μετά από 4 μήνες και η εμφάνιση της ουρικής μορφής εμφανίζεται σε 1 έτος.
Αιτίες και παράγοντες κινδύνου
Για πολύ καιρό, οι ειδικοί πίστευαν ότι η αιτία της αμφιβληστροειδοπάθειας της προωρότητας σχετίζεται με την παραμονή του μωρού σε θερμοκοιτίδα - μια ειδική συσκευή για το θηλασμό ενός παιδιού. Σε αυτό το στάδιο, το μωρό τροφοδοτείται με οξυγόνο, η συγκέντρωση του οποίου φτάνει σε υψηλές τιμές. Εξαιτίας αυτού, οι μεταβολικές διεργασίες στον αμφιβληστροειδή διαταράσσονται, οπότε αντικαθίσταται από συνδετικό και ουλώδη ιστό. Οι επίσημες στατιστικές έβαλαν λάδι στη φωτιά: ο μεγαλύτερος αριθμός παιδιών με αμφιβληστροειδοπάθεια εμφανίζεται σε χώρες με ανεπτυγμένη ιατρική.
Μέχρι σήμερα έχει αποκαλυφθεί ότι η παραμονή του μωρού στη θερμοκοιτίδα και η υψηλή συγκέντρωση οξυγόνου δεν είναι οι μοναδικοί λόγοι για τη δημιουργία παθολογίας. Η ανάπτυξη των οργάνων όρασης του παιδιού επηρεάζεται επίσης από:
- γενετική προδιάθεση;
- κακές συνήθειες της μητέρας κατά τη διάρκεια της κύησης.
- έκθεση στο ηλιακό φως και τον εξωτερικό φωτισμό στον μη σχηματισμένο αμφιβληστροειδή ενός νεογνού.
Οι παράγοντες κινδύνου είναι:
- παρατεταμένη παραμονή στη θερμοκοιτίδα - περισσότερες από 3 ημέρες.
- σωματικό βάρος μικρότερο από 1400 g.
- επιπλοκές κατά τον τοκετό: τραύμα, εγκεφαλική αιμορραγία, ασφυξία και υποξία.
- λοιμώξεις που μεταφέρονται από τη μητέρα κατά τη διάρκεια της εγκυμοσύνης·
- γέννηση στις 26-28 εβδομάδες.
- παθολογία των αγγείων του κεφαλιού, καθώς και του αναπνευστικού, του νευρικού και του κυκλοφορικού συστήματος.
Η παρατεταμένη παραμονή ενός παιδιού σε θερμοκοιτίδα είναι μία από τις αιτίες της αμφιβληστροειδοπάθειας.
Συμπτώματα παθολογίας
Τα σημάδια που υποδεικνύουν αμφιβληστροειδοπάθεια είναι δύσκολο να εντοπιστούν έγκαιρα. Αυτό οφείλεται στο γεγονός ότι τα συμπτώματα της παθολογίας σπάνια εμφανίζονται αμέσως μετά τη γέννηση του μωρού, επομένως, τα παιδιά που γεννήθηκαν νωρίτερα από το χρονοδιάγραμμα πρέπει να εξετάζονται από οφθαλμίατρο.
Τα πρώτα σημάδια αμφιβληστροειδοπάθειας
Παρά τις δυσκολίες στην ανίχνευση συμπτωμάτων, εξακολουθούν να υπάρχουν περίεργα σήματα με τα οποία μπορείτε να προσδιορίσετε την ανάγκη να επισκεφτείτε έναν γιατρό. Τα πρώτα σημάδια ανησυχίας είναι:
- το μωρό παρατηρεί αντικείμενα με το ένα μάτι.
- βρήκε στραβισμό, ο οποίος προηγουμένως απουσίαζε.
- Το κλείσιμο ενός ματιού δεν προκαλεί ανησυχία, αλλά αν κλείσετε με δύναμη το δεύτερο, τότε το μωρό αρχίζει να ανεβαίνει.
- το μωρό δεν παρατηρεί μακρινά αντικείμενα και δεν τους δίνει προσοχή.
- το παιδί φέρνει παιχνίδια και άλλα αντικείμενα κοντά στα μάτια.
- το αναβοσβήσιμο πραγματοποιείται από το ένα μάτι (μπορεί να παρατηρηθεί συνεχώς).
Συμπτώματα κατά στάδια ανάπτυξης της νόσου - πίνακας
| στάδια | Συμπτώματα |
| 1 |
|
| 2 |
|
| 3 |
|
| 4 |
|
| 5 |
|
Διάγνωση παθολογίας
Για να εντοπίσετε τη διαταραχή, θα πρέπει να επισκεφτείτε έναν οφθαλμίατρο.Κατά τη διάρκεια της εξέτασης χρησιμοποιείται το φάρμακο Ατροπίνη, με στόχο τη διαστολή της κόρης. Για τη διόρθωση των βλεφάρων χρησιμοποιούνται παιδικοί διαστολείς, οι οποίοι καθιστούν τη διάγνωση βολική και ασφαλή τόσο για τον γιατρό όσο και για το παιδί. Μετά τις πραγματοποιηθείσες ενέργειες, χρησιμοποιείται μια διόφθαλμη οφθαλμοσκοπική συσκευή, η οποία βοηθά στην καταγραφή παθολογικών αλλαγών.
Σημείωση! Συνιστάται η διεξαγωγή εξέτασης όταν το παιδί φτάσει στην ηλικία των 3-4 εβδομάδων, όταν εμφανίζονται οι πρώτες αισθητές αλλαγές στην τυπική μορφή αμφιβληστροειδοπάθειας, αλλά υπάρχει μια εξαίρεση - ένας άτυπος τύπος παθολογίας, τα συμπτώματα της οποίας μπορεί να εμφανιστούν γρηγορότερα.
Εκτός από την κατονομαζόμενη μέθοδο έρευνας, μπορούν να χρησιμοποιηθούν και άλλες μέθοδοι:
- διαγνωστικά με υπερήχους - συνταγογραφείται για εκτεταμένες αιμορραγίες ή θόλωση του υαλοειδούς γυαλιού, καθώς αυτοί οι παράγοντες παρεμβαίνουν στην εξέταση χρησιμοποιώντας άλλα μέσα.
- ψηφιακή αμφιβληστροειδοσκόπηση - μελέτη της κατάστασης των αγγείων του ματιού.
- ηλεκτροαμφιβληστροειδογραφία - αξιολόγηση της λειτουργικής κατάστασης του αμφιβληστροειδούς.
- οπτική τομογραφία συνοχής - εξέταση των μεμβρανών των ματιών.
Συνιστάται η επίσκεψη σε γιατρό κάθε 2 εβδομάδες, κάτι που θα επιτρέψει την έγκαιρη ανίχνευση ανεπιθύμητων αλλαγών.Εάν έχει διαγνωστεί αμφιβληστροειδοπάθεια, τότε η συχνότητα των μελετών θα εξαρτηθεί από τον τύπο της παθολογίας και την κατάσταση του ασθενούς:
- ενεργή μορφή - κάθε εβδομάδα.
- οπίσθια επιθετική μορφή και "συν ασθένεια" - κάθε 3 ημέρες.
- υποχώρηση της νόσου - μία φορά κάθε 6-12 μήνες έως ότου το παιδί φτάσει στην ηλικία των 18 ετών (για να αποκλειστούν οι επιπλοκές).
- υποτροπές της νόσου - μία φορά το χρόνο.
Η συχνότητα διάγνωσης της αμφιβληστροειδοπάθειας εξαρτάται από τη μορφή και το στάδιο της νόσου.
Θεραπεία της αμφιβληστροειδοπάθειας των προωρών
Επί του παρόντος, δεν υπάρχει ενιαία προσέγγιση για τη θεραπεία της αμφιβληστροειδοπάθειας των προωρών, καθώς αυτή η διαδικασία εξαρτάται από πολλές συνθήκες. Ορισμένοι γιατροί προτείνουν ότι η χειρουργική επέμβαση είναι απαραίτητη στο στάδιο 3 και στα αρχικά στάδια απαιτείται παρακολούθηση και συντηρητική θεραπεία. Οι αντίπαλοί τους επιμένουν σε μια πρώιμη παρέμβαση του χειρουργού με σκοπό την πρόληψη - στο 2, ή ακόμα και στο 1 στάδιο.
Ωστόσο, η πρώτη άποψη υπερισχύει. Το γεγονός είναι ότι στις αρχικές φάσεις της ανάπτυξης της αμφιβληστροειδοπάθειας υπάρχει μεγάλη πιθανότητα υποχώρησης της παθολογίας, είναι απαραίτητο μόνο να ελεγχθεί η κατάσταση του παιδιού. Επομένως, η χρήση χειρουργικής μεθόδου θεραπείας συνιστάται σε 3 και επόμενα στάδια, όταν η διαδικασία της αντίστροφης ανάπτυξης είναι απίθανη.
Συντηρητική θεραπεία
Μια συντηρητική τεχνική είναι κατάλληλη για τη θεραπεία των πρώιμων (1-2) σταδίων της αμφιβληστροειδοπάθειας. Για τη διατήρηση της υγείας του παιδιού, χρησιμοποιούνται οι ακόλουθες ομάδες φαρμάκων:
- Ορμονικές σταγόνες (Maxidex, Prenacid, Dexamethasone). Χρησιμοποιείται για την ενεργοποίηση της παθολογικής διαδικασίας.
- Αντιοξειδωτικά (ασκορβικό οξύ, Emoksipin). Χρησιμοποιούνται για την προστασία των τοιχωμάτων των αγγείων του ματιού από τις αρνητικές επιπτώσεις του οξυγόνου.
- Αγγειοπροστατευτικά (Dicinon, Etamzilat). Συνταγογραφούνται για την ενίσχυση των αιμοφόρων αγγείων, αποτρέποντας τις αιμορραγίες στο υαλοειδές σώμα και στον αμφιβληστροειδή.
Σημείωση! Η χρήση της φαρμακευτικής θεραπείας περιπλέκεται από την ηλικία των ασθενών, καθώς είναι δύσκολο να επιλέξετε τη σωστή δόση του φαρμάκου για τη θεραπεία ενός μικρού παιδιού, επομένως η ανεξάρτητη χρήση τέτοιων φαρμάκων χωρίς την άδεια του γιατρού δεν επιτρέπεται!
Κατά τη διάρκεια της συντηρητικής θεραπείας, χρησιμοποιούνται επίσης σκευάσματα που περιέχουν βιταμίνη Ε. Αν και οι ειδικοί δεν έχουν προσδιορίσει την αποτελεσματικότητά της στην πρόληψη της παθολογίας, η χρήση τέτοιων παραγόντων μπορεί να δικαιολογείται, καθώς συμβάλλουν στη μείωση της σοβαρότητας της νόσου. Επιπλέον, τα φάρμακα με βιταμίνη Ε έχουν αντιοξειδωτική ιδιότητα, η οποία, σε συνδυασμό με άλλα φάρμακα, θα επιτύχει θετικό αποτέλεσμα. Ένα παράδειγμα τέτοιου παράγοντα είναι η οξική άλφα-τοκοφερόλη.
Κατά τη διάρκεια της περιόδου υποχώρησης της παθολογίας ή κατά την ανάκαμψη από αμφιβληστροειδοπάθεια, μπορεί να συνταγογραφηθεί φυσιοθεραπεία. Σε αυτή την περίπτωση, χρησιμοποιούνται οι ακόλουθες μέθοδοι:
- μαγνητική διέγερση - βελτιώνει τη διαδικασία ανάκτησης.
- ηλεκτροφόρηση με αντιοξειδωτικά - αυξάνει τον βαθμό διείσδυσης αυτών των φαρμάκων.
- ηλεκτρική διέγερση - ομαλοποιεί τη μεταβολική διαδικασία και βελτιώνει την παροχή αίματος στον βολβό του ματιού.
Μια πρόσθετη μέθοδος θεραπείας είναι το μασάζ, το οποίο επίσης συνταγογραφείται μετά την υποχώρηση της αμφιβληστροειδοπάθειας. Η διαδικασία πραγματοποιείται 10-15 λεπτά την ημέρα. Η παρουσιαζόμενη τεχνική συνταγογραφείται από παιδίατρο και μόνο με την άδεια οφθαλμίατρου.
Συλλογή φωτογραφιών με φάρμακα για τη θεραπεία της αμφιβληστροειδοπάθειας
 Το Dicynon είναι ένα αγγειοπροστατευτικό που έχει θετική επίδραση στα αιμοφόρα αγγεία
Το Dicynon είναι ένα αγγειοπροστατευτικό που έχει θετική επίδραση στα αιμοφόρα αγγεία  Maxidex - ένα κορτικοστεροειδές φάρμακο που βοηθά στην αντιμετώπιση της παθολογικής διαδικασίας
Maxidex - ένα κορτικοστεροειδές φάρμακο που βοηθά στην αντιμετώπιση της παθολογικής διαδικασίας  Το Prenacid εξαλείφει τη φλεγμονώδη διαδικασία
Το Prenacid εξαλείφει τη φλεγμονώδη διαδικασία  Η Emoxipin προστατεύει τα τοιχώματα των αιμοφόρων αγγείων από τις βλαβερές συνέπειες του οξυγόνου
Η Emoxipin προστατεύει τα τοιχώματα των αιμοφόρων αγγείων από τις βλαβερές συνέπειες του οξυγόνου  Το Etamzilat προλαμβάνει τις αιμορραγίες του αμφιβληστροειδούς
Το Etamzilat προλαμβάνει τις αιμορραγίες του αμφιβληστροειδούς  Δεξαμεθαζόνη - ορμονικές οφθαλμικές σταγόνες
Δεξαμεθαζόνη - ορμονικές οφθαλμικές σταγόνες
Χειρουργική επέμβαση
Αφού η παθολογία φτάσει στο στάδιο 3, τίθεται το ερώτημα του διορισμού χειρουργικής επέμβασης. Σε αυτή την περίπτωση, οι γιατροί μπορούν να χρησιμοποιήσουν τις ακόλουθες μεθόδους επέμβασης:
- κρυοχειρουργική πήξη - η χρήση υγρού αζώτου σε εκείνα τα μέρη του αμφιβληστροειδούς στα οποία δεν έχουν εμφανιστεί ακόμη αγγεία. Ως αποτέλεσμα, ο ουλώδης ιστός παύει να σχηματίζεται, η αμφιβληστροειδοπάθεια αρχίζει να υποχωρεί.
- πήξη με λέιζερ - η δημιουργία ουλής σε προβληματική περιοχή του αμφιβληστροειδούς, η οποία γίνεται εμπόδιο στην ανάπτυξη των αιμοφόρων αγγείων. Αυτή η τεχνική είναι προτιμότερη από την κρυοχειρουργική πήξη, καθώς η χρήση λέιζερ είναι λιγότερο επικίνδυνη και σπάνια συνοδεύεται από παρενέργειες.
- κυκλική σφράγιση του σκληρού χιτώνα - η χρήση του λεγόμενου εμπλάστρου στη θέση αποκόλλησης του αμφιβληστροειδούς, μετά την οποία ο αμφιβληστροειδής τραβιέται σε αυτήν την περιοχή.
- μεταβλητή υαλοειδεκτομή - εκτομή του υαλοειδούς σώματος που έχει αλλοιωθεί από παθολογία και ουλές που έχουν εμφανιστεί στην επιφάνεια του αμφιβληστροειδούς. Αυτό σας επιτρέπει να επιτύχετε εξασθένηση του βαθμού έντασης και ατελούς αποκόλλησης - βοηθά στη μερική διατήρηση της όρασης. Εάν η αποκόλληση ήταν πλήρης, τότε η πιθανότητα ευνοϊκής έκβασης είναι πολύ μικρή.
Η φωτοπηξία με λέιζερ βοηθά στην πρόληψη του αγγειακού πολλαπλασιασμού
Προβλέψεις θεραπείας
Στο 80% των περιπτώσεων ανάπτυξης αμφιβληστροειδοπάθειας σταδίου 1-2, η ασθένεια υποχωρεί με επιτυχία από μόνη της. Κατά τη διάρκεια αυτής της περιόδου, αρκεί να διατηρείτε την κατάσταση υπό έλεγχο επισκεπτόμενοι τακτικά έναν γιατρό για διάγνωση.
Μεγάλη πιθανότητα ανάκαμψης παραμένει στο 3ο στάδιο ανάπτυξης της παθολογίας, όπου μπορεί να χρησιμοποιηθεί επιτυχώς η λέιζερ ή η κρυοχειρουργική πήξη. Η αποτελεσματικότητα αυτών των μεθόδων εξαρτάται από το χρόνο της παρέμβασης: εάν η επέμβαση γίνει εντός 2 ημερών από την ανίχνευση της αμφιβληστροειδοπάθειας, τότε η πιθανότητα ευνοϊκής έκβασης φτάνει το 50-80%.
Φτάνοντας στο στάδιο 4, χρησιμοποιείται σκληροπλαστική και εάν η παρέμβαση ολοκληρωθεί επιτυχώς, η όραση του μωρού βελτιώνεται αισθητά. Εάν η μέθοδος δεν βοήθησε, τότε παραμένει η υαλοειδεκτομή, η αποτελεσματικότητα της οποίας εξαρτάται και από τον χρόνο της επέμβασης: όσο νωρίτερα γίνει η επέμβαση, τόσο περισσότερες πιθανότητες έχει το παιδί να σώσει την όρασή του.
Σημείωση! Η χειρουργική επέμβαση είναι πιο αποτελεσματική τον πρώτο χρόνο της ζωής του μωρού.
Στο στάδιο 5, υπάρχουν σημαντικές αλλαγές, οπότε μετά την επιτυχή ολοκλήρωση της θεραπείας, το παιδί θα μπορεί να πλοηγείται στο διάστημα και να ακολουθεί αντικείμενα που βρίσκονται σε πολύ κοντινή απόσταση, αλλά τίποτα περισσότερο.
Συνέπειες και επιπλοκές
Ακόμη και μετά την επιτυχή ολοκλήρωση της επέμβασης, η πιθανότητα επιπλοκών παραμένει. Ο κίνδυνος αρνητικών επιπτώσεων είναι ιδιαίτερα υψηλός με καθυστερημένη θεραπεία ή μετά από σοβαρή πορεία αμφιβληστροειδοπάθειας. Αυτές οι συνέπειες μπορεί να είναι:
- γλαυκώμα;
- δυστροφία των ματιών?
- στραβισμός;
- καταρράκτης;
- απορρόφηση αμφιβληστροειδούς?
- μυοπάθεια (μυωπία);
- αμβλυωπία - οπτική βλάβη που δεν μπορεί να διορθωθεί με φακούς και γυαλιά.
- αστιγματισμός.
Το γλαύκωμα είναι μια από τις συνέπειες της καθυστερημένης ή λανθασμένης θεραπείας της αμφιβληστροειδοπάθειας.
Επομένως, μετά τη θεραπεία, το παιδί θα πρέπει να βρίσκεται υπό την επίβλεψη ειδικών που θα διεξάγουν τακτικά διαγνωστικά.
Σημείωση! Ο λόγος για την αίτηση εγγραφής αναπηρίας είναι η ασυμφωνία μεταξύ της οπτικής οξύτητας του μωρού και των καθιερωμένων προτύπων, ειδικά μετά τα μέτρα θεραπείας που ελήφθησαν.
Προληπτικές ενέργειες
Τα προληπτικά μέτρα είναι παρόμοια με εκείνα που λαμβάνονται για την πρόληψη της ανάπτυξης άλλων παθολογικών διεργασιών. Απαραίτητη:
- επισκέπτεστε τακτικά έναν γιατρό για να παρακολουθείτε την κατάσταση του μωρού.
- οδηγήστε έναν υγιεινό τρόπο ζωής, κάτι που ισχύει ιδιαίτερα για τη μέλλουσα μητέρα.
- αποφύγετε κατά τη διάρκεια της εγκυμοσύνης φορτία και στρες που μπορεί να προκαλέσουν πρόωρο τοκετό.
Είναι σημαντικό! Εάν, μετά τη γέννηση ενός παιδιού, υπάρχει ανάγκη χρήσης οξυγονοθεραπείας, τότε η εκδήλωση πραγματοποιείται με τον υποχρεωτικό έλεγχο του βαθμού κορεσμού οξυγόνου - δεν επιτρέπεται η υπέρβαση των επιτρεπόμενων τιμών συγκέντρωσης .
Η υγεία του παιδιού είναι στα χέρια των γονιών του, επομένως δεν πρέπει να αφήσουμε την κατάσταση να επιδεινωθεί όταν πρόκειται για το πιο ακριβό. Όταν εμφανιστούν τα πρώτα συμπτώματα, αναζητούν αμέσως βοήθεια από γιατρό, γιατί η αναμονή για την εμφάνιση σοβαρών σημείων είναι ένα επικίνδυνο γεγονός.
27-03-2012, 06:28
Περιγραφή
Όταν διαταραχθεί η φυσιολογική αγγείωση του αμφιβληστροειδούς, ένα πρόωρο μωρό αναπτύσσει αγγειοπολλαπλασιαστική αμφιβληστροειδοπάθεια (αμφιβληστροειδοπάθεια της προωρότητας). Η κλινική εικόνα της νόσου ποικίλλει και εξαρτάται από τη θέση, την έκταση και το στάδιο της διαδικασίας.
Οπισθορεντική ινοπλασία (η παλιά ονομασία, που ισχύει μόνο για τα τερματικά στάδια της αμφιβληστροειδοπάθειας, στα οποία ανιχνεύεται χονδροειδής ινοαγγειακός ιστός πίσω από τον φακό, στενά συνδεδεμένος με αποκολλημένο αμφιβληστροειδή).
H35.1 Προαμφιβληστροειδοπάθεια.
Η αμφιβληστροειδοπάθεια της προωρότητας εμφανίζεται αποκλειστικά σε πρόωρα βρέφη και η συχνότητά της στον πληθυσμό ποικίλλει. Όσο λιγότερο ώριμο είναι το παιδί τη στιγμή της γέννησης, τόσο πιο συχνά εμφανίζεται η νόσος, φτάνοντας το 88-95% σε παιδιά με βάρος από 500 έως 1000 g (Εικ. 31-1).

- Η συχνότητα και η σοβαρότητα της αμφιβληστροειδοπάθειας σε μεμονωμένες χώρες, περιοχές και πόλεις εξαρτάται όχι μόνο από τον αριθμό των πολύ πρόωρων μωρών που επιβιώνουν, αλλά και από τις συνθήκες της νοσηλευτικής και σωματικής τους επιβάρυνσης. Από αυτή την άποψη, τα δεδομένα για τη συχνότητά του σε διάφορες κατηγορίες πρόωρων βρεφών ποικίλλουν ευρέως. Ειδικότερα, στην ομάδα κινδύνου η νόσος αναπτύσσεται στο 25-37,4% των περιπτώσεων. Ταυτόχρονα, σοβαρές μορφές με σημαντική οπτική αναπηρία εμφανίζονται στο 17-50% των ασθενών.
- Η συχνότητα της αμφιβληστροειδοπάθειας και των σοβαρών μορφών της είναι υψηλότερη στις ανεπτυγμένες χώρες, όπου, χάρη στη βελτίωση των συνθηκών νοσηλείας, επιβιώνει μεγάλος αριθμός πολύ πρόωρων και προηγουμένως μη βιώσιμων βρεφών. Σε αυτές τις χώρες, η αμφιβληστροειδοπάθεια κατέχει ηγετική θέση μεταξύ των αιτιών τύφλωσης στα παιδιά και η συχνότητα φτάνει το 75%.
Η πρόληψη της νόσου συνίσταται πρωτίστως στην πρόληψη της προωρότητας και στη βελτίωση των συνθηκών θηλασμού της προωρότητας στα παιδιά. Αυτό οφείλεται στο γεγονός ότι, εκτός από τον βαθμό ανωριμότητας του παιδιού κατά τη στιγμή του πρόωρου τοκετού, η ανάπτυξη της αμφιβληστροειδοπάθειας και η σοβαρότητά της επηρεάζεται από ένα σύμπλεγμα παραγόντων που ονομάζονται παράγοντες κινδύνου.
Παράγοντες κινδύνουυποδιαιρείται σε ενδογενή και εξωγενή.
- ΕνδογενήςΟι παράγοντες κινδύνου αντικατοπτρίζουν την κατάσταση του παιδιού, την ομοιόστασή του (σύνδρομο αναπνευστικής δυσχέρειας, καρδιακές ανωμαλίες, μεταυποξικές διαταραχές του κεντρικού νευρικού συστήματος, συνυπάρχουσες λοιμώξεις, υπεργλυκαιμία κ.λπ.).
- εξωγενήςπαράγοντες κινδύνου: η φύση και οι συνθήκες θηλασμού - η διάρκεια της παραμονής του παιδιού σε τεχνητό αερισμό των πνευμόνων, η φύση της οξυγονοθεραπείας (απότομη ακύρωση ή/και σημαντικές διακυμάνσεις στο σχήμα της χρήσης επιφανειοδραστικών, επαρκής διόρθωση διαταραχών υπεροξείδωσης λιπιδίων, και τα λοιπά.
Εκτός από την πρόληψη, συμπεριλαμβανομένης της διόρθωσης των παραπάνω παραγόντων, υπάρχει πρόληψη της εξέλιξης της νόσου στα τελικά στάδια, η οποία συνίσταται στη χρήση διαφόρων μεθόδων πήξης του αγγειακού αμφιβληστροειδούς και στην έκθεση σε φάρμακα.
Για την ανίχνευση της αμφιβληστροειδοπάθειας, είναι απαραίτητο να οργανωθούν προληπτικές εξετάσεις όλων των πρόωρων βρεφών που διατρέχουν κίνδυνο. Λαμβάνοντας υπόψη ότι σε παιδιά του ίδιου βαθμού προωρότητας, ο κίνδυνος ανάπτυξής της ποικίλλει και εξαρτάται από ένα σύνολο παραγόντων, τα κριτήρια επιλογής παιδιών για εξέταση σε διαφορετικές χώρες και περιοχές ποικίλλουν. Σε σχέση με τις μέσες συνθήκες της χώρας μας, όλα τα πρόωρα μωρά με σωματικό βάρος μικρότερο από 1500 g κατά τη γέννηση και μικρότερη από 32 εβδομάδες κύησης, καθώς και τα πιο ώριμα παιδιά (33-35 εβδομάδες, βάρος > 1500 g) είναι υπόκεινται σε εξέταση παρουσία μολυσματικών και φλεγμονωδών ασθενειών, υποξικών-αιμορραγικών βλαβών του κεντρικού νευρικού συστήματος, αναπνευστικών διαταραχών και άλλων παραγόντων κινδύνου για αυτήν την ασθένεια.
- Η αρχική εξέταση πρέπει να πραγματοποιείται ξεκινώντας από 4-8 εβδομάδες μετά τη γέννηση του παιδιού (ο χρόνος έναρξης της νόσου είναι 32-34 εβδομάδες μετά τη σύλληψη).
- Οι τακτικές παρακολούθησης εξαρτώνται από τα αποτελέσματα της αρχικής εξέτασης: σε περίπτωση απουσίας σημείων αμφιβληστροειδοπάθειας και παρουσίας μόνο αναγγειακών ζωνών, θα πρέπει να γίνει εξέταση παρακολούθησης μετά από 2 εβδομάδες και το παιδί θα πρέπει να παρακολουθείται μέχρι την ολοκλήρωση της αγγείωση του αμφιβληστροειδούς ή το τέλος της περιόδου κινδύνου εμφάνισης της νόσου (έως και 16 εβδομάδες μετά τη γέννηση).
- Εάν ανιχνευθούν στάδια I-II (βλ. παρακάτω), η εξέταση πρέπει να πραγματοποιείται εβδομαδιαία και εάν υπάρχει υποψία κακοήθους πορείας (αμφιβληστροειδοπάθεια προωρότητας στη ζώνη I, κεραυνοβόλος μορφή, «συν» νόσος) κάθε 2-3 ημέρες.
Η πορεία της αμφιβληστροειδοπάθειας των προωρών διακρίνεται σε ενεργή και οπισθοδρομική (κιτρική) φάση.
Η ενεργός φάση είναι η περίοδος αυξανόμενου παθολογικού αγγειοπολλαπλασιασμού του αμφιβληστροειδούς. Σύμφωνα με τη διεθνή ταξινόμηση (1984), χωρίζεται σε στάδια της διαδικασίας, τον εντοπισμό και την έκτασή της.
στάδια
- Στάδιο 0 με την παρουσία μη αγγειακών ζωνών του αμφιβληστροειδούς, υπάρχει πιθανότητα ανάπτυξης της νόσου.
- Στάδιο Ι - "γραμμή οριοθέτησης" στο όριο του αγγειακού και του αγγειακού αμφιβληστροειδούς.
- Στάδιο II - "άξονας ή κορυφογραμμή" στη θέση της γραμμής οριοθέτησης.
Τα στάδια I και II της ενεργού αμφιβληστροειδοπάθειας της προωρότητας αντικατοπτρίζουν τον εντοπισμό της παθολογικής διαδικασίας ενδοαμφιβληστροειδικά. Οι αλλαγές σε αυτά τα στάδια μπορούν να υποχωρήσουν αυθόρμητα χωρίς έντονες υπολειπόμενες αλλαγές.
- Στάδιο III - εξωαμφιβληστροειδικός ινοαγγειακός πολλαπλασιασμός που προέρχεται από την περιοχή του άξονα και εκτείνεται στο ST.
- Στάδιο IV - μερική αποκόλληση αμφιβληστροειδούς εξιδρωματικής έλξης. Αυτό το στάδιο χωρίζεται σε υποστάδια: IVa - χωρίς συμμετοχή της ζώνης της ωχράς κηλίδας στη διαδικασία. IVb - εμπλέκει την ωχρά κηλίδα στη διαδικασία.
- Το στάδιο V είναι μια ολική αποκόλληση του αμφιβληστροειδούς, κατά κανόνα, σε σχήμα χοάνης, υποδιαιρούμενη σε αποκόλληση με φαρδύ, στενό και κλειστό προφίλ χοάνης.
Μήκος.Τα στάδια Ι-ΙΙΙ της ενεργού αμφιβληστροειδοπάθειας της προωρότητας ταξινομούνται επίσης ανάλογα με το μήκος, που μετράται με τον αριθμό των ωριαίων μεσημβρινών (από 1 έως 12) και κατά εντοπισμό.
Εντοπισμός. Σύμφωνα με τον εντοπισμό της διαδικασίας (δηλαδή, κατά μήκος του ορίου μεταξύ του αγγειωμένου και του ααγγειακού αμφιβληστροειδούς), διακρίνονται τρεις ζώνες.
- Ζώνη I - ένας υπό όρους κύκλος με κέντρο στο σημείο εισόδου των αγγείων στον οπτικό δίσκο και ακτίνα ίση με το διπλάσιο της απόστασης από τον δίσκο έως την ωχρά κηλίδα.
- Ζώνη II - ένας δακτύλιος που βρίσκεται κατά μήκος της περιφέρειας της ζώνης 1, με ένα εξωτερικό περίγραμμα που διέρχεται κατά μήκος μιας οδοντωτής γραμμής στο ρινικό τμήμα.
- Ζώνη III - ημισέληνος στη χρονική περιφέρεια, προς τα έξω από τη ζώνη II.
Ο εντοπισμός της διαδικασίας αντιστοιχεί στον βαθμό ανωριμότητας του αμφιβληστροειδούς κατά τη στιγμή της πρόωρης γέννησης, η διαδικασία βρίσκεται πιο κοντά στον οπίσθιο πόλο του ματιού, τόσο μεγαλύτερος είναι ο βαθμός προωρότητας του παιδιού.
Διάρκειαη ενεργός φάση ποικίλλει ευρέως. Τελειώνει με αυθόρμητη ή επαγόμενη παλινδρόμηση ή φάση ουλής με υπολειπόμενες αλλαγές στο βυθό του οφθαλμού ποικίλης σοβαρότητας.
μορφή κεραυνού. Διακρίνεται ιδιαίτερα η κεραυνοβόλος ή κακοήθης μορφή ενεργού αμφιβληστροειδοπάθειας της προωρότητας. Οι βλάβες σε αυτή τη μορφή εντοπίζονται, κατά κανόνα, στη ζώνη I. Χαρακτηρίζεται από πρώιμη έναρξη, ταχεία πορεία και κακή πρόγνωση.
Η παλίνδρομη (κιτρική) αμφιβληστροειδοπάθεια της προωρότητας είναι μια σχετικά σταθερή κατάσταση. Δεν υπάρχει ενιαία ταξινόμηση για αυτή τη φάση. Προτείνουμε την ακόλουθη ταξινόμηση, που αντικατοπτρίζει τον βαθμό υπολειπόμενης βλάβης μετά από μια ενεργή διαδικασία και μια λειτουργική πρόγνωση.
- I βαθμός - ελάχιστες αγγειακές (ανωμαλίες στην πορεία και διακλάδωση των αγγείων) και ενδοαμφιβληστροειδικές αλλαγές στην περιφέρεια του βυθού, οι οποίες πρακτικά δεν επηρεάζουν τις οπτικές λειτουργίες.
- Βαθμός II - υαλοειδικές αλλαγές στην περιφέρεια του βυθού με εκτοπία και / ή παραμόρφωση της ωχράς κηλίδας και παραβίαση της πορείας των κύριων αγγείων του αμφιβληστροειδούς (μετατόπιση της αγγειακής δέσμης, αλλαγή στη γωνία εκκένωσης των αγγείων , και τα λοιπά.).
- Βαθμός III - βαριά παραμόρφωση του οπτικού δίσκου και της αγγειακής δέσμης με σοβαρή εκτοπία ωχράς κηλίδας έλξης που σχετίζεται με την παρουσία υπολειπόμενου ινοαγγειακού ιστού έξω από τον αμφιβληστροειδή.
- IV βαθμός - "Ημισέληνος αμφιβληστροειδική πτυχή" με προεξοχή στο ST και στερέωση πρόσθια στον ισημερινό, βαριά δυσλειτουργία.
- Βαθμός V - ολική αποκόλληση αμφιβληστροειδούς έλξης σε σχήμα χοάνης ανοιχτού, ημι-ανοικτού ή κλειστού τύπου με ποικίλους βαθμούς σοβαρότητας πρόσθιου υαλοειδούς πολλαπλασιασμού.
Η αμφιβληστροειδοπάθεια των προωρών είναι μια πολυπαραγοντική νόσος, η παθογένεια της οποίας παραμένει σε μεγάλο βαθμό ασαφής. Η βάση της ανάπτυξής του είναι η ανωριμότητα, η αμορφωσιά του ματιού και του αμφιβληστροειδούς κατά τη γέννηση. Ο εμβρυϊκός αμφιβληστροειδής είναι ααγγειακός έως τις 16 εβδομάδες. Αυτή τη στιγμή αρχίζει η ανάπτυξη των αιμοφόρων αγγείων από την ΟΝΗ προς την περιφέρεια. Ταυτόχρονα, εμφανίζεται ο σχηματισμός του αμφιβληστροειδούς. Η αγγειογένεση του αμφιβληστροειδούς ολοκληρώνεται μέχρι τη στιγμή της γέννησης.
- Κατά την περίοδο της αρχικής ανάπτυξης των αγγείων από τον οπτικό δίσκο, μια συσσώρευση ατρακτοειδών κυττάρων εμφανίζεται περιτριχοειδής στο στρώμα των νευρικών ινών, τα οποία, πιθανώς, δρουν ως πρόδρομα κύτταρα του αγγειακού ενδοθηλίου. Αυτή η υπόθεση υποστηρίζεται από τη σύμπτωση του εντοπισμού και του χρονισμού του σχηματισμού των κυττάρων της ατράκτου με το σχηματισμό και την ανάπτυξη των αγγείων του αμφιβληστροειδούς. Ο ρόλος των μεσεγχυματικών κυττάρων και των αστροκυττάρων κατά τη διάρκεια της αγγειογένεσης συζητείται: είναι γνωστό, για παράδειγμα, ότι τα in vitro αστροκύτταρα μπορούν να προκαλέσουν το σχηματισμό τριχοειδών δομών από το ενδοθήλιο.
- Στο ποσοστό της αγγειογένεσης, τα κύτταρα της ατράκτου μεταναστεύουν στην περιφέρεια μέσω των χώρων του αμφιβληστροειδούς που σχηματίζονται από τη νευρογλοία Müllerian.
- Η διαδικασία της φυσιολογικής αγγειογένεσης στον αμφιβληστροειδή ρυθμίζει έναν αριθμό κυτοκινών. Οι πιο μελετημένοι από αυτούς είναι ο αγγειακός ενδοθηλιακός αυξητικός παράγοντας (VEGF), ο αυξητικός παράγοντας τύπου ινσουλίνης (IGF) και ο αυξητικός παράγοντας ινοβλαστών (FGF).
Μέχρι τη στιγμή του πρόωρου τοκετού, ένα σημαντικό τμήμα του αμφιβληστροειδούς παραμένει ααγγειακό. Με αυτή τη νόσο, η φυσιολογική αγγειακή ανάπτυξη επιβραδύνεται ή σταματά εντελώς και αρχίζει ο παθολογικός αγγειοπολλαπλασιασμός, σχηματίζοντας μια χαρακτηριστική εικόνα ενεργού αμφιβληστροειδοπάθειας της προωρότητας.
Ο προκλητικός παράγοντας στην ανάπτυξή του είναι η παραβίαση της ρύθμισης της αγγειακής ανάπτυξης λόγω της δράσης διαφόρων αιτιών. Το πιο σημαντικό θεωρείται ότι είναι οι έντονες διακυμάνσεις στη μερική πίεση του O2 / CO2 στο αίμα, που σχετίζονται τόσο με τη γενική σωματική κατάσταση του παιδιού όσο και με παραβίαση του συστήματος δοσολογίας του εξωγενούς Ο2.
Ανεξάρτητα από την ημερομηνία γέννησης, η αμφιβληστροειδοπάθεια αναπτύσσεται στις 31-35 εβδομάδες μετά τη σύλληψη και περνά από δύο φάσεις στην ανάπτυξή της:
- Φάση I - διακοπή της φυσιολογικής ανάπτυξης και μερικής εξάλειψης των αιμοφόρων αγγείων.
- Φάση II - παθολογικός αγγειοπολλαπλασιασμός.
Η γενετική προδιάθεση για την ανάπτυξη αμφιβληστροειδοπάθειας των προωρών συζητείται, όπως υποδεικνύεται από τις διαφορές στη συχνότητα και τη σοβαρότητά της σε παιδιά διαφορετικών εθνοτικών ομάδων, καθώς και από την παρουσία γενετικά καθορισμένων ασθενειών με παρόμοιες κλινικές εκδηλώσεις (οικογενής εξιδρωματική υαλοειδική αμφιβληστροειδοπάθεια, νόσος Norrie). .
Ένας από τους μηχανισμούς παθογένεσης της νόσου είναι η δράση των ελεύθερων ριζών στις μεμβρανικές δομές του αμφιβληστροειδούς και των αγγείων του. Η μειωμένη ικανότητα των πρόωρων βρεφών να αντιστέκονται στις ελεύθερες ρίζες οδηγεί σε έντονη υπεροξείδωση των πλασματικών μεμβρανών και κυτταρική βλάβη, η οποία, με τη σειρά της, οδηγεί στο σχηματισμό μαζικών μεσοκυττάριων δεσμών, διαταραχή της φυσιολογικής κυτταρικής μετανάστευσης.
Υπάρχουν επίσης στοιχεία για τη συμμετοχή ανοσοπαθολογικών παραγόντων στην ανάπτυξη αυτής της νόσου.
Στο βυθό των πρόωρων (φυσιολογικών), ανιχνεύονται πάντα αγγειακές ζώνες κατά μήκος της περιφέρειας του αμφιβληστροειδούς και όσο μεγαλύτερο είναι το μήκος τους, όσο μικρότερη είναι η ηλικία κύησης του παιδιού τη στιγμή της γέννησης. Η παρουσία μη αγγειακών ζωνών δεν είναι ασθένεια, είναι μόνο απόδειξη της ατελείας της αγγειογένεσης και, κατά συνέπεια, της πιθανότητας ανάπτυξης αμφιβληστροειδοπάθειας της προωρότητας στο μέλλον.
Οι κλινικές εκδηλώσεις της νόσου ποικίλλουν και εξαρτώνται από το στάδιο της διαδικασίας.

Πυρωδική αμφιβληστροειδοπάθεια της προωρότητας, κακοήθης ή «συν» νόσος.Χαρακτηριστική είναι η ταχεία εξέλιξη της νόσου. Ο οπίσθιος πόλος του ματιού συνήθως εμπλέκεται στη διαδικασία. Τα αγγεία του αμφιβληστροειδούς είναι έντονα διασταλμένα και ελικοειδή, σχηματίζοντας ισχυρές αγγειακές στοές στην περιφέρεια. Χαρακτηριστικές είναι οι αιμορραγίες ποικίλου εντοπισμού και οι έντονες εξιδρωματικές αντιδράσεις. Η μορφή αυτή συνοδεύεται από ακαμψία της κόρης, νεοαγγείωση της ίριδας, εξίδρωση στην αξονική τομογραφία, γεγονός που καθιστά πολύ δύσκολη τη λεπτομερή εξέταση του βυθού (Εικ. 31-9,31-10).


ενεργή φάσηδιαρκεί κατά μέσο όρο 3-6 μήνες και τελειώνει με αυθόρμητη αυτόματη υποχώρηση στα δύο πρώτα στάδια της νόσου ή φάση ουλής με ποικίλους βαθμούς υπολειπόμενων αλλαγών στο βυθό (μέχρι ολική αποκόλληση αμφιβληστροειδούς).
Φάση παλινδρόμησης. Η παλίνδρομη φάση χαρακτηρίζεται από διαταραχές των αγγείων, του αμφιβληστροειδούς και του υαλοειδούς. Αγγειακές μεταβολές: ατελής αγγείωση του αμφιβληστροειδούς στην περιφέρεια, παρουσία ανώμαλης διακλάδωσης αιμοφόρων αγγείων, σχηματισμός στοών, αρτηριοφλεβικών παρακαμπτηρίων, τελαγγειεκτασίες κ.λπ. μπορεί να ανιχνευθεί μια αλλαγή (μείωση) στη γωνία αγγειακής εκκένωσης κατά τη διακλάδωση κ.λπ.. ο ίδιος ο αμφιβληστροειδής: ανακατανομή της χρωστικής ουσίας, περιοχές αμφιβληστροειδικής ατροφίας, σχηματισμός προ-, υπο- και ενδοαμφιβληστροειδικών μεμβρανών, ρήξεις και αραίωση του αμφιβληστροειδούς . Σε σοβαρές περιπτώσεις, αναπτύσσεται παραμόρφωση έλξης του οπτικού δίσκου, εκτοπία και παραμόρφωση της ωχράς κηλίδας, σχηματίζονται δρεπανοειδείς πτυχές και αποκόλληση αμφιβληστροειδούς (Εικ. 31-11, 31-12, 31-13, 31-14).




Στα τερματικά στάδια της ουρικής αμφιβληστροειδοπάθειας της προωρότητας, υπάρχουν επίσης αλλαγές στο πρόσθιο τμήμα του οφθαλμού: παραμορφώσεις της κόρης, δευτερεύουσες θολερότητες του φακού, μετατόπιση του ιριδαλίου διαφράγματος προς τα εμπρός, που οδηγεί στο σχηματισμό ενός ρηχού πρόσθιου θαλάμου, επαφές του ίριδας και φακού με τον κερατοειδή, επακόλουθη δευτερογενή θολερότητα του κερατοειδούς και συχνή αύξηση της ΕΟΠ.
Η αμφιβληστροειδοπάθεια της προωρότητας, ιδιαίτερα στα στάδια III-IV, συνοδεύεται από καθυστέρηση ή καχυβολία του οφθαλμού - σύμπτωμα μικροφθάλμου. Συχνές ταυτόχρονες αλλαγές είναι η μυωπία, καθώς και διάφορες μορφές στραβισμού (παρετικός, δευτεροπαθής).
Για την έγκαιρη διάγνωση της νόσου είναι απαραίτητη η σωστή οργάνωση προληπτικών εξετάσεων παιδιών σε κίνδυνο.

Η διάγνωση βασίζεται στην αναγνώριση μιας χαρακτηριστικής κλινικής εικόνας.

Η ανάγκη για διαφορική διάγνωση στην ενεργό περίοδο της νόσου προκύπτει:
- με ταχεία πορεία αμφιβληστροειδοπάθειας με σοβαρή εξίδρωση και αιμορραγικό συστατικό - με αμφιβληστροειδοβλάστωμα και συγγενή ραγοειδίτιδα.
- παρουσία οιδήματος του κερατοειδούς και υπέρτασης - με συγγενές γλαύκωμα.
- παρουσία αλλαγών στον οπίσθιο πόλο του οφθαλμού (συμπεριλαμβανομένων των αιμορραγιών) - με συμφορητικό οπτικό δίσκο και αιμορραγίες νεογνών.
Η διαφορική διάγνωση θα πρέπει να λαμβάνει υπόψη τη χαρακτηριστική ιστορία (παρουσία ή απουσία βαθιάς προωρότητας), αμφοτερόπλευρη, επαρκή συμμετρική διαδικασία στην ενεργό φάση της νόσου, τυπικές κλινικές εκδηλώσεις.
Στη διαφορική διάγνωση με ρετινοβλάστωμα, είναι απαραίτητο να διεξαχθεί ενδελεχής υπερηχογραφική και διαφανοσκόπηση.
Η μεγαλύτερη δυσκολία είναι η σωστή ερμηνεία των αλλαγών στα μάτια στην ουροειδή (παλινδρομική) αμφιβληστροειδοπάθεια της προωρότητας με καθυστερημένη ανίχνευση της διαδικασίας, την απουσία δεδομένων για την κατάσταση των ματιών στην ενεργό περίοδο της νόσου. Η πιο συχνή λανθασμένη διάγνωση σε αυτές τις περιπτώσεις είναι η πρωτοπαθής επίμονη TS, η τοξοκαρίαση, η ραγοειδίτιδα, η αμφιβληστροειδίτιδα, η νόσος Norrie και η οικογενής εξιδρωματική υαλοαμφιβληστροειδοπάθεια.
OD - ενεργή αμφιβληστροειδοπάθεια της προωρότητας, ζώνη II.
OD - στάδιο Ι, 12ωροι μεσημβρινοί.
OS - στάδιο II, μεσημβρινοί 5 ωρών.
Σκοπός θεραπείας- πρόληψη της εξέλιξης της νόσου και ελαχιστοποίηση των υπολειπόμενων αλλαγών στην παλίνδρομη αμφιβληστροειδοπάθεια των προωρών.
Ενδείκνυται νοσηλεία:
- εάν είναι απαραίτητο, λέιζερ, κρυοχειρουργική ή χειρουργική επέμβαση υπό αναισθησία.
- για εις βάθος εξέταση υπό αναισθησία.
- για την καταναγκαστική φαρμακευτική αγωγή σοβαρών και επιπλεγμένων μορφών ενεργού και κιτρικής αμφιβληστροειδοπάθειας των προωρών (σπάνια).
Στην ενεργό περίοδο της νόσου, με την προοδευτική της φύση και μετά από προφυλακτική θεραπεία πήξης, ενδείκνυται σε ορισμένες περιπτώσεις οξυγονοθεραπεία.
Στην παλίνδρομη περίοδο - δραστηριότητες που στοχεύουν στην ανάπτυξη της όρασης (πλεοπτική θεραπεία), καθώς και διάφορες φυσικοθεραπευτικές διαδικασίες (μαγνητοφόρηση, ηλεκτροφόρηση, υπέρηχοι) και διεγερτικές (διαδερμική ηλεκτρική διέγερση του οπτικού νεύρου) σύμφωνα με τις ενδείξεις.
Δεν υπάρχουν αξιόπιστα δεδομένα για την αποτελεσματικότητα της φαρμακευτικής θεραπείας στην εξέλιξη της ενεργού αμφιβληστροειδοπάθειας των προωρών. Η συμπτωματική θεραπεία ενδείκνυται για σοβαρό εξιδρωματικό-αιμορραγικό συστατικό ή υπέρταση.
Η χειρουργική θεραπεία πραγματοποιείται:
- προκειμένου να αποτραπεί η εξέλιξη της ενεργού φάσης της νόσου στα τελικά στάδια·
- με σκοπό αποκατάστασης στα τερματικά στάδια, στο στάδιο της υπολειπόμενης δραστηριότητας ή της κυκλικής περιόδου·
- για λόγους συντήρησης οργάνων.
Πήξη του μη αγγειακού αμφιβληστροειδούς- η μόνη γενικά αποδεκτή μέθοδος πρόληψης της εξέλιξης της αμφιβληστροειδοπάθειας της προωρότητας στα τελικά στάδια και, κατά συνέπεια, ένας τρόπος διατήρησης της χρήσιμης όρασης.

Εάν η προφυλακτική πήξη είναι αναποτελεσματική και η νόσος εξελιχθεί στα στάδια IV-V, είναι απαραίτητη μια μεμονωμένη υαλοειδεκτομή ή υαλοειδεκτομή. Είναι δυνατή η χρήση τοπικών ή κυκλικών επεμβάσεων «σκληρικής πίεσης», καθώς και ο συνδυασμός τους με υαλοειδεκτομή. Η τακτική της θεραπείας εξαρτάται από τη σοβαρότητα της διαδικασίας και την αποτελεσματικότητα - τόσο από τη σοβαρότητα της διαδικασίας όσο και από το χρόνο της επέμβασης και κυμαίνεται από 35 έως 80%. Μόνο οι μισοί από αυτούς που χειρουργήθηκαν επιτυχώς έχουν βελτίωση ή εμφάνιση όρασης.
Λόγω της μεγάλης συχνότητας συνοδών διαταραχών του κεντρικού νευρικού συστήματος είναι υποχρεωτική η συνεννόηση με νευρολόγο.
Μετά την επέμβαση απαιτείται ατομική φροντίδα του ασθενούς και παρακολούθηση από οφθαλμίατρο για 2-4 εβδομάδες.
Όλα τα παιδιά που έπασχαν από αμφιβληστροειδοπάθεια προωρότητας, ανεξάρτητα από τη βαρύτητα και την έκβαση της νόσου, χρειάζονται μακροχρόνια ιατροφαρμακευτική παρακολούθηση. Λόγω της παρουσίας ταυτόχρονων αμετρωπιών και οφθαλμοκινητικών διαταραχών, ο κίνδυνος επιπλοκών σε μακροπρόθεσμη περίοδο (έως 15-20 χρόνια) όχι μόνο με σοβαρές εκβάσεις αμφιβληστροειδοπάθειας, αλλά και με αυθόρμητη ύφεση με υψηλούς λειτουργικούς δείκτες, η διάρκεια η περίοδος παρατήρησης είναι 15-20 χρόνια, εάν είναι απαραίτητο - για τη ζωή.
Όλα τα πρόωρα μωρά που ζυγίζουν λιγότερο από 2000 g κατά τη γέννηση και κυοφορούν λιγότερο από 35 εβδομάδες, ειδικά με την παρουσία σωματικής επιβάρυνσης, θα πρέπει να εξετάζονται από ειδικά εκπαιδευμένο οφθαλμίατρο εντός 4-8 εβδομάδων μετά τη γέννηση και να παρακολουθούνται μέχρι να περάσει ο κίνδυνος ανάπτυξης. ασθένειες. Τα διαστήματα και η διάρκεια της παρατήρησης καθορίζονται από τον οφθαλμίατρο.
Εκτός από την αμφιβληστροειδοπάθεια, τα πρόωρα μωρά συχνά εμφανίζουν μυωπία και άλλα διαθλαστικά σφάλματα, καθώς και διάφορες οφθαλμοκινητικές διαταραχές. Επομένως (ακόμα και αν δεν υπάρχουν παράπονα), ένα πρόωρο μωρό θα πρέπει να εξετάζεται από οφθαλμίατρο στις 6-. 12 και 18 μηνών.
Η πρόγνωση εξαρτάται από τη σοβαρότητα της νόσου και το φάσμα των συνοδών διαταραχών του οργάνου της όρασης και του κεντρικού νευρικού συστήματος.
Η οπτική οξύτητα εξαρτάται από τη σοβαρότητα των υπολειπόμενων αλλαγών στο βυθό, την παρουσία ανισομετρίας και αμετρωπίας, οφθαλμοκινητικές διαταραχές και την κατάσταση των ανώτερων τμημάτων του οπτικού αναλυτή.
Παρά τις προόδους στη διάγνωση και τη θεραπεία, η αμφιβληστροειδοπάθεια της προωρότητας κατέχει μία από τις πρώτες θέσεις στην παιδική τύφλωση σε όλες τις ανεπτυγμένες χώρες (ΗΠΑ, Ιαπωνία, Ευρωπαϊκή Ένωση), όπου έχει καθιερωθεί ένα σύστημα για τον θηλασμό πολύ πρόωρων μωρών που ζυγίζουν 500-1000 g κατά τη γέννηση. .
RCHD (Ρεπουμπλικανικό Κέντρο για την Ανάπτυξη της Υγείας του Υπουργείου Υγείας της Δημοκρατίας του Καζακστάν)
Έκδοση: Κλινικά Πρωτόκολλα του Υπουργείου Υγείας της Δημοκρατίας του Καζακστάν - 2017
Άλλη πολλαπλασιαστική αμφιβληστροειδοπάθεια (H35.2), αμφιβληστροειδοπάθεια υποβάθρου και αγγειακές αλλαγές του αμφιβληστροειδούς (H35.0)
Παιδική Οφθαλμολογία, Παιδιατρική
γενικές πληροφορίες
Σύντομη περιγραφή
Εγκρίθηκε
Μεικτή Επιτροπή για την ποιότητα των ιατρικών υπηρεσιών
Υπουργείο Υγείας της Δημοκρατίας του Καζακστάν
με ημερομηνία 15 Σεπτεμβρίου 2017
Πρωτόκολλο αρ. 27
Αμφιβληστροειδοπάθεια της προωρότητας- πρόκειται για σοβαρή οφθαλμική παθολογία του υαλοειδούς αμφιβληστροειδούς που αναπτύσσεται μόνο σε πρόωρα βρέφη, υπό την επίδραση ορισμένων παραγόντων που διαταράσσουν την κανονική ωρίμανση των αγγείων του αμφιβληστροειδούς.
ΕΙΣΑΓΩΓΗ
Κωδικοί ICD-10:
Ημερομηνία ανάπτυξης/αναθεώρησης του πρωτοκόλλου: 2013 (αναθεωρήθηκε το 2017).
Συντομογραφίες που χρησιμοποιούνται στο πρωτόκολλο:
|
RN |
Αμφιβληστροειδοπάθεια της προωρότητας |
|
|
PCV |
- |
Μετα-εννοιολογική ηλικία |
|
ZARN |
- |
Οπίσθια επιθετική αμφιβληστροειδοπάθεια της προωρότητας |
|
LKS |
- |
Πήξη με λέιζερ του αμφιβληστροειδούς |
|
NBO |
- |
Διόφθαλμο οφθαλμοσκόπιο κεφαλής |
|
ΚΝΣ |
- |
κεντρικό νευρικό σύστημα |
|
PPST |
- |
Πρωτοπαθές επίμονο υπερπλαστικό υαλοειδές |
|
ONH |
- |
Οπτικός δίσκος |
|
υπέρηχος |
- |
Υπερηχογράφημα |
|
UZDG |
- |
Υπερηχογράφημα Doppler του ματιού |
|
CT |
- |
Η αξονική τομογραφία |
Χρήστες πρωτοκόλλου: οφθαλμίατροι, νεογνολόγοι, παιδίατροι
Κλίμακα επιπέδου αποδεικτικών στοιχείων:
|
Επίπεδο απόδειξη |
είδος αποδεικτικών στοιχείων |
|
Εγώ |
Τα στοιχεία προέρχονται από μια μετα-ανάλυση μεγάλου αριθμού καλά σχεδιασμένων τυχαιοποιημένων δοκιμών. Τυχαιοποιημένες δοκιμές με χαμηλά ψευδώς θετικά και ψευδώς αρνητικά σφάλματα. |
|
II |
Τα στοιχεία βασίζονται στα αποτελέσματα τουλάχιστον μιας καλά σχεδιασμένης, τυχαιοποιημένης δοκιμής. Τυχαιοποιημένες δοκιμές με υψηλά ποσοστά ψευδώς θετικών και ψευδώς αρνητικών σφαλμάτων |
|
III |
Τα στοιχεία βασίζονται σε καλά σχεδιασμένες, μη τυχαιοποιημένες μελέτες. Ελεγχόμενες μελέτες με μία ομάδα ασθενών, μελέτες με ιστορική ομάδα ελέγχου κ.λπ. |
|
IV |
Τα στοιχεία προέρχονται από μη τυχαιοποιημένες δοκιμές. Έμμεσες συγκριτικές, περιγραφικά συσχετισμένες και περιπτωσιολογικές μελέτες |
| V | Στοιχεία βασισμένα σε κλινικές περιπτώσεις και παραδείγματα |
Ταξινόμηση
Διεθνής ταξινόμηση:
Κατά τη ροή του pH διακρίνονται 3 φάσεις
: ενεργό, παλινδρομικό και κυκλικό.
Ενεργό pH
ταξινομούνται σύμφωνα με εντοπισμός, στάδια και έκτασηπαθολογική διαδικασία.
Εντοπισμός
Η παθολογική διεργασία στην ενεργό φάση της ROP χαρακτηρίζεται σε 3 ζώνες που βρίσκονται ομόκεντρα στην ΟΝΗ. Τα όρια κάθε ζώνης χαρακτηρίζονται σε σχέση με την κεφαλή του οπτικού νεύρου (Εικόνα 1).
ζώνη I - είναι ένας κύκλος, η ακτίνα του οποίου είναι ίση με τη διπλάσια απόσταση από το κέντρο του οπτικού δίσκου στο κέντρο της ωχράς κηλίδας.
ζώνη II - από την άκρη της πρώτης ζώνης έως την οδοντωτή γραμμή από τη ρινική περιοχή (στις 3 η ώρα στο δεξί μάτι και στις 9 η ώρα στο αριστερό).
Ζώνη III - η εναπομένουσα μισοφέγγαρη περιοχή του αμφιβληστροειδούς, που βρίσκεται στην κροταφική πλευρά, περιφερειακά της Ζώνης II.
Συμβατικά, οι Ζώνες ΙΙ και ΙΙΙ θεωρούνται αμοιβαία αποκλειόμενες, καθώς τα ανατομικά ορόσημα σε ορισμένες περιπτώσεις είναι δύσκολο να αναγνωριστούν. Εάν η αγγείωση του αμφιβληστροειδούς φτάσει στην οδοντωτή γραμμή στη ρινική πλευρά, οι υπάρχουσες αλλαγές στην κροταφική πλευρά ορίζονται όπως στη ζώνη III. Εάν αυτό δεν μπορεί να είναι απολύτως σίγουρο, τότε θεωρείται ως ζώνη II.
Εικόνα 1 - Εικόνα του εντοπισμού και της έκτασης της αμφιβληστροειδοπάθειας της προωρότητας. 
Ενεργά στάδια RH
Στάδιο 1: γραμμή οριοθέτησης- την εμφάνιση μιας λεπτής υπόλευκης οριοθέτησης που διαχωρίζει την αναγγειακή ζώνη του αμφιβληστροειδούς από την αγγειακή ζώνη. Η γραμμή χαρακτηρίζει μια συσσώρευση κυττάρων σε σχήμα ατράκτου. Τα αγγεία στην περιοχή της οριοθέτησης είναι διεσταλμένα και ελικοειδή.
Στάδιο 2: άξονας- ένας ογκώδης άξονας που προεξέχει πάνω από το επίπεδο του αμφιβληστροειδούς, αλλάζει χρώμα από λευκό σε ροζ. Τα σκάφη πίσω από τον άξονα είναι απότομα διογκωμένα και ελικοειδή, σημειώνεται η αύξησή τους. Απομονωμένες δέσμες νεοαγγειακού ιστού - "ποπ κορν" - μπορεί να είναι κεντρικά στον άξονα.
Στάδιο 3: ακρολοφία με εξωαμφιβληστροειδικό ινοαγγειακό πολλαπλασιασμό- εξωαμφιβληστροειδικός ινοαγγειακός πολλαπλασιασμός ή νεοαγγείωση από την κορυφογραμμή στο υαλοειδές σώμα, πολλαπλασιαστικές αλλαγές στο οπίσθιο άκρο της κορυφογραμμής, που προκαλούν το ξέφτισμά της. Ανάλογα με τη βαρύτητα, το στάδιο 3 υποδιαιρείται σε ήπιο (3α), μέτριο (3b) και σοβαρό (3c), ανάλογα με την εξάπλωση του εξωαμφιβληστροειδικού ινοαγγειακού ιστού που διεισδύει στο υαλοειδές σώμα.
Στάδιο 4: μερική αποκόλληση αμφιβληστροειδούς.Στάδιο 4α - μερική αποκόλληση αμφιβληστροειδούς χωρίς συμμετοχή της ωχράς κηλίδας(εξωφοβικό), 4β - μερική αποκόλληση αμφιβληστροειδούς αφορά την ωχρά κηλίδακαι είναι εξιδρωματικής ελκτικής φύσης.
Στάδιο 5: ολική αποκόλληση αμφιβληστροειδούς- κατά κανόνα, έχει μορφή σε σχήμα χοάνης. Υπάρχουν ανοιχτές, ημίκλειστες και κλειστές μορφές αποκόλλησης σε σχήμα χοάνης.
Ασθένεια «συν».- ένα σημάδι που δείχνει μια σοβαρή πορεία ενεργού ROP. Χαρακτηρίζεται από διάταση των φλεβών και στροβιλισμό των αρτηριών του οπίσθιου πόλου του αμφιβληστροειδούς σε δύο τεταρτημόρια του βυθού, η οποία μπορεί να αυξηθεί σε σοβαρότητα, συνοδευόμενη από διαστολή των αγγείων της ίριδας, νεοαγγείωση της ίριδας, ακαμψία της κόρης , και θόλωση του υαλοειδούς σώματος.
Προ-συν νόσος(εφεξής «προ+» νόσος) - ένα ενδιάμεσο στάδιο που προηγείται της ανάπτυξης της νόσου «συν» και χαρακτηρίζεται από αγγειακή δραστηριότητα της νόσου. Χαρακτηριστική είναι η διαστολή και η στρεβλότητα των αγγείων του αμφιβληστροειδούς, τα οποία δεν είναι επαρκώς έντονα για τη διάγνωση της νόσου «συν», αλλά δεν θεωρούνται φυσιολογικά.
Η παρουσία της νόσου «προ +» σημειώνεται δίπλα στο στάδιο (στάδιο 2 προ + ROP).
Επιθετική οπίσθια αμφιβληστροειδοπάθεια της προωρότητας (RPOP)- μια ταχέως εξελισσόμενη μορφή της νόσου χαρακτηρίζεται από κακοήθη, κεραυνοβόλο πορεία. Τα κλινικά σημεία της ΔΕΠΥ περιλαμβάνουν: οπίσθιο εντοπισμό της παθολογικής διαδικασίας (συνήθως στη ζώνη Ι, καθώς και στην οπίσθια ζώνη ΙΙ), απότομη διαστολή και στρεβλότητα των αγγείων και στα 4 τεταρτημόρια, παρουσία παρακαμπτηρίων σε όλη την περιοχή του αμφιβληστροειδούς και ταχεία ανάπτυξη εξωαμφιβληστροειδούς πολλαπλασιασμού, παρακάμπτοντας την κλασική μετάβαση Ι στο III στάδιο. Το SARN μπορεί να εμφανιστεί μόνο με επίπεδο δίκτυο νεοαγγείωσης, παραπλανητικά χαρακτηριστικά της ένωσης αγγειωμένου και μη αγγειωμένου αμφιβληστροειδούς και μπορεί εύκολα να «φανεί». Το SARN τυπικά εξαπλώνεται κυκλικά και συχνά συνοδεύεται από ένα κυκλικό αγγείο. Εάν αφεθεί χωρίς θεραπεία, εξελίσσεται γρήγορα στο στάδιο V ROP.
μήκος PH- ο επιπολασμός της αμφιβληστροειδοπάθειας της προωρότητας υπολογίζεται με ωριαίους μεσημβρινούς από 1η έως 12η, ενώ ο τομέας των 12 ωρών εκτείνεται από 12 ώρες έως 1 ώρα (Εικόνα 1).
Υποχώρηση της αμφιβληστροειδοπάθειας της προωρότητας:
Ένα από τα πρώτα σημάδια σταθεροποίησης της ενεργού μορφής του ROP είναι η διακοπή της εξέλιξης. Η διαδικασία παλινδρόμησης εκδηλώνεται περισσότερο στο όριο του αγγειωμένου και του ααγγειακού αμφιβληστροειδούς. Η ενέλιξη περιλαμβάνει ένα ευρύ φάσμα περιφερικών και οπίσθιων αλλαγών του αμφιβληστροειδούς και των αγγείων.
Κριτήρια υποχώρησης της ενεργού ROP: μη αύξηση της βαρύτητας της νόσου, πλήρης ή μερική υποχώρηση, μείωση της νόσου «προ-συν» / «συν», διέλευση αγγείων από τη γραμμή οριοθέτησης και έναρξη της διαδικασίας αντικατάσταση ενεργών εκδηλώσεων ROP με ουλώδη ιστό. Αλλαγή χρώματος άξονα από σομόν ροζ σε λευκό. Τα σημεία που αναφέρονται θα πρέπει να τηρούνται σε τουλάχιστον δύο διαδοχικές εξετάσεις.
Όσο πιο σοβαρά είναι τα σημάδια της ενεργού ROP, τόσο πιο έντονες είναι οι ενελικτικές αλλαγές στον αμφιβληστροειδή. Μη φυσιολογικοί αγγειακοί κλάδοι με σχηματισμό στοών και τελαγγειεκτασιών αγγείων, σχηματισμό περιοχών ποικίλης σοβαρότητας ατροφίας των χοριοτριχοειδών και χρωστικών επιθηλίων. Εκτεταμένες περιοχές κατανομής στοιχείων επι- και προαμφιβληστροειδικής ίνωσης με πολλαπλές ρήξεις αμφιβληστροειδούς από άκρο σε άκρο και μη. Το φαινόμενο έλξης μπορεί να κυμαίνεται από ελαφρά παραμόρφωση της αρχιτεκτονικής της ωχράς κηλίδας έως σοβαρή μετατόπιση των αγγείων του αμφιβληστροειδούς, του οπτικού δίσκου, συνήθως χρονικά και συχνά συνοδεύεται από το σχηματισμό ημισελήνου πτυχής του αμφιβληστροειδούς μέσω του οπτικού δίσκου. Η έλξη και η ρεγματογενής αποκόλληση αμφιβληστροειδούς και, σπάνια, η εξιδρωματική αποκόλληση αμφιβληστροειδούς μπορεί να αναπτυχθούν ως όψιμες επιπλοκές της οπισθοδρομικής ROP.
Διαγνωστικά
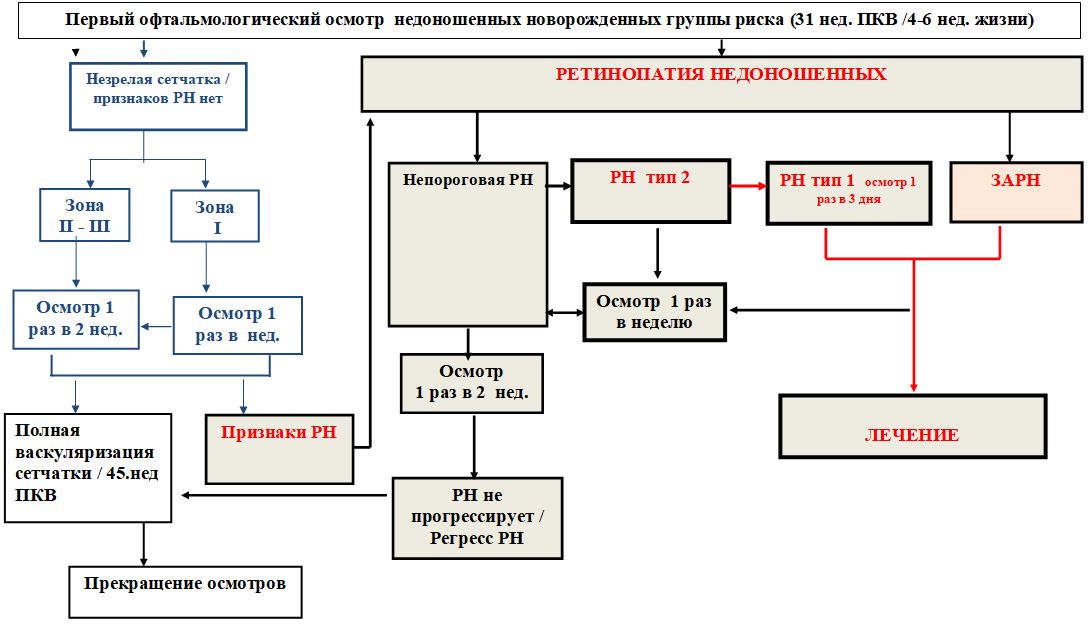
ΔΙΑΓΝΩΣΤΙΚΕΣ ΜΕΘΟΔΟΙ, ΠΡΟΣΕΓΓΙΣΕΙΣ ΚΑΙ ΔΙΑΔΙΚΑΣΙΕΣ (αρχές οργάνωσης νεογνικού προσυμπτωματικού ελέγχου, παρακολούθησης και διάγνωσης ΡΕΠ)
Διαγνωστικά κριτήρια για τον έλεγχο ROP
Ο υποχρεωτικός οφθαλμολογικός έλεγχος υπόκειται σε:
όλα τα πρόωρα νεογνά που γεννιούνται με βάρος έως 2000 γραμμάρια και ηλικία κύησης έως 34 εβδομάδες,
Νεογνά που γεννήθηκαν με σωματικό βάρος άνω των 2000 γραμμαρίων, με επιβαρυμένο περιγεννητικό και νεογνικό ιστορικό, σοβαρή σωματική πάθηση και με σημεία υψηλού κινδύνου εμφάνισης αμφιβληστροειδοπάθειας προωρότητας (αρκεί η παρουσία ενός από τα παραπάνω κριτήρια για την επιλογή ένα παιδί για την ομάδα προσυμπτωματικού ελέγχου).
Χρονοδιάγραμμα της πρώτης εξέτασης προσυμπτωματικού ελέγχου ROP
Τα πρώτα σημάδια της νόσου εμφανίζονται στην ηλικία των 31 εβδομάδων μετά τη σύλληψη.
Ο συνιστώμενος χρόνος του πρώτου προσυμπτωματικού ελέγχου των παιδιών που κινδυνεύουν να αναπτύξουν απειλητικές για την όραση μορφές ROP σε σχέση με την ηλικία κύησης, σύμφωνα με τις κατευθυντήριες γραμμές του ΗΒ για τη διάγνωση και τη θεραπεία της ROP, δίνεται στον ακόλουθο πίνακα 1.
Τραπέζι 1. Χρόνος της πρώτης επίσκεψης προληπτικού ελέγχου ανά ηλικία κύησης
| Ώρα πρώτης επιθεώρησης | ||
| Ηλικία κύησης (εβδομάδες) | Μεταγεννητική ηλικία (εβδομάδες) | Ηλικία μετά τη σύλληψη (εβδομάδες) |
| 22 | 8 | 30 |
| 23 | 7 | 30 |
| 24 | 6 | 30 |
| 25 | 5 | 30 |
| 26 | 4 | 30 |
| 27 | 4 | 31 |
| 28 | 4 | 32 |
| 29 | 4 | 33 |
| 30 | 4 | 34 |
| 31 | 4 | 35 |
Ο πρώτος οφθαλμολογικός έλεγχος για ROP πραγματοποιείται σε πρόωρα βρέφη που διατρέχουν κίνδυνο στις 31 εβδομάδες μετά τη σύλληψη σε βρέφη που γεννήθηκαν ≤ 28 εβδομάδων. κύησης ή σε ηλικία 4 εβδομάδων σε παιδιά που γεννήθηκαν > 28 εβδομάδων. κυοφορία.
Παρακολούθηση PH:
Τα αποτελέσματα της πρώτης οφθαλμολογικής εξέτασης θα καθορίσουν εάν και πότε χρειάζεται η επόμενη εξέταση.
Η ελάχιστη συχνότητα παρακολούθησης (επανεξετάσεις) είναι εβδομαδιαία εάν:
Η αγγείωση του αμφιβληστροειδούς τελειώνει στη ζώνη I ή στην οπίσθια ζώνη II.
υπάρχουν σημάδια "συν" ή "προ-συν" της νόσου.
Οποιαδήποτε μορφή του 3ου σταδίου της νόσου υπάρχει σε οποιαδήποτε ζώνη.
Ελάχιστη συχνότητα παρακολούθησης (επανεξετάσεις) κάθε 2 εβδομάδες:
σε όλες τις άλλες περιπτώσεις, έως ότου πληρούνται τα κριτήρια τερματισμού του προσυμπτωματικού ελέγχου.
Κατά τη δυναμική παρακολούθηση της εξέλιξης του ROP, είναι απαραίτητο να σημειωθεί ο τύπος πορείας ROP, λαμβάνοντας υπόψη το στάδιο και τη ζώνη εντοπισμού της παθολογικής διαδικασίας σύμφωνα με την προσθήκη στη Διεθνή Ταξινόμηση του ROP (2005) για τον προσδιορισμό του πρόγνωση της εξέλιξης της νόσου και σχέδιο θεραπευτικών μέτρων (Πίνακας 2). Στην ROP τύπου 1, είναι απαραίτητο να προγραμματιστεί laser ή κρυοπηξία του αμφιβληστροειδούς και στον τύπο 2, να συνεχιστεί η παρακολούθηση της πορείας της νόσου.
Πίνακας 2. Παρακολούθηση PH ανάλογα με τον τύπο της ροής
Τέλος παρακολούθησης:
Η παρακολούθηση μπορεί να ολοκληρωθεί εάν το παιδί δεν κινδυνεύει πλέον να αναπτύξει οπτικά απειλητικές μορφές ROP.
Η παρακολούθηση ROP μπορεί να τερματιστεί εάν υπάρχει οποιοδήποτε από τα ακόλουθα σημεία υποχώρησης της νόσου σε τουλάχιστον δύο διαδοχικές εξετάσεις:
η ασθένεια δεν εξελίσσεται.
Μερική μείωση της εξέλιξης προς την πλήρη παλινδρόμηση.
αλλαγή στο χρώμα του άξονα από σομόν-ροζ σε λευκό.
βλάστηση των αιμοφόρων αγγείων μέσω της γραμμής οριοθέτησης.
Η αρχή της διαδικασίας αντικατάστασης εκδηλώσεων ενεργού ROP από ουλώδη ιστό.
Παράπονα και αναμνησία:Οχι.
Εργαστηριακή έρευνα:Οχι.
Μελέτες οργάνων (με χρήση μυδριατικών παρασκευασμάτων):
συνδυασμός φαρμάκων με τη μορφή οφθαλμικών σταγόνων 2,5% φαινυλεφρίνη και 1% κυκλοπεντολικό (2 ενσταλάξεις με διάστημα 5-10 λεπτών) *.
Έμμεση διόφθαλμη οφθαλμοσκόπηση:
η εμφάνιση μιας γραμμής οριοθέτησης στο όριο του αγγειακού και του αγγειακού αμφιβληστροειδούς.
Σχηματισμός επάλξεων (ή κορυφογραμμής) στη θέση της οριοθέτησης. Ο αμφιβληστροειδής σε αυτή τη ζώνη πυκνώνει, προεξέχει στο υαλοειδές σώμα, σχηματίζοντας έναν άξονα γκριζωπό ή λευκό χρώμα.
εκδήλωση εξωαμφιβληστροειδικού ινοαγγειακού πολλαπλασιασμού στην περιοχή του άξονα. Αυξημένη αγγειακή δραστηριότητα στον οπίσθιο πόλο του οφθαλμού, αυξημένη εξίδρωση στο υαλοειδές σώμα, παρουσία ισχυρών αρτηριοφλεβικών παρακαμπτηρίων στην περιφέρεια, σχηματίζοντας εκτεταμένες στοές και πλέγματα.
Ψηφιακή φωτογραφία του βυθού- την παρουσία των παραπάνω συμπτωμάτων.
*
χρήση του φαρμάκου μετά την εγγραφή στη Δημοκρατία του Καζακστάν
Ενδείξεις για συμβουλές ειδικών:
διαβουλεύσεις καρδιολόγου, παιδιάτρου, νευροπαθολόγου - προκειμένου να προγραμματιστεί η χειρουργική θεραπεία με λέιζερ .
Διαγνωστικός αλγόριθμος:(Παράρτημα 1).
Διαφορική Διάγνωση
Διαφορική Διάγνωσηκαι το σκεπτικό για πρόσθετη έρευνα:
| Διάγνωση | Το σκεπτικό για τη διαφορική διάγνωση | Ερευνες | Κριτήρια αποκλεισμού διάγνωσης |
| Ρετινοβλάστωμα (εξωφυτική ανάπτυξη) |
Λευκοκορία, εξόφθαλμος, εκτροπή του περιγράμματος της χρωστικής, οζίδια όγκου στην ίριδα, διάταση της κόρης του ματιού, ψευδουπίπιον κατά την αποσύνθεση του όγκου. Κληρονομική προδιάθεση, αμφοτερόπλευρες βλάβες είναι χαρακτηριστικές μόνο στο 19,2% των περιπτώσεων, ενώ συνήθως υπάρχει ένα μεσοδιάστημα μεταξύ των οφθαλμικών βλαβών, το οποίο μπορεί να φτάσει αρκετά χρόνια. Σημάδια στην αξονική τομογραφία του αμφιβληστροειδούς βλαστώματος - περιλαμβάνουν την παρουσία εστιών ασβεστοποίησης στον όγκο, επέκταση και σκούραση της κόγχης, καθώς και αύξηση του οπτικού ανοίγματος όταν ο όγκος μεγαλώνει στην κρανιακή κοιλότητα. |
Βιομικροσκόπηση, οφθαλμοσκόπηση, υπερηχογράφημα του οργάνου της όρασης. Υπερηχογράφημα του οργάνου της όρασης. Η αξονική τομογραφία |
Πάντα διπλής όψης. Χωρίς κληρονομική προδιάθεση. Η αξονική τομογραφία αποτυγχάνει στο ROP |
| Παλτό αμφιβληστροειδούς | Προσβάλλει κυρίως αγόρια (3:1), στο 98% των περιπτώσεων το ένα μάτι αρρωσταίνει. Το κυρίαρχο σύμπτωμα της νόσου του Coats, εκτός από τις χαρακτηριστικές αγγειακές εκδηλώσεις (τελαγγειεκτασίες, διεσταλμένα αρτηρίδια, τριχοειδή και φλεβίδια, μικρο και μακροανευρύσματα), είναι οι εμφανείς εναποθέσεις έντονο κίτρινου στερεού εξιδρώματος στα στρώματα του αμφιβληστροειδούς και του υποαμφιβληστροειδούς χώρου, εντοπισμένες κυρίως στον οπίσθιο πόλο. | Βιομικροσκόπηση, οφθαλμοσκόπηση, υπερηχογράφημα οργάνου όρασης |
Ιστορικό προωρότητας; |
| Δυσπλασία αμφιβληστροειδούς, νόσος Norrie, σύνδρομο Wagner | κληρονομική προδιάθεση (κατά υπολειπόμενο τύπο), βλάβη στους άνδρες, σοβαρές συνέπειες ραγοειδίτιδας, ταχέως αναπτυσσόμενος καταρράκτης. Η ασθένεια, κατά κανόνα, τελειώνει πάντα με ατροφία των βολβών. Τα περισσότερα παιδιά χαρακτηρίζονται από νοητική υστέρηση (60%) και κώφωση (30%). | Βιομικροσκόπηση, οφθαλμοσκόπηση, διαγνωστική DNA (προσδιορισμός συγκεκριμένων μεταλλάξεων στο γονίδιο - NDP). |
Ιστορικό προωρότητας; Πάντα διπλής όψης. Χωρίς γενετική προδιάθεση. |
| Αιμορραγίες στο υαλοειδές σώμα | Οι αιμορραγίες στον βυθό, κατά κανόνα, εμφανίζονται σε τελειόμηνα, βαριά, νεογνά, αμέσως μετά τη γέννηση και είναι αποτέλεσμα σοβαρού τραύματος κατά τη γέννηση. Οι αλλαγές από την πλευρά του οπτικού δίσκου, μεμονωμένα από τις χαρακτηριστικές περιφερικές εκδηλώσεις, μπορεί λανθασμένα να θεωρηθούν ως εκδηλώσεις ενδοκρανιακής υπέρτασης και διαφόρων παθολογικών καταστάσεων του κεντρικού νευρικού συστήματος με την ανάπτυξη συμφορητικού οπτικού δίσκου |
Οφθαλμοσκόπηση, Υπερηχογράφημα οργάνου όρασης |
Ιστορικό προωρότητας; Πάντα διπλής όψης. |
| Μεταστατική ενδοφθαλμίτιδα | Η χοριοαμφιβληστροειδική εστία στο οπίσθιο τμήμα, με σαφή όρια, μπορεί να είναι θολή κατά τη διάρκεια της φλεγμονής, με περιφερική φλεγμονή και εξίδρωση στο υαλοειδές σώμα. | οφθαλμοσκόπηση |
Ιστορικό προωρότητας; Πάντα διπλής όψης. |
| Πρωτοπαθές επίμονο υπερπλαστικό υαλοειδές (PPST) | Μικρόφθαλμος, ρηχός πρόσθιος θάλαμος, επιμήκεις βλεφαρίδες, καταρράκτης. Τα πιο αξιόπιστα διαφορικά σημεία θεωρούνται η ολοχρόνια και μονόπλευρη βλάβη. Οι παθολογικές εκδηλώσεις στο PPST εμφανίζονται ως μια πυκνή, σωληνοειδής μάζα που εκτείνεται από τον φακό στον αμφιβληστροειδή προς την κατεύθυνση του υαλοειδούς πόρου. Η αιμορραγία στο PPST είναι προαμφιβληστροειδική ή υποαμφιβληστροειδική, συχνά με ένα χαρακτηριστικό επίπεδο αίματος. |
βιομικροσκόπηση, Οφθαλμοσκόπηση, Υπερηχογράφημα οργάνου όρασης |
Ιστορικό προωρότητας; Πάντα διπλής όψης. |
Θεραπεία
Φάρμακα (δραστικές ουσίες) που χρησιμοποιούνται στη θεραπεία
Θεραπεία (περιπατητική)
ΤΑΚΤΙΚΕΣ ΑΝΤΙΜΕΤΩΠΙΣΗΣ ΣΕ ΕΠΙΠΕΔΟ ΕΞΩΝ ΙΑΤΡΙΚΗΣ : Οχι.
Μη φαρμακευτική αγωγή (καθεστώς, δίαιτα, κ.λπ. ακτινοβολία)
Θεραπεία (νοσοκομείο)
ΤΑΚΤΙΚΕΣ ΑΝΤΙΜΕΤΩΠΙΣΗΣ ΣΕ ΣΤΑΤΙΚΟ ΕΠΙΠΕΔΟ:
Ο μόνος γενικά αποδεκτός τρόπος για τη θεραπεία της ενεργού προοδευτικής ROP και την πρόληψη της ανάπτυξης σοβαρών μορφών της νόσου είναι η χειρουργική επέμβαση. Ο μηχανισμός της επίδρασης της πήξης εξηγείται από την καταστροφή των ισχαιμικών ζωνών του αγγειακού αμφιβληστροειδούς - την πηγή των ισχαιμικών ερεθισμάτων. Ως αποτέλεσμα της πήξης, ο αμφιβληστροειδής εκφυλίζεται σε λεπτό γλοιακό ιστό με ατροφία του χρωστικού επιθηλίου, έκθεση της μεμβράνης του Bruch και ατροφία των υποκείμενων αγγείων του χοριοειδούς, τριχοειδών αγγείων (σχηματισμός χοριοαμφιβληστροειδικής ουλής). Για την επίδραση της έκθεσης, είναι απαραίτητο να αποκλειστεί τουλάχιστον το 75% των μη αγγειακών ζωνών. Η πήξη με λέιζερ των μη αγγειακών ζωνών του αμφιβληστροειδούς είναι η μόνη θεραπεία για την κατώφλι (προκατώφλι Τύπου Ι) και την οπίσθια επιθετική αμφιβληστροειδοπάθεια της προωρότητας.
Χειρουργική επέμβαση:
Πήξη με λέιζερ με διατρηοειδή. Κατά τη διάρκεια της πήξης με λέιζερ με διθυρίδα με στερέωση NBO, χρησιμοποιούνται ειδικοί διαστολείς βλεφάρων για νεογνά για την ακινητοποίηση των βλεφάρων. Ανάλογα με τη διόπτρα του ασφαιρικού φακού (20 ή 28 διόπτρες), επιλέγεται η εστιακή απόσταση από το μάτι του χειρουργού έως τον αμφιβληστροειδή του ασθενούς και ορίζεται σημάδι λέιζερ στερέωσης. Είναι απαραίτητο να επιτευχθεί καθαρότητα της εικόνας του οδηγού σημάδι στον αμφιβληστροειδή (που ρυθμίζεται αλλάζοντας τη θέση της κεφαλής του χειρουργού). Σωστά εστιασμένη στον αμφιβληστροειδή, η ετικέτα έχει σαφή όρια και όταν αλλάζει η εστιακή απόσταση, «θολώνει». Η δέσμη λέιζερ πρέπει να κατευθύνεται κάθετα στο επίπεδο του πηκτικού αμφιβληστροειδούς. Τα πηκτικά τοποθετούνται από τον άξονα προς την περιφέρεια, η απόσταση μεταξύ των πηγμάτων πρέπει να είναι 0,5-1 μέγεθος πήγματος και να καταλαμβάνουν ολόκληρο τον μη αγγειακό αμφιβληστροειδή (τουλάχιστον 75%), να έχουν στρογγυλεμένο σχήμα και ανοιχτό (όχι λευκό) χρώμα. Με εκτεταμένες μη αγγειακές ζώνες, συνιστάται η διεξαγωγή συρρέουσας πήξης. Σε περίπτωση επιθετικής οπίσθιας ROP, θα πρέπει να πραγματοποιηθεί επιπλέον πήξη των ζωνών των αγγειακών στοών μπροστά από το όριο με τον αγγειακό αμφιβληστροειδή. Πρέπει να σημειωθεί ότι τα πήγματα αυξάνονται περαιτέρω σε μέγεθος και μπορεί να συγχωνευθούν. Οι παράμετροι πήξης επιλέγονται μεμονωμένα: η ισχύς κυμαίνεται από 120 έως 1000 mW, χρόνος έκθεσης - 0,1-0,3 sec. Ο αριθμός των πηκτικών εξαρτάται από την περιοχή των αγγειακών ζωνών και την τεχνική της πήξης
Όνομα χειρουργείου:
Διακορική πήξη με λέιζερ του μη αγγειακού αμφιβληστροειδούς.
Ενδείξεις:
· Στάδιο III, "συν" - μια ασθένεια στη ζώνη 2 ή 3 με εξάπλωση του εξωαμφιβληστροειδούς πολλαπλασιασμού σε 5 διαδοχικούς ή 8 συνολικά ωριαίους μεσημβρινούς.
Τύπος 1 ΠΕΠ: - Ζώνη Ι: οποιοδήποτε στάδιο ΠΕΠ με νόσο «συν».
Ζώνη I: στάδιο 3 χωρίς ασθένεια "συν".
ζώνη II: στάδιο 2 και 3 με "συν" - η ασθένεια.
ZARN (οποιαδήποτε εκδήλωση της νόσου).
Αντενδείξεις:
Μερική αποκόλληση αμφιβληστροειδούς
Κάρτα παρακολούθησης ασθενούς, δρομολόγηση ασθενούς (σχήματα, αλγόριθμοι): Οχι.
Μη φαρμακευτική αγωγή:
λειτουργία - μητέρα και παιδί.
δίαιτα - SGM ή θηλασμός.
Ιατρική περίθαλψη**: διενεργείται κατά τη διάρκεια χειρουργικής επέμβασης για πήξη με λέιζερ με διατρηχική πήξη του αγγειακού αμφιβληστροειδούς - μυδριατικά σκευάσματα, προστατευτικά μεμβράνης δακρύων. Στην μετεγχειρητική περίοδο, για την πρόληψη στρωμάτων δευτερογενούς μόλυνσης - τοπικά αντιβιοτικά. με αντιφλεγμονώδη σκοπό - γλυκοκορτικοστεροειδή.
Κατάλογος Απαραίτητων Φαρμάκων(έχοντας 100% πιθανότητα cast):
| φαρμακευτική ομάδα | Διεθνής μη αποκλειστική ονομασία φαρμάκων | Τρόπος χορήγησης | Εφάπαξ δόση και συχνότητα χρήσης | Επίπεδο Απόδειξης |
| Μ-ολινολυτικά παρατεταμένης δράσης, μυδριατικά | Συνδυασμός φαινυλεφρίνης/τροπικαμίδης | 1 σταγόνα στο καθένα, τρεις φορές με μεσοδιάστημα 5-10 λεπτών 40 λεπτά πριν την εξέταση | ΣΕ | |
| Γλυκοκορτικοστεροειδή | οφθαλμικές σταγόνες δεξαμεθαζόνης | Ενσταλάξεις στην κοιλότητα του επιπεφυκότα | 1 σταγόνα 6 φορές την ημέρα μετά την επέμβαση και στη συνέχεια με φθίνουσα σειρά 2 φορές | ΣΕ |
| Αντιμικροβιακό |
λεβοφλοξασίνη σταγόνες για τα μάτια |
Ενσταλάξεις στην κοιλότητα του επιπεφυκότα | 2 σταγόνες 3-4 φορές την ημέρα μετά την επέμβαση | ΣΕ |
|
οφλοξασίνη σταγόνες για τα μάτια |
||||
|
μοξιφλοξασίνη σταγόνες για τα μάτια |
** Τα φαρμακευτικά προϊόντα χρησιμοποιούνται μετά από αλλαγές στις οδηγίες χρήσης στη Δημοκρατία του Καζακστάν.
Κατάλογος πρόσθετων φαρμάκων: όχι.
Περαιτέρω διαχείριση:
Η μετεγχειρητική παρακολούθηση έχει δύο στόχους: τον προσδιορισμό της ανάγκης για εκ νέου παρέμβαση και την παρακολούθηση της υποχώρησης της νόσου.
Η πρώτη εξέταση μετά την πήξη με laser του αμφιβληστροειδούς σε ROP πραγματοποιείται την 5η-7η ημέρα μετά την επέμβαση. Οι εβδομαδιαίες εξετάσεις συνεχίζονται τουλάχιστον έως ότου εντοπιστούν σημεία μειωμένης δραστηριότητας της νόσου ή ύφεσης.
Απαιτείται εκ νέου παρέμβαση εάν δεν υπάρχουν ενδείξεις υποχώρησης του ενεργού ROP.
Η επανεπέμβαση πραγματοποιείται συνήθως 10-14 ημέρες μετά τη θεραπεία, απουσία υποχώρησης της ROP.
Δείκτες αποτελεσματικότητας θεραπείας:
Μειωμένη αγγειακή δραστηριότητα στον οπίσθιο πόλο του ματιού.
· εξαφάνιση της στρεβλότητας, ομαλοποίηση του διαμετρήματος των αγγείων του αμφιβληστροειδούς και αρχική παλινδρόμηση των αρτηριοφλεβικών παρακαμπτηρίων.
συνεχιζόμενη ανάπτυξη των αγγείων του αμφιβληστροειδούς στη ζώνη πήξης με λέιζερ (πρώην αγγειακή ζώνη).
Την 14η ημέρα απορρόφηση και εξαφάνιση των αιμορραγιών του αμφιβληστροειδούς, αρχική ισοπέδωση του άξονα οριοθέτησης του "άξονα", αλλαγή χρώματος σε ανοιχτό γκρι.
Την 30ή ημέρα εξαφάνιση της «βαλβίδας», πλήρης υποχώρηση του εξωαμφιβληστροειδικού αγγειοπολλαπλασιασμού.
Νοσηλεία σε νοσοκομείο
ΕΝΔΕΙΞΕΙΣ ΓΙΑ ΝΟΣΗΛΕΥΣΗ ΜΕ ΕΝΔΕΙΞΗ ΤΟΥ ΕΙΔΟΥ ΝΟΣΗΛΕΙΟΥ:
Ενδείξεις για προγραμματισμένη νοσηλεία ROP τύπου 1:
ζώνη I, οποιοδήποτε στάδιο ROP με σημάδια ασθένειας "συν".
ζώνη I, στάδιο 3 χωρίς ασθένεια "συν".
ζώνη II, στάδιο 3 με σημάδια ασθένειας "συν".
ζώνη ΙΙ, στάδιο 2 με νόσο «συν».
Σημείωση! Αν και δεν υπάρχουν συγκεκριμένα στοιχεία που να προτείνουν ένα συγκεκριμένο χρονικό διάστημα μεταξύ της αναγνώρισης των ενδείξεων για θεραπεία και της πραγματικής εφαρμογής της θεραπείας, η θεραπεία εντός 72 ωρών, αυτό το χρονικό διάστημα θα πρέπει να είναι το πρότυπο που πρέπει να στοχεύσετε.
Ενδείξεις για επείγουσα νοσηλεία:
Επιθετική οπίσθια αμφιβληστροειδοπάθεια της προωρότητας.
Πληροφορίες
Πηγές και βιβλιογραφία
- Πρακτικά των συνεδριάσεων της Μικτής Επιτροπής για την ποιότητα των ιατρικών υπηρεσιών του Υπουργείου Υγείας της Δημοκρατίας του Καζακστάν, 2017
- 1) Sofronova L.N., Fedorova L.A., Skoromets A.P., Fomina N.V., Anufriev M.V. Φυσιολογικές πτυχές και πρότυπα θηλασμού πρόωρων μωρών, μέρος III. - Αγία Πετρούπολη, 2010. S. 15-21. 2) International Committee for the Classification of ROP. Μια διεθνής ταξινόμηση της αμφιβληστροειδοπάθειας της προωρότητας // Arch. Ophthalmol. – 1984.- Τόμ. 102.- Σ. 1130-1134. 3) Διεθνής Επιτροπή για την Ταξινόμηση των Τελών Σταδίων του ΠΕΠ. Μια διεθνής ταξινόμηση της αμφιβληστροειδοπάθειας της προωρότητας II. Ταξινόμηση της αποκόλλησης αμφιβληστροειδούς. // Αρχ. Ophthalmol. – 1987.- Τόμ. 105.- Σ. 906-912. 4) The International Classification of Retinopathy of Prematurity Revisited.// An International Committee for the Classification of Retinopathy of Prematurity // Arch Ophthalmol. - 2005. - Τόμος 123, Αρ. 7. - Σ. 991-999. 5) Συμπληρωματικό Θεραπευτικό Οξυγόνο για Προκατώφλι Αμφιβληστροειδοπάθεια Προωρότητας (STOP-ROP), μια τυχαιοποιημένη, ελεγχόμενη δοκιμή. I: πρωτογενή αποτελέσματα // Παιδιατρική. - 2000. - Τόμ. 105, Νο. 2. - R. 295-310. 6) Πρώιμη Θεραπεία Αμφιβληστροειδοπάθειας Προωρότητας Συνεταιριστική Ομάδα. Αναθεωρημένες ενδείξεις για τη θεραπεία της αμφιβληστροειδοπάθειας της προωρότητας: αποτελέσματα της πρώιμης θεραπείας για την αμφιβληστροειδοπάθεια της προωρότητας τυχαιοποιημένη δοκιμή. Arch Ophthalmol., 2003; 121: 1684-1694. 7) Good WV, Hardy RJ, Dobson V, Palmer EA, Phelps DL, Quintos M et al. Η επίπτωση και η πορεία της αμφιβληστροειδοπάθειας της προωρότητας: ευρήματα από την πρώιμη θεραπεία για την αμφιβληστροειδοπάθεια της προωρότητας. Παιδιατρική 2005; 116(1):15-23. 8) Hussan N., Clive J., Bhandary V. Τρέχουσα επίπτωση της αμφιβληστροειδοπάθειας της προωρότητας, 1989-1997 // Παιδιατρική. - 1999. - Τόμ. 104, Νο. 3. - Σελ.26. 9) Khvatova A.V., Katargina L.A. Κατάσταση και προοπτικές έρευνας για το πρόβλημα της αμφιβληστροειδοπάθειας της προωρότητας // Πρόληψη και θεραπεία της αμφιβληστροειδοπάθειας της προωρότητας: υλικά του συμποσίου. - Μ., 2000. - Σ. 3-15. 10) Somov E.E. Αμφιβληστροειδοπάθεια της προωρότητας: Θεωρία και σύγχρονη πρακτική // Nevsky horizons: υλικά του επετειακού επιστημονικού συνεδρίου αφιερωμένο στην 75η επέτειο από την ίδρυση του πρώτου τμήματος παιδιατρικής οφθαλμολογίας στη Ρωσία - Αγία Πετρούπολη, 2010. - Σελ. 400-406 . 11) Προληπτική εξέταση πρόωρων βρεφών για αμφιβληστροειδοπάθεια των προωρών. Αμερικανική Ακαδημία Παιδιατρικής/ Παιδιατρικής. 2013. - N 1, V. 131.-P. 188-195. 12) Katargina L.A., Kogoleva L.V. Χαρακτηριστικά της πορείας και τακτική θεραπείας ενεργών σταδίων αμφιβληστροειδοπάθειας της προωρότητας στο παρόν στάδιο. - Spb., 2010. - S. 353-357. 13) Isenberg SJ, Abrams C, Hyman ΡΕ. Επιδράσεις των οφθαλμικών σταγόνων κυκλοπεντολικού στη γαστρική εκκριτική λειτουργία σε πρόωρα βρέφη. Ophthalmology 1985; 92(5):698-700. 14) Isenberg S, Everett S. Καρδιαγγειακές επιδράσεις μυδριατικών σε βρέφη χαμηλού βάρους γέννησης. J Pediatr 1984; 105(1):111-112. 15) Banach MJ, Ferrone PJ, Trese MT. Σύγκριση μοτίβων φωτοπηξίας με λέιζερ πυκνής έναντι λιγότερο πυκνής διόδου για την οριακή αμφιβληστροειδοπάθεια της προωρότητας. Οφθαλμολογία 2000; 107(2):324-327. 16) Rezai KA, Eliott D, Ferrone PJ, Kim RW. Σχεδόν συρρέουσα φωτοπηξία με λέιζερ για τη θεραπεία της αμφιβληστροειδοπάθειας κατωφλίου της προωρότητας. Arch Ophthalmol 2005; 123(5):621-626* 17) Saydasheva E.I. Νευροπροστασία μετά από θεραπεία με λέιζερ αμφιβληστροειδοπάθειας προωρότητας / E.I. Saydasheva, Ο.Α. Solovyova, V.A. Lyubimenko // Medical News Journal. Νο 5.= 2009.- Σ. 15-18. 18) Khavinson VKh, Kuznik BI, Ryzhak GA..Adv Gerontol. 2013; 26 (1): 20-37. ανασκόπηση. Ρωσική. 19) Gopal L, Sharma Τ, Shanmugam Μ, et αϊ. Χειρουργική για την αμφιβληστροειδοπάθεια της προωρότητας σταδίου 5: η καμπύλη μάθησης και η εξελισσόμενη τεχνική. Ινδός J Ophthalmol. 2000;48(2):101–106. 20) Kono T, Oshima K, Fuchino Y. Χειρουργικά αποτελέσματα και οπτικά αποτελέσματα χειρουργικής υαλοειδούς για προχωρημένα στάδια αμφιβληστροειδοπάθειας προωρότητας. Jpn J Ophthalmol. 2000 Nov-Dec;44(6):661-7. 21) Οδηγία για τον προσυμπτωματικό έλεγχο και τη θεραπεία της αμφιβληστροειδοπάθειας της προωρότητας. UK Retinopathy of Prematurity Guideline, Μάιος 2008. Royal College of Pediatrics and Child Health, Royal College of Ophthalmologists British Association of Perinatal Medicine & BLISS. Διαθέσιμο στη διεύθυνση: 22) http://www.rcpch.ac.uk/system/files/protected/page/ROP Guideline - Jul08 final.pdf
Πληροφορίες
ΟΡΓΑΝΩΤΙΚΕΣ ΠΤΥΧΕΣ ΤΟΥ ΠΡΩΤΟΚΟΛΛΟΥ
Λίστα προγραμματιστών πρωτοκόλλου με δεδομένα πιστοποίησης:
1) Sharipova Asel Usenbaevna - Υποψήφια Ιατρικών Επιστημών, JSC "Kazakh Research Institute of Eye Diseases", ανώτερη λέκτορας στο Αλμάτι.
2) Tuletova Aigerim Serikbaevna - υποψήφια ιατρικών επιστημών, διευθύντρια του κλάδου της JSC "Kazakh Research Institute of Eye Diseases", Αστάνα.
3) Baibosynova Aelita Zhaparovna - επικεφαλής του τμήματος οφθαλμικής μικροχειρουργικής του CGP στο REM "Center for Mother and Child", Ust-Kamenogorsk.
4) Smagulova Gaziza Azhmagievna - Υποψήφια Ιατρικών Επιστημών, Αναπληρωτής Καθηγητής, Επικεφαλής του Τμήματος Προπαιδευτικής Εσωτερικών Νοσημάτων και Κλινικής Φαρμακολογίας του RSE στο REM "M. Ospanov West Kazakhstan State Medical University"
Ένδειξη μη σύγκρουσης συμφερόντων: Οχι.
Αξιολογητές:
Kachurina Dilara Radikovna - Διδάκτωρ Ιατρικών Επιστημών, Επικεφαλής του Τμήματος Νεογνολογίας και Χειρουργικής Νεογνών, RSE στο REM "Επιστημονικό Κέντρο Παιδιατρικής και Παιδοχειρουργικής".
Ένδειξη των προϋποθέσεων για την αναθεώρηση του πρωτοκόλλου:αναθεώρηση του πρωτοκόλλου 5 χρόνια μετά τη δημοσίευσή του και από την ημερομηνία έναρξης ισχύος του ή παρουσία νέων μεθόδων με επίπεδο αποδεικτικών στοιχείων.
Παράρτημα 1
Διαγνωστικός αλγόριθμος
Συνημμένα αρχεία
Προσοχή!
- Κάνοντας αυτοθεραπεία, μπορείτε να προκαλέσετε ανεπανόρθωτη βλάβη στην υγεία σας.
- Οι πληροφορίες που δημοσιεύονται στον ιστότοπο του MedElement και στις εφαρμογές για κινητές συσκευές "MedElement (MedElement)", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Handbook" δεν μπορούν και δεν πρέπει να αντικαταστήσουν την προσωπική διαβούλευση με γιατρό . Φροντίστε να επικοινωνήσετε με ιατρικές εγκαταστάσεις εάν έχετε ασθένειες ή συμπτώματα που σας ενοχλούν.
- Η επιλογή των φαρμάκων και η δοσολογία τους θα πρέπει να συζητηθούν με έναν ειδικό. Μόνο ένας γιατρός μπορεί να συνταγογραφήσει το σωστό φάρμακο και τη δοσολογία του, λαμβάνοντας υπόψη την ασθένεια και την κατάσταση του σώματος του ασθενούς.
- Ο ιστότοπος και οι εφαρμογές για κινητές συσκευές MedElement "MedElement (MedElement)", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Handbook" είναι αποκλειστικά πηγές πληροφοριών και αναφοράς. Οι πληροφορίες που δημοσιεύονται σε αυτόν τον ιστότοπο δεν πρέπει να χρησιμοποιούνται για την αυθαίρετη αλλαγή των συνταγών του γιατρού.
- Οι συντάκτες του MedElement δεν ευθύνονται για οποιαδήποτε βλάβη στην υγεία ή υλική ζημιά προκύψει από τη χρήση αυτού του ιστότοπου.
Η αμφιβληστροειδοπάθεια των προωρών είναι μια σοβαρή παθολογία των ματιών σε βρέφη που γεννήθηκαν πριν από τον βιολογικό χρόνο. Η βάση της οφθαλμικής παθολογίας είναι η υπανάπτυκτη δομή του ματιού, και ειδικότερα του αμφιβληστροειδούς. Ως ανεξάρτητη νόσος, η αμφιβληστροειδοπάθεια της προωρότητας (RP) περιγράφηκε για πρώτη φορά από τον Αμερικανό οφθαλμίατρο T. Terry το 1941 με την ονομασία «retrolental fibroplasia». Μέχρι τότε, η παθολογία δεν έχει μελετηθεί λόγω της υψηλής θνησιμότητας των πρόωρων παιδιών και της έλλειψης κατάλληλης θεραπείας. Η οφθαλμική νόσος του νεογνού έλαβε το σύγχρονο όνομά της το 1951.
Παρά τη μακροχρόνια έρευνα για την αμφιβληστροειδοπάθεια, η νόσος συνεχίζει να αποτελεί κύρια αιτία αναπηρίας και χαμηλής όρασης στην πρώιμη παιδική ηλικία. Ο επιπολασμός της οφθαλμικής νόσου είναι πανταχού παρών και φτάνει σε ανησυχητικό ποσοστό 24,7 ανά 100.000. Η ανάπτυξη παθολογικής οφθαλμικής ανεπάρκειας εξαρτάται άμεσα από το βάρος γέννησης, την ανάπτυξη του παιδιού, την προγεννητική ηλικία.
Κλινική εικόνα
Η αμφιβληστροειδοπάθεια είναι το αποτέλεσμα μιας ξαφνικής διακοπής του φυσικού σχηματισμού των αιμοφόρων αγγείων στα μάτια. Η βιολογική διαδικασία ξεκινά στις 15-16 εβδομάδες της εμβρυϊκής περιόδου και ολοκληρώνεται πλήρως με τη γέννηση (40 εβδομάδες). Η συντριπτική πλειοψηφία των πρόωρων παιδιών έχει οφθαλμικές ανωμαλίες. Οι αγγειακές ζώνες παρατηρούνται στον βυθό, το μέγεθός τους εξαρτάται άμεσα από την ηλικία του παιδιού από την τελευταία έμμηνο ρύση της μητέρας. Με άλλα λόγια, όσο νωρίτερα γινόταν ο τοκετός, τόσο μεγαλύτερη ήταν η περιοχή της βλάβης στον αμφιβληστροειδή.
Όμως η παρουσία περιοχών χωρίς αιμοφόρα αγγεία δεν είναι απόλυτος παράγοντας αμφιβληστροειδοπάθειας. Αυτό είναι μόνο επιβεβαίωση ότι τα τριχοειδή έχουν σταματήσει να αναπτύσσονται και η πιθανότητα της νόσου έχει γίνει μεγαλύτερη.
Ταξινόμηση
Η αμφιβληστροειδοπάθεια χωρίζεται σε στάδια, εντοπισμό και μέγεθος της βλάβης του αμφιβληστροειδούς.
Αμφιβληστροειδοπάθεια 1ου βαθμού σε πρόωρα μωρά και οι συνέπειές της
Το στάδιο χαρακτηρίζεται από την εμφάνιση μιας γραμμής που χωρίζει τον πλήρη και τον ααγγειακό αμφιβληστροειδή. Η ζώνη είναι μια μεγάλη συσσώρευση μυκωτικών κυττάρων. Στον βυθό, μπροστά από τη διαχωριστική γραμμή, τα αγγεία διαστέλλονται, σχηματίζουν κλάδους και ξαφνικά αποκόπτονται χωρίς να διεισδύσουν στην αγγειακή ζώνη του αμφιβληστροειδούς.
Στην οφθαλμολογία, είναι γενικά αποδεκτό ότι εάν ένα παιδί έχει υποστεί το πρώτο στάδιο αμφιβληστροειδοπάθειας και έχουν εμφανιστεί αδύναμες κυκλικές αλλαγές, τότε είναι αδύνατο να σχηματίσει ένα πλήρες υαλοειδές σώμα του ματιού. Στο μέλλον, τέτοια παιδιά έχουν υψηλό κίνδυνο να αναπτύξουν μυωπία, δυστροφία και αποκόλληση αμφιβληστροειδούς. Αλλά είναι επίσης δυνατή μια ανεξάρτητη υποχώρηση της νόσου, χωρίς κρίσιμες συνέπειες. Η θεραπεία στο 1ο, 2ο στάδια μειώνεται σε τοπικές επιδράσεις - σύμπλεγμα βιταμινών, οφθαλμικές σταγόνες.
Αμφιβληστροειδοπάθεια 2ου βαθμού
Σε αυτό το στάδιο, η διαχωριστική γραμμή μετατρέπεται σε χτένα (άξονας), η οποία έχει γκρι ή λευκή απόχρωση. Ο αμφιβληστροειδής παχαίνει και κόβει στο υαλοειδές σώμα του ματιού. Μερικές φορές ο άξονας φαίνεται πολύ «γεμάτος» λόγω των αιμοφόρων αγγείων που έχουν εισχωρήσει σε αυτόν. Τα τριχοειδή στο κάτω μέρος του ματιού είναι διεσταλμένα και ελικοειδή. Εμφανίζονται «βούρτσες» (shunts).
Αμφιβληστροειδοπάθεια 3ου βαθμού
Το στάδιο χαρακτηρίζεται από την ανάπτυξη ελαττωματικού συνδετικού ιστού στην κορυφή. Η κορυφογραμμή διεισδύει περαιτέρω στο υαλοειδές σώμα, οι «βούρτσες» (αρτηριοφλεβικές παρακλίσεις) γίνονται πιο διακλαδισμένες και σχηματίζονται διαταραγμένα πλέγματα. Στο πρώτο και στο δεύτερο στάδιο, είναι ακόμα δυνατό να διατηρηθεί υψηλή οπτική οξύτητα. Όταν η ασθένεια εισέρχεται στο τρίτο στάδιο, εμφανίζεται μια απότομη, συχνά μη αναστρέψιμη μείωση της οπτικής λειτουργίας.
στάδιο κατωφλίου
Το τρίτο στάδιο της ROP, που είναι και το κατώφλι, γίνεται σημείο καμπής στην εξέλιξη της νόσου. Εάν δεν εντοπιστεί αμφιβληστροειδοπάθεια σε αυτό το στάδιο, τότε υπάρχει περαιτέρω επιδείνωση της κατάστασης του παιδιού, μέχρι την απώλεια του οφθαλμού. Είναι στο κατώφλι στάδιο που συνταγογραφείται χειρουργική θεραπεία για τη διατήρηση της όρασης. Η πήξη με λέιζερ ή η κρυοπηξία πραγματοποιείται το αργότερο 3 ημέρες από τη στιγμή που προσδιορίζεται ο βαθμός της βλάβης. Σε μεταγενέστερη ημερομηνία (4ο, 5ο στάδιο), η πήξη δεν θα έχει το αναμενόμενο αποτέλεσμα, η χρήση τους είναι ακατάλληλη όσον αφορά τους κινδύνους (η αναισθησία, ακόμη και η τοπική αναισθησία, μπορεί να επηρεάσει αρνητικά το αδύναμο σώμα ενός πρόωρου μωρού).
Αμφιβληστροειδοπάθεια 4ου βαθμού
Στην έναρξη του 4ου σταδίου αρχίζει η αποκόλληση του αμφιβληστροειδούς. Υπάρχουν δύο τύποι διαδικασίας:
- ΙV a - η ζώνη της ωχράς κηλίδας δεν εμπλέκεται.
- ΙV in - ο αμφιβληστροειδής απολεπίζεται στην ωχρά κηλίδα.
Η αποκόλληση έχει φλεγμονώδη φύση με σχηματισμό εξιδρώματος. Εμφανίζεται σε φόντο αιμορραγικών αγγείων και τεντώματος από τον συνδετικό ιστό.
Αμφιβληστροειδοπάθεια 5ου βαθμού
Σε αυτό το στάδιο, συμβαίνει πλήρης αποκόλληση του αμφιβληστροειδούς. Σοβαρή καταστροφή του υαλοειδούς σώματος, ανάπτυξη κενών σε αυτό «χοάνης» φύσης. Συνηθίζεται να γίνεται διάκριση μεταξύ στενών, ημίκλειστων και κλειστών μορφών. Υπάρχει μια έντονη σύντηξη μεταξύ των φύλλων του αμφιβληστροειδούς.
Η συν-ασθένεια και η οπίσθια κακοήθης μορφή ξεχωρίζουν ως οι πιο δυσμενείς τύποι αμφιβληστροειδοπάθειας. Οι παθολογικές διεργασίες ξεκινούν νωρίτερα, δεν έχουν σαφώς καθορισμένα στάδια, προχωρούν γρήγορα και οδηγούν σε καταστροφή του αμφιβληστροειδούς χωρίς να φτάσουν στο κατώφλι. Οι παθολογικές μορφές χαρακτηρίζονται από αγγειοδιαστολή του αμφιβληστροειδούς, οίδημα του υαλοειδούς σώματος, πολλαπλές αιμορραγίες στα αγγεία. Η πρόγνωση της θεραπείας είναι δυσμενής, υπάρχει απειλή για τη ζωή.
Διαγνωστικά
Ο έγκαιρος ορισμός της αμφιβληστροειδοπάθειας βασίζεται αποκλειστικά στην εκτίμηση της κατάστασης του βυθού. Η απεικόνιση του αμφιβληστροειδούς με συμβατική οφθαλμοσκόπηση είναι δύσκολη. Λαμβάνοντας υπόψη τη σοβαρή κατάσταση των πρόωρων μωρών και τη συχνή ανάγκη για τεχνητό αερισμό των πνευμόνων, οι δυνατότητες χειρισμού τους είναι περιορισμένες. Δεν συνιστάται ανεπιφύλακτα η αλλαγή της θέσης του σώματος του παιδιού από οριζόντια σε κάθετη ή κεκλιμένη.
Η διάγνωση της αμφιβληστροειδοπάθειας πραγματοποιείται με αντίστροφη οφθαλμοσκόπηση ή με χρήση κάμερας αμφιβληστροειδούς (παιδιατρική). Όλα τα πρόωρα μωρά που γεννήθηκαν πριν από τις 34 εβδομάδες και ζυγίζουν λιγότερο από 2 κιλά υπόκεινται σε υποχρεωτική εξέταση για παρουσία παθολογίας.
Πολλές ανεπτυγμένες χώρες έχουν πιο στενά κριτήρια:
- ενδομήτρια ηλικία μικρότερη από 30-32 εβδομάδες.
- βάρος γέννησης μικρότερο από 1,2-2 kg.
Πρόσφατα, λόγω της συχνότερης διάγνωσης της οπίσθιας επιθετικής μορφής αμφιβληστροειδοπάθειας στα παιδιά, προτείνονται προγενέστερες ημερομηνίες εξέτασης, που παρουσιάζονται στον πίνακα.
| Ηλικία κύησης, εβδομάδες | Ηλικία κύησης + μεταγεννητική, εβδομάδες | Χρονολογική ηλικία, εβδομάδες |
| 22 | 30–31 | 8–9 |
| 23 | 30–31 | 7–8 |
| 24 | 30–31 | 6–7 |
| 25 | 30–31 | 5–6 |
| 26 | 30–31 | 4–5 |
| 27 | 31 | 4 |
| 28 | 32 | 4 |
| 29 | 33 | 4 |
| 30 | 34 | 4 |
| 31 | 35 | 4 |
| 32 | 35 | 3 |
Θεραπεία
Η φαρμακευτική θεραπεία, με αποδεδειγμένη αποτελεσματικότητα, δεν έχει αναπτυχθεί μέχρι σήμερα. Η θεραπεία πραγματοποιείται μόνο με χειρουργική επέμβαση. Συνιστάται η διεξαγωγή πήξης με λέιζερ ή κρυοπηξίας του αμφιβληστροειδούς στο στάδιο του κατωφλίου. Ο μηχανισμός δράσης εξηγείται από την καταστροφή των παχύρρευστων περιοχών του μη αγγειακού αμφιβληστροειδούς.
Η επέμβαση στα μάτια των πρόωρων βρεφών γίνεται στο νοσοκομείο της κλινικής που διαθέτει παθολογικό τμήμα νεογνών. Εάν το παιδί έχει ήδη πάρει εξιτήριο από το νοσηλευτικό τμήμα, τότε η θεραπεία γίνεται σε εξειδικευμένο οφθαλμολογικό κέντρο ή παιδική κλινική που διαθέτει άδεια νοσηλείας νεογνών, τον απαραίτητο εξοπλισμό και ειδικά εκπαιδευμένο οφθαλμίατρο. Οι γονείς του παιδιού ενημερώνονται πλήρως για την επερχόμενη θεραπεία.
Παρά τη θετική πρόγνωση της θεραπείας, είναι πιθανές επιπλοκές της πήξης:
- άπνοια, ταχυκαρδία, βραδυκαρδία, κυάνωση.
- διαβροχή του επιπεφυκότα?
- αιμορραγίες?
- αυξημένη πίεση στα μάτια.
- επιπλοκές του αμφιβληστροειδούς μακροπρόθεσμα.
Εάν υπάρχουν επιπλοκές από τη σωματική κατάσταση του παιδιού, καθώς και μαζικές αιμορραγίες από τα αγγεία των ματιών, η διαδικασία τερματίζεται ανεξάρτητα από τα στάδια προόδου. Η επιτυχής πήξη επιτρέπει τη σταθεροποίηση της διαδικασίας και τη διατήρηση της όρασης στο 75-90% των διαγνωσμένων περιπτώσεων.
Υπάρχει θεραπεία για την αμφιβληστροειδοπάθεια 5ου βαθμού σε πρόωρα μωρά;
Φτάνοντας στο 5ο στάδιο της αμφιβληστροειδοπάθειας της προωρότητας, η διαδικασία επιδεινώνεται και προκαλεί την ανάπτυξη επικίνδυνων επιπλοκών με τη μορφή θόλωσης του κερατοειδούς και δευτεροπαθούς γλαυκώματος. Ως εκ τούτου, με την ανάπτυξη της επαφής μεταξύ του κερατοειδούς και της ίριδας, είναι απαραίτητη η επείγουσα χειρουργική θεραπεία για να σωθεί το μάτι (στην περίπτωση αυτή δεν μιλάμε για διατήρηση της όρασης). Στην οφθαλμολογία, το στάδιο ορίζεται ως απειλή για τη ζωή του παιδιού.
Πρόληψη και επιτήρηση
Αξιόπιστες μέθοδοι για την αποτελεσματική πρόληψη της αμφιβληστροειδοπάθειας βρίσκονται υπό έρευνα και ανάπτυξη. Η πρόγνωση για την όραση στην ανίχνευση οριακών σταδίων ROP (συχνά σχετίζεται με καθυστερημένη διάγνωση) είναι δυσμενής: μη αναστρέψιμη τύφλωση, αναπόφευκτη αναπηρία. Είναι σημαντικό να σημειωθεί ότι οι νεογνολόγοι είναι υπεύθυνοι για τον εντοπισμό των παιδιών που κινδυνεύουν από αμφιβληστροειδοπάθεια. Αυτό αναφέρεται ξεκάθαρα στην εντολή του Υπουργείου Υγείας της Ρωσικής Ομοσπονδίας «Ταυτοποίηση νεογέννητων πρόωρων μωρών που διατρέχουν κίνδυνο να αναπτύξουν αμφιβληστροειδοπάθεια». Η επίβλεψη των πρόωρων μωρών πραγματοποιείται από τους ακόλουθους ειδικούς:
- αναισθησιολόγοι?
- ανανεωτήρες εντατικής θεραπείας.
- νεογνολόγοι.
Η συνεχής παρακολούθηση της κατάστασης των νεογνών, υπανάπτυκτων ή πρόωρων, πραγματοποιείται μέχρι την έξοδο από ιατρικό ίδρυμα. Η αυστηρή τήρηση του σχεδίου επιθεώρησης είναι ένα υποχρεωτικό μέτρο για την πρόληψη της ανάπτυξης μη αναστρέψιμων επιπλοκών. Τα παιδιά που έχουν υποβληθεί σε οποιοδήποτε στάδιο αμφιβληστροειδοπάθειας (ιδίως ξεκινώντας από το 2ο στάδιο) παρακολουθούνται στην παιδιατρική από οφθαλμίατρο μέχρι την ηλικία των 18 ετών και στη συνέχεια εφ' όρου ζωής λόγω του κινδύνου απώλειας όρασης.
Η πρόληψη της πρόωρης γέννησης παιδιών γίνεται παγκόσμια προληπτικά μέτρα. Η εκπλήρωση όλων των υποδείξεων του γυναικολόγου από την έγκυο είναι η βασική προϋπόθεση για την επιτυχή κύηση και τον τοκετό.
Σας άρεσε η ανάρτηση;
Βαθμολογήστε το - κάντε κλικ στα αστέρια!
Επιβεβαίωση αξιολόγησης