Μία από τις πιο κοινές διαταραχές του ρυθμού είναι η κολπική μαρμαρυγή, ιδιαίτερα η κολπική μαρμαρυγή (AF).
Παρά το γεγονός ότι πολλοί ασθενείς ζουν με αυτή την πάθηση για πολλά χρόνια και δεν βιώνουν υποκειμενικές αισθήσεις, μπορεί να προκαλέσει τόσο σοβαρές επιπλοκές όπως η ταχυμορφική μαρμαρυγή και το θρομβοεμβολικό σύνδρομο.
Η ασθένεια είναι θεραπεύσιμη· έχουν αναπτυχθεί διάφορες κατηγορίες αντιαρρυθμικών φαρμάκων που είναι κατάλληλα για συνεχή χρήση και ταχεία ανακούφιση από μια ξαφνική προσβολή.
Κολπική μαρμαρυγή είναι το όνομα που δίνεται στην ασυντόνιστη διέγερση των κολπικών μυοκαρδιακών ινών. με συχνότητα 350 έως 600 ανά λεπτό. Σε αυτή την περίπτωση, δεν εμφανίζεται πλήρης κολπική συστολή.
Η κολποκοιλιακή συμβολή φυσιολογικά μπλοκάρει την υπερβολική κολπική δραστηριότητα και μεταδίδει έναν φυσιολογικό αριθμό παλμών στις κοιλίες. Ωστόσο, μερικές φορές υπάρχει ταχεία συστολή των κοιλιών, εκλαμβάνεται ως ταχυκαρδία.
Στην παθογένεση της ΚΜ, τον κύριο ρόλο παίζει ο μηχανισμός μικρο-επανεισόδου. Η ταχυμορφή της νόσου μειώνει σημαντικά την καρδιακή παροχή, προκαλώντας κυκλοφορική ανεπάρκεια στους πνευμονικούς και συστημικούς κύκλους.
Γιατί είναι επικίνδυνη η κολπική μαρμαρυγή; Ανωμαλία των κολπικών συσπάσεων επικίνδυνο λόγω του σχηματισμού θρόμβων αίματος, ιδιαίτερα στα κολπικά προσαρτήματα, και ο διαχωρισμός τους.
Επικράτηση
Ο επιπολασμός της κολπικής μαρμαρυγής είναι 0,4%. Μεταξύ της ομάδας κάτω των 40 ετών αυτό το ποσοστό είναι 0,1%, άνω των 60 ετών - έως και 4%.
Είναι γνωστό ότι σε ασθενείς ηλικίας άνω των 75 ετών, η πιθανότητα ανίχνευσης ΚΜ είναι έως και 9%. Σύμφωνα με στατιστικά στοιχεία, η ασθένεια εμφανίζεται μιάμιση φορά συχνότερα στους άνδρες παρά στις γυναίκες.
Η νόσος βασίζεται στον μηχανισμό επανεισόδου της διέγερσης στις κολπικές δομές. Αυτό προκαλείται από ετερογένεια του μυοκαρδίου, φλεγμονώδεις ασθένειες, ίνωση, τέντωμα και προηγούμενες καρδιακές προσβολές.
Παθολογικό υπόστρωμα δεν μπορεί να πραγματοποιήσει κανονικά παρορμήσεις, προκαλώντας άνιση συστολή του μυοκαρδίου. Η αρρυθμία προκαλεί διαστολή των καρδιακών θαλάμων και αδυναμία λειτουργίας.
Ταξινόμηση και διαφορές μεταξύ ειδών, στάδια
Σύμφωνα με την κλινική πορεία, υπάρχουν πέντε τύποι κολπικής μαρμαρυγής. Διακρίνονται από τα χαρακτηριστικά της εμφάνισής τους, την κλινική τους πορεία και την ευαισθησία τους σε θεραπευτικές επιδράσεις.

- Το πρώτο αναγνωρισμένο έντυποχαρακτηρίζεται από την πρώτη εμφάνιση κολπικής μαρμαρυγής στη ζωή. Καθιερώνεται ανεξάρτητα από τη διάρκεια και τη σοβαρότητα των συμπτωμάτων.
- Για παροξυσμική μαρμαρυγήη διάρκεια περιορίζεται σε 7 ημέρες. Το επεισόδιο συνήθως σταματά από μόνο του μέσα στις επόμενες δύο ημέρες.
- Επίμονη μορφήδεν τελειώνει αυθόρμητα μέσα σε 7 ημέρες και απαιτεί φαρμακευτική αγωγή ή ηλεκτρική παλμική καρδιοανάταξη.
- Μακροχρόνια επίμονη μαρμαρυγήδιαγιγνώσκεται όταν η νόσος διαρκεί περισσότερο από ένα χρόνο και με την επιλεγμένη μέθοδο διόρθωσης του ρυθμού.
- Μόνιμη μορφήχαρακτηρίζεται από το γεγονός ότι οι προσπάθειες αποκατάστασης του φλεβοκομβικού ρυθμού ήταν ανεπιτυχείς και ελήφθη απόφαση να διατηρηθεί η κολπική μαρμαρυγή.
Με βάση τη συχνότητα της κοιλιακής συστολής, διακρίνονται τρεις μορφές κολπικής μαρμαρυγής:
- Βραδυσυστολική, στην οποία ο καρδιακός ρυθμός είναι μικρότερος από 60 ανά λεπτό.
- στο νορμοσυστολικήο αριθμός των συσπάσεων είναι εντός των φυσιολογικών ορίων.
- ταχυσυστολικήχαρακτηρίζεται από συχνότητα 80 ανά λεπτό.
Αιτίες και παράγοντες κινδύνου
Διάφορες αιτίες μπορούν να συμβάλουν στην εμφάνιση διαταραχών του ρυθμού, συμπεριλαμβανομένων των μη καρδιακών παθήσεων και των συγγενών παθολογικών συνδρόμων. Επιπλέον, είναι δυνατοί λειτουργικοί μηχανισμοί και κληρονομική προδιάθεση.
Οι λόγοι χωρίζονται στις ακόλουθες ομάδες:
- ευμετάβλητοι λόγοι: χαμηλό επίπεδο καλίου στο αίμα, χαμηλή περιεκτικότητα σε αιμοσφαιρίνη στα ερυθρά αιμοσφαίρια, χειρουργική επέμβαση ανοιχτής καρδιάς.
- μακροχρόνια δράση: υπέρταση, στεφανιαία νόσο, ελαττώματα της καρδιάς και των βαλβίδων, μυοκαρδιοπάθεια, αμυλοείδωση και αιμοχρωμάτωση της καρδιάς, φλεγμονώδεις παθήσεις του μυϊκού στρώματος και του περικαρδίου, βαλβιδικές δομές, μύξωμα, σύνδρομο Wolff-Parkinson-White.
- μαρμαρυγή που εξαρτάται από τις κατεχολαμίνες: προκαλούν συναισθηματική υπερφόρτωση, πίνοντας δυνατό καφέ και αλκοόλ.
- που προκαλείται από τον κόλπο: εμφανίζεται σε φόντο μειωμένου καρδιακού ρυθμού, συχνά τη νύχτα.
- γενετικές μορφές.
Παράγοντες κινδύνου στους νέους περιλαμβάνουν εθισμό σε κακές συνήθειες, υπερβολική κατανάλωση ποτών και αλκοόλ που περιέχουν καφεΐνη, ναρκωτικών, σε ηλικιωμένους ασθενείς - προηγούμενο έμφραγμα του μυοκαρδίου, ιστορικό μακροχρόνιας αρτηριακής υπέρτασης και παρουσία συγγενών καρδιοπαθειών.
Συμπτώματα και σημεία
Η κλινική εικόνα της νόσου παρατηρείται στο 70% των περιπτώσεων. Προκαλείται από ανεπαρκή παροχή αίματος, που συνοδεύει ζάλη και γενική αδυναμία.

ΤαχυμορφήΗ κολπική μαρμαρυγή χαρακτηρίζεται από γρήγορο καρδιακό παλμό και σφυγμό, αίσθημα διακοπών στη λειτουργία της καρδιάς και φόβο. Όταν εμφανίζονται θρομβωτικές μάζες στους κόλπους, εμφανίζεται θρομβοεμβολικό σύνδρομο.
Ο θρόμβος από τον δεξιό κόλπο εισέρχεται στη δεξιά κοιλία και τον πνευμονικό κορμό και κατά συνέπεια εισέρχεται στα αγγεία που τροφοδοτούν τους πνεύμονες. Όταν ένα μεγάλο σκάφος είναι φραγμένο εμφανίζεται δύσπνοια και δυσκολία στην αναπνοή.
Από τον αριστερό κόλπο, ένας θρόμβος μπορεί να ταξιδέψει μέσω της συστηματικής κυκλοφορίας σε οποιοδήποτε όργανο, συμπεριλαμβανομένου του εγκεφάλου (στην περίπτωση αυτή θα υπάρχει κλινική εγκεφαλικών επεισοδίων), των κάτω άκρων (διαλείπουσα χωλότητα και οξεία θρόμβωση).
Παροξυσμική μορφήπου χαρακτηρίζεται από ξαφνική έναρξη, δύσπνοια, γρήγορο καρδιακό παλμό κατά διαστήματα, ακανόνιστο καρδιακό παλμό και πόνο στο στήθος. Οι ασθενείς παραπονιούνται για οξεία έλλειψη αέρα.
Συχνά εμφανίζεται ζάλη και αίσθημα αδυναμίας. Μερικές φορές εμφανίζεται λιποθυμία.
Με μόνιμη ή επίμονη μορφήσυμπτώματα (αίσθημα ακανόνιστου καρδιακού παλμού) εμφανίζονται ή επιδεινώνονται όταν εκτελείτε οποιαδήποτε φυσική δραστηριότητα. Η κλινική εικόνα συνοδεύεται από έντονη δύσπνοια.
Για περισσότερες πληροφορίες σχετικά με την κολπική μαρμαρυγή και τις τακτικές εξάλειψής της, δείτε το βίντεο με έναν γιατρό:
Κλινική και οργανική έρευνα
Κατά την εξέταση και την ακρόαση βρίσκουν ακανόνιστος παλμός και καρδιακός ρυθμός. Καθορίζεται η διαφορά μεταξύ των καρδιακών συσπάσεων και του παλμού. Απαιτούνται εργαστηριακές εξετάσεις για τον προσδιορισμό της αιτιολογίας της νόσου.
Η διάγνωση επιβεβαιώνεται με τη μέθοδο.
ΗΚΓ σημάδια κολπικής μαρμαρυγής: αντί για κύματα P, καταγράφονται κύματα f με συχνότητα 350-600 ανά λεπτό, τα οποία είναι ιδιαίτερα ορατά στο καλώδιο II και στις δύο πρώτες απαγωγές θώρακα. Με ταχυμορφία, μαζί με τα κύματα, η απόσταση μεταξύ των συμπλεγμάτων QRS θα μειωθεί.
Έτσι φαίνεται η κολπική μαρμαρυγή σε ένα ΗΚΓ:

Σε περίπτωση ασταθούς μορφής, ενδείκνυται, που θα βοηθήσει στον εντοπισμό κρίσεων κολπικής μαρμαρυγής.
Για να διεγείρετε πιθανή δραστηριότητα του μυοκαρδίου, χρησιμοποιήστε διοισοφαγική διέγερση, ενδοκαρδιακή EPS. Όλοι οι ασθενείς χρειάζονται υπερηχοκαρδιογράφημα για να διαπιστωθούν υπερτροφικές διεργασίες στους καρδιακούς θαλάμους και να εντοπιστεί το κλάσμα εξώθησης.
Διαφορική διάγνωση
Εκτός από τα κολπικά κύματα, η AF διακρίνεται από τον φλεβοκομβικό ρυθμό από τις διαφορετικές αποστάσεις μεταξύ των κοιλιακών συμπλεγμάτων και την απουσία του κύματος P.
Όταν εμφανίζονται ενδιάμεσα συμπλέγματα, απαιτείται διάγνωση με κοιλιακές εξωσυστολές. Όταν τα διαστήματα σύζευξης είναι ίσα μεταξύ τους, υπάρχει μια ατελής αντισταθμιστική παύση, στο φόντο υπάρχει ένας φυσιολογικός φλεβοκομβικός ρυθμός με κύματα P.
Η επείγουσα φροντίδα για την παροξυσμική κολπική μαρμαρυγή συνίσταται στη διακοπή της δράσης και τη θεραπεία της αιτίας της νόσου και νοσηλεία σε καρδιολογικό νοσοκομείο· για να σταματήσει η επίθεση, χρησιμοποιούνται οι τακτικές αποκατάστασης του ιατρικού ρυθμού - 300 mg κορδαρόνης ενδοφλεβίως.
Θεραπευτικές τακτικές
Πώς αντιμετωπίζεται η κολπική μαρμαρυγή; Οι ενδείξεις για νοσηλεία είναι:
- πρώτη φορά, παροξυσμική μορφή λιγότερο από 48 ώρες.
- ταχυκαρδία πάνω από 150 παλμούς ανά λεπτό, χαμηλή αρτηριακή πίεση.
- αριστερή κοιλία ή στεφανιαία ανεπάρκεια.
- η παρουσία επιπλοκών του θρομβοεμβολικού συνδρόμου.
Θεραπευτικές τακτικές για διάφορες μορφές κολπικής μαρμαρυγής - παροξυσμική, επίμονη και σταθερή (μόνιμη):

Μάθετε περισσότερα για τη νόσο και την κοινή μέθοδο εξάλειψής της με ραδιοσυχνότητες από το βίντεο:
Αναμόρφωση
Εξαρτάται από τη νόσο που οδήγησε στην εμφάνιση ΚΜ. Μετά από διαταραχές του ρυθμού λόγω εμφράγματος του μυοκαρδίου μετά το στάδιο της νοσηλείας ενδείκνυται θεραπεία παρακολούθησης σε καρδιολογικά σανατόριαδιάρκεια έως 21 ημέρες.
Το πιο σημαντικό πράγμα είναι να διατηρήσετε έναν φυσιολογικό καρδιακό ρυθμό και να αποτρέψετε τη θρομβοεμβολή.
Πρόγνωση, επιπλοκές και συνέπειες
Σύμφωνα με στατιστικά στοιχεία, η AF αυξάνει τη θνησιμότητα κατά μιάμιση φορά. Ο κίνδυνος καρδιαγγειακής παθολογίας στο φόντο μιας υπάρχουσας διαταραχής του ρυθμού διπλασιάζεται.

Για τη βελτίωση της πρόβλεψης είναι απαραίτητο να εντοπιστεί και να αντιμετωπιστεί έγκαιρα η ασθένεια, λάβετε θεραπεία συντήρησης όπως σας έχει συνταγογραφήσει ο γιατρός σας.
Οι πιο σοβαρές επιπλοκές είναι το θρομβοεμβολικό, ιδιαίτερα το ισχαιμικό εγκεφαλικό. Στην ηλικιακή ομάδα 50-60 ετών ο κίνδυνος είναι 1,5%, και άνω των 80 ετών φτάνει το 23%.
Όταν προστίθεται AF στις υπάρχουσες του ασθενούς, ο κίνδυνος εγκεφαλικών διαταραχών αυξάνεται 5 φορές.
Πρόληψη υποτροπών και μέτρα πρόληψης
Η πρωτογενής πρόληψη της ΚΜ χρησιμοποιείται σε περιπτώσεις εστιακών παθήσεων του μυοκαρδίου και χειρουργικής ανοιχτής καρδιάς. Οι παράγοντες κινδύνου για καρδιαγγειακή νόσο πρέπει να αντιμετωπιστούν: θεραπεία υπέρτασης, απώλεια βάρους, διακοπή του καπνίσματος, λιπαρές τροφές. Θα πρέπει επίσης να περιορίσετε την κατανάλωση ισχυρού καφέ και αλκοολούχων ποτών.
Για την πρόληψη υποτροπών και επιπλοκών, η συνταγογραφούμενη αντιαρρυθμική θεραπεία θα πρέπει να χρησιμοποιείται καθημερινά και να ακολουθείτε τις οδηγίες του γιατρού. Το επίπεδο INR είναι πολύ σημαντικό.
Με την επιφύλαξη συμμόρφωσης με όλες τις οδηγίες και εξάλειψης παραγόντων κινδύνου η πρόγνωση είναι ευνοϊκή. Είναι απαραίτητο να προλάβετε προσεκτικά τις θρομβοεμβολικές επιπλοκές, να λάβετε αντιπηκτικά και να παρακολουθείτε τον καρδιακό ρυθμό.
Παροξυσμική μορφή κολπικής μαρμαρυγής
Εισαγωγή
Η θεραπεία των καρδιακών αρρυθμιών είναι ένα προβληματικό ζήτημα στην καρδιολογία λόγω της έλλειψης ενιαίας προσέγγισης για τη θεραπεία των καρδιακών αρρυθμιών, καθώς και της εκδήλωσης προαρρυθμικών επιδράσεων στα ίδια τα αντιαρρυθμικά φάρμακα (AAPs) - κατά μέσο όρο έως και 10% των περιπτώσεων. Δεν απαιτούν όλοι οι τύποι αρρυθμιών επείγουσα θεραπεία· ταυτόχρονα, είναι απαραίτητο να μεταβείτε αμέσως από τις συντηρητικές μεθόδους θεραπείας στις χειρουργικές. Η ΚΜ είναι μια από τις πιο σοβαρές και συχνές διαταραχές του καρδιακού ρυθμού. Η συχνότητα της κολπικής μαρμαρυγής στο γενικό πληθυσμό είναι 0,4% (Kushakovsky M.S. Κολπική μαρμαρυγή. Αιτίες, μηχανισμοί, κλινικές μορφές, θεραπεία και πρόληψη. St. Petersburg. Folio. 1999. 176), άνω των 60 ετών - στο 5% των ο πληθυσμός, μεταξύ των ατόμων άνω των 75 ετών - 14%. Η κολπική μαρμαρυγή κατατάσσεται στη δεύτερη θέση, μετά τις εξωσυστολίες, όσον αφορά τον επιπολασμό μεταξύ των αρρυθμιών. Στη Βόρεια Αμερική καταγράφονται 2,2 εκατομμύρια ασθενείς με κολπική μαρμαρυγή, στην Ευρώπη - 4,5 εκατομμύρια Μόνο στη Γερμανία, σχεδόν 1 εκατομμύριο άνθρωποι πάσχουν από αυτό. Το κόστος θεραπείας ασθενών με κολπική μαρμαρυγή στην Ευρωπαϊκή Ένωση είναι 13,5 δισεκατομμύρια ευρώ ετησίως (ACC/AHA/ESC). Η παροξυσμική κολπική μαρμαρυγή ευθύνεται για περισσότερο από το 40% όλων των περιπτώσεων ΚΜ. Ωστόσο, λαμβάνοντας υπόψη την πιθανότητα ασυμπτωματικών παροξυσμών, ο επιπολασμός αυτής της μορφής ΚΜ φαίνεται να είναι πολύ υψηλότερος. Διάγνωση ΚΜ: ο ασθενής μπορεί να μην το αισθάνεται ή να το αισθάνεται σαν καρδιακό παλμό. Ο σφυγμός είναι ακανόνιστα αρρυθμικός. Η ηχητικότητα των τόνων είναι μεταβλητή. Η πλήρωση του παλμού είναι επίσης μεταβλητή και ορισμένες από τις συσπάσεις της καρδιάς, ειδικά μετά από σύντομες διαστολικές παύσεις, δεν παράγουν παλμικό κύμα. Υπό αυτές τις συνθήκες, ο πραγματικός καρδιακός ρυθμός μπορεί να προσδιοριστεί μόνο με ακρόαση με βάση τους καρδιακούς ήχους, ενώ ο ρυθμός που προσδιορίζεται με την ψηλάφηση του παλμού είναι χαμηλότερος (ανεπάρκεια παλμού). Η σωματική δραστηριότητα αυξάνει τη συχνότητα των κοιλιακών συσπάσεων και την ανωμαλία τους. Τέτοια συμπτώματα υποδηλώνουν υποψία ΚΜ. Η μακροχρόνια κολπική μαρμαρυγή μπορεί να οδηγήσει σε κάποια κολπική διάταση που μπορεί να ανιχνευθεί με ακτινογραφία ή υπερηχογράφημα. Στο ΗΚΓ, το κύμα P απουσιάζει, η διαστολή γεμίζει με μικρά κύματα ακανόνιστης διαμόρφωσης και ρυθμού, τα οποία είναι πιο αισθητά στο ηλεκτρόδιο V 1. Η συχνότητά τους είναι 300 - 600 το λεπτό (συνήθως δεν υπολογίζεται). Τα κοιλιακά συμπλέγματα ακολουθούν ακανόνιστο ρυθμό και συνήθως δεν παραμορφώνονται. Με πολύ γρήγορο κοιλιακό ρυθμό (πάνω από 150 παλμούς ανά λεπτό), είναι δυνατός ο αποκλεισμός του ποδιού PG, συνήθως του δεξιού, της κολποκοιλιακής δέσμης. Υπό την επίδραση της θεραπείας, καθώς και παρουσία διαταραχών κολποκοιλιακής αγωγιμότητας μαζί με κολπική μαρμαρυγή, η κοιλιακή συχνότητα μπορεί να είναι χαμηλότερη. Με ρυθμό μικρότερο από 60 παλμούς το λεπτό, μιλάμε για βραδυσυστολική μορφή ΚΜ. Περιστασιακά, εμφανίζεται ένας συνδυασμός ΚΜ με πλήρη κολποκοιλιακό αποκλεισμό. Ταυτόχρονα, ο κοιλιακός ρυθμός είναι σπάνιος και τακτικός. Σε άτομα με PFFP, κατά την καταγραφή ενός ΗΚΓ εκτός παροξυσμού, ιδιαίτερα αμέσως μετά από αυτό, συχνά ανιχνεύεται μια περισσότερο ή λιγότερο έντονη παραμόρφωση του κύματος P. 3. Αιτιολογία PFFP.
2. Αρτηριακή υπέρταση οποιασδήποτε προέλευσης.
3. Συγγενείς και επίκτητες καρδιακές ανωμαλίες.
4. Καρδιομυοπάθειες.
5. Αμυλοείδωση.
6. Αιμοχρωμάτωση.
7. Περικαρδίτιδα.
8. Λοιμώδης ενδοκαρδίτιδα.
9. Θυρεοτοξίκωση.
10. Αλκοολική μυοκαρδιακή δυστροφία.
11. Άλλες μυοκαρδιακές δυστροφίες – δυσορμονικές, ακτινοβολίες κ.λπ.
12. Πρόπτωση μιτροειδούς βαλβίδας.
13. Χρόνια cor pulmonale.
14. Όγκος καρδιάς (μύξωμα, αγγειοσάρκωμα)
15. Παροδικοί παράγοντες: αναιμία, υποκαλιαιμία, πνευμονική εμβολή.
16. Ασθενείς μετά από εγχείρηση ανοιχτής καρδιάς.
17. Αθλητές.
18. Σύνδρομο P. Brugada.
19. Οικογενής μορφή AF, που προκαλείται από ελάττωμα στο γονίδιο πρωτεΐνης διαύλου ιόντων (καλίου), εντοπισμένο στο χρωμόσωμα 10q.
20. Ελλείψει λόγων - «ιδιοπαθής» ΚΜ.
21. Από την «ιδιοπαθή» είναι απαραίτητο να διαχωριστούν εκείνες οι μορφές ΚΜ που έχουν υπόστρωμα, διαγιγνώσκονται με EPI και μπορούν να θεραπευτούν πλήρως με αφαίρεση ραδιοσυχνοτήτων του υποστρώματος στους κόλπους:
αν υπάρχει επιπλέον διαδρομή? · που προέρχεται από τα στόματα της κοίλης φλέβας (η λεγόμενη «εστιακή» ή «έκτοπη»). Η ΚΜ είναι μια συχνή επιπλοκή των ανωμαλιών της μιτροειδούς καρδιάς, της αθηροσκληρωτικής καρδιοσκλήρυνσης και της μυοκαρδιοπάθειας. Οξείες (αναστρέψιμες) αιτίες ΚΜ: χειρουργική επέμβαση (ειδικά στην καρδιά ή τα όργανα του θώρακα), ηλεκτροπληξία, οξύ έμφραγμα του μυοκαρδίου, μυοκαρδίτιδα, οξεία πνευμονική νόσο, ΠΕ. Σε ασθενείς με ΟΜΙ, αποκαλύφθηκε μια άμεσα αναλογική σχέση μεταξύ της αύξησης της C-αντιδρώσας πρωτεΐνης και της πρόσφατα διαγνωσμένης κολπικής μαρμαρυγής ( Σχέση C-αντιδρώσας πρωτεΐνης και νεοεμφανιζόμενης κολπικής μαρμαρυγής σε ασθενείς με οξύ έμφραγμα του μυοκαρδίου. Am J Cardiol 2007; 100 (5): 753-7.) Η ΚΜ παρατηρείται επίσης με διηθητική βλάβη στο μυοκάρδιο ως μέρος της αμυλοείδωσης, της αιμοχρωμάτωσης, καθώς και με όγκους της καρδιάς. Σε νεοδιαγνωσθείσα ΚΜ, είναι απαραίτητο να αποκλειστεί η θυρεοτοξίκωση ή άλλη δυσλειτουργία του θυρεοειδούς. Άλλες αιτίες που συζητήθηκαν περιλαμβάνουν πρόπτωση μιτροειδούς βαλβίδας με ανεπάρκεια μιτροειδούς, ασβεστοποίηση του δακτυλίου μιτροειδούς και ιδιοπαθή διεύρυνση του δεξιού κόλπου. Σε ορισμένους ασθενείς, ιδιαίτερα σε νεαρούς ασθενείς, η ΚΜ μπορεί να σχετίζεται με την παρουσία άλλης παροξυσμικής υπερκοιλιακής ταχυκαρδίας, ιδιαίτερα συχνά με την παρουσία του συνδρόμου κοιλιακής προδιέγερσης (PVS). Η επιτυχής θεραπεία της υποκείμενης νόσου μπορεί να εξαλείψει την ΚΜ. Ένας άλλος παράγοντας κινδύνου που διεγείρει την ανάπτυξη αρρυθμίας είναι η κατανάλωση αλκοόλ. Είναι γνωστό το λεγόμενο σύνδρομο της καρδιάς των διακοπών, το οποίο χαρακτηρίζεται από την εμφάνιση διαταραχών του καρδιακού ρυθμού σε πότες χωρίς επιβεβαιωμένη μυοκαρδιοπάθεια μετά από μαζική κατανάλωση αλκοόλ, για παράδειγμα, σε διάφορες περιπτώσεις στο τέλος της εβδομάδας. Μεταξύ των συνθηκών που προδιαθέτουν για επανεμφάνιση της κολπικής μαρμαρυγής σε ασθενείς με αλκοολική καρδιοπάθεια, πρέπει να επισημανθούν τα ακόλουθα: κολπική διάταση, βράχυνση της ανθεκτικής περιόδου, επιβράδυνση της κολπικής αγωγιμότητας, αυξημένη ευπάθεια σε εξωερεθίσματα, εμφάνιση κατακερματισμένης ηλεκτρικής δραστηριότητας, συγκεκριμένα όψιμα κολπικά δυναμικά σε ένα ΗΚΓ υψηλής ανάλυσης, καθώς και νευροβλαστική επίδραση στην καρδιά, υποκαλιαιμία και μαγνησιαιμία. Σε σπάνιες περιπτώσεις, εμφανίζεται νευρογενής κολπική μαρμαρυγή, που προκαλείται από πνευμονογαστρικές ή συμπαθητικές επιδράσεις. Η αναγνώριση αυτού του μηχανισμού έναρξης της ΚΜ επιτρέπει στον κλινικό ιατρό να επιλέξει έναν φαρμακολογικό παράγοντα που είναι πιο πιθανό να αποτρέψει την επανεμφάνιση της αρρυθμίας. Έχει γίνει γνωστό ότι μεταλλάξεις στο χρωμόσωμα 10 (g22-24), καθώς και γενετικοί πολυμορφισμοί των άλφα και βήτα αδρενεργικών υποδοχέων οδηγούν σε οικογενειακές περιπτώσεις κολπικής μαρμαρυγής. Αυτό αποδείχθηκε για πρώτη φορά από τους P. Brugada et al. (1997), οι οποίοι περιέγραψαν τρεις οικογένειες. 21 από τους 49 συγγενείς είχαν ΚΜ, δύο από αυτούς πέθαναν σε ηλικία 2 ετών και 46 ετών από οξύ εγκεφαλοαγγειακό ατύχημα. Έτσι, με βάση τα αποτελέσματα των παραπάνω μελετών, μπορεί να υποστηριχθεί ότι η ΚΜ μπορεί να έχει γενετική προδιάθεση.
Στο 30% των περιπτώσεων, η ΚΜ εμφανίζεται χωρίς προηγούμενη καρδιακή παθολογία. 4. Παθογένεια PFPP.
1. Εμφάνιση πολλαπλών εστιών έκτοπου αυτοματισμού στους κόλπους.
2. Δυσλειτουργία φλεβοκομβικού κόμβου.
3. Η ύπαρξη πρόσθετων οδών /σύνδρομο WPW/.
4. LA υπερτροφία και υπερφόρτωση.
5. Αλλαγές στη λειτουργική κατάσταση του κεντρικού και του αυτόνομου νευρικού συστήματος.
Πίνακας 1. Ανατομικοί και ηλεκτροφυσιολογικοί παράγοντες που συμβάλλουν στην εμφάνιση και/ή στη διατήρηση της κολπικής μαρμαρυγής
Παροξυσμική αρρυθμία
Κάθε άτομο στη ζωή του έχει αισθανθεί περισσότερες από μία φορές ότι η καρδιά του αρχίζει να χτυπά πολύ πιο γρήγορα και ο γρήγορος καρδιακός παλμός σε καμία περίπτωση δεν είναι πάντα αποτέλεσμα συνηθισμένων νευρικών εμπειριών ή συνέπεια κόπωσης. Σε ορισμένες περιπτώσεις, μια χαοτική συστολή του «εσωτερικού κινητήρα» υποδηλώνει μια επίθεση παροξυσμικής κολπικής μαρμαρυγής, η οποία ονομάζεται επίσης κολπική μαρμαρυγή. Αν κοιτάξετε την καρδιά σε παρόμοια κατάσταση, μπορείτε να δείτε ότι το όργανο είναι υπερβολικά διεγερμένο και περιοδικά συσπάται, ενώ ομάδες μυϊκών ινών συστέλλονται ασύγχρονα. Οι μέσοι παλμοί ανά λεπτό μπορεί να ποικίλουν από 350 έως 600 και χρειάζονται από μερικά λεπτά έως αρκετές ημέρες για να ομαλοποιηθεί ο φλεβοκομβικός ρυθμός.
ΣΠΟΥΔΑΙΟΣ! Εάν η παροξυσμική κολπική μαρμαρυγή συνεχιστεί για περισσότερες από 2 ημέρες, ο κίνδυνος θρόμβων αίματος, η ανάπτυξη χρόνιας ανεπάρκειας αίματος στο σώμα και ο κίνδυνος ισχαιμικού εγκεφαλικού αυξάνονται σημαντικά.
Όπως αποδεικνύεται από στατικά δεδομένα από ιατρικά ιδρύματα σε όλο τον κόσμο, η παροξυσμική μορφή κολπικής μαρμαρυγής σχεδόν στο ένα τρίτο των περιπτώσεων προκαλεί νοσηλεία. Φυσικά, οι ηλικιωμένοι επηρεάζονται περισσότερο από τον κίνδυνο, αλλά αυξάνεται και ο αριθμός των ασθενών των οποίων η ηλικία κυμαίνεται από 30 έως 50 ετών. Λαμβάνοντας υπόψη τον επιπολασμό της νόσου, θα είναι χρήσιμο για όποιον ενδιαφέρεται για τη δική του υγεία και την ευημερία των αγαπημένων του να μάθει για τις εκδηλώσεις, τα συμπτώματα και τις υπάρχουσες μεθόδους θεραπείας της παροξυσμικής κολπικής μαρμαρυγής. Στο άρθρο μας θα προσπαθήσουμε να καλύψουμε τις πιο σημαντικές πτυχές σχετικά με το PMA.
Ταξινόμηση της παροξυσμικής κολπικής μαρμαρυγής
Πρώτα απ 'όλα, πρέπει να σημειωθεί ότι η παροξυσμική (παροδική) μορφή της κολπικής μαρμαρυγής διαφέρει από άλλους τύπους διαταραχών του καρδιακού ρυθμού στη διάρκεια της προσβολής, η οποία δεν υπερβαίνει τις 7 ημέρες. Εάν η κολπική μαρμαρυγή συνεχιστεί για μεγαλύτερο χρονικό διάστημα, τότε μιλάμε για χρόνια μορφή, ωστόσο, στη συντριπτική πλειονότητα των περιπτώσεων, η αποκατάσταση του φυσιολογικού καρδιακού παλμού συμβαίνει εντός 24 ωρών.
ΠΡΟΣΟΧΗ! Είναι σημαντικό τα άτομα που έχουν διαγνωστεί με παροξυσμική κολπική μαρμαρυγή να λαμβάνουν αμέσως θεραπεία, καθώς αυτή η μορφή της νόσου μπορεί να είναι υποτροπιάζουσα.
Παροξυσμική κολπική μαρμαρυγή
Κατά τη διάρκεια του παροξυσμού, η διαδικασία άντλησης αίματος στις κοιλίες δεν συμβαίνει και οι κολπικές συσπάσεις συμβαίνουν ακανόνιστα και με ανεπαρκή ένταση. Λόγω ατελούς πλήρωσης της κοιλιακής διαστολής, το αίμα απελευθερώνεται στην αορτή ακανόνιστα, προκαλώντας δυσλειτουργία ολόκληρου του μυός και αύξηση του αριθμού των συσπάσεων. Υπάρχουν πολλά κριτήρια με τα οποία μπορεί να ταξινομηθεί το PMA:
- Ανάλογα με την ένταση των κοιλιών, διακρίνουν τις μορφές τεχυσυστολικής (πάνω από 90 συσπάσεις ανά λεπτό), νορμοσύστολης (60-90 συσπάσεις) και βραδυσυστολικής (λιγότερες από εξήντα συστολές).
- από τον αριθμό των επιθέσεων - υπάρχουν μεμονωμένες και επαναλαμβανόμενες περιπτώσεις τέτοιων καρδιακών διαταραχών.
- από τον αριθμό των συσπάσεων των κόλπων - εάν η συχνότητα δεν είναι μεγαλύτερη από 200 ανά λεπτό, τότε αυτό είναι πτερυγισμός, ενώ με ένταση συσπάσεων άνω των 300 ανά λεπτό, το τρεμόπαιγμα καταγράφεται απευθείας.
Τι μπορεί να προκαλέσει παροξυσμική αρρυθμία και πώς να προσδιορίσετε την έναρξη μιας επίθεσης;
Κατά κανόνα, οι ασθενείς που διαγιγνώσκονται με παροξυσμική μορφή κολπικής μαρμαρυγής και συνταγογραφείται κατάλληλη θεραπεία έχουν ήδη ορισμένα προβλήματα στη λειτουργία του καρδιαγγειακού συστήματος, και συγκεκριμένα:
- διάφορες λειτουργικές διαταραχές που προκαλούνται από φλεγμονώδεις διεργασίες.
- καρδιακή ισχαιμία;
- συγγενείς παθολογίες και επίκτητα ελαττώματα που προκάλεσαν αύξηση του μεγέθους των καρδιακών θαλάμων.
- χρόνια υπέρταση, λόγω της οποίας αυξάνεται το βάρος του μυοκαρδίου.
- υπερτροφική και διατατική μυοκαρδιοπάθεια, κληρονομική.
Μαζί με αυτές τις αιτίες της κολπικής μαρμαρυγής, οι επιστήμονες έχουν εντοπίσει έναν αριθμό αποκαλούμενων εξωκαρδιακών παραγόντων που, υπό ορισμένες συνθήκες, μπορούν να προκαλέσουν παροξυσμική κολπική μαρμαρυγή:
- υπερβολική κατανάλωση αλκοόλ?
- ανεπάρκεια μαγνησίου και καλίου.
- αντισταθμιστικές αλλαγές στον καρδιακό μυ που προκαλούνται από πνευμονική νόσο.
- σοβαρές λοιμώξεις?
- υπερβολική και τακτική χρήση αδρενεργικών αγωνιστών και καρδιακών γλυκοσιδών.
- χρόνια νευρική ένταση, κατάθλιψη, εξάντληση.
- προβλήματα με τα ορμονικά επίπεδα.
- επιδείνωση της υγείας ως αποτέλεσμα χειρουργικών επεμβάσεων.
ΕΝΔΙΑΦΕΡΩΝ! Σε σπάνιες περιπτώσεις, μια οριστική αιτία δεν μπορεί να προσδιοριστεί και αυτό είναι συχνά τυπικό για κρίσεις PMA σε εφήβους και νεαρούς ενήλικες.
Όσον αφορά τα συμπτώματα, είναι σχεδόν πανομοιότυπα για όλες τις μορφές προσβολής, συγκεκριμένα, μπορεί να αισθανθείτε απότομη αύξηση στον καρδιακό ρυθμό, έλλειψη αέρα (ειδικά σε οριζόντια θέση), πόνο στο στήθος, φόβο, δύσπνοια στο η απουσία ειδικής σωματικής δραστηριότητας, καθώς και αδυναμία σε συνδυασμό με ζάλη. Εάν εμφανιστούν τα παραπάνω συμπτώματα, είναι απαραίτητο να καλέσετε αμέσως ασθενοφόρο ή τουλάχιστον να μην μείνετε μόνοι, αφού σε περίπτωση σοβαρής αύξησης του καρδιακού ρυθμού, το άτομο μπορεί να χάσει τις αισθήσεις του.
Θεραπεία για την κολπική μαρμαρυγή
Σε περιπτώσεις όπου εντοπίζεται μια παροξυσμική μορφή κολπικής μαρμαρυγής, η θεραπεία μπορεί να περιλαμβάνει τη χρήση διαφόρων τεχνικών, που κυμαίνονται από φαρμακευτική αγωγή έως χειρουργική επέμβαση.
ΣΠΟΥΔΑΙΟΣ! Η βασική παράμετρος κατά τη συνταγογράφηση της θεραπείας είναι η διάρκεια της επίθεσης, ειδικότερα, εάν διαρκεί περισσότερο από 48 ώρες, τότε το κύριο καθήκον είναι ο έλεγχος της έντασης των κοιλιακών συσπάσεων και μόνο τότε η αποκατάσταση του φλεβοκομβικού ρυθμού.
Μεταξύ των φαρμάκων, τα πιο αποτελεσματικά είναι η κορδαρόνη, η διγοξίνη και η νοβοκαϊναμίδη, καθένα από τα οποία έχει τα δικά του χαρακτηριστικά και όλα χορηγούνται ενδοφλεβίως και πολύ αργά, διαφορετικά μπορεί να οδηγήσουν σε επιδείνωση της κατάστασης του ασθενούς. Η θεραπεία με ηλεκτρικό παλμό επιτρέπεται σε περίπτωση επιπλοκών ή αποτυχίας της φαρμακευτικής θεραπείας - οι γιατροί πρέπει να ζητήσουν από τον ασθενή (εάν έχει τις αισθήσεις του) τη συγκατάθεσή του για τη διενέργεια της διαδικασίας. Ο πιο ριζοσπαστικός τρόπος για την αποκατάσταση της λειτουργίας του καρδιακού μυός είναι η χειρουργική επέμβαση, η οποία συνήθως συνταγογραφείται σε ασθενείς με υποτροπιάζουσα μορφή PMA.
Παροξυσμική μορφή κολπικής μαρμαρυγής (PFAF): διάγνωση, αιτιολογία, παθογένεση, ελάχιστη εξέταση
Εισαγωγή.
Η θεραπεία των καρδιακών αρρυθμιών είναι ένα προβληματικό ζήτημα στην καρδιολογία λόγω της έλλειψης ενιαίας προσέγγισης για τη θεραπεία των καρδιακών αρρυθμιών. καθώς και η εκδήλωση προαρρυθμογόνου δράσης στα ίδια τα αντιαρρυθμικά φάρμακα / AAP / - κατά μέσο όρο έως και 10% των περιπτώσεων. Δεν απαιτούν όλοι οι τύποι αρρυθμιών επείγουσα θεραπεία· ταυτόχρονα, είναι απαραίτητο να μεταβείτε αμέσως από τις συντηρητικές μεθόδους θεραπείας στις χειρουργικές. Σε ηλικία άνω των 60 ετών, ΚΜ παρατηρείται στο 5% του πληθυσμού, σε άτομα άνω των 75 ετών - στο 14%. Το FP παίρνει δεύτερο. μετά τις εξωσυστολίες, τις πιο συχνές μεταξύ των αρρυθμιών. Στη Βόρεια Αμερική καταγράφονται 2,2 εκατομμύρια ασθενείς με κολπική μαρμαρυγή, στην Ευρώπη - 4,5 εκατομμύρια Μόνο στη Γερμανία, σχεδόν 1 εκατομμύριο άνθρωποι πάσχουν από αυτό. Το κόστος θεραπείας ασθενών με κολπική μαρμαρυγή στην Ευρωπαϊκή Ένωση είναι 13,5 δισεκατομμύρια ευρώ ετησίως (ACC/AHA/ESC).
Ο ασθενής μπορεί να μην αισθάνεται κολπική μαρμαρυγή ή να το αισθάνεται σαν καρδιακό παλμό. Ο σφυγμός είναι ακανόνιστα αρρυθμικός. Η ηχητικότητα των τόνων είναι μεταβλητή. Η πλήρωση του παλμού είναι επίσης μεταβλητή και ορισμένες από τις συσπάσεις της καρδιάς, ειδικά μετά από σύντομες διαστολικές παύσεις, δεν παράγουν παλμικό κύμα. Υπό αυτές τις συνθήκες, ο πραγματικός καρδιακός ρυθμός μπορεί να προσδιοριστεί μόνο με ακρόαση με βάση τους καρδιακούς ήχους, ενώ ο ρυθμός που προσδιορίζεται με την ψηλάφηση του παλμού είναι χαμηλότερος (ανεπάρκεια παλμού). Η σωματική δραστηριότητα αυξάνει τη συχνότητα των κοιλιακών συσπάσεων και την ανωμαλία τους. Τέτοια συμπτώματα υποδηλώνουν υποψία ΚΜ. Η μακροχρόνια κολπική μαρμαρυγή μπορεί να οδηγήσει σε κάποια κολπική διάταση που μπορεί να ανιχνευθεί με ακτινογραφία ή υπερηχογράφημα.
Στο ΗΚΓ, το κύμα P απουσιάζει, η διαστολή γεμίζει με μικρά κύματα ακανόνιστης διαμόρφωσης και ρυθμού, τα οποία είναι πιο αισθητά στο μόλυβδο V1. Η συχνότητά τους είναι 300 - 600 ανά λεπτό (συνήθως δεν υπολογίζονται). Τα κοιλιακά συμπλέγματα ακολουθούν ακανόνιστο ρυθμό και συνήθως δεν παραμορφώνονται. Με πολύ γρήγορο κοιλιακό ρυθμό (πάνω από 150 παλμούς ανά λεπτό), είναι δυνατός ο αποκλεισμός του κλάδου PG. συνήθως η δεξιά, κολποκοιλιακή δέσμη. Υπό την επίδραση της θεραπείας, καθώς και παρουσία διαταραχών κολποκοιλιακής αγωγιμότητας μαζί με ΚΜ. η κοιλιακή συχνότητα μπορεί να είναι χαμηλότερη. Με ρυθμό μικρότερο από 60 παλμούς το λεπτό, μιλάμε για βραδυσυστολική μορφή ΚΜ. Περιστασιακά, εμφανίζεται ένας συνδυασμός ΚΜ με πλήρη κολποκοιλιακό αποκλεισμό. Ταυτόχρονα, ο κοιλιακός ρυθμός είναι σπάνιος και τακτικός. Σε άτομα με PFFP, κατά την καταγραφή ενός ΗΚΓ εκτός παροξυσμού, ιδιαίτερα αμέσως μετά από αυτό, συχνά ανιχνεύεται μια περισσότερο ή λιγότερο έντονη παραμόρφωση του κύματος P.
Αιτιολογία PFPP.
Η ΚΜ είναι μια συχνή επιπλοκή των ανωμαλιών της μιτροειδούς καρδιάς, της αθηροσκληρωτικής καρδιοσκλήρυνσης και της μυοκαρδιοπάθειας. Οξείες (αναστρέψιμες) αιτίες ΚΜ. χειρουργική επέμβαση (ιδιαίτερα στην καρδιά ή στο στήθος), ηλεκτροπληξία, οξύ έμφραγμα του μυοκαρδίου, μυοκαρδίτιδα, οξεία πνευμονική νόσο, πνευμονική εμβολή. Η ΚΜ παρατηρείται επίσης με διηθητική βλάβη στο μυοκάρδιο ως μέρος της αμυλοείδωσης, της αιμοχρωμάτωσης, καθώς και με όγκους της καρδιάς. Σε νεοδιαγνωσθείσα ΚΜ, είναι απαραίτητο να αποκλειστεί η θυρεοτοξίκωση ή άλλη δυσλειτουργία του θυρεοειδούς. Άλλες αιτίες που έχουν συζητηθεί είναι η πρόπτωση της μιτροειδούς βαλβίδας με ανεπάρκεια μιτροειδούς, η ασβεστοποίηση του δακτυλίου της μιτροειδούς και η ιδιοπαθής διεύρυνση του δεξιού κόλπου. Σε ορισμένους ασθενείς, ιδιαίτερα σε νεαρούς ασθενείς, η ΚΜ μπορεί να σχετίζεται με την παρουσία άλλης παροξυσμικής υπερκοιλιακής ταχυκαρδίας, ιδιαίτερα συχνά με την παρουσία του συνδρόμου κοιλιακής προδιέγερσης (PVS). Η επιτυχής θεραπεία της υποκείμενης νόσου μπορεί να εξαλείψει την ΚΜ. Ένας άλλος παράγοντας κινδύνου που διεγείρει την ανάπτυξη αρρυθμίας είναι η κατανάλωση αλκοόλ. Είναι γνωστό το λεγόμενο σύνδρομο της εορταστικής καρδιάς, το οποίο χαρακτηρίζεται από την εμφάνιση διαταραχών του καρδιακού ρυθμού σε πότες χωρίς επιβεβαιωμένη μυοκαρδιοπάθεια μετά από μαζική κατανάλωση αλκοόλ, για παράδειγμα, σε διάφορες περιπτώσεις στο τέλος της εβδομάδας.
Σε σπάνιες περιπτώσεις εμφανίζεται νευρογενής ΚΜ. που προκαλείται από πνευμονογαστρικό. ή συμπαθητικές επιρροές. Η αναγνώριση αυτού του μηχανισμού έναρξης της ΚΜ επιτρέπει στον κλινικό ιατρό να επιλέξει έναν φαρμακολογικό παράγοντα που είναι πιο πιθανό να αποτρέψει την επανεμφάνιση της αρρυθμίας. Έχει γίνει γνωστό ότι οι μεταλλάξεις στο χρωμόσωμα 10 (g22-24), καθώς και ο γενετικός πολυμορφισμός των άλφα και βήτα αδρενεργικών υποδοχέων οδηγούν σε οικογενειακές περιπτώσεις κολπικής μαρμαρυγής. Αυτό αποδείχθηκε για πρώτη φορά από τους P. Brugada et al. (1997), οι οποίοι περιέγραψαν τρεις οικογένειες. 21 από τους 49 συγγενείς είχαν AF. δύο από αυτούς πέθαναν σε ηλικία 2 και 46 ετών από οξύ εγκεφαλοαγγειακό ατύχημα. Έτσι, με βάση τα αποτελέσματα των παραπάνω μελετών, μπορεί να υποστηριχθεί ότι η ΚΜ μπορεί να έχει γενετική προδιάθεση.
Στο 30% των περιπτώσεων, η ΚΜ εμφανίζεται χωρίς προηγούμενη καρδιακή παθολογία.
Παθογένεση του PFPP.
1. Εμφάνιση πολλαπλών εστιών έκτοπου αυτοματισμού στους κόλπους.
2. Παραβίαση λειτουργίας φλεβοκομβικού κόμβου.
3. Ύπαρξη επιπρόσθετων οδών /σύνδρομο SVC/.
4. Υπερτροφία και υπερφόρτωση του ΛΑ.
Πίνακας 1. Ανατομικοί και ηλεκτροφυσιολογικοί παράγοντες που συμβάλλουν στην εμφάνιση και/ή στη διατήρηση της κολπικής μαρμαρυγής
Από αυτή την άποψη, σε ασθενείς με στεφανιαία νόσο, διακρίνονται τρεις παραλλαγές αλλαγών στο κολπικό μυοκάρδιο.
1. Αιμοδυναμική - υπερφόρτωση του LA ή και των δύο κόλπων.
2. Αρρυθμική - διαταραχή αυτοματισμού, αγωγιμότητας, διεγερσιμότητας.
3.Ισχαιμικό.
Η στρατηγική θεραπείας για την ΚΜ εξαρτάται από αυτό.
Ταξινόμηση PFPP
Ομάδα 1 - περιλαμβάνει την πρώτη επίθεση, που ολοκληρώθηκε αυθόρμητα και απαιτεί φαρμακολογική ή ηλεκτρική καρδιοανάταξη.
Ομάδα 2 - υποτροπιάζουσα κολπική μαρμαρυγή σε ασθενείς χωρίς θεραπεία.
περιλαμβάνει 3 υποομάδες:
- ασυμπτωματικές προσβολές που ανιχνεύονται τυχαία κατά τη διάρκεια μιας μελέτης ΗΚΓ ή 24ωρης παρακολούθησης του καρδιακού ρυθμού.
- σπάνια, που εμφανίζεται όχι περισσότερο από μία φορά κάθε 3 μήνες.
- συχνές - περισσότερες από 1 προσβολές κάθε 3 μήνες.
Η ομάδα 3 περιλαμβάνει επαναλαμβανόμενες προσβολές κολπικής μαρμαρυγής σε ασθενείς που αναπτύσσονται παρά τη λήψη αντιαρρυθμικών φαρμάκων για την πρόληψη επιθέσεων (ιδίως, αναστολείς καναλιών Na και K). αποτελείται από τρεις υποομάδες:
- ασυμπτωματικά,
- κατά μέσο όρο λιγότερες από 3 επιθέσεις σε 3 μήνες,
- κατά μέσο όρο περισσότερες από 3 επιθέσεις σε 3 μήνες.
Διαγνωστική εξέταση (ελάχιστη) ασθενούς με PFFP
1. Ιστορικό και φυσική εξέταση
1.1. Προσδιορισμός της παρουσίας και του είδους των συμπτωμάτων
1.2. Προσδιορισμός του κλινικού τύπου ΚΜ: παροξυσμική, χρόνια ή πρόσφατη έναρξη
1.3. Καθορισμός του χρόνου της πρώτης επίθεσης
1.4. Προσδιορισμός συχνότητας, διάρκειας, προκλητικών παραγόντων, τύπου ανακούφισης αρρυθμίας
1.5. Προσδιορισμός καρδιακών παθήσεων και άλλων πιθανών αιτιών ΚΜ
2. Ηλεκτροκαρδιογράφημα (ΗΚΓ)
2.1. Υπερτροφία αριστερής κοιλίας
2.2. Διάρκεια και σχήμα του κύματος P σε φλεβοκομβικό ρυθμό
2.3. Ανίχνευση αλλαγών στην επαναπόλωση, αποκλεισμούς, ενδείξεων προηγούμενου εμφράγματος του μυοκαρδίου και άλλες ανωμαλίες
2.4. Παρουσία συνδρόμων κοιλιακής προδιέγερσης, αδυναμίας φλεβοκομβικού κόμβου, πρώιμη επαναπόλωση και μεγάλο διάστημα QT
3. Ηχοκαρδιογραφία (EchoCG)
3.1. Ανίχνευση παθολογίας της καρδιάς
3.2. Διαστάσεις του αριστερού κόλπου και άλλων κοιλοτήτων της καρδιάς
3.3. Κατάσταση της συσκευής της καρδιακής βαλβίδας, εκτίμηση του βαθμού παλινδρόμησης
3.4. Βαθμός υπερτροφίας αριστερής κοιλίας
3.5. Εκτίμηση δεικτών συσταλτικής λειτουργίας της αριστερής κοιλίας
3.6 Μελέτη της κατάστασης του περικαρδίου
3.7. Διάγνωση ενδοκοιλιακών θρόμβων (μόνο με διοισοφαγική ηχοκαρδιογραφία).
4. Προσδιορισμός της λειτουργίας του θυρεοειδούς
Θεραπεία της κολπικής μαρμαρυγής
Κατά τη θεραπεία ασθενών με κολπική μαρμαρυγή και πτερυγισμό στο προνοσοκομειακό στάδιο, θα πρέπει να αξιολογείται η σκοπιμότητα αποκατάστασης του φλεβοκομβικού ρυθμού. Η απόλυτη ένδειξη για την αποκατάσταση του φλεβοκομβικού ρυθμού κατά την ανάπτυξη παροξυσμικής ΚΜ είναι η ανάπτυξη πνευμονικού οιδήματος ή αρρυθμογενούς σοκ. Σε αυτή την περίπτωση, η επείγουσα καρδιοανάταξη πρέπει να γίνεται προνοσοκομειακά.
Οι αντενδείξεις για την αποκατάσταση του φλεβοκομβικού ρυθμού στο προνοσοκομειακό στάδιο περιλαμβάνουν:
- η διάρκεια του παροξυσμού της κολπικής μαρμαρυγής είναι μεγαλύτερη από δύο ημέρες.
- αποδεδειγμένη διάταση του αριστερού κόλπου (μέγεθος πρόσθιο-οπίσθιο 4,5 cm, σύμφωνα με ηχοκαρδιογραφία).
- παρουσία θρόμβων αίματος στους κόλπους ή ιστορικό θρομβοεμβολικών επιπλοκών.
- ανάπτυξη παροξυσμού στο πλαίσιο του οξέος στεφανιαίου συνδρόμου (παρουσία σταθερής αιμοδυναμικής).
- ανάπτυξη παροξυσμού στο πλαίσιο έντονων διαταραχών ηλεκτρολυτών.
- αντιστάθμιση της θυρεοτοξίκωσης.
- σοβαρές χρόνιες αιμοδυναμικές διαταραχές και κάποιες άλλες.
Σε τέτοιες περιπτώσεις, η θεραπεία θα πρέπει να στοχεύει στη σταθεροποίηση της αιμοδυναμικής, στην πρόληψη της θρομβοεμβολής και στον έλεγχο του καρδιακού ρυθμού προκειμένου να διατηρηθεί εντός 60-90 παλμών/λεπτό.
Το φάρμακο εκλογής για τον έλεγχο του καρδιακού ρυθμού είναι οι καρδιακές γλυκοσίδες, ιδιαίτερα η διγοξίνη. Περαιτέρω τακτικές καθορίζονται στο νοσοκομείο. Μια μόνιμη νορμοσυστολική μορφή ΚΜ χωρίς σημεία καρδιακής ανεπάρκειας δεν απαιτεί καθόλου αντιαρρυθμική θεραπεία.
Είναι γνωστό ότι το 50-60% των πρόσφατα αναπτυγμένων (λιγότερο από 48 ώρες) παροξυσμών κολπικής μαρμαρυγής παύουν αυθόρμητα. S. Ogawa et al. Κατά τη διάρκεια της μελέτης J-RHYTHM, διαπίστωσαν ότι παράμετροι όπως η θνησιμότητα και ο αριθμός των επιπλοκών κατά τη διακοπή των παροξυσμών της κολπικής μαρμαρυγής δεν εξαρτώνται από την επιλεγμένη θεραπευτική τακτική (μείωση του καρδιακού ρυθμού ή αποκατάσταση του φλεβοκομβικού ρυθμού). Ο S.H. έλαβε παρόμοια αποτελέσματα στη μελέτη του. Hohnloser et al. .
Ξεκινώντας να χαρακτηρίζουμε τις μεθόδους φαρμακευτικής θεραπείας των παροξυσμών της ΚΜ, θεωρούμε απαραίτητο να τονίσουμε ότι δεν έχει ακόμη συντεθεί ένα αντιαρρυθμικό φάρμακο που να μπορεί να εξαλείψει παροξυσμούς κολπικής μαρμαρυγής σε κάθε ασθενή. Ο γιατρός πρέπει να έχει ένα σύνολο από διάφορα αποτελεσματικά φάρμακα για να μπορεί να αντικαταστήσει επαρκώς ένα φάρμακο με ένα άλλο. Τυπικά, η θεραπεία του παροξυσμού της ΚΜ ξεκινά με ενδοφλέβια έγχυση διαλύματος χλωριούχου καλίου, συχνά μαζί με διγοξίνη. Το ίδιο το χλωριούχο κάλιο συχνά εξαλείφει τους παροξυσμούς της ΚΜ μετά από 3-5 εγχύσεις. Επιπλέον, μια αύξηση στη συγκέντρωση του καλίου στο πλάσμα κατά 0,5-1,5 μm/l δημιουργεί ένα ευνοϊκό υπόβαθρο για την επακόλουθη δράση άλλων αντιαρρυθμικών φαρμάκων.
Σε περίπτωση αποτυχίας με τη χρήση καρδιακού γλυκοσιδίου και χλωριούχου καλίου ή παρουσία αντενδείξεων για τη χρήση καρδιακών γλυκοσιδών, χορηγείται προκαϊναμίδη. Εάν είναι απαραίτητο, αυτό μπορεί να γίνει νωρίτερα, για παράδειγμα μετά από 1-2 εγχύσεις διαλύματος χλωριούχου καλίου. Σύμφωνα με τις παρατηρήσεις διαφόρων συγγραφέων, τα αποτελέσματα της θεραπείας της ΚΜ με προκαϊναμίδη βελτιώνονται αισθητά εάν χορηγηθεί σε ασθενείς 20-30 λεπτά μετά την ενδοφλέβια έγχυση ενός διαλύματος χλωριούχου καλίου και καρδιακού γλυκοσιδίου. Με αυτόν τον τρόπο, ο φλεβοκομβικός ρυθμός αποκαταστάθηκε στο 65% των ασθενών που δεν ανταποκρίθηκαν στο προνοσοκομειακό στάδιο σε μια αρκετά μεγάλη δόση προκαϊναμίδης (έως 15 ml διαλύματος 10%) που χορηγήθηκε ενδοφλεβίως.
Αποτελεσματικά αντιαρρυθμικά φάρμακα που συνιστώνται για κλινική χρήση με σκοπό τη μετατροπή της κολπικής κολπικής μαρμαρυγής είναι τα φάρμακα κατηγορίας IC προπαφαινόνη και φλεκαϊνίδη. Είναι αποτελεσματικά όταν χορηγούνται ενδοφλέβια και από το στόμα. Ο φλεβοκομβικός ρυθμός σε ασθενείς με ΚΜ αποκαθίσταται 2-6 ώρες μετά τη χορήγηση από το στόμα. Σύμφωνα με μια ελεγχόμενη με εικονικό φάρμακο μελέτη από τον Yu.A. Bunina et al. , η αποτελεσματικότητα της προπαφαινόνης στην ΚΜ (εφάπαξ από του στόματος δόση 600 mg, παρατήρηση για 8 ώρες) είναι περίπου 80%. Ωστόσο, αρκετές τυχαιοποιημένες ελεγχόμενες μελέτες τονίζουν την περιορισμένη ικανότητα της ενδοφλεβίως χορηγούμενης προπαφαινόνης να μετατρέπει τον κολπικό πτερυγισμό (όχι περισσότερο από 40%). Οι παρατηρήσεις μας δείχνουν επίσης μια μάλλον χαμηλή αποτελεσματικότητα της προπαφαινόνης στην από του στόματος θεραπεία του κολπικού πτερυγισμού.
Η χρήση αντιαρρυθμικών κατηγορίας IC αντενδείκνυται σε ασθενείς με οξεία ισχαιμία του μυοκαρδίου (ασταθής στηθάγχη, έμφραγμα του μυοκαρδίου). Μια μετα-ανάλυση έδειξε ότι τα αντιαρρυθμικά των κατηγοριών IC, IA και III έχουν περίπου την ίδια αποτελεσματικότητα στη διακοπή της ΚΜ. Ωστόσο, δεν βρέθηκαν στοιχεία για την επίδραση αυτών των φαρμάκων στην επιβίωση και την ποιότητα ζωής των ασθενών.
Εάν ένας παροξυσμός κολπικής μαρμαρυγής προηγείται από αύξηση του φλεβοκομβικού ρυθμού, εάν ο παροξυσμός εμφανίζεται κατά τη διάρκεια της ημέρας υπό την επίδραση στρεσογόνων παραγόντων, σωματικού ή συναισθηματικού στρες, πρέπει να θεωρηθεί ότι η βάση αυτού του παροξυσμού είναι ένας υπερσυμπαθητικός μηχανισμός. Η βεραπαμίλη, η διλτιαζέμη και οι β-αναστολείς είναι φάρμακα πρώτης γραμμής για επείγουσα ενδοφλέβια μείωση του καρδιακού ρυθμού, καθώς αυτά τα αντιαρρυθμικά είναι εξαιρετικά αποτελεσματικά και ασκούν γρήγορα (μέσα σε 5-10 λεπτά) την επίδρασή τους. Με την ενδοφλέβια χορήγηση διγοξίνης, μια παρατεταμένη επιβράδυνση της κοιλιακής συχνότητας επιτυγχάνεται πολύ αργότερα (μετά από 2-4 ώρες). Για ασθενείς με υψηλό κίνδυνο συστηματικής εμβολής (κολπική μαρμαρυγή/πτερυγισμός που διαρκεί περισσότερο από 2 ημέρες), προκειμένου να μειωθεί ο καρδιακός ρυθμός, η αμιοδαρόνη είναι ένα εφεδρικό φάρμακο, μετά τη χρήση του οποίου είναι δυνατή η αποκατάσταση του φλεβοκομβικού ρυθμού και, επομένως, , η εμφάνιση θρομβοεμβολής «ομαλοποίησης».
Ορισμένες διεθνείς συστάσεις σημειώνουν ότι η ανακούφιση από την παροξυσμική μαρμαρυγή/πτερυγισμό σε ασθενείς με καρδιακή ανεπάρκεια ή κλάσμα εξώθησης της αριστερής κοιλίας μικρότερο από 40% θα πρέπει να πραγματοποιείται με αμιωδαρόνη. Άλλα αντιαρρυθμικά θα πρέπει να χρησιμοποιούνται με προσοχή ή να μην χρησιμοποιούνται λόγω του σχετικά υψηλού κινδύνου ανάπτυξης αρρυθμιογόνων επιδράσεων και αρνητικών επιδράσεων στην αιμοδυναμική. Μια μετα-ανάλυση των αποτελεσμάτων ελεγχόμενων με εικονικό φάρμακο μελετών καρδιοανάταξης της κολπικής μαρμαρυγής με αμιωδαρόνη έδειξε όψιμη ανακούφιση των παροξυσμών της αρρυθμίας: σημαντική διαφορά στην αποτελεσματικότητα μεταξύ αμιωδαρόνης και εικονικού φαρμάκου σημειώθηκε όχι νωρίτερα από 6 ώρες μετά την ενδοφλέβια χρήση τους. Λαμβάνοντας αυτό υπόψη, μετά από ενδοφλέβια χορήγηση μιας δόσης «φόρτωσης» αμιωδαρόνης, συνιστάται στη συνέχεια να συνεχιστεί η ενδοφλέβια έγχυση για 6-2 ώρες.
Σε μια μελέτη του R.D. Οι Kurbanova et al. Διαπιστώθηκε ότι μια πορεία θεραπείας με κορεσμένη δόση αμιωδαρόνης βοηθά στην αποκατάσταση του φλεβοκομβικού ρυθμού στο 30% των ασθενών με διατατική μυοκαρδιοπάθεια που επιπλέκεται από κολπική μαρμαρυγή. Ταυτόχρονα, η μακροχρόνια θεραπεία με αμιωδαρόνη βοηθά στη διατήρηση του φλεβοκομβικού ρυθμού τους επόμενους 6 μήνες και αντισταθμίζει την καρδιακή ανεπάρκεια. Η μετα-ανάλυση έδειξε επίσης ότι η θεραπεία με αμιωδαρόνη διευκολύνει τη διαδικασία για την αποκατάσταση του φλεβοκομβικού ρυθμού και έχει θετική επίδραση στην επιβίωση των ασθενών.
Στη μελέτη της S.A. Ο Filenko διαπίστωσε ότι σε ασθενείς με στεφανιαία νόσο, η παροξυσμική μορφή κολπικής μαρμαρυγής εμφανίζεται σε συμπαθητικούς και μεικτούς τύπους. Σε μια μελέτη φαρμάκων που έχουν αντι-υποτροπιάζουσα επίδραση στην παροξυσμική μαρμαρυγή, αποδείχθηκε ότι η αμιωδαρόνη είναι η πιο αποτελεσματική και σε ασθενείς με παροξυσμική AF συμπαθητικού τύπου, η μετοπρολόλη αποδείχθηκε επίσης αποτελεσματική.
ΑΝΩΝΥΜΗ ΕΤΑΙΡΙΑ. Οι Starickov et al. μελέτησε ασθενείς με αρτηριακή υπέρταση (ΑΥ) που έπασχαν από ΚΜ. Η ανάλυση των αποτελεσμάτων έδειξε ότι η χρήση ενός συνδυασμού αμιωδαρόνης και μετοπρολόλης για την υπέρταση καθιστά δυνατή τη μείωση των δόσεων των αντιαρρυθμικών φαρμάκων που χρησιμοποιούνται και συμβάλλει όχι μόνο στον αποτελεσματικότερο έλεγχο των επιπέδων της αρτηριακής πίεσης, αλλά και στην πρόληψη των παροξυσμών της ΚΜ στην 71% των ασθενών. Η χρήση β-αναστολέων, τόσο ως μονοθεραπεία όσο και σε συνδυασμό με αμιωδαρόνη, οδηγεί στην ομαλοποίηση της μεταβλητότητας του καρδιακού ρυθμού και έχει θετική επίδραση στις διαδικασίες αναδιαμόρφωσης του μυοκαρδίου σε διάφορους θαλάμους της καρδιάς.
Είναι γνωστό ότι ο αποκλεισμός των υποδοχέων της αγγειοτενσίνης ΙΙ τύπου 1, εκτός από τη μείωση της αρτηριακής πίεσης, μπορεί να οδηγήσει σε μείωση της αναδιαμόρφωσης του μυοκαρδίου και υπερτροφίας, ομαλοποίηση της ισορροπίας των ηλεκτρολυτών και έχει έμμεσα αντι-ισχαιμικά και αντι-αδρενεργικά αποτελέσματα. Στη μελέτη του Yu.G. Οι Schwartz et al. Η θεραπεία με λοσαρτάνη σε ασθενείς με συνδυασμό παροξυσμών ΚΜ και υπέρτασης συνοδεύτηκε από σημαντική μείωση της συχνότητας παροξυσμών αρρυθμίας, σε αντίθεση με ασθενείς που έλαβαν θεραπεία με νιφεδιπίνη και ατενολόλη. Οι συγγραφείς πιστεύουν ότι ο πιθανός μηχανισμός για τη θετική επίδραση της λοσαρτάνης στην πορεία των παροξυσμών της ΚΜ είναι μια άμεση επίδραση στο μυοκάρδιο. Ο J. Mayet πρότεινε επίσης ότι η υποχώρηση της υπερτροφίας της αριστερής κοιλίας σχετίζεται με την αντιαρρυθμική δράση της αντιυπερτασικής θεραπείας.
Μια πολλά υποσχόμενη οδός για τη θεραπεία των αρρυθμιών είναι η χρήση ω-3-πολυακόρεστων λιπαρών οξέων (ω-3-PUFA). Το 2005, δημοσιεύθηκε μια μελέτη που έδειξε ότι η κατανάλωση λιπαρών ψαριών πλούσιων σε μακράς αλυσίδας ω-3 PUFAs μπορεί να μειώσει τον κίνδυνο κολπικής μαρμαρυγής. Οι συγγραφείς εξήγησαν αυτή την αντιαρρυθμική δράση του ω-3-PUFA μειώνοντας την αρτηριακή πίεση και βελτιώνοντας τη διαστολική λειτουργία της αριστερής κοιλίας.
I.V. Antonchenko et al. βρήκε ότι ένας από τους πιθανούς μηχανισμούς της προστατευτικής δράσης του ω-3-PUFA σε ασθενείς με παροξυσμική κολπική μαρμαρυγή είναι η αντίστροφη ηλεκτρική αναδιαμόρφωση του κολπικού μυοκαρδίου. Η προσθήκη των ω-3-PUFAs στη θεραπεία ανακούφισης μειώνει τον αριθμό των επεισοδίων ΚΜ και τον χρόνο ανακούφισής τους. Ωστόσο, οι ηλεκτροφυσιολογικές επιδράσεις της χρήσης ω-3-PUFA σε δόση 1 g/ημέρα εμφανίζονται όχι νωρίτερα από την 20ή ημέρα χορήγησης.
Οι τακτικές θεραπείας για τους παροξυσμούς του κολπικού πτερυγισμού εξαρτώνται σε μεγάλο βαθμό από τη σοβαρότητα των αιμοδυναμικών διαταραχών και την ευημερία του ασθενούς. Αυτή η αρρυθμία συχνά δεν προκαλεί σοβαρές αιμοδυναμικές διαταραχές και είναι ελάχιστα αισθητή από τον ασθενή ακόμη και με σημαντική κοιλιακή ταχυστολία. Επιπλέον, τέτοιοι παροξυσμοί είναι συνήθως δύσκολο να σταματήσουν με ενδοφλέβια χορήγηση αντιαρρυθμικών, γεγονός που μπορεί να προκαλέσει ακόμη και επιδείνωση της κατάστασης του ασθενούς. Επομένως, σε αυτές τις περιπτώσεις, συνήθως δεν απαιτείται επείγουσα θεραπεία.
Μιλώντας για τη φαρμακευτική θεραπεία αυτής της αρρυθμίας, θα πρέπει να ληφθεί υπόψη ότι, σύμφωνα με τους συγγραφείς της έννοιας "Sicilian Gambit", οι παροξυσμοί του κολπικού πτερυγισμού τύπου Ι ελέγχονται καλύτερα από φάρμακα κατηγορίας ΙΑ (κινιδίνη, προκαϊναμίδη, δισοπυραμίδη). Ωστόσο, κατά τη χρήση φαρμάκων αυτής της κατηγορίας υπάρχει κίνδυνος παράδοξης επιτάχυνσης της κοιλιακής συχνότητας, επομένως είναι καλύτερο να χρησιμοποιείτε πρώτα βεραπαμίλη ή β-αναστολείς. Οι παροξυσμοί του κολπικού πτερυγισμού τύπου II ελέγχονται καλύτερα από φάρμακα κατηγορίας Ι3, ιδιαίτερα την αμιωδαρόνη. Οι εγχώριοι συγγραφείς σημειώνουν την υψηλή αποτελεσματικότητα του nibentan στην ανακούφιση των παροξυσμών της μαρμαρυγής και ιδιαίτερα του κολπικού πτερυγισμού.
Έχει πλέον αποδειχθεί ότι οι ψυχικές διαταραχές επιδεινώνουν την πορεία των αρρυθμιών, ιδιαίτερα της κολπικής μαρμαρυγής, περιπλέκοντας τις κλινικές εκδηλώσεις και μειώνοντας την ποιότητα ζωής. Υπάρχει επίσης η άποψη ότι οι ασθενείς με καταθλιπτικές διαταραχές έχουν παραβίαση της αυτόνομης ρύθμισης του καρδιακού ρυθμού (μειωμένος παρασυμπαθητικός και αυξημένος συμπαθητικός τόνος), γεγονός που αυξάνει τον κίνδυνο ΚΜ.
Στη μελέτη του Β.Α. Οι Tatarsky et al. Η προσθήκη Afobazole συνοδεύτηκε από έντονο αγχολυτικό αποτέλεσμα χωρίς σοβαρή καταστολή, αποτελεσματική διόρθωση διαταραχών του αυτόνομου συστήματος και απουσία εξαρτησιογόνων ουσιών και συνδρόμου στέρησης. Διαπιστώθηκε ότι η θεραπεία με Afobazole σε ασθενείς με παροξυσμική κολπική μαρμαρυγή χωρίς έντονες δομικές αλλαγές στην καρδιά συνοδεύτηκε από μείωση της συχνότητας των παροξυσμών, της διάρκειας των επεισοδίων αρρυθμίας και ευκολότερη ανεκτικότητα. υπήρχε μια τάση μετατροπής σε ασυμπτωματική μορφή.
Η αποτελεσματικότητα του nibentan στην ανακούφιση της παροξυσμικής κολπικής μαρμαρυγής και του κολπικού πτερυγισμού είναι μεγαλύτερη από 80%. Το Nibentan και το ibutilide θα πρέπει να χρησιμοποιούνται μόνο σε εξειδικευμένα τμήματα υπό έλεγχο ΗΚΓ (αντενδείκνυται σε ασθενείς με καρδιακή ανεπάρκεια, παρατεταμένο διάστημα QT και σύνδρομο νοσούντος κόλπου).
Σε ασθενείς με σύνδρομο Wolff-Parkinson-White, η συχνότητα των κοιλιακών συσπάσεων κατά τη μαρμαρυγή/πτερυγισμό, κατά κανόνα, είναι υψηλότερη από ό,τι σε ασθενείς χωρίς σύνδρομο κοιλιακής προδιέγερσης και φτάνει τους 220-250 παλμούς ανά λεπτό ή περισσότερο, και η ταχυκαρδία με μη φυσιολογικός ρυθμός και ευρύ σύμπλεγμα QRS. Η χρήση βεραπαμίλης, διλτιαζέμης και καρδιακών γλυκοσιδών αντενδείκνυται στο σύνδρομο Wolff-Parkinson-White, επειδή μειώνοντας την ανθεκτικότητα της δέσμης Kent, μπορούν να αυξήσουν τον καρδιακό ρυθμό και ακόμη και να προκαλέσουν κοιλιακή μαρμαρυγή. Η κολπική μαρμαρυγή/ πτερυγισμός αντιμετωπίζεται με φάρμακα που επηρεάζουν την αγωγιμότητα κατά μήκος της επικουρικής οδού κολποκοιλιακής αγωγιμότητας. Οι διεθνείς συστάσεις για τη θεραπεία ασθενών με κολπική μαρμαρυγή προτείνουν τη χρήση, πρώτα απ 'όλα, ενδοφλέβιας χορήγησης προκαϊναμίδης ή ιβουτιλίδης.
συμπέρασμα
Συμπερασματικά, πρέπει να τονιστεί ότι στόχος της αντιαρρυθμικής θεραπείας, όπως και κάθε άλλης, δεν είναι μόνο η εξάλειψη και πρόληψη των παροξυσμικών αρρυθμιών, αλλά και η βελτίωση της πρόγνωσης της ζωής, καθώς και η μείωση της θνησιμότητας των ασθενών. πολύ σημαντικό για την πρόληψη των αρνητικών αιμοδυναμικών και προαρρυθμικών επιδράσεων των φαρμάκων που χρησιμοποιούνται. Η ανάπτυξη «αντιαρρυθμικών φαρμάκων του μέλλοντος» για την παροχή ελέγχου του φλεβοκομβικού ρυθμού πρέπει να βασίζεται σε έναν συνδυασμό αποτελεσματικότητας και ασφάλειας της θεραπείας. Φάρμακα με βελτιωμένες ηλεκτρικές, δομικές και ενεργοποιητικές ιδιότητες είναι πιθανό να μειώσουν τη θνησιμότητα και τις επιπλοκές σε ασθενείς με κολπική μαρμαρυγή/πτερυγισμό στο μέλλον.
Volkov Viktor Evgenievich
ΗΛΕΚΤΡΟΝΙΚΗ ΔΙΕΥΘΥΝΣΗ: [email προστατευμένο];
Dotsenko Yulia Vladimirovna- Υποψήφιος Ιατρικών Επιστημών, ερευνητής στο Ομοσπονδιακό Κρατικό Ίδρυμα RKNPK.
Ημερομηνία δημοσίευσης άρθρου: 13/11/2016
Ημερομηνία ενημέρωσης άρθρου: 12/06/2018
Η κολπική μαρμαρυγή (συντομογραφία AF) είναι ο πιο κοινός τύπος αρρυθμίας μεταξύ όλων των διαταραχών του καρδιακού ρυθμού.
Για τη σωστή και αποτελεσματική λειτουργία της καρδιάς, ο ρυθμός ορίζεται από τον φλεβόκομβο. Αυτή είναι η περιοχή από την οποία προέρχεται κανονικά το σήμα προς την καρδιά να συστέλλεται (δηλαδή, εμφανίζεται μια ώθηση). Στην κολπική μαρμαρυγή, οι συσπάσεις (όχι οι ώσεις) είναι χαοτικές και προέρχονται από διαφορετικά σημεία του κόλπου. Η συχνότητα αυτών των συσπάσεων μπορεί να φτάσει αρκετές εκατοντάδες ανά λεπτό. Η κανονική συχνότητα συστολής κυμαίνεται από 70 έως 85 παλμούς ανά λεπτό. Όταν οι ώσεις περνούν στις κοιλίες της καρδιάς, η συχνότητα συστολής τους αυξάνεται επίσης, γεγονός που προκαλεί απότομη επιδείνωση της κατάστασης.
Διάγραμμα αγωγιμότητας παλμού

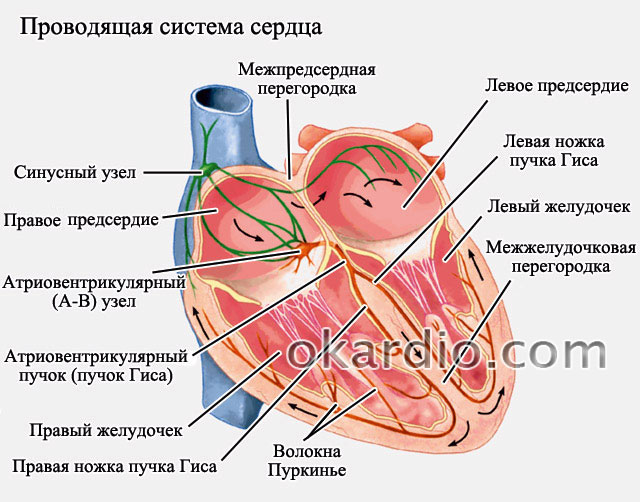
Όταν ο καρδιακός ρυθμός είναι υψηλός (πάνω από 85 παλμούς το λεπτό), τότε μιλούν για την ταχυσυστολική μορφή της κολπικής μαρμαρυγής. Εάν η συχνότητα είναι χαμηλή (κάτω από 65 - 70 παλμούς το λεπτό), τότε μιλούν για τη βραδυσυστολική μορφή. Κανονικά, ο καρδιακός ρυθμός θα πρέπει να είναι 70-85 παλμούς ανά λεπτό - σε αυτήν την περίπτωση μιλούν για μια νορμοσυστολική μορφή μαρμαρυγής.
Οι άνδρες αρρωσταίνουν πιο συχνά από τις γυναίκες. Με την ηλικία, ο κίνδυνος εμφάνισης ΚΜ αυξάνεται. Στην ηλικία των 60 ετών, αυτό το πρόβλημα εντοπίζεται στο 0,5% όλων των ατόμων που συμβουλεύονται γιατρό και μετά τα 75, αρρυθμία εντοπίζεται σε κάθε δέκατο άτομο.
Η ασθένεια αυτή αντιμετωπίζεται από καρδιολόγο, καρδιοχειρουργό ή αρρυθμολόγο.
Σύμφωνα με επίσημα στοιχεία που παρουσιάζονται στις Συστάσεις των Ρώσων Καρδιολόγων από το 2012, η κολπική μαρμαρυγή και η κολπική μαρμαρυγή είναι πανομοιότυπες έννοιες.
Γιατί είναι επικίνδυνη η μαρμαρυγή;
Όταν οι συσπάσεις είναι χαοτικές, το αίμα παραμένει στους κόλπους περισσότερο. Αυτό οδηγεί στο σχηματισμό θρόμβων αίματος.
Μεγάλα αιμοφόρα αγγεία αναδύονται από την καρδιά, μεταφέροντας αίμα στον εγκέφαλο, τους πνεύμονες και όλα τα εσωτερικά όργανα.
- Οι θρόμβοι αίματος που προκύπτουν στον δεξιό κόλπο ταξιδεύουν μέσω του μεγάλου πνευμονικού κορμού στους πνεύμονες και οδηγούν σε.
- Εάν σχηματιστούν θρόμβοι αίματος στον αριστερό κόλπο, τότε με τη ροή του αίματος μέσω των αγγείων του αορτικού τόξου εισέρχονται στον εγκέφαλο. Αυτό οδηγεί στην ανάπτυξη εγκεφαλικού επεισοδίου.
- Σε ασθενείς με κολπική μαρμαρυγή, ο κίνδυνος εμφάνισης εγκεφαλικού εγκεφαλικού επεισοδίου (οξύ εγκεφαλοαγγειακό ατύχημα) είναι 6 φορές υψηλότερος από ό,τι χωρίς διαταραχές του ρυθμού.
 Ο σχηματισμός θρόμβου αίματος στον αριστερό κόλπο οδηγεί σε εγκεφαλικό επεισόδιο
Ο σχηματισμός θρόμβου αίματος στον αριστερό κόλπο οδηγεί σε εγκεφαλικό επεισόδιο Αιτίες παθολογίας
Οι λόγοι συνήθως χωρίζονται σε δύο μεγάλες ομάδες:
Εγκάρδιος.
Μη εγκάρδιος.
Σπάνια, με γενετική προδιάθεση και μη φυσιολογική ανάπτυξη του συστήματος αγωγιμότητας της καρδιάς, αυτή η παθολογία μπορεί να είναι μια ανεξάρτητη ασθένεια. Στο 99% των περιπτώσεων, η κολπική μαρμαρυγή δεν είναι ανεξάρτητη ασθένεια ή σύμπτωμα, αλλά εμφανίζεται στο πλαίσιο μιας υποκείμενης παθολογίας.
1. Καρδιακοί λόγοι
Ο πίνακας δείχνει πόσο συχνά εμφανίζεται καρδιακή παθολογία σε ασθενείς με ΚΜ:
Μεταξύ όλων των ελαττωμάτων, η κολπική μαρμαρυγή ανιχνεύεται συχνότερα με ελαττώματα μιτροειδούς ή πολυβαλβιδικής καρδιάς. Η μιτροειδής βαλβίδα είναι η βαλβίδα που συνδέει τον αριστερό κόλπο και την αριστερή κοιλία. Τα πολυβαλβιδικά ελαττώματα είναι βλάβες σε πολλές βαλβίδες: μιτροειδούς και (ή) αορτής και (ή) τριγλώχινα.
 Καρδιοπάθεια μιτροειδούς
Καρδιοπάθεια μιτροειδούς Η αιτία μπορεί να είναι και συνδυασμοί ασθενειών. Για παράδειγμα, τα ελαττώματα της καρδιάς μπορούν να συνδυαστούν με στεφανιαία νόσο (στεφανιαία νόσο, στηθάγχη) και αρτηριακή υπέρταση (υψηλή αρτηριακή πίεση).
Η κατάσταση μετά από καρδιοχειρουργική επέμβαση μπορεί να προκαλέσει κολπική μαρμαρυγή, επειδή μετά την επέμβαση μπορεί να εμφανιστούν τα ακόλουθα:
Αλλαγές στην ενδοκαρδιακή αιμοδυναμική (για παράδειγμα, υπήρχε κακή βαλβίδα - εμφυτεύτηκε μια καλή, η οποία άρχισε να λειτουργεί σωστά).
Ανισορροπία ηλεκτρολυτών (κάλιο, μαγνήσιο, νάτριο, ασβέστιο). Η ισορροπία ηλεκτρολυτών διασφαλίζει την ηλεκτρική σταθερότητα των καρδιακών κυττάρων
Φλεγμονή (λόγω ραμμάτων στην καρδιά).
2. Μη καρδιακά αίτια
Η κατανάλωση αλκοόλ μπορεί να επηρεάσει τον κίνδυνο κολπικής μαρμαρυγής. Μια μελέτη που διεξήχθη από Αμερικανούς επιστήμονες το 2004 έδειξε ότι όταν η δόση του αλκοόλ αυξάνεται σε περισσότερα από 36 γραμμάρια την ημέρα, ο κίνδυνος εμφάνισης κολπικής μαρμαρυγής αυξάνεται κατά 34%. Είναι επίσης ενδιαφέρον ότι οι δόσεις αλκοόλ κάτω από αυτό το ποσοστό δεν επηρεάζουν την ανάπτυξη της κολπικής μαρμαρυγής.
Η φυτοαγγειακή δυστονία είναι ένα σύμπλεγμα λειτουργικών διαταραχών του νευρικού συστήματος. Με αυτή την ασθένεια, εμφανίζεται συχνά παροξυσμική αρρυθμία (η περιγραφή των τύπων αρρυθμίας βρίσκεται στο επόμενο μπλοκ).
Ταξινόμηση και συμπτώματα ΚΜ
Υπάρχουν πολλές αρχές για την ταξινόμηση της AF. Η πιο βολική και γενικά αποδεκτή ταξινόμηση βασίζεται στη διάρκεια της κολπικής μαρμαρυγής.
* Οι παροξυσμοί είναι κρίσεις που μπορεί να συμβούν και να σταματήσουν αυθόρμητα (δηλαδή από μόνα τους). Η συχνότητα των επιθέσεων διαφέρει από άτομο σε άτομο.
Χαρακτηριστικά συμπτώματα
Όλοι οι τύποι μαρμαρυγής έχουν παρόμοια συμπτώματα. Όταν η κολπική μαρμαρυγή εμφανίζεται στο πλαίσιο μιας υποκείμενης νόσου, οι ασθενείς παρουσιάζουν συχνότερα τα ακόλουθα παράπονα:
- Αίσθημα παλμών (συχνός ρυθμός, αλλά στη βραδυσυστολική μορφή ο καρδιακός ρυθμός, αντίθετα, είναι χαμηλός - λιγότεροι από 60 παλμούς ανά λεπτό).
- Διακοπές («πάγωμα» της καρδιάς και μετά ακολουθεί ρυθμός, που μπορεί να είναι συχνός ή σπάνιος). Συχνός ρυθμός - περισσότεροι από 80 παλμούς ανά λεπτό, σπάνιοι - λιγότεροι από 65 παλμοί ανά λεπτό).
- Δύσπνοια (ταχεία και δύσκολη αναπνοή).
- Ζάλη.
- Αδυναμία.
Εάν η κολπική μαρμαρυγή υπάρχει για μεγάλο χρονικό διάστημα, τότε το βράδυ αναπτύσσεται πρήξιμο στα πόδια.
Διαγνωστικά
Η διάγνωση της κολπικής μαρμαρυγής δεν είναι δύσκολη. Η διάγνωση γίνεται με βάση το ΗΚΓ. Για να διευκρινιστεί η συχνότητα των κρίσεων και οι συνδυασμοί με άλλες διαταραχές του ρυθμού, λαμβάνονται ειδικά μέτρα (ΗΚΓ παρακολούθηση καθ' όλη τη διάρκεια της ημέρας).
 Κτύπος καρδιάς σε ηλεκτροκαρδιογράφημα. Κάντε κλικ στη φωτογραφία για μεγέθυνση
Κτύπος καρδιάς σε ηλεκτροκαρδιογράφημα. Κάντε κλικ στη φωτογραφία για μεγέθυνση 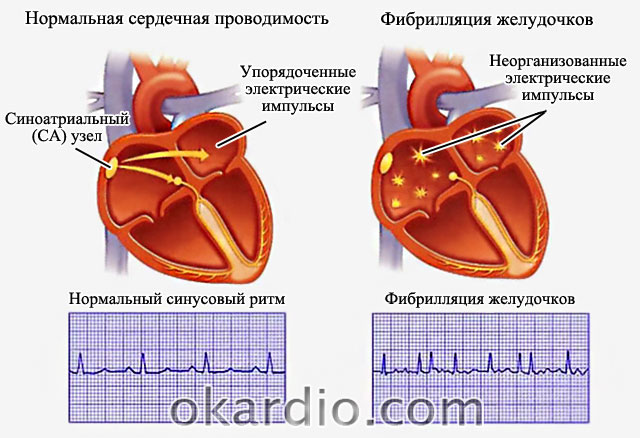 Η διάγνωση της κολπικής μαρμαρυγής γίνεται με ΗΚΓ.
Η διάγνωση της κολπικής μαρμαρυγής γίνεται με ΗΚΓ. Θεραπεία της κολπικής μαρμαρυγής
Η θεραπεία στοχεύει στην εξάλειψη της αιτίας ή/και στην πρόληψη των επιπλοκών. Σε ορισμένες περιπτώσεις, είναι δυνατό να αποκατασταθεί ο φλεβοκομβικός ρυθμός, δηλαδή να θεραπευθεί η μαρμαρυγή, αλλά συμβαίνει επίσης ότι ο ρυθμός δεν μπορεί να αποκατασταθεί - σε αυτήν την περίπτωση, είναι σημαντικό να ομαλοποιηθεί και να διατηρηθεί η καρδιακή λειτουργία και να αποφευχθεί η ανάπτυξη επιπλοκών.
Για να αντιμετωπίσετε με επιτυχία την AF, πρέπει: να εξαλείψετε την αιτία που προκάλεσε τις διαταραχές του ρυθμού, να γνωρίζετε το μέγεθος της καρδιάς και τη διάρκεια του τρεμούλιασμα.
Κατά την επιλογή μιας συγκεκριμένης μεθόδου θεραπείας, πρώτα καθορίζεται ο στόχος (ανάλογα με τη συγκεκριμένη κατάσταση του ασθενούς). Αυτό είναι πολύ σημαντικό, αφού από αυτό θα εξαρτηθούν οι τακτικές και ένα σύνολο μέτρων.
Αρχικά, οι γιατροί συνταγογραφούν φαρμακευτική αγωγή και, εάν είναι αναποτελεσματική, θεραπεία με ηλεκτροπαλμό.
Όταν η φαρμακευτική αγωγή και η ηλεκτροπαλμική θεραπεία δεν βοηθούν, οι γιατροί συνιστούν (ειδική θεραπεία με χρήση ραδιοκυμάτων).
Φαρμακευτική θεραπεία
Εάν ο ρυθμός μπορεί να αποκατασταθεί, τότε οι γιατροί θα καταβάλουν κάθε δυνατή προσπάθεια για να το κάνουν.
Τα φάρμακα που χρησιμοποιούνται για τη θεραπεία της ΚΜ παρουσιάζονται στον πίνακα. Αυτές οι συστάσεις είναι γενικά αποδεκτές για τη διακοπή διαταραχών του ρυθμού όπως η κολπική μαρμαρυγή.
Ηλεκτροπαλμική θεραπεία
Μερικές φορές η θεραπεία με φάρμακα (ενδοφλέβια ή δισκία) καθίσταται αναποτελεσματική και ο ρυθμός δεν μπορεί να αποκατασταθεί. Σε μια τέτοια κατάσταση, πραγματοποιείται θεραπεία ηλεκτρικού παλμού - αυτή είναι μια μέθοδος επηρεασμού του καρδιακού μυός με εκκένωση ηλεκτρικού ρεύματος.
 Ηλεκτροπαλμική θεραπεία
Ηλεκτροπαλμική θεραπεία Υπάρχουν εξωτερικές και εσωτερικές μέθοδοι:
Η εξωτερική πραγματοποιείται μέσω του δέρματος και του θώρακα. Αυτή η μέθοδος μερικές φορές ονομάζεται καρδιοανάταξη. Η κολπική μαρμαρυγή θεραπεύεται στο 90% των περιπτώσεων εάν η θεραπεία ξεκινήσει έγκαιρα. Στα καρδιοχειρουργικά νοσοκομεία, η καρδιοανάταξη είναι πολύ αποτελεσματική και χρησιμοποιείται συχνά για παροξυσμική αρρυθμία.
Εσωτερικός. Ένας λεπτός σωλήνας (καθετήρας) εισάγεται στην κοιλότητα της καρδιάς μέσω μεγάλων φλεβών στον λαιμό ή στην περιοχή της κλείδας. Ένα ηλεκτρόδιο διέρχεται από αυτόν τον σωλήνα (παρόμοιο με ένα σύρμα). Η διαδικασία πραγματοποιείται στο χειρουργείο, όπου, υπό τον έλεγχο ακτίνων Χ, ο γιατρός μπορεί να αξιολογήσει οπτικά σε οθόνες πώς να προσανατολίσει και να εγκαταστήσει σωστά το ηλεκτρόδιο.
Στη συνέχεια, χρησιμοποιώντας ειδικό εξοπλισμό που φαίνεται στο σχήμα, εφαρμόζεται μια εκκένωση και κοιτάζει την οθόνη. Στην οθόνη, ο γιατρός μπορεί να καθορίσει τη φύση του ρυθμού (αν ο φλεβοκομβικός ρυθμός έχει αποκατασταθεί ή όχι). Η επίμονη κολπική μαρμαρυγή είναι η πιο συχνή περίπτωση στην οποία οι γιατροί χρησιμοποιούν αυτή την τεχνική.
Αφαίρεση ραδιοσυχνοτήτων
Όταν όλες οι μέθοδοι είναι αναποτελεσματικές και η κολπική μαρμαρυγή επιδεινώνει σημαντικά τη ζωή του ασθενούς, συνιστάται η εξάλειψη της βλάβης (η οποία καθορίζει τον ανώμαλο ρυθμό της καρδιάς) που ευθύνεται για την αυξημένη συχνότητα των συσπάσεων - κατάλυση με ραδιοσυχνότητες (RFA) - θεραπεία με χρήση ραδιοκυμάτων .
 Αφαίρεση ραδιοσυχνοτήτων
Αφαίρεση ραδιοσυχνοτήτων Μετά την εξάλειψη της βλάβης, ο ρυθμός μπορεί να είναι σπάνιος. Επομένως, το RFA μπορεί να συνδυαστεί με την εμφύτευση ενός τεχνητού βηματοδότη - βηματοδότη (ένα μικρό ηλεκτρόδιο στην κοιλότητα της καρδιάς). Ο ρυθμός της καρδιάς θα ρυθμιστεί μέσω ενός ηλεκτροδίου από έναν βηματοδότη, ο οποίος εγκαθίσταται κάτω από το δέρμα στην περιοχή της κλείδας.
Πόσο αποτελεσματική είναι αυτή η μέθοδος; Εάν διενεργήθηκε RFA σε ασθενή με παροξυσμική κολπική μαρμαρυγή, τότε εντός ενός έτους ο φλεβοκομβικός ρυθμός διατηρείται στο 64–86% (στοιχεία από το 2012). Εάν υπήρχε μια επίμονη μορφή, τότε η κολπική μαρμαρυγή επανέρχεται στις μισές περιπτώσεις.
Γιατί δεν είναι πάντα δυνατή η αποκατάσταση του φλεβοκομβικού ρυθμού;
Ο κύριος λόγος όταν δεν είναι δυνατή η αποκατάσταση του φλεβοκομβικού ρυθμού είναι το μέγεθος της καρδιάς και του αριστερού κόλπου.
Εάν, σύμφωνα με το υπερηχογράφημα της καρδιάς, το μέγεθος του αριστερού κόλπου προσδιορίζεται έως και 5,2 cm, τότε κατά 95% είναι δυνατή η αποκατάσταση του φλεβοκομβικού ρυθμού. Αυτό αναφέρουν στις δημοσιεύσεις τους αρρυθμολόγοι και καρδιολόγοι.
Όταν ο αριστερός κόλπος είναι μεγαλύτερος από 6 cm, η αποκατάσταση του φλεβοκομβικού ρυθμού είναι αδύνατη.
 Το υπερηχογράφημα της καρδιάς δείχνει ότι το μέγεθος του αριστερού κόλπου είναι περισσότερο από 6 εκατοστά
Το υπερηχογράφημα της καρδιάς δείχνει ότι το μέγεθος του αριστερού κόλπου είναι περισσότερο από 6 εκατοστά Γιατί συμβαίνει αυτό? Όταν αυτό το τμήμα της καρδιάς τεντώνεται, συμβαίνουν ορισμένες μη αναστρέψιμες αλλαγές σε αυτό: ίνωση, εκφυλισμός των ινών του μυοκαρδίου. Ένα τέτοιο μυοκάρδιο (το μυϊκό στρώμα της καρδιάς) όχι μόνο δεν μπορεί να διατηρήσει τον φλεβοκομβικό ρυθμό για δευτερόλεπτα, αλλά, σύμφωνα με τους καρδιολόγους, δεν πρέπει να το κάνει.
Πρόβλεψη
Εάν η ΚΜ διαγνωστεί έγκαιρα και ο ασθενής ακολουθήσει όλες τις συστάσεις του γιατρού, τότε οι πιθανότητες αποκατάστασης του φλεβοκομβικού ρυθμού είναι υψηλές – πάνω από 95%. Μιλάμε για καταστάσεις όπου το μέγεθος του αριστερού κόλπου δεν υπερβαίνει τα 5,2 cm και ο ασθενής έχει πρόσφατα διαγνωσθείσα αρρυθμία ή παροξυσμό κολπικής μαρμαρυγής.
Ο φλεβοκομβικός ρυθμός, ο οποίος μπορεί να αποκατασταθεί μετά από RFA σε ασθενείς με επίμονη μορφή, επιμένει για ένα χρόνο στο 50% των περιπτώσεων (όλων των ασθενών που υποβλήθηκαν σε χειρουργική επέμβαση).
Εάν η αρρυθμία υπάρχει για αρκετά χρόνια, για παράδειγμα, περισσότερο από 5 χρόνια, και η καρδιά είναι "μεγάλη" σε μέγεθος, τότε οι συστάσεις των γιατρών είναι η φαρμακευτική αγωγή που θα βοηθήσει στη λειτουργία μιας τέτοιας καρδιάς. Ο ρυθμός δεν μπορεί να αποκατασταθεί.
Η ποιότητα ζωής των ασθενών με ΚΜ μπορεί να βελτιωθεί ακολουθώντας τη συνιστώμενη θεραπεία.
Εάν η αιτία είναι το αλκοόλ και το κάπνισμα, τότε αρκεί να εξαλειφθούν αυτοί οι παράγοντες για να ομαλοποιηθεί ο ρυθμός.
Στον πυρήνα της, αυτή η ασθένεια μπορεί να αποδοθεί στην καρδιακή αρρυθμία· ο «ανθρώπινος κινητήρας» παράγει χαοτικές και ακανόνιστες συσπάσεις αντί για φυσιολογικές. Η μαρμαρυγή χωρίζεται σε δύο μορφές:
Κρίνοντας από το όνομα, είναι εύκολο να καταλάβουμε ότι το επίκεντρο του εντοπισμού της κοιλιακής μορφής βρίσκεται στις καρδιακές κοιλίες και το επίκεντρο της δεύτερης μορφής είναι ο κόλπος. Εάν παρατηρούνται συχνές συσπάσεις παλμών στον κόλπο, τότε προκαλούν πάντα βλάβη στις κοιλίες.
Αν, δηλαδή, παρατηρηθούν παραβιάσεις στην πρώτη μορφή, τότε θα επηρεάσουν την άλλη. Ωστόσο, οι γιατροί διαχωρίζουν αυτές τις μορφές για να υποδείξουν με ακρίβεια τη θέση της νόσου.
Πώς ταξινομούνται οι μαρμαρυγές;
Σε ένα υγιές άτομο, η συχνότητα των συσπάσεων του καρδιακού μυός κυμαίνεται από 60 έως 80 φορές το λεπτό. Εάν οι κόλποι συστέλλονται από 200 έως 650 φορές μέσα σε ένα λεπτό και οι κοιλίες της καρδιάς από 200 έως 500 φορές, τότε εμφανίζεται παροξυσμός κολπικής μαρμαρυγής.
Αυτή η ασθένεια μπορεί να είναι δύο τύπων:
Με τον πρώτο τύπο παρατηρείται πολύ υψηλή συχνότητα συσπάσεων, έως περίπου 600 το λεπτό, ενώ ο καρδιακός μυς συσπάται έγκαιρα με την κοιλία, δηλαδή το έργο της καρδιάς είναι απολύτως ακανόνιστο. Κατά τη διάρκεια του πτερυγισμού, η κολπική σύσπαση φτάνει τις 400 φορές το λεπτό, οι καρδιακές κοιλίες συστέλλονται με τον κόλπο, αλλά σε μικρότερο βαθμό, ο συνολικός ρυθμός συνεχίζει να λειτουργεί με ισορροπημένο τρόπο.
Εάν λάβουμε υπόψη τη σύνδεση μεταξύ της στεφανιαίας νόσου και του παροξυσμού της κολπικής μαρμαρυγής, μπορούμε να σημειώσουμε τα εξής - η στεφανιαία νόσος, όπως η μαρμαρυγή, είναι μια παθολογική διαδικασία που οδηγεί σε διαταραχή του συστήματος που είναι υπεύθυνο για την κυκλοφορία του αίματος. Στο πλαίσιο αυτών των ασθενειών, αναπτύσσονται διάφορες διαταραχές, συμπεριλαμβανομένης της καρδιακής αρρυθμίας.
Τύποι ασθενειών
Στην ιατρική, η αρρυθμία χωρίζεται σε διάφορους τύπους, λαμβάνοντας υπόψη τα χαρακτηριστικά της νόσου:
- Παροξυντικός. Αυτή η μορφή διαγιγνώσκεται για εκείνους τους ασθενείς των οποίων η επίθεση μαρμαρυγής δεν υποχωρεί εντός ημερών. Ή εάν η επείγουσα βοήθεια, με τη μορφή τεχνητής καρδιοανάταξης, δεν βοήθησε στην αποκατάσταση του καρδιακού ρυθμού.
- Επίμονος. Αυτή η κατηγορία αποδίδεται σε εκείνους τους ασθενείς των οποίων η επίθεση δεν υποχωρεί εντός 10 ημερών και η χρήση φαρμακευτικής θεραπείας βοηθά στην αποκατάσταση της κολπικής συστολής σε λίγες μόνο ημέρες.
- Συνεχής. Η τελευταία μορφή είναι η πιο δύσκολη· η καρδιοανάταξη δεν βοηθά στην αποκατάσταση του ρυθμού συστολής· οι ασθενείς αισθάνονται συνεχώς κρίσεις μαρμαρυγής.
Ποιος είναι ο κίνδυνος της νόσου;
Η ανθρώπινη καρδιά πρέπει να λειτουργεί ως μια λεγόμενη αντλία, η οποία αντλεί συνεχώς αίμα, ομαλά και ομοιόμορφα σε όλο το αγγειακό σύστημα. Χάρη σε αυτή τη διαδικασία, τα θρεπτικά συστατικά και το οξυγόνο παρέχονται σε όλους τους ιστούς και τα όργανα και το διοξείδιο του άνθρακα και οι τοξικές ουσίες απομακρύνονται από το ανθρώπινο σώμα. Η «αντλία» καρδιάς αποτελείται από τέσσερα κύρια τμήματα:
- αριστερό κόλπο?
- δεξιός κόλπος?
- δύο καρδιακές κοιλίες.
Η εργασία περιλαμβάνει όλα τα τμήματα που πρέπει να εκτελούν συσπάσεις με συντονισμένο τρόπο, δηλαδή η συχνότητα - τόσο οι κοιλίες όσο και οι κόλποι - πρέπει να είναι η ίδια. Εάν οι συσπάσεις είναι χαοτικές, τα ανθρώπινα όργανα δεν θα μπορούν να λάβουν επαρκές οξυγόνο και θρεπτικά συστατικά και το νευρικό σύστημα και ο εγκέφαλος θα επηρεαστούν ιδιαίτερα. Και αν η παροχή αίματος σταματήσει για 5 λεπτά, θα οδηγήσει σε θάνατο.
Ποια κλινικά σημεία μπορεί να υποδηλώνουν την ανάπτυξη παθολογίας;
Τα κλινικά συμπτώματα της μαρμαρυγής είναι παρόμοια με εκείνα της καρδιακής αρρυθμίας. Τις περισσότερες φορές, οι ασθενείς αισθάνονται:
- αυξημένος καρδιακός ρυθμός?
- πόνος και αίσθημα βάρους στην περιοχή του θώρακα.
- αδυναμία σε όλο το σώμα και συχνή ζάλη.
- το δέρμα του ασθενούς γίνεται χλωμό, ο ρυθμός αναπνοής αυξάνεται.
- ανά πάσα στιγμή είναι ικανά να χάσουν τις αισθήσεις τους, μερικές φορές παρατηρείται παλμός στα αυχενικά αγγεία.
Εάν εμφανιστούν τα παραπάνω συμπτώματα, πρέπει να κλείσετε ραντεβού με έναν γιατρό το συντομότερο δυνατό για να υποβληθείτε σε ολοκληρωμένη εξέταση, με βάση τα αποτελέσματα της οποίας θα συνταγογραφηθεί αποτελεσματική θεραπεία.
Σε τι βασίζεται η θεραπεία της νόσου;
Πρώτα απ 'όλα, ο γιατρός θα συνταγογραφήσει κλινικές μελέτες για τον εντοπισμό της μορφής μαρμαρυγής. Εάν επιβεβαιωθεί ότι είναι απαραίτητο να αντιμετωπιστεί η παροξυσμική κολπική μαρμαρυγή, τότε ο ασθενής θα πρέπει να υποβληθεί σε ανακούφιση, ειδικά εάν αυτή η επίθεση είναι η πρώτη στη ζωή του ασθενούς.
Για θεραπεία, συνταγογραφείται ένα φάρμακο που μπορεί να σταματήσει την επίθεση χωρίς προβλήματα. Τις περισσότερες φορές, συνταγογραφούνται αντιαρρυθμικά φάρμακα, για παράδειγμα, Amiodarone ή Propafenone. Το τελευταίο συνταγογραφείται στις περισσότερες περιπτώσεις, καθώς το φάρμακο έχει πιο ήπια σύνθεση και ταυτόχρονα χαρακτηρίζεται από υψηλή θεραπευτική αποτελεσματικότητα. Το φάρμακο αρχίζει τη δράση του μέσα σε μία ώρα μετά την κατάποση, το μέγιστο αποτέλεσμα εμφανίζεται μετά από 2,5-3 ώρες, οι φαρμακευτικές ιδιότητες επιμένουν για 9-12 ώρες.
Εάν ο ασθενής αναπτύξει μόνιμη μορφή της νόσου, του συνταγογραφείται φαρμακευτική θεραπεία με φάρμακα που θα επιλεγούν μεμονωμένα. Πρέπει να παίρνετε τακτικά φάρμακα για να ελέγχετε τον καρδιακό σας ρυθμό και να αποτρέψετε ένα εγκεφαλικό. Δηλαδή, η φαρμακευτική θεραπεία θα λειτουργήσει τόσο ως πρόληψη κατά των επιπλοκών όσο και ως μια ισχυρή, αποτελεσματική θεραπευτική τεχνική.
Τα πιο αποτελεσματικά φάρμακα που χρησιμοποιούνται για τη διακοπή της αρρυθμίας είναι τα ακόλουθα:
Ποιο φάρμακο πρέπει να συνταγογραφείται στον ασθενή πρέπει να αποφασίζεται μόνο από τον θεράποντα ιατρό, λαμβάνοντας υπόψη το στάδιο ανάπτυξης της νόσου και την ατομική δυσανεξία στα φάρμακα. Επιπλέον, δεν πρέπει να ξεχνάτε ότι ορισμένα φάρμακα πρέπει να χορηγούνται ενδοφλεβίως, ενώ άλλα πρέπει να πίνονται πριν ή μετά τα γεύματα. Μόνο ένας γιατρός θα πρέπει να αποφασίσει ποια μέθοδος θα είναι η πιο αποτελεσματική.
Η επείγουσα φροντίδα για κολπική μαρμαρυγή εξαρτάται κυρίως από την εκδήλωση των κλινικών εκδηλώσεων. Η σύγχρονη ιατρική δεν μένει ακίνητη· προσπαθεί να αναπτύσσεται συνεχώς, εισάγοντας τις πιο πρόσφατες μεθόδους για τη θεραπεία των καρδιακών παθήσεων. Έχει ήδη σημειωθεί μια εξαιρετικά αποτελεσματική και ασφαλής μέθοδος για την εξάλειψη της αρρυθμίας, η οποία βασίζεται στην κατάλυση με καθετήρα ραδιοσυχνοτήτων. Επί του παρόντος, αυτή η τεχνική θεραπείας χρησιμοποιείται τόσο για την ομαλοποίηση του φλεβοκομβικού ρυθμού όσο και για τη μείωση της κολπικής μαρμαρυγής. Οι ασθενείς μετά από RFA αισθάνονται καλά, ο καρδιακός τους ρυθμός αποκαθίσταται και αναρρώνουν γρήγορα.
Τι επιπλοκές μπορεί να προκαλέσει η κολπική μαρμαρυγή;
Εάν η κολπική μαρμαρυγή αφεθεί χωρίς θεραπεία, ο κίνδυνος εμφράγματος του μυοκαρδίου ή εγκεφαλικού αυξάνεται σημαντικά. Το γεγονός είναι ότι με αυτή τη μορφή αρρυθμίας, ο καρδιακός μυς δεν μπορεί να συστέλλεται κανονικά, με αποτέλεσμα το αίμα να λιμνάζει στον κόλπο, γεγονός που προκαλεί το σχηματισμό θρόμβων αίματος.
Με την πάροδο του χρόνου, ένας θρόμβος μπορεί να εισέλθει σε μια αρτηρία, να την φράξει ή άλλο όργανο στο οποίο θα τον μεταφέρει η ροή του αίματος και εάν προσβληθεί η στεφανιαία αρτηρία, μπορεί να αναπτυχθεί στεφανιαία νόσος. Εκτός από αυτές τις ασθένειες, η μαρμαρυγή οδηγεί στις ακόλουθες συνέπειες:
- εγκεφαλικό και καρδιακή ανεπάρκεια?
- θρομβοεμβολή και μυοκαρδιοπάθεια.
- αρρυθμογόνο σοκ.
Μόνο μια έγκαιρη επίσκεψη στον γιατρό και μια σωστά επιλεγμένη μέθοδος θεραπείας της κολπικής μαρμαρυγής θα ανακουφίσει την κατάσταση του ασθενούς και θα αποτρέψει την εμφάνιση επικίνδυνων επιπλοκών.
Αιτίες και θεραπεία της παροξυσμικής κολπικής μαρμαρυγής
Έννοια και μορφές
Φυσιολογικά, η καρδιά χτυπά περίπου 70 φορές το λεπτό. Αυτό οφείλεται στην προσκόλληση αυτού του οργάνου στον φλεβόκομβο. Κατά τη διάρκεια της μαρμαρυγής, άλλα κύτταρα στους κόλπους αρχίζουν να ανταποκρίνονται στη συστολή. Αυξάνουν τη συχνότητα των παρεχόμενων παλμών από 300 σε 800 και αποκτούν αυτόματη λειτουργία. Σχηματίζεται ένα συναρπαστικό κύμα, το οποίο δεν καλύπτει ολόκληρο τον κόλπο, αλλά μόνο μεμονωμένες μυϊκές ίνες. Εμφανίζεται πολύ συχνή συστολή των ινών.
Η ΚΜ έχει πολλά ονόματα: κολπική μαρμαρυγή, «παραλήρημα της καρδιάς» και «γιορτή της καρδιάς». Τέτοιες ονομασίες οφείλονται στην απροσδόκητη συστολή και είσοδο του σε φλεβοκομβικό ρυθμό.
Με την ηλικία, η ευαισθησία στην ΚΜ αυξάνεται σημαντικά. Για παράδειγμα, τα άτομα ηλικίας 60 ετών είναι πιο επιρρεπή σε αυτό το είδος ασθένειας και τα άτομα ηλικίας 80 ετών είναι ακόμη πιο επιρρεπή.
Μερικοί ειδικοί διαχωρίζουν τις έννοιες της κολπικής μαρμαρυγής και του κολπικού πτερυγισμού λόγω της συχνότητας των συσπάσεων. Η κολπική μαρμαρυγή (AF) και ο κολπικός πτερυγισμός (AF) συνδυάζονται με ένα κοινό όνομα: κολπική μαρμαρυγή.
Ανάλογα με τη διάρκεια, η κολπική μαρμαρυγή χωρίζεται σε μορφές:
- Η παροξυσμική είναι μια μορφή στην οποία, στο πλαίσιο της φυσιολογικής καρδιακής λειτουργίας, εμφανίζεται μια απροσδόκητη αρρυθμία. Η διάρκεια της επίθεσης κυμαίνεται από αρκετά λεπτά έως μία εβδομάδα. Το πόσο γρήγορα σταματά εξαρτάται από τη βοήθεια που παρέχεται από το ιατρικό προσωπικό. Μερικές φορές ο ρυθμός μπορεί να ανακάμψει μόνος του, αλλά στις περισσότερες περιπτώσεις ομαλοποιείται μέσα σε 24 ώρες.
- Η επίμονη είναι μια μορφή AF, η οποία χαρακτηρίζεται από μεγαλύτερη περίοδο επίθεσης. Μπορεί να διαρκέσει από μια εβδομάδα έως περισσότερο από έξι μήνες. Αυτή η μορφή μπορεί να αντιμετωπιστεί με καρδιοανάταξη ή φαρμακευτική αγωγή. Όταν ένα επεισόδιο διαρκεί περισσότερο από έξι μήνες, η θεραπεία με καρδιοανάταξη θεωρείται ακατάλληλη· συνήθως καταφεύγει στη χειρουργική επέμβαση.
- Σταθερή - μια μορφή που χαρακτηρίζεται από εναλλασσόμενο κανονικό καρδιακό ρυθμό και αρρυθμία. Σε αυτή την περίπτωση, η αρρυθμία επιμένει για πολύ μεγάλο χρονικό διάστημα (πάνω από ένα χρόνο). Η ιατρική παρέμβαση για αυτή τη μορφή είναι αναποτελεσματική. Η μόνιμη μορφή μαρμαρυγής ονομάζεται συχνά χρόνια.
Παροξυσμική μορφή
Η ίδια η λέξη «παροξυσμός» είναι αρχαιοελληνικής προέλευσης και σημαίνει ραγδαία αυξανόμενο πόνο. Ο παροξυσμός αναφέρεται επίσης σε συχνά επαναλαμβανόμενες κρίσεις. Η παροξυσμική κολπική μαρμαρυγή (PFAF), γνωστή και ως παροξυσμική κολπική μαρμαρυγή (PAF), είναι μια κοινή διαταραχή. Χαρακτηριστικό σημάδι αυτής της διαταραχής είναι η ξαφνική ταχυκαρδία με κανονικό καρδιακό ρυθμό και αυξημένο καρδιακό ρυθμό. Η επίθεση ξεκινά ξαφνικά και μπορεί να σταματήσει το ίδιο ξαφνικά. Η διάρκειά του, κατά κανόνα, κυμαίνεται από αρκετά λεπτά έως μία εβδομάδα. Κατά τη διάρκεια μιας επίθεσης, ο ασθενής αισθάνεται σοβαρή αδιαθεσία λόγω του υψηλού φορτίου στην καρδιά. Στο πλαίσιο αυτής της παθολογίας, μπορεί να υπάρχει κίνδυνος κολπικής θρόμβωσης και καρδιακής ανεπάρκειας.
Τα PFPP ταξινομούνται ανάλογα με τη συχνότητα των κολπικών συσπάσεων:
- τρεμοπαίζει - όταν ο καρδιακός ρυθμός υπερβαίνει τις 300 φορές ανά λεπτό.
- φτερούγισμα - όταν το σημάδι φτάνει τις 200 φορές το λεπτό και δεν αυξάνεται.
Τα PFPP ταξινομούνται επίσης ανάλογα με τη συχνότητα των κοιλιακών συσπάσεων:
- ταχυσυστολική - συστολή περισσότερες από 90 φορές ανά λεπτό.
- Βραδυσυστολική - συσπάσεις λιγότερο από 60 φορές ανά λεπτό.
- νορμοσυστολική - ενδιάμεση.
Αιτίες
- καρδιακή ισχαιμία;
- συγκοπή;
- αδύναμος φλεβόκομβος?
- έλλειψη μαγνησίου και καλίου.
- Διαβήτης;
- μεταδοτικές ασθένειες;
- κατάσταση μετά την επέμβαση.
- συχνό στρες?
- εξάντληση του νευρικού συστήματος.
Πρώτα συμπτώματα
- γενική αδυναμία?
- ασφυξία;
- ψυχρότητα στα άκρα?
- ρίγος;
- αυξημένη εφίδρωση?
Σε περίπτωση σοβαρής προσβολής, εμφανίζονται συμπτώματα όπως ζάλη, λιποθυμία και κρίσεις πανικού, που συνοδεύονται από απότομη επιδείνωση της κατάστασης.
Ο παροξυσμός της κολπικής μαρμαρυγής μπορεί να εκδηλωθεί με διαφορετικούς τρόπους. Μερικοί μπορεί να μην παρατηρήσουν καθόλου μια επίθεση, αλλά την αναγνωρίζουν κατά τη διάρκεια μιας εξέτασης στο ιατρείο.
Διαγνωστικά
Ο κύριος και κύριος τύπος διάγνωσης είναι το ηλεκτροκαρδιογράφημα (ΗΚΓ). Ένα σημάδι παροξυσμικής μαρμαρυγής κατά την παρακολούθηση θα είναι η απουσία του κύματος P στα κύματα του. Παρατηρείται χαοτικός σχηματισμός κύματος f. Οι διαφορετικές διάρκειες των διαστημάτων R-R γίνονται επίσης αισθητές.
Μετά από προσβολή κοιλιακής ΑΜΑ, παρατηρείται μετατόπιση ST και αρνητικό κύμα Τ. Λόγω του κινδύνου μικρής εστίας εμφράγματος του μυοκαρδίου, ο ασθενής χρειάζεται να δώσει ιδιαίτερη προσοχή.
Για τη διάγνωση της μαρμαρυγής χρησιμοποιήστε:
- Η παρακολούθηση Holter είναι μια μελέτη της κατάστασης της καρδιάς με συνεχή καταγραφή της καρδιακής δυναμικής σε ένα ΗΚΓ. Πραγματοποιείται χρησιμοποιώντας τη συσκευή Holter, η οποία πήρε το όνομά της από τον ιδρυτή της Norman Holter.
- Δοκιμή άσκησης σε μηχάνημα ΗΚΓ. Σας ενημερώνει για τον πραγματικό καρδιακό σας ρυθμό.
- Ακούγοντας την καρδιά του ασθενούς με ένα στηθοσκόπιο.
- EchoCG (υπερηχογράφημα καρδιάς). Μετράται το μέγεθος των κόλπων και της βαλβίδας.
Επιπλοκές
Η κύρια επιπλοκή του PFPP μπορεί να είναι ένα εγκεφαλικό επεισόδιο ή γάγγραινα λόγω πιθανής αρτηριακής θρόμβωσης. Πολλοί άνθρωποι, ειδικά μετά από ένα επεισόδιο που διήρκεσε περισσότερες από 48 ώρες, διατρέχουν κίνδυνο θρόμβωσης, που μπορεί να προκαλέσει εγκεφαλικό. Λόγω της χαοτικής συστολής των κολπικών τοιχωμάτων, το αίμα κυκλοφορεί με τρομερή ταχύτητα. Μετά από αυτό, ο θρόμβος προσκολλάται εύκολα στο τοίχωμα του κόλπου. Σε αυτή την περίπτωση, ο γιατρός συνταγογραφεί ειδικά φάρμακα για την πρόληψη θρόμβων αίματος.
Θεραπεία
Εάν ο ασθενής έχει παροξυσμική μαρμαρυγή, είναι απαραίτητο να σταματήσει τη νόσο όσο το δυνατόν νωρίτερα. Συνιστάται να το κάνετε αυτό τις πρώτες 48 ώρες μετά την έναρξη της επίθεσης. Εάν η μαρμαρυγή είναι μόνιμη, τότε το απαραίτητο μέτρο θα είναι η λήψη συνταγογραφούμενων φαρμάκων για την αποφυγή εγκεφαλικού.
Για τη θεραπεία του PFPP, πρέπει πρώτα να προσδιορίσετε και να εξαλείψετε την αιτία της εμφάνισής του.
- Είναι απαραίτητο να βρεθεί η αιτία της αρρυθμίας και να ξεκινήσει η θεραπεία της.
- Παρακολουθήστε την ποσότητα μαγνησίου και καλίου στο σώμα. Αναπληρώστε την έλλειψή τους. Συνιστάται η λήψη του σε συνδυασμό, καθώς το μαγνήσιο βοηθά στην απορρόφηση του καλίου. Μαζί βρίσκονται στα σκευάσματα Panangin και Asparkam. Επίσης, υψηλή περιεκτικότητα σε αυτά τα στοιχεία σημειώνεται στις μπανάνες, τα αποξηραμένα βερίκοκα, τις σταφίδες, τα καρπούζια και την κολοκύθα.
- Τα εξατομικευμένα επιλεγμένα αντιαρρυθμικά φάρμακα θα βοηθήσουν στην πρόληψη της θεραπείας.
- Αποφύγετε την κατανάλωση αλκοόλ, καφεΐνης και νικοτίνης.
- Αποφύγετε το άγχος και την υπερφόρτωση του σώματος.
- Κάντε φυσικοθεραπεία.
- Μην ξεχνάτε τη σωστή ανάπαυση.
Φαρμακευτική θεραπεία
Κατά τη διάρκεια της φαρμακευτικής αγωγής, συνταγογραφούνται φάρμακα που μπορούν να εξισώσουν το επίπεδο του καρδιακού ρυθμού.
Για παράδειγμα, το φάρμακο Digoxin ελέγχει τον καρδιακό ρυθμό και το Cordarone είναι καλό επειδή έχει τις λιγότερες παρενέργειες. Το φάρμακο Novocainamide προκαλεί απότομη μείωση της αρτηριακής πίεσης.
Το φάρμακο Nibentan χρησιμοποιείται επίσης για τη θεραπεία της PPAF. Αυτό είναι ένα αντιαρρυθμικό φάρμακο. Διατίθεται σε μορφή διαλύματος.
Η αμιωδαρόνη δεν μπορεί να συνταγογραφηθεί ως μέσο επείγουσας αποκατάστασης, καθώς αρχίζει να δρα μετά από 2-6 ώρες. Αλλά με μακροχρόνια χρήση, αποκαθιστά τον φλεβοκομβικό ρυθμό μέσα σε 8-12 ώρες.
Εάν δεν υπάρχουν σοβαρές συνέπειες, τότε το φάρμακο Propafenone μπορεί να χρησιμοποιηθεί ως άμεση ανακούφιση.
Η κινιδίνη (δισκία), η ιμουτιλίδη, η δοφετιλίδη, η φλεκαϊνίδη, το Magnerot (συνδυασμός καλίου και μαγνησίου), η αναπριλίνη, η βεραπαμίλη (μειώνουν τον καρδιακό ρυθμό, μειώνουν τη δύσπνοια) χρησιμοποιούνται επίσης για θεραπεία.
Αφού πραγματοποιηθεί επιτυχής ανακούφιση, είναι απαραίτητο να ξεκινήσει η θεραπεία για να αποφευχθεί η υποτροπή και να παρατηρηθεί ο ασθενής για ορισμένο χρονικό διάστημα. Σχεδόν όλα τα παραπάνω φάρμακα χορηγούνται ενδοφλεβίως σε νοσοκομείο ή τμήμα επειγόντων περιστατικών υπό την επίβλεψη γιατρού.
Η ηλεκτροκαρδιοανάταξη θεωρείται πολύ αποτελεσματική στο 90% των περιπτώσεων.
Χειρουργική επέμβαση
Η χειρουργική επέμβαση χρησιμοποιείται ευρέως για τη θεραπεία της κολπικής μαρμαρυγής. Η ιατρική τη θεωρεί μια αρκετά υποσχόμενη θεραπευτική μέθοδο.
Κατά τη χειρουργική θεραπεία, η κολποκοιλιακή συμβολή καταστρέφεται μερικώς κατά τη διάρκεια της χειρουργικής επέμβασης. Χρησιμοποιείται αφαίρεση ραδιοσυχνοτήτων. Κατά τη διάρκεια αυτής της διαδικασίας, η διέγερση μεταξύ των κοιλιών και των κόλπων εμποδίζεται. Για να διασφαλιστεί ότι οι κοιλίες συστέλλονται κανονικά, ένα εμφύτευμα βηματοδότη εισάγεται στην καρδιά. Αυτό είναι ένα πολύ αποτελεσματικό, αλλά πολύ ακριβό μέσο για τη διακοπή της αρρυθμίας.
Παροξυσμική μορφή κολπικής μαρμαρυγής - χαρακτηριστικά, αιτίες, διάγνωση και θεραπεία
Η παροξυσμική κολπική μαρμαρυγή είναι η πιο συχνή νόσος στους ανθρώπους τα τελευταία χρόνια. Κάθε άτομο βιώνει μερικές φορές ακανόνιστους καρδιακούς παλμούς που προκαλούνται από σωματική άσκηση ή συναισθηματική διέγερση. Εάν η διαταραχή του ρυθμού προκαλείται μόνο από αυτούς τους λόγους, τότε αυτή είναι μια φυσιολογική κατάσταση και δεν υπάρχει λόγος πανικού.
Εάν υποψιάζεστε ότι κάτι δεν πάει καλά με εσάς, ζητήστε βοήθεια. Στο άρθρο θα σας πούμε ποια είναι η παροξυσμική μορφή της κολπικής μαρμαρυγής, γιατί είναι επικίνδυνη, τα αίτια της νόσου, τα κύρια συμπτώματα και οι μέθοδοι θεραπείας.
Παροξυσμική μορφή κολπικής μαρμαρυγής - χαρακτηριστικά
Η παροξυσμική κολπική μαρμαρυγή (PAAF) είναι μια από τις πιο κοινές καρδιακές παθήσεις. Κάθε πρώτος στους διακόσιους ανθρώπους στη γη είναι επιρρεπής σε αυτό. Πιθανώς όλα τα ιατρικά βιβλία αναφοράς περιγράφουν αυτή την ασθένεια στο περιεχόμενό τους.
Όπως γνωρίζετε, η καρδιά είναι ο «κινητήρας» ολόκληρου του σώματός μας. Και όταν ο κινητήρας χαλάσει, δημιουργούνται πολλές απρόβλεπτες καταστάσεις. Η κολπική μαρμαρυγή, γνωστή και ως κολπική μαρμαρυγή, είναι ένα επικίνδυνο φαινόμενο στο οποίο η σύγχρονη ιατρική δίνει μεγάλη σημασία.
Οποιοσδήποτε τύπος κολπικής μαρμαρυγής είναι χαοτικές και ακανόνιστες συσπάσεις της καρδιάς. Κανονικά, ο καρδιακός ρυθμός πρέπει να είναι περίπου παλμούς ανά λεπτό· κατά τη διάρκεια της ασθένειας, ο ρυθμός αυξάνεται σε παλμούς ανά λεπτό. Σε αυτή την περίπτωση, οι ώσεις δεν επηρεάζουν όλες τις μυϊκές ίνες, γι' αυτό και διαταράσσεται η λειτουργία των καρδιακών θαλάμων. Υπάρχουν δύο τύποι ασθένειας: σταθερή και μεταβλητή.
Η παροξυσμική μορφή κολπικής μαρμαρυγής είναι ο πιο κοινός τύπος παθολογίας, ο οποίος χαρακτηρίζεται από μεταβλητή φύση. Οι κρίσεις δεν συνεχίζονται συνεχώς, διαρκούν από λίγα δευτερόλεπτα έως μία εβδομάδα, αλλά αν μετά από αυτό το διάστημα η νόσος δεν έχει υποχωρήσει, σημαίνει ότι ο ασθενής ήδη αντιμετωπίζει μόνιμη ή χρόνια μορφή.
Το ICD 10 (Διεθνής Ταξινόμηση Νοσημάτων) ορίζει τον κωδικό I48.0 για την παθολογία, ο οποίος είναι παρόμοιος για άλλες μορφές αυτής της νόσου. Το γεγονός είναι ότι η παροξυσμική κολπική μαρμαρυγή είναι το αρχικό στάδιο της παθολογίας. Εάν δεν αντιμετωπιστεί και αγνοηθούν οι σπάνιες κρίσεις που υποχωρούν από μόνες τους, υπάρχει μεγάλη πιθανότητα μιας επίμονης υποτροπής - η ασθένεια θα γίνει χρόνια.
Θυμηθείτε ότι όσο περισσότερο διαρκεί η επίθεση, τόσο μεγαλύτερος είναι ο κίνδυνος - όχι μόνο η καρδιά, αλλά ολόκληρο το σώμα δεν λαμβάνει οξυγόνο και θρεπτικά συστατικά. Τα κύτταρα αρχίζουν να πεθαίνουν και σύντομα θα εμφανιστούν σοβαρές επιπλοκές.
Η παροξυσμική μορφή της κολπικής μαρμαρυγής και η θεραπεία της είναι ένα από τα δυσκολότερα προβλήματα της σύγχρονης καρδιολογίας. Η παραβίαση της φυσιολογικής συσταλτικής δραστηριότητας της καρδιάς οδηγεί σε αλλαγή της συχνότητας των συσπάσεων της. Σε αυτή την περίπτωση, ο δείκτης μπορεί να φτάσει σε συστολές ανά λεπτό. Η παροξυσμική αρρυθμία συνοδεύεται από κυκλοφορικές διαταραχές.
Εάν οι δυσλειτουργίες στη λειτουργία ενός εσωτερικού οργάνου διαρκέσουν μια εβδομάδα, οι γιατροί διαγιγνώσκουν μια επίθεση παροξυσμικής αρρυθμίας. Όταν η φυσιολογική λειτουργία των κόλπων δεν αποκατασταθεί για μεγαλύτερο χρονικό διάστημα, αυτό σημαίνει ότι η παθολογία έχει αποκτήσει μόνιμη μορφή.
Οι αιτίες της αρρυθμίας δεν είναι πάντα καρδιακές παθολογίες. Η κολπική μαρμαρυγή είναι μια μορφή διαταραχής στη λειτουργία ενός εσωτερικού οργάνου, η αιτία της οποίας είναι συνήθως ο κακός τρόπος ζωής ενός ατόμου.
Το άγχος, η ανεξέλεγκτη χρήση φαρμάκων, η κατανάλωση αλκοόλ, η σωματική υπερφόρτωση, η νευρική εξάντληση - όλα αυτά είναι τα αίτια μιας ασθένειας που μπορεί να οδηγήσει σε πνευμονικό οίδημα, καρδιακή ανακοπή και πολυάριθμες διαταραχές της στεφανιαίας ροής του αίματος.
Αιτίες
Οι αιτίες της PFPP μπορεί να ποικίλλουν. Τα άτομα που πάσχουν από καρδιαγγειακά νοσήματα είναι κυρίως ευαίσθητα σε αυτή την παθολογία. Τα αίτια μπορεί να είναι:
- καρδιακή ισχαιμία;
- συγκοπή;
- συγγενής και επίκτητη καρδιακή νόσος (συνήθως νόσος της μιτροειδούς βαλβίδας).
- ιδιοπαθής υπέρταση με αυξημένη μάζα του μυοκαρδίου (καρδιακός μυς).
- φλεγμονώδεις καρδιακές παθήσεις (περικαρδίτιδα, ενδοκαρδίτιδα, μυοκαρδίτιδα).
- υπερτροφική και (ή) διατατική μυοκαρδιοπάθεια.
- αδύναμος φλεβόκομβος?
- Σύνδρομο Wolff-Parkinson-White;
- έλλειψη μαγνησίου και καλίου.
- διαταραχή του ενδοκρινικού συστήματος.
- Διαβήτης;
- μεταδοτικές ασθένειες;
- κατάσταση μετά την επέμβαση.
Εκτός από τις ασθένειες, οι ακόλουθοι παράγοντες μπορεί να είναι οι αιτίες:
- η υπερβολική κατανάλωση αλκοολούχων ποτών (αλκοολισμός).
- συχνό στρες?
- εξάντληση του νευρικού συστήματος?
- ορμονικές ανισορροπίες στο σώμα.
- Συχνή και έντονη υπερφόρτωση, έλλειψη ύπνου, κατάθλιψη, αυστηρή δίαιτα και εξάντληση του σώματος.
- Συχνή χρήση ενεργειακών ποτών, γλυκοσιδών και άλλων ουσιών που επηρεάζουν το επίπεδο απελευθέρωσης αδρεναλίνης και τη λειτουργία της καρδιάς.
Πολύ σπάνια, η αρρυθμία μπορεί να εμφανιστεί «από το πουθενά». Μόνο ένας γιατρός μπορεί να ισχυριστεί ότι αυτή είναι η μορφή για την οποία μιλάμε, με βάση την ενδελεχή εξέταση και την απουσία σημείων άλλης ασθένειας στον ασθενή.
Ένα ενδιαφέρον γεγονός είναι ότι μια επίθεση είναι δυνατή ακόμη και όταν εκτίθεται στον παραμικρό παράγοντα. Για ορισμένα άτομα με προδιάθεση σε αυτή την ασθένεια, θα είναι αρκετό να πάρουν υπερβολική δόση αλκοόλ, καφέ, φαγητού ή να εκτεθούν σε στρες για να πυροδοτήσουν μια επίθεση.
Οι ηλικιωμένοι, τα άτομα με προβλήματα με καρδιαγγειακά νοσήματα, ο εθισμός στο αλκοόλ και τα άτομα που εκτίθενται σε συνεχές στρες διατρέχουν κίνδυνο για αυτή την ασθένεια.
Ταξινόμηση της παθολογίας
Σύμφωνα με τους γιατρούς, η παροξυσμική κολπική μαρμαρυγή μπορεί να εκδηλωθεί με δύο μορφές:
- Τρεμοπαίξιμο - Οι συχνές συσπάσεις θα είναι ορατές στις εικόνες ΗΚΓ, αλλά οι ώσεις θα είναι ασήμαντες λόγω του γεγονότος ότι δεν συστέλλονται όλες οι ίνες. Η συχνότητα υπερβαίνει τους 300 παλμούς ανά λεπτό.
- Πτερυγισμός - ο φλεβοκομβικός κόμβος σταματά να λειτουργεί, οι κόλποι συστέλλονται σε συχνότητα έως και 300 παλμούς ανά λεπτό.
Ανεξάρτητα από τη μορφή, η ασθένεια είναι επικίνδυνη, αφού ένας ανεπαρκής αριθμός παλμών εισέρχεται στις κοιλίες. Αντίστοιχα, στην πιο απαισιόδοξη περίπτωση, αυτό θα οδηγήσει σε καρδιακή ανακοπή και θάνατο του ασθενούς.
Αυτή η ταξινόμηση δεν λαμβάνει υπόψη τη συχνότητα των επιθέσεων, επομένως υπάρχει ένας άλλος τύπος παθολογίας - επαναλαμβανόμενη. Αυτό είναι το όνομα για τον παροξυσμό της κολπικής μαρμαρυγής, που επαναλαμβάνεται με την πάροδο του χρόνου. Αρχικά, οι επιθέσεις μπορεί να είναι σπάνιες, πρακτικά να μην ενοχλούν το άτομο και η διάρκειά τους θα είναι μόνο λίγα δευτερόλεπτα ή λεπτά.
Με την πάροδο του χρόνου, η συχνότητα θα αυξηθεί, γεγονός που θα επηρεάσει αρνητικά την υγεία - οι κοιλίες θα βιώνουν την πείνα όλο και πιο συχνά. Για ποιους λόγους αναπτύσσεται ο παροξυσμός; Στις περισσότερες περιπτώσεις, η ανάπτυξη της νόσου διευκολύνεται από πρωτογενείς διαταραχές στη λειτουργία της καρδιάς. Δηλαδή, ασθενείς που είχαν διαγνωστεί με παροξυσμό κολπικής μαρμαρυγής είχαν ήδη εγγραφεί σε καρδιολόγο, αφού είχαν συγγενή ή επίκτητα νοσήματα.
Τι άλλο είναι επικίνδυνο για την παροξυσμική κολπική μαρμαρυγή; Επειδή κατά τη διάρκειά του ο φλεβοκομβικός κόμβος σταματά να λειτουργεί, τα μυοκύτταρα συστέλλονται χαοτικά, λειτουργούν μόνο δύο καρδιακές κοιλίες. Υπάρχουν διάφορες μορφές ταξινομήσεων της παροξυσμικής κολπικής μαρμαρυγής.
Ένα από αυτά βασίζεται στη συχνότητα της κολπικής συστολής. Με το τρεμόπαιγμα, η συχνότητα των συσπάσεων είναι σημαντικά υψηλότερη από ότι με το φτερούγισμα. Αν λάβουμε υπόψη τον παράγοντα της κοιλιακής συστολής κατά την ταξινόμηση της παροξυσμικής μορφής της κολπικής μαρμαρυγής. Υπάρχουν τρεις τύποι παθολογίας:
Ο μεγαλύτερος αριθμός κοιλιακών συσπάσεων είναι χαρακτηριστικός της ταχυσυστολικής μορφής, ο μικρότερος - της νορμοσυστολικής μορφής. Η πιο ευνοϊκή πρόγνωση για θεραπεία, κατά κανόνα, είναι όταν ανιχνεύεται κολπική μαρμαρυγή, συνοδευόμενη από κανονική συστολή των κοιλιών.
Η παροξυσμική μορφή της κολπικής μαρμαρυγής χαρακτηρίζεται από επαναλαμβανόμενη εμφάνιση· το κύριο σημάδι αυτής της μορφής παθολογίας είναι οι επαναλαμβανόμενες προσβολές.
Τι είναι ο παροξυσμός; Μετάφραση από τα λατινικά, αυτή η λέξη σημαίνει "ταιριάζουν". Ο όρος στην ιατρική χρησιμοποιείται όταν μιλάμε για μια επίθεση, μια παροξυσμική όξυνση μιας ασθένειας ή τα συμπτώματά της. Η σοβαρότητα του τελευταίου εξαρτάται από διάφορους παράγοντες, μεταξύ των οποίων σημαντική θέση κατέχει η κατάσταση των καρδιακών κοιλιών.
Η πιο κοινή μορφή παροξυσμικής κολπικής μαρμαρυγής είναι η ταχυσυστολική. Χαρακτηρίζεται από γρήγορο καρδιακό παλμό και το γεγονός ότι το ίδιο το άτομο αισθάνεται σαν εσωτερικό όργανο δυσλειτουργεί.
- ακανόνιστος παλμός?
- επίμονη δύσπνοια?
- αίσθημα έλλειψης αέρα?
- πόνος στην περιοχή του θώρακα.
Σε αυτή την περίπτωση, το άτομο μπορεί να εμφανίσει ζάλη. Πολλοί άνθρωποι που πάσχουν από καρδιακή αρρυθμία έχουν μειωμένο συντονισμό των κινήσεων. Κρύος ιδρώτας, ένα αδικαιολόγητο αίσθημα φόβου, ένα αίσθημα έλλειψης αέρα - όλα αυτά είναι συμπτώματα μιας παθολογίας, η οποία χαρακτηρίζεται από την εμφάνιση σημείων επιδείνωσης της παροχής αίματος στον εγκέφαλο.
Όταν η επίθεση επιδεινώνεται, ο κίνδυνος απώλειας συνείδησης και αναπνευστικής διακοπής αυξάνεται απότομα· ο παλμός και η αρτηριακή πίεση δεν μπορούν να προσδιοριστούν. Σε τέτοιες περιπτώσεις, μόνο έγκαιρα μέτρα ανάνηψης μπορούν να σώσουν τη ζωή ενός ατόμου.
Υπάρχει μια ομάδα ασθενών που πάσχουν από καρδιακές παθολογίες που έχουν τον υψηλότερο κίνδυνο εμφάνισης και ανάπτυξης παροξυσμικής κολπικής μαρμαρυγής. Αυτά περιλαμβάνουν όσους έχουν διαγνωστεί με:
- φλεγμονή των ιστών των εσωτερικών οργάνων, συμπεριλαμβανομένης της μυοκαρδίτιδας.
- συγγενή και επίκτητα ελαττώματα.
- υπέρταση;
- συγκοπή;
- γενετική μυοκαρδιοπάθεια.
Είναι γενικά αποδεκτό ότι η κολπική μαρμαρυγή δεν είναι κληρονομική. Αλλά εάν υπάρχουν παθολογίες της καρδιάς που μεταδίδονται από γενιά σε γενιά σε μια οικογένεια, η πιθανότητα εμφάνισης διαφόρων μορφών μαρμαρυγής σε ένα άτομο είναι υψηλή. Μεταξύ όλων των εξωκαρδιακών παραγόντων που επηρεάζουν την εμφάνισή του, την πρώτη θέση κατέχουν το άγχος και οι κακές συνήθειες.
Για την ανίχνευση της παροξυσμικής μορφής της κολπικής μαρμαρυγής, αρκεί να υποβληθείτε σε ΗΚΓ. Σε ορισμένες περιπτώσεις, εάν υπάρχει υποψία παθολογικών διαταραχών στον κόλπο ή τη βαλβιδική συσκευή ενός εσωτερικού οργάνου, οι γιατροί συνταγογραφούν υπερηχογράφημα καρδιάς σε ασθενείς.
Κατά την επιλογή μιας στρατηγικής θεραπείας, το ζήτημα της διάρκειας της επίθεσης είναι επίσης σημαντικό: στη μία περίπτωση, οι προσπάθειες των γιατρών θα στοχεύουν στην αποκατάσταση του φλεβοκομβικού ρυθμού των καρδιακών συσπάσεων, στην άλλη - στη ρύθμιση της συχνότητας των κοιλιακών συσπάσεων. Απαραίτητο συστατικό της θεραπείας είναι η από του στόματος χορήγηση ή ένεση πηκτικών.
Αυτό είναι απαραίτητο για την πρόληψη της διαδικασίας σχηματισμού θρόμβου που συνοδεύει διάφορες μορφές κολπικής μαρμαρυγής. Η ηλεκτροπαλμική θεραπεία αναγνωρίζεται ως μία από τις πιο αποτελεσματικές μεθόδους θεραπείας της παθολογίας σε όλο τον κόσμο. Εάν τα φάρμακα δεν βοηθήσουν, είναι συχνά η μόνη ευκαιρία να σωθεί η ζωή ενός ατόμου. Όσον αφορά τις χειρουργικές μεθόδους, προσπαθούν να τις χρησιμοποιήσουν μόνο σε περιπτώσεις υποτροπής.
Σύμφωνα με ιατρικούς ειδικούς, κανείς δεν έχει ανοσία από διάφορους τύπους καρδιακής αρρυθμίας. Η πρόληψη των καρδιακών παθολογιών συνίσταται στη σωστή διατροφή, έναν υγιεινό τρόπο ζωής, τη σωστή κατανεμημένη σωματική δραστηριότητα και τη λήψη φαρμάκων που αποτρέπουν τους θρόμβους αίματος.
Η ανθρώπινη ζωή είναι γεμάτη άγχος· είναι αδύνατο να το εξαλείψεις με μια απόφαση με ισχυρή θέληση. Επομένως, είναι απαραίτητο να παρακολουθείτε συνεχώς την κατάσταση της καρδιάς σας και, εάν εμφανιστούν ακόμη και μικρά συμπτώματα αρρυθμίας, συμβουλευτείτε έναν γιατρό χωρίς καθυστέρηση.
Πρώτα συμπτώματα
Σημάδια με τα οποία μπορεί να αναγνωριστεί αυτή η μορφή μαρμαρυγής:
- ξαφνική έναρξη αίσθημα παλμών?
- γενική αδυναμία?
- ασφυξία;
- ψυχρότητα στα άκρα?
- ρίγος;
- αυξημένη εφίδρωση?
- μερικές φορές κυάνωση (μπλε χείλη).
Σε περίπτωση σοβαρής προσβολής, εμφανίζονται συμπτώματα όπως ζάλη, λιποθυμία και κρίσεις πανικού, που συνοδεύονται από απότομη επιδείνωση της κατάστασης. Ο παροξυσμός της κολπικής μαρμαρυγής μπορεί να εκδηλωθεί με διαφορετικούς τρόπους. Μερικοί μπορεί να μην παρατηρήσουν καθόλου μια επίθεση, αλλά την αναγνωρίζουν κατά τη διάρκεια μιας εξέτασης στο ιατρείο.
Στο τέλος της επίθεσης, μόλις ο φλεβοκομβικός ρυθμός επανέλθει στο φυσιολογικό, όλα τα σημάδια της αρρυθμίας εξαφανίζονται. Όταν η επίθεση τελειώνει, ο ασθενής εμφανίζει αυξημένη εντερική κινητικότητα και υπερβολική ούρηση.
Τα άτομα που κινδυνεύουν να αναπτύξουν κολπική μαρμαρυγή περιλαμβάνουν:
- ηλικιωμένοι άνω των 60 ετών·
- ασθενείς με αρτηριακή υπέρταση.
- με καρδιακή νόσο?
- όσοι έχουν υποβληθεί σε εγχείρηση καρδιάς.
- με συγγενή καρδιακά ελαττώματα.
- χρήστες αλκοόλ.
Κατά την ανάπτυξη της παθολογίας της κολπικής μαρμαρυγής, ήδη στο αρχικό στάδιο, όταν οι παροξυσμοί εμφανίζονται μόνο σε ασθενείς:
- Πολλές εστίες έκτοπου ρυθμού μπορεί να εμφανιστούν στους κόλπους όταν δεν σχηματίζονται ώσεις στην φλεβική περιοχή.
- η λειτουργία του φλεβοκομβικού κόμβου διαταράσσεται.
- εμφανίζονται πρόσθετες οδοί για αγωγή παλμών.
- ο αριστερός κόλπος αντιμετωπίζει υπερφόρτωση και μεγεθύνεται.
- η λειτουργική κατάσταση του αυτόνομου και κεντρικού νευρικού συστήματος αλλάζει.
- Η πρόπτωση της μιτροειδούς βαλβίδας συμβαίνει όταν ένα ή δύο από τα φυλλάδιά της προεξέχουν στην κοιλία.
Επείγουσα φροντίδα για κολπική μαρμαρυγή
Σε περίπτωση κρίσεων κολπικής μαρμαρυγής, που συνοδεύονται από οξεία ταχυκαρδία, μέτρια σοβαρές αιμοδυναμικές διαταραχές και ανεπαρκώς ανεκτές από τον ασθενή σύμφωνα με υποκειμενικές αισθήσεις, θα πρέπει να προσπαθήσετε να σταματήσετε την επίθεση με τη βοήθεια ενδοφλέβιας χορήγησης φαρμάκων:
- ajmaline (gilurhythmal), η οποία χορηγείται ενδοφλεβίως αργά σε δόση έως 100 mg,
- νοβοκαϊναμίδη, που χρησιμοποιείται ομοίως σε δόση έως 1 g.
Μια επίθεση μπορεί μερικές φορές να σταματήσει με τη βοήθεια μιας ενδοφλέβιας ροής ρυθμυλενίου στους πνεύμονες. Με την παρουσία σοβαρών αιμοδυναμικών διαταραχών, ιδιαίτερα με πνευμονικό οίδημα, απότομη μείωση της αρτηριακής πίεσης, η χρήση αυτών των φαρμάκων είναι επικίνδυνη λόγω του κινδύνου επιδείνωσης αυτών των φαινομένων.
Σε τέτοιες περιπτώσεις, η επείγουσα χρήση ηλεκτρικών παλμικών θεραπειών μπορεί να δικαιολογείται, αλλά είναι επίσης δυνατή η θεραπεία που αποσκοπεί στη μείωση της κοιλιακής συχνότητας, ιδιαίτερα η ενδοφλέβια διγοξίνη σε δόση 0,5 mg bolus. Για να επιβραδύνετε τον κοιλιακό ρυθμό, μπορείτε επίσης να χρησιμοποιήσετε βεραπαμίλη (ισοπτίνη, φινοπτίνη) σε δόση 5-10 mg ενδοφλεβίως (αντενδείκνυται στην αρτηριακή υπόταση).
Η μείωση της ταχυκαρδίας συνήθως συνοδεύεται από βελτίωση της κατάστασης του ασθενούς. Δεν είναι σωστό να προσπαθείτε να σταματήσετε παρατεταμένους παροξυσμούς κολπικής μαρμαρυγής που διαρκούν αρκετές ημέρες στο προνοσοκομειακό στάδιο. Σε τέτοιες περιπτώσεις, ο ασθενής πρέπει να νοσηλευτεί.
Οι προσβολές κολπικής μαρμαρυγής με χαμηλή κοιλιακή συχνότητα συχνά δεν απαιτούν ενεργή τακτική και μπορούν να σταματήσουν με λήψη φαρμάκων από το στόμα, ιδιαίτερα προπρανολόλης σε δόσεις ή/και κινιδίνης σε δόση 0,2-0,4 g.
Οι παροξυσμοί της κολπικής μαρμαρυγής σε ασθενείς με σύνδρομα πρόωρης διέγερσης της κοιλίας έχουν χαρακτηριστικά της πορείας τους και της επείγουσας θεραπείας. Εάν η κοιλιακή συχνότητα αυξηθεί σημαντικά (πάνω από 200 ανά λεπτό), ενδείκνυται επείγουσα θεραπεία με ηλεκτρικό παλμό, καθώς αυτή η αρρυθμία μπορεί να μετατραπεί σε κοιλιακή μαρμαρυγή.
Μεταξύ των φαρμάκων, ενδείκνυται η χρήση ajmaline, cordarone, novocainamide, rhythmilene, lidocaine ενδοφλεβίως στις δόσεις που αναφέρονται παραπάνω. Η χρήση καρδιακών γλυκοσιδών και βεραπαμίλης θεωρείται ότι αντενδείκνυται λόγω του κινδύνου αυξημένου κοιλιακού ρυθμού.
Επείγουσα φροντίδα για κολπικό πτερυγισμό
Όταν αποφασίζουμε για την τακτική παροχής βοήθειας, θα πρέπει να λαμβάνεται υπόψη ότι ο κολπικός πτερυγισμός συνήθως προκαλεί λιγότερες αιμοδυναμικές διαταραχές σε σύγκριση με την κολπική μαρμαρυγή με τον ίδιο κοιλιακό ρυθμό. Ο κολπικός πτερυγισμός, ακόμη και με σημαντική συχνότητα κοιλιακών συσπάσεων (ανά 1 λεπτό), συχνά δεν γίνεται αισθητός από τον ασθενή. Σε τέτοιες περιπτώσεις, δεν απαιτείται επείγουσα βοήθεια και θα πρέπει να προγραμματιστεί θεραπεία.
Κατά τη διάρκεια μιας επίθεσης κολπικού πτερυγισμού, η οποία συνοδεύεται από αιμοδυναμικές διαταραχές και προκαλεί οδυνηρές αισθήσεις στον ασθενή, χρησιμοποιούνται φάρμακα που μειώνουν τη συχνότητα του ρυθμού κοιλιακής συστολής, ιδιαίτερα βεραπαμίλη σε δόση έως 10 mg ή προπρανολόλη σε δόση 5-10 mg ενδοφλεβίως σε αργή ροή.
Αυτά τα φάρμακα δεν χρησιμοποιούνται εάν υπάρχουν σημεία οξείας καρδιακής ανεπάρκειας ή αρτηριακής υπότασης. Σε τέτοιες περιπτώσεις, είναι καλύτερο να χρησιμοποιείτε διγοξίνη σε δόση 0,5 mg ενδοφλεβίως. Η προπρανολόλη ή η βεραπαμίλη μπορούν να χρησιμοποιηθούν σε συνδυασμό με διγοξίνη.
Μερικές φορές, μετά τη χρήση αυτών των φαρμάκων, η επίθεση της αρρυθμίας διακόπτεται, αλλά συχνά οι παροξυσμοί του κολπικού πτερυγισμού παρατείνονται για αρκετές ημέρες. Το Aymalin, η νοβοκαϊναμίδη και το ρυθμμυλένιο είναι πολύ λιγότερο αποτελεσματικά για παροξυσμούς κολπικού πτερυγισμού παρά για κολπική μαρμαρυγή.
Επιπλέον, υπάρχει κίνδυνος παράδοξης αύξησης της κοιλιακής συχνότητας λόγω μείωσης της κολπικής συχνότητας και ανάπτυξης πτερυγισμού 1:1 υπό την επήρεια αυτών των φαρμάκων, επομένως δεν πρέπει να χρησιμοποιούνται για αυτήν την αρρυθμία. Μερικές φορές είναι δυνατό να σταματήσετε μια επίθεση κολπικού πτερυγισμού μόνο με τη βοήθεια θεραπείας ηλεκτρικών παλμών.
Διαγνωστικά
Οι ασθενείς θα πρέπει να υποβάλλονται σε θεραπεία μετά από πλήρη εξέταση. Είναι απαραίτητο να διαπιστωθούν πιθανές αιτίες καρδιακής αρρυθμίας. Γίνονται οι ακόλουθες μελέτες:
- ακρόαση της καρδιάς και των πνευμόνων.
- ψηλάφηση του θώρακα?
- αξιολόγηση του περιφερειακού παλμού.
- ηλεκτροκαρδιογραφία;
- Υπερηχογράφημα καρδιάς;
- καθημερινή παρακολούθηση·
- δοκιμή διάδρομου?
- εργομετρία ποδηλάτου;
- πολυτομική αξονική τομογραφία.
- ηλεκτροφυσιολογική μελέτη.
Το ιατρικό ιστορικό του ασθενούς έχει μεγάλη αξία. Μπορεί να περιέχει ενδείξεις χρόνιας καρδιακής παθολογίας (στηθάγχη, μυοκαρδίτιδα, υπέρταση).
Στην παροξυσμική μορφή κολπικής μαρμαρυγής, ανιχνεύονται οι ακόλουθες αλλαγές:
- αρρυθμικοί καρδιακοί ήχοι.
- διακυμάνσεις στην ηχητικότητά τους.
- απώλεια κυμάτων P στο ηλεκτροκαρδιογράφημα.
- χαοτική διάταξη συμπλεγμάτων QRS.
Το υπερηχογράφημα, η αξονική τομογραφία και η μαγνητική τομογραφία μας επιτρέπουν να εκτιμήσουμε την κατάσταση της ίδιας της καρδιάς. Πρέπει να προσδιοριστεί η συσταλτική λειτουργία των κοιλιών. Το έργο ολόκληρου του οργανισμού εξαρτάται από αυτό. Ένα ιατρικό ιστορικό και μια σωστά οργανωμένη εξέταση επιτρέπουν στον καρδιολόγο να κάνει ακριβή διάγνωση και να συνταγογραφήσει θεραπεία.
Θεραπεία της παροξυσμικής κολπικής μαρμαρυγής
Αρχικά, διευκρινίζεται και εξαλείφεται η αιτία που προκάλεσε την εμφάνιση παροξυσμών. Σε περίπτωση νεοεμφανιζόμενων επιθέσεων που υποχωρούν από μόνες τους, μπορείτε να καταφύγετε σε ορισμένα προληπτικά μέτρα:
- αναπλήρωση της έλλειψης ηλεκτρολυτικών ουσιών στο σώμα (μαγνήσιο, κάλιο).
- εξαλείψτε τα γαστρεντερικά προβλήματα.
- Τα παχύσαρκα άτομα μειώνουν το σωματικό βάρος.
- πάρτε ομοιοπαθητικά ή φάρμακα που ανακουφίζουν από το συναισθηματικό στρες.
- ξεκουραστείτε περισσότερο?
- Κάνετε θεραπευτικές ασκήσεις.
- κόψτε το κάπνισμα, το αλκοόλ και τα τονωτικά ποτά.
Μετά από ηλεκτροφυσιολογική εξέταση, ο γιατρός μπορεί να συνταγογραφήσει μια μη χειρουργική και χαμηλής πρόσκρουσης εναλλακτική λύση στα φάρμακα - κατάλυση με ραδιοσυχνότητες (καθετήρας). Χρησιμοποιώντας RFA, η αιτία της κολπικής μαρμαρυγής μπορεί να εξαλειφθεί.
Η τεχνολογία καθετήρα καθιστά δυνατή την εξουδετέρωση των καρδιακών κυττάρων σε ορισμένες περιοχές που προκαλούν αρρυθμική συστολή των κόλπων. Αυτό συμβαίνει με την εισαγωγή ενός καθετήρα μέσω του οποίου παρέχεται ηλεκτρικό ρεύμα υψηλής συχνότητας. Μετά από μια διαδικασία χαμηλής πρόσκρουσης, ένα άτομο δεν θα αισθανθεί κρίσεις κολπικής μαρμαρυγής.
Ανακούφιση του παροξυσμού AF
Όταν εμφανίζεται για πρώτη φορά ένας παροξυσμός AF, πρέπει πάντα να γίνεται προσπάθεια να σταματήσει.
Η επιλογή ενός αντιαρρυθμικού φαρμάκου για την ανακούφιση από την παροξυσμική κολπική μαρμαρυγή εξαρτάται σε μεγάλο βαθμό από τη φύση της υποκείμενης βλάβης, τη διάρκεια της ΚΜ, την παρουσία ή απουσία δεικτών οξείας αριστερής κοιλίας και στεφανιαίας ανεπάρκειας.
Για φαρμακευτική καρδιοανάταξη της παροξυσμικής AF, είτε αντιαρρυθμικά φάρμακα με αποδεδειγμένη αποτελεσματικότητα, που ανήκουν στην κατηγορία Ι (φλεκαϊνίδη, προπαφαινόνη) είτε κατηγορίας III (dofetilide ibutilide, nibentan, amiodarone), είτε τα λεγόμενα λιγότερο αποτελεσματικά ή ανεπαρκώς μελετημένα αντιαρρυθμικά φάρμακα κατηγορίας I (προκαϊνίνη , κινιδίνη). Απαγορεύεται η χρήση καρδιακών γλυκοσίδων και σοταλόλης για την ανακούφιση της παροξυσμικής κολπικής μαρμαρυγής.
Εάν ο παροξυσμός της κολπικής μαρμαρυγής διαρκεί λιγότερο από 48 ώρες, τότε μπορεί να διακοπεί χωρίς πλήρες αντιπηκτικό σκεύασμα, αλλά δικαιολογείται η χορήγηση είτε μη κλασματοποιημένης IU ηπαρίνης ενδοφλεβίως είτε ηπαρινών χαμηλού μοριακού βάρους (ναδροπαρίνη ασβεστίου 0,6 ή ενοξαπαρίνη νατρίου 0,4 υποδόρια).
Εάν η παροξυσμική ΚΜ συνεχιστεί για περισσότερες από 48 ώρες, ο κίνδυνος θρομβοεμβολικών επιπλοκών αυξάνεται απότομα. Σε αυτή την περίπτωση, πριν αποκατασταθεί ο φλεβοκομβικός ρυθμός, πρέπει να ξεκινήσει πλήρης αντιπηκτική θεραπεία (βαρφαρίνη). Μαζί με αυτό, πρέπει να ληφθεί υπόψη ότι η ΚΜ μπορεί να τελειώσει αυθόρμητα (παροξυσμική μορφή) πολύ νωρίτερα από ό,τι μπορεί να επιτευχθεί με τη βαρφαρίνη η θεραπευτική τιμή INR 2,0-3,0.
Σε τέτοιες περιπτώσεις, πριν αποκατασταθεί ο φλεβοκομβικός ρυθμός, είναι πολύ σκόπιμο να ξεκινήσει η ταυτόχρονη θεραπεία με βαρφαρίνη και LMWH (ναδροπαρίνη, ενοξαπαρίνη σε δόση 0,1 mg/kg κάθε 12 ώρες). Το LMWH διακόπτεται μόνο όταν επιτευχθεί το θεραπευτικό επίπεδο INR.
Σοβαρές αιμοδυναμικές διαταραχές (σοκ, κατάρρευση, στηθάγχη, πνευμονικό οίδημα) κατά την παροξυσμική κολπική μαρμαρυγή απαιτούν άμεση θεραπεία με ηλεκτρικό παλμό. Σε περίπτωση δυσανεξίας ή επαναλαμβανόμενης αναποτελεσματικότητας (στο ιστορικό) απτιαρρυθμικών φαρμάκων, η ανακούφιση του παροξυσμού πραγματοποιείται επίσης μέσω ηλεκτροθεραπείας παλμών.
Η πρώτη ενδοφλέβια χορήγηση αντιαρρυθμικού φαρμάκου στη ζωή του ασθενούς γίνεται υπό τον έλεγχο ΗΚΓ παρακολούθησης. Εάν υπάρχουν πληροφορίες στο ιστορικό για την αποτελεσματικότητα οποιουδήποτε αντιαρρυθμικού φαρμάκου, προτιμάται.
Όταν αποκατασταθεί ο φλεβοκομβικός ρυθμός, διακόπτεται η χορήγηση του φαρμάκου. Λόγω της δυνατότητας χαμηλώματος του Κάτω Κόσμου, πρέπει να χορηγείται σε οριζόντια θέση του ασθενούς, έχοντας μια έτοιμη σύριγγα με 0,3-0,5 ml διαλύματος 1% φαινυλεφρίνης (μεσατόνης) κοντά.
Η αποτελεσματικότητα της προκαϊναμίδης στην ανακούφιση της παροξυσμικής ΚΜ στα πρώτα λεπτά μετά το τέλος της χορήγησης είναι σχετικά χαμηλή και ανέρχεται σε 40-50%. Η επαναλαμβανόμενη χορήγηση του φαρμάκου είναι δυνατή μόνο σε νοσοκομειακό περιβάλλον.
Μία από τις σπάνιες αλλά απειλητικές για τη ζωή παρενέργειες της χρήσης προκαϊναμίδης για την ανακούφιση της ΚΜ είναι η πιθανή αλλαγή της ΚΜ σε κολπικό πτερυγισμό με υψηλό συντελεστή αγωγιμότητας στις κοιλίες της καρδιάς και η ανάπτυξη αρρυθμογενούς κατάρρευσης.
Εάν αυτό το γεγονός είναι γνωστό από το ιατρικό ιστορικό του ασθενούς, τότε πριν από την έναρξη της χρήσης της νοβοκαϊναμίδης, συνιστάται η χορήγηση 2,5-5,0 mg βεραπαμίλης (ισοπτίνη) ενδοφλεβίως, χωρίς να ξεχνάμε ότι μπορεί επίσης να οδηγήσει σε αρτηριακή υπόταση.
Οι παρενέργειες της προκαϊναμίδης περιλαμβάνουν:
- αρρυθμιογόνες επιδράσεις, διαταραχές του κοιλιακού ρυθμού λόγω παράτασης του διαστήματος Q-T.
- επιβράδυνση της κολποκοιλιακής αγωγιμότητας, ενδοκοιλιακή αγωγιμότητα (εμφανίζονται πιο συχνά σε κατεστραμμένο μυοκάρδιο, που εκδηλώνεται στο ΗΚΓ με διεύρυνση των κοιλιακών συμπλεγμάτων και αποκλεισμούς διακλαδώσεων δεσμών).
- αρτηριακή υπόταση (λόγω της μείωσης της δύναμης των καρδιακών συσπάσεων και των αγγειοδιασταλτικών επιδράσεων).
- ζάλη, αδυναμία, μειωμένη συνείδηση, κατάθλιψη, παραλογισμός, παραισθήσεις.
- αλλεργικές αντιδράσεις.
Αντενδείξεις για τη χρήση της προκαϊναμίδης: αρτηριακή υπόταση, καρδιογενές σοκ, CHF. φλεβοκομβικό και κολποκοιλιακό αποκλεισμό δεύτερου και τρίτου βαθμού, διαταραχές ενδοκοιλιακής αγωγιμότητας. παράταση του διαστήματος Q-T και ενδείξεις επεισοδίων torsade de pointes στο ιστορικό. σοβαρή νεφρική ανεπάρκεια? Συστηματικός ερυθηματώδης λύκος; υπερευαισθησία στο φάρμακο.
Για την ανακούφιση της παροξυσμικής ΚΜ, το nibentan χορηγείται ενδοφλεβίως με ενστάλαξη ή ροή αργά σε δόση 0,125 mg/kg (10-15 mg) υπό συνεχή παρακολούθηση ΗΚΓ, η οποία πραγματοποιείται για τουλάχιστον 4-6 ώρες μετά το τέλος της χορήγησης του φαρμάκου και παρατείνεται σε 8 ώρες όταν οι κοιλιακές αρρυθμίες.
Εάν η πρώτη χορήγηση του nibentan είναι αναποτελεσματική, είναι δυνατή η εκ νέου χορήγηση του φαρμάκου μετά από 20 λεπτά στην ίδια θέση. Η αποτελεσματικότητα του nibentan στην ανακούφιση της παροξυσμικής κολπικής μαρμαρυγής στα πρώτα λεπτά μετά το τέλος της χορήγησης είναι περίπου 80%.
Επειδή είναι δυνατή η ανάπτυξη τόσο σημαντικών προαρρυθμικών επιδράσεων όπως η πολυμορφική VT τύπου πιρουέτας, η χρήση του nibentan είναι πιθανή μόνο σε νοσοκομεία, σε μονάδες εντατικής θεραπείας και σε μονάδες εντατικής καρδιακής θεραπείας. Το Nibentan δεν πρέπει να χρησιμοποιείται προνοσοκομειακά από γιατρούς ασθενοφόρων ή σε κλινικές.
Προκειμένου να σταματήσει η παροξυσμική μορφή της κολπικής μαρμαρυγής, η αμιωδαρόνη χορηγείται αρχικά ως ενδοφλέβιο bolus με ρυθμό 5 mg/kg και στη συνέχεια συνεχίζεται ως ενστάλαξη σε δόση 50 mg/ώρα. Με αυτό το σχήμα χορήγησης αμιωδαρόνης, ο φλεβοκομβικός ρυθμός αποκαθίσταται στο 70-80% των ασθενών με παροξυσμική ΚΜ εντός των πρώτων 8-12 ωρών. Οι παθήσεις του θυρεοειδούς δεν παρεμβαίνουν σε μία μόνο δόση του φαρμάκου.
Ωστόσο, πριν συμβουλευτείτε έναν ασθενή σχετικά με αυτή τη μέθοδο εξάλειψης της κολπικής μαρμαρυγής, η αποτελεσματικότητα και η ασφάλειά της (απουσία κοιλιακών προαρρυθμιών, παύσεων και βραδυκαρδίας μετά το τέλος της λήψης προπαφαινόνης) πρέπει να ελέγχονται πολλές φορές σε νοσοκομειακό περιβάλλον.
Σε περίπτωση κοιλιακών συνδρόμων προ-διέγερσης (WPW, CLC), σε οξείες μορφές ισχαιμικής καρδιακής νόσου, σοβαρής βλάβης στο κοιλιακό μυοκάρδιο (υπερτροφία 14 mm, EF 30%), η φαρμακευτική ανακούφιση της AF πραγματοποιείται με χρήση αμιωδαρόνης ή προκαϊναμίδης. Η διοισοφαγική καρδιακή βηματοδότηση είναι αναποτελεσματική για τη διακοπή της ΚΜ.
Φαρμακευτική θεραπεία
Εάν η προσβολή δεν σταματήσει από μόνη της, καλό είναι η ανακούφιση από την παροξυσμική μορφή της κολπικής μαρμαρυγής, όταν πρωτοεμφανιστεί, να γίνει σε νοσοκομείο. Αυτό θα αποφύγει τις επιπλοκές που προκαλούνται από την κολπική μαρμαρυγή.
Όταν ο ασθενής βιώνει ήδη επαναλαμβανόμενες κρίσεις, η διάρκεια και η συχνότητα των οποίων μπορεί επίσης να χαρακτηριστεί ως παροξυσμός, ο γιατρός συνταγογραφεί φαρμακευτική θεραπεία στο σπίτι. Μπορεί να περιλαμβάνει τις ακόλουθες δραστηριότητες:
- Φαρμακευτική καρδιοανάταξη (ο φλεβοκομβικός ρυθμός αποκαθίσταται με τη βοήθεια φαρμάκων). Μπορεί να πραγματοποιηθεί:
- Προπαφένη,
- Αμιοδαρόνη,
- Cordaron,
- Νοβοκαϊναμίδη.
- Πρόληψη επαναλαμβανόμενων επιθέσεων. Σε αυτή την περίπτωση, αποτελεσματική είναι και η προπαφαινόνη, η δράση της οποίας αρχίζει μέσα σε 1 ώρα μετά τη λήψη του φαρμάκου και διαρκεί περίπου 10 ώρες.
- Παρακολούθηση καρδιακών παλμών. Πραγματοποιείται με τη χρήση αντιαρρυθμικών φαρμάκων:
- καρδιακές γλυκοσίδες,
- ανταγωνιστές ασβεστίου,
- β-αναστολείς και άλλα φάρμακα.
- Ο έλεγχος της θρομβοεμβολής μπορεί να συμβεί σε οποιοδήποτε μέρος του αγγειακού συστήματος του σώματος, αλλά πιο συχνά στις κοιλότητες της καρδιάς και των πνευμονικών αρτηριών, πραγματοποιείται με τη βοήθεια αντιπηκτικής θεραπείας, φαρμάκων άμεσης και έμμεσης δράσης, καθώς και εκείνων που καταστέλλουν Οι παράγοντες πήξης του αίματος, γενικά, βοηθούν στην αραίωση του αίματος. Η θεραπεία μπορεί να πραγματοποιηθεί:
- Ηπαρίνη,
- Φραξιπαρίνη,
- Fondaparinux,
- Βαρφαρίνη,
- Pradaxan,
- Xarelton.
- Μεταβολική θεραπεία. Έχει καρδιοπροστατευτική δράση και προστατεύει το μυοκάρδιο από την εμφάνιση ισχαιμικών καταστάσεων. Πραγματοποιείται:
- Asparkam,
- Κοκαρβοξυλάση,
- Ριβοξίνη,
- Mildronate,
- Preductal,
- Μεξικάνικος.
Ηλεκτρική καρδιοανάταξη
Η θεραπεία είναι πολύ συχνά επείγουσα εάν ο ασθενής εμφανίσει οξεία καρδιακή ανεπάρκεια λόγω κολπικής μαρμαρυγής και η φαρμακευτική καρδιοανάταξη δεν παράγει αποτελέσματα. Η διαδικασία περιλαμβάνει εξωτερική έκθεση σε ηλεκτρική εκκένωση συνεχούς ρεύματος, η οποία συγχρονίζεται με το έργο της καρδιάς στο κύμα R.
Γίνεται υπό γενική αναισθησία. Η επιτυχία της μεθόδου για την ανάρρωση των ασθενών είναι 60–90%, οι επιπλοκές είναι αρκετά σπάνιες. Εμφανίζονται συχνότερα κατά την εξωτερική καρδιοανάταξη ή αμέσως μετά από αυτήν.
Χειρουργικές μέθοδοι
Εάν η φαρμακευτική αγωγή και οι μέθοδοι ηλεκτρικού παλμού δεν δίνουν το επιθυμητό αποτέλεσμα ή η ασθένεια τείνει να υποτροπιάζει συχνά, γίνεται χειρουργική επέμβαση - μια ακραία και μάλλον περίπλοκη μέθοδος. Περιλαμβάνει αφαίρεση παθολογικών βλαβών με λέιζερ.
Υπάρχουν διάφοροι τύποι λειτουργίας:
- Το άνοιγμα του στήθους είναι μια παραδοσιακή μέθοδος που χρησιμοποιείται από πολλούς γιατρούς εδώ και δεκαετίες. Απαιτεί μακρά περίοδο ανάρρωσης.
- Χωρίς άνοιγμα του θώρακα - η επέμβαση γίνεται μέσω παρακέντησης, και γίνεται με τη διαθεσιμότητα σύγχρονου εξοπλισμού σε όλα τα καρδιολογικά κέντρα. Ο πιο προοδευτικός και ασφαλής τύπος παρέμβασης.
- Εγκατάσταση καρδιομετατροπέα - η συσκευή δεν λειτουργεί συνεχώς, αλλά ενεργοποιείται μόνο όταν η καρδιά δυσλειτουργεί. Αυτή η λειτουργία είναι αρκετά ακριβή, οι τιμές ξεκινούν από 2 χιλιάδες δολάρια.
Η χειρουργική θεραπεία χρησιμοποιείται μόνο εάν άλλες μέθοδοι έχουν αποτύχει ή η ασθένεια εξελίσσεται και προκαλεί την ανάπτυξη επιπλοκών σε άλλα όργανα.
Η παροξυσμική κολπική μαρμαρυγή είναι μια επικίνδυνη παθολογία που μπορεί να οδηγήσει σε σοβαρές συνέπειες. Ευτυχώς, σήμερα αυτή η ασθένεια διαγιγνώσκεται γρήγορα και αντιμετωπίζεται με επιτυχία, αλλά η ύπουλη φύση έγκειται και στο γεγονός ότι για τον ασθενή οι διαταραχές μπορούν να εμφανιστούν χωρίς συμπτώματα.
Δηλαδή, η παθολογία αναπτύσσεται, αλλά δεν συνταγογραφείται έγκαιρη θεραπεία, επομένως αξίζει να επισκέπτεστε τακτικά έναν γιατρό και να κάνετε ένα ΗΚΓ για να παρατηρήσετε ανωμαλίες στα αρχικά στάδια.
Διατροφή
Με την κολπική μαρμαρυγή, ο ασθενής πρέπει να τρώει τροφές πλούσιες σε βιταμίνες, μικροστοιχεία και ουσίες που μπορούν να διασπάσουν τα λίπη. Αυτό σημαίνει:
- σκόρδο, κρεμμύδι?
- εσπεριδοειδές;
- cranberry, viburnum?
- κάσιους, καρύδια, φιστίκια, αμύγδαλα?
- αποξηραμένα φρούτα;
- γαλακτοκομικά προϊόντα;
- φυτρωμένοι κόκκοι σιταριού?
- φυτικά έλαια.
Τα ακόλουθα πρέπει να αποκλείονται από τη διατροφή:
Το μηλόξυδο βοηθά στην πρόληψη του σχηματισμού θρόμβων αίματος. 2 κουτ. Πρέπει να το αραιώσετε σε ένα ποτήρι ζεστό νερό και να προσθέσετε μια κουταλιά μέλι. Πίνετε μισή ώρα πριν από τα γεύματα. Το προληπτικό μάθημα είναι 3 εβδομάδες.
Επιπλοκές παροξυσμικής μορφής
Η κύρια επιπλοκή του PFPP μπορεί να είναι ένα εγκεφαλικό επεισόδιο ή γάγγραινα λόγω πιθανής αρτηριακής θρόμβωσης. Πολλοί άνθρωποι, ειδικά μετά από ένα επεισόδιο που διήρκεσε περισσότερες από 48 ώρες, διατρέχουν κίνδυνο θρόμβωσης, που μπορεί να προκαλέσει εγκεφαλικό. Λόγω της χαοτικής συστολής των κολπικών τοιχωμάτων, το αίμα κυκλοφορεί με τρομερή ταχύτητα.
Μετά από αυτό, ο θρόμβος προσκολλάται εύκολα στο τοίχωμα του κόλπου. Σε αυτή την περίπτωση, ο γιατρός συνταγογραφεί ειδικά φάρμακα για την πρόληψη θρόμβων αίματος.
Εάν η παροξυσμική μορφή της κολπικής μαρμαρυγής εξελιχθεί σε μόνιμη μορφή, τότε υπάρχει πιθανότητα εμφάνισης χρόνιας καρδιακής ανεπάρκειας.
Ο υγιεινός τρόπος ζωής, η τακτική σωματική δραστηριότητα και η κατάλληλη διατροφή είναι το κλειδί για να ζήσετε μια ικανοποιητική ζωή με κολπική μαρμαρυγή. Η θεραπεία καταστάσεων που συμβάλλουν στην κολπική μαρμαρυγή, όπως η υψηλή αρτηριακή πίεση, η νόσος του θυρεοειδούς και η παχυσαρκία, μπορεί να βοηθήσει στη μείωση των παραγόντων κινδύνου για επεισόδια κολπικής μαρμαρυγής.
Η αποφυγή διεγερτικών όπως η καφεΐνη και η νικοτίνη και η υπερβολική κατανάλωση αλκοόλ θα σας βοηθήσει να αποτρέψετε πρόσθετα συμπτώματα παροξυσμικής κολπικής μαρμαρυγής Μιλήστε με το γιατρό σας και προγραμματίστε τακτικές εξετάσεις.
Για να αποτρέψετε μια επίθεση, είναι απαραίτητο να μην σταματήσετε να παίρνετε τα φάρμακα που σας έχει συνταγογραφήσει ο γιατρός σας και να μην μειώσετε μόνοι σας τη συνταγογραφούμενη δόση. Είναι απαραίτητο να θυμάστε ποια φάρμακα συνταγογραφεί ο γιατρός. Θα πρέπει να έχετε πάντα καρδιογραφήματα στο χέρι.
Ελέγξτε με το γιατρό σας όταν πρέπει να έρθετε για εξετάσεις και μην τις χάσετε.
Εάν ξεκινήσει μια επίθεση, φροντίστε να μπαίνει καθαρός αέρας (ξεκουμπώστε τα ρούχα σας, ανοίξτε ένα παράθυρο). Πάρτε την πιο άνετη θέση (καλύτερα θα ήταν να ξαπλώσετε). Μπορείτε να πάρετε ένα ηρεμιστικό (Corvalol, Barboval, Valocordin). Πρέπει να κληθεί αμέσως επείγουσα ιατρική βοήθεια.
Τα άτομα που είναι επιρρεπή σε αυτή την ασθένεια πρέπει να επισκέπτονται καρδιολόγο. Δεν πρέπει να κάνετε αυτοθεραπεία, ειδικά εάν η κολπική μαρμαρυγή αποτελεί διάγνωση.
Η πρωτογενής πρόληψη της κολπικής μαρμαρυγής περιλαμβάνει την κατάλληλη θεραπεία της καρδιακής ανεπάρκειας και της αρτηριακής υπέρτασης.
Η δευτερογενής πρόληψη αποτελείται από:
- συμμόρφωση με ιατρικές συστάσεις ·
- διεξαγωγή καρδιοχειρουργικής?
- περιορισμός του ψυχικού και σωματικού στρες.
- διακοπή του καπνίσματος και των αλκοολούχων ποτών.
Ο ασθενής πρέπει επίσης:
- τρώτε λογικά?
- έλεγχος του σωματικού βάρους?
- παρακολουθεί τα επίπεδα σακχάρου στο αίμα.
- Μην παίρνετε φάρμακα ανεξέλεγκτα.
- μετρήστε την αρτηριακή πίεση καθημερινά.
- θεραπεία του υπερθυρεοειδισμού και του υποθυρεοειδισμού.
