Για παραπομπή: Dvoretsky L.I. Αλγόριθμοι για τη διάγνωση και τη θεραπεία της σιδηροπενικής αναιμίας // RMJ. 2002. Νο 17. S. 743
ΜΜΑ που πήρε το όνομά του από τον Ι.Μ. Σετσένοφ
ΚΑΙΗ σιδηροπενική αναιμία (IDA) είναι ένα κλινικό και αιματολογικό σύνδρομο που χαρακτηρίζεται από παραβίαση της σύνθεσης αιμοσφαιρίνης ως αποτέλεσμα έλλειψης σιδήρου, η οποία αναπτύσσεται στο πλαίσιο διαφόρων παθολογικών (φυσιολογικών) διεργασιών και εκδηλώνεται με σημεία αναιμίας και σιδεροπενίας.
Η σημασία της ορθολογικής και αποτελεσματικής θεραπείας για το IDA οφείλεται ιατρική και κοινωνική σημασία και υψηλή επικράτηση αυτής της κατάστασης στον πληθυσμό , ιδιαίτερα γυναίκες σε αναπαραγωγική ηλικία, γιατί:
- Οι γυναίκες σε αναπαραγωγική ηλικία αποτελούν την κύρια ομάδα κινδύνου για την ανάπτυξη IDA
- Τα αποθέματα σιδήρου στο σώμα των γυναικών είναι 3 φορές λιγότερα από ό,τι στους άνδρες
- η πρόσληψη σιδήρου στα κορίτσια και στις γόνιμες γυναίκες στις ανεπτυγμένες χώρες (ΗΠΑ) είναι 55-60% από αυτό που θα έπρεπε
- Το IDA ευθύνεται για το 75-95% όλων των αναιμιών στην εγκυμοσύνη
- στη Ρωσία, περίπου το 12% των γυναικών σε αναπαραγωγική ηλικία πάσχουν από IDA
- Η λανθάνουσα έλλειψη σιδήρου σε ορισμένες περιοχές της Ρωσίας φτάνει το 50%.
Στάδια διαγνωστικής αναζήτησης:
1 - διάγνωση υποχρωμικής αναιμίας
1 - διάγνωση υποχρωμικής αναιμίας2 - διάγνωση της σιδηροπενικής φύσης της αναιμίας
3 - διάγνωση της αιτίας του IDA.
1. Διάγνωση υποχρωμικής αναιμίας. Όλα τα IDA είναι υποχρωμικά. Επομένως, η υποχρωμική φύση της αναιμίας είναι ένα βασικό σημάδι που επιτρέπει την υποψία IDA αρχικά και τον καθορισμό της περαιτέρω κατεύθυνσης της διαγνωστικής αναζήτησης.
Ο κλινικός ιατρός, κατά την ερμηνεία των αποτελεσμάτων μιας εξέτασης αίματος, πρέπει απαραίτητα να προσέχει όχι μόνο τον χρωματικό δείκτη (μπορεί να υπολογιστεί λανθασμένα εάν ο εργαστηριακός βοηθός υπολογίζει τον αριθμό των ερυθροκυττάρων), αλλά και τη μορφολογική εικόνα των ερυθροκυττάρων, που είναι περιγράφεται από τον βοηθό εργαστηρίου κατά την προβολή ενός επιχρίσματος (για παράδειγμα, υποχρωμία, μικροκυττάρωση, κ.λπ.).
2. Διάγνωση της σιδηροπενικής φύσης της αναιμίας (διαφορική διάγνωση υποχρωμικής αναιμίας). Δεν είναι όλες οι υποχρωμικές αναιμίες σιδηροπενικές. Έχοντας αυτό υπόψη, η παρουσία υποχρωμικής αναιμίας δεν αποκλείει την υποχρωμική αναιμία άλλης προέλευσης. Από αυτή την άποψη, σε αυτό το στάδιο της διαγνωστικής αναζήτησης, είναι απαραίτητο να διεξαχθεί διαφορική διάγνωση μεταξύ IDA και της λεγόμενης σιδεροαρεστικής (αχρεσία - αχρηστία) αναιμία. Στο σιδεροαχρωστικές αναιμίες (έννοια ομάδας), που αναφέρεται επίσης ως κορεσμένη με σίδηρο αναιμία, η περιεκτικότητα σε σίδηρο στο σώμα είναι εντός του φυσιολογικού εύρους ή ακόμη και υπάρχει περίσσεια, ωστόσο, για διάφορους λόγους, ο σίδηρος δεν χρησιμοποιείται για τη δημιουργία αίμης στην αιμοσφαιρίνη μόριο, το οποίο τελικά οδηγεί στο σχηματισμό υποχρωμικών ερυθροκυττάρων με χαμηλή περιεκτικότητα σε αιμοσφαιρίνη. Ο αχρησιμοποίητος σίδηρος εισέρχεται στα αποθέματα, εναποτίθεται σε όργανα και ιστούς (ήπαρ, πάγκρεας, δέρμα, σύστημα μακροφάγων κ.λπ.), οδηγώντας στην ανάπτυξη αιμοσιδήρωσης.
Η σωστή αναγνώριση του IDA και η διάκρισή του από τη σιδηροαχρωστική αναιμία είναι εξαιρετικά σημαντική, καθώς μια λανθασμένη διάγνωση της IDA σε ασθενείς με κορεσμένη σε σίδηρο αναιμία μπορεί να οδηγήσει σε αδικαιολόγητη χορήγηση σκευασμάτων σιδήρου σε αυτούς τους ασθενείς, κάτι που σε αυτή την περίπτωση θα οδηγήσει σε ακόμη μεγαλύτερη «υπερφόρτωση». των οργάνων και των ιστών με σίδηρο. Σε αυτή την περίπτωση, το θεραπευτικό αποτέλεσμα των σκευασμάτων σιδήρου θα απουσιάζει.
Οι κύριες υποχρωμικές αναιμίες με τις οποίες θα πρέπει να γίνεται η διαφορική διάγνωση της IDA , είναι οι ακόλουθες:
- αναιμία που σχετίζεται με εξασθενημένη σύνθεση αίμης που προκύπτει από την αναστολή της δραστηριότητας ορισμένων ενζύμων (ημισυνθετάση), που εξασφαλίζουν την ενσωμάτωση του σιδήρου στο μόριο της αίμης. Αυτό το ενζυματικό ελάττωμα μπορεί να είναι κληρονομικής φύσης (κληρονομική σιδηροαχρωστική αναιμία) ή να οφείλεται σε έκθεση σε ορισμένα φάρμακα (ισονιαζίδη, PAS κ.λπ.), χρόνια δηλητηρίαση από αλκοόλ, επαφή με μόλυβδο κ.λπ.
- θαλασσαιμία , ανήκει στην ομάδα των κληρονομικών αιμολυτικών αναιμιών που σχετίζονται με τη διαταραχή της σύνθεσης της σφαιρίνης, του πρωτεϊνικού τμήματος της αιμοσφαιρίνης. Η νόσος έχει διάφορες παραλλαγές και χαρακτηρίζεται από σημεία αιμόλυσης (δικτυοερυθρίτιδα, αυξημένα επίπεδα έμμεσης χολερυθρίνης, διογκωμένη σπλήνα), υψηλή περιεκτικότητα σε σίδηρο στον ορό και την αποθήκη, υποχρωμική αναιμία. Μάλιστα με τη θαλασσαιμία μιλάμε και για σιδεροαχρησία, δηλ. σχετικά με τη μη χρήση σιδήρου, αλλά όχι ως αποτέλεσμα ελαττωμάτων στα ένζυμα που εμπλέκονται στη σύνθεση της αίμης, αλλά ως αποτέλεσμα παραβίασης της διαδικασίας οικοδόμησης του μορίου της αιμοσφαιρίνης στο σύνολό του λόγω της παθολογίας της σφαιρίνης του μέρος;
- αναιμία που σχετίζεται με χρόνιες παθήσεις . Αυτός ο όρος χρησιμοποιείται για να δηλώσει μια ομάδα αναιμιών που εμφανίζονται σε ασθενείς με φόντο διάφορες ασθένειες, τις περισσότερες φορές φλεγμονώδους φύσης (μολυσματικές και μη). Ένα παράδειγμα είναι η αναιμία σε πυώδεις νόσους διαφόρων εντοπισμών (πνεύμονες, κοιλιακή κοιλότητα, οστεομυελίτιδα), σηψαιμία, φυματίωση, λοιμώδης ενδοκαρδίτιδα, ρευματοειδής αρθρίτιδα, κακοήθεις όγκους απουσία χρόνιας απώλειας αίματος. Με όλη την ποικιλία των παθογενετικών μηχανισμών της αναιμίας σε αυτές τις καταστάσεις, ένας από τους κύριους είναι η ανακατανομή του σιδήρου στα κύτταρα του συστήματος των μακροφάγων, ο οποίος ενεργοποιείται κατά τη διάρκεια φλεγμονωδών και καρκινικών διεργασιών. Δεδομένου ότι δεν παρατηρείται πραγματική ανεπάρκεια σιδήρου σε αυτές τις αναιμίες, είναι πιο δικαιολογημένο να μην μιλάμε για IDA, αλλά για αναιμίες ανακατανομής σιδήρου. Τα τελευταία είναι, κατά κανόνα, μετρίως υποχρωμικά, η περιεκτικότητα σε σίδηρο στον ορό μπορεί να μειωθεί ελαφρώς, η συνολική αντίσταση του σώματος είναι συνήθως εντός του φυσιολογικού εύρους ή μετρίως μειωμένη, γεγονός που διακρίνει αυτήν την παραλλαγή αναιμίας από το IDA. Χαρακτηριστική είναι η αύξηση του επιπέδου της φερριτίνης στο αίμα. Η κατανόηση και η σωστή ερμηνεία των παθογενετικών μηχανισμών ανάπτυξης αναιμίας στις παραπάνω ασθένειες επιτρέπει στον γιατρό να απέχει από τη συνταγογράφηση σκευασμάτων σιδήρου σε αυτούς τους ασθενείς, τα οποία συνήθως είναι αναποτελεσματικά.
- η μελέτη θα πρέπει να διεξάγεται πριν από την έναρξη της θεραπείας με σκευάσματα σιδήρου. Διαφορετικά, ακόμη και κατά τη λήψη φαρμάκων για σύντομο χρονικό διάστημα, οι δείκτες που λαμβάνονται δεν αντικατοπτρίζουν την πραγματική περιεκτικότητα σε σίδηρο στον ορό. Εάν συνταγογραφήθηκαν σκευάσματα σιδήρου, τότε η μελέτη μπορεί να πραγματοποιηθεί όχι νωρίτερα από 7 ημέρες μετά την ακύρωσή τους.
- οι μεταγγίσεις ερυθροκυττάρων, που συχνά πραγματοποιούνται πριν αποσαφηνιστεί η φύση της αναιμίας (έντονη μείωση της αιμοσφαιρίνης, σημεία καρδιακής ανεπάρκειας κ.λπ.), διαστρεβλώνουν επίσης την εκτίμηση της πραγματικής περιεκτικότητας σε σίδηρο στον ορό.
- Για τη μελέτη του ορού για περιεκτικότητα σε σίδηρο, θα πρέπει να χρησιμοποιούνται ειδικοί σωλήνες που έχουν πλυθεί δύο φορές με απεσταγμένο νερό, καθώς η χρήση νερού βρύσης για πλύσιμο που περιέχει μικρές ποσότητες σιδήρου επηρεάζει τα αποτελέσματα της μελέτης. Τα ντουλάπια στεγνώματος δεν πρέπει να χρησιμοποιούνται για το στέγνωμα των δοκιμαστικών σωλήνων, καθώς μια μικρή ποσότητα σιδήρου εισέρχεται στα πιάτα από τα τοιχώματά τους όταν θερμαίνονται.
- Επί του παρόντος, για τη μελέτη του σιδήρου, συνηθίζεται να χρησιμοποιείται η μπαθοφαινανθραλίνη ως αντιδραστήριο, η οποία σχηματίζει ένα σύμπλοκο χρώματος με ιόντα σιδήρου με σταθερό χρώμα και υψηλό συντελεστή γραμμομοριακής απόσβεσης. η ακρίβεια της μεθόδου είναι αρκετά υψηλή.
- Το αίμα για ανάλυση πρέπει να λαμβάνεται το πρωί, καθώς υπάρχουν καθημερινές διακυμάνσεις στη συγκέντρωση σιδήρου στον ορό (το πρωί, το επίπεδο σιδήρου είναι υψηλότερο).
- Τα επίπεδα σιδήρου στον ορό επηρεάζονται από τη φάση του εμμηνορροϊκού κύκλου (αμέσως πριν και κατά τη διάρκεια της εμμήνου ρύσεως, τα επίπεδα σιδήρου στον ορό είναι υψηλότερα), την εγκυμοσύνη (αυξημένα επίπεδα σιδήρου τις πρώτες εβδομάδες της εγκυμοσύνης), τα από του στόματος αντισυλληπτικά (αυξημένα), την οξεία ηπατίτιδα και την κίρρωση του το συκώτι (αυξημένο). Μπορεί να υπάρχουν τυχαίες διακυμάνσεις στις παραμέτρους που μελετήθηκαν.
3. Προσδιορισμός της αιτίας του IDA. Μετά την επιβεβαίωση της σιδηροπενικής φύσης της αναιμίας, δηλαδή την επαλήθευση του συνδρόμου IDA, δεν είναι λιγότερο σημαντικό να προσδιοριστεί η αιτία αυτού του αναιμικού συνδρόμου. Η αναγνώριση της αιτίας ανάπτυξης της IDA σε κάθε περίπτωση είναι το τελικό στάδιο της διαγνωστικής αναζήτησης. Ο προσανατολισμός στη νοσολογική διαγνωστική είναι πολύ σημαντικός, καθώς στις περισσότερες περιπτώσεις, στη θεραπεία της αναιμίας, είναι δυνατό να επηρεαστεί η υποκείμενη παθολογική διαδικασία.
Αλγόριθμος για τη διάγνωση της σιδηροπενικής αναιμίας
Στο επίκεντρο της ανάπτυξης του IDA Υπάρχουν διάφοροι λόγοι, μεταξύ των οποίων οι σημαντικότεροι είναι οι ακόλουθοι:- χρόνια απώλεια αίματος διαφορετικός εντοπισμός (γαστρεντερικό, μητρικό, ρινικό, νεφρικό) λόγω διαφόρων ασθενειών.
- δυσαπορρόφηση του διατροφικού σιδήρου στο έντερο (εντερίτιδα, εκτομή του λεπτού εντέρου, σύνδρομο ανεπαρκούς απορρόφησης, σύνδρομο τυφλού βρόχου).
- αυξημένη ανάγκη για σίδηρο (κύηση, γαλουχία, εντατική ανάπτυξη κ.λπ.)
- διατροφική έλλειψη σιδήρου (υποσιτισμός, ανορεξία ποικίλης προέλευσης, χορτοφαγία κ.λπ.).

Αιτίες σιδηροπενικής αναιμίας
Θεραπεία IDAΌταν εντοπιστεί η αιτία της ανάπτυξης IDA, η κύρια θεραπεία θα πρέπει να στοχεύει στην εξάλειψή της (χειρουργική θεραπεία όγκου στομάχου, εντέρου, θεραπεία εντερίτιδας, διόρθωση πεπτικής ανεπάρκειας κ.λπ.). Ωστόσο, σε ορισμένες περιπτώσεις, δεν είναι δυνατή η ριζική εξάλειψη της αιτίας του IDA (για παράδειγμα, με συνεχιζόμενη μηνορραγία, κληρονομική αιμορραγική διάθεση, που εκδηλώνεται με ρινορραγίες, σε έγκυες γυναίκες και επίσης σε ορισμένες άλλες καταστάσεις). Σε τέτοιες περιπτώσεις, πρωταρχική σημασία έχει η παθογενετική θεραπεία με φάρμακα που περιέχουν σίδηρο.
Όταν εντοπιστεί η αιτία της ανάπτυξης IDA, η κύρια θεραπεία θα πρέπει να στοχεύει στην εξάλειψή της (χειρουργική θεραπεία όγκου στομάχου, εντέρου, θεραπεία εντερίτιδας, διόρθωση πεπτικής ανεπάρκειας κ.λπ.). Ωστόσο, σε ορισμένες περιπτώσεις, δεν είναι δυνατή η ριζική εξάλειψη της αιτίας του IDA (για παράδειγμα, με συνεχιζόμενη μηνορραγία, κληρονομική αιμορραγική διάθεση, που εκδηλώνεται με ρινορραγίες, σε έγκυες γυναίκες και επίσης σε ορισμένες άλλες καταστάσεις). Σε τέτοιες περιπτώσεις, πρωταρχική σημασία έχει η παθογενετική θεραπεία με φάρμακα που περιέχουν σίδηρο.Τα σκευάσματα σιδήρου (ID) είναι το μέσο εκλογής για τη διόρθωση της ανεπάρκειας σιδήρου και των επιπέδων αιμοσφαιρίνης σε ασθενείς με IDA. Το πάγκρεας πρέπει να προτιμάται από τα τρόφιμα που περιέχουν σίδηρο.

Φάρμακα σιδήρου για τη θεραπεία της σιδηροπενικής αναιμίας
Επί του παρόντος, ο γιατρός διαθέτει ένα μεγάλο οπλοστάσιο φαρμακευτικών παγκρέατος, που χαρακτηρίζεται από διαφορετική σύνθεση και ιδιότητες, την ποσότητα σιδήρου που περιέχουν, την παρουσία πρόσθετων συστατικών που επηρεάζουν τη φαρμακοκινητική του φαρμάκου και τη μορφή δοσολογίας.
Στην κλινική πράξη, οι φαρμακευτικοί προστάτες χορηγούνται από το στόμα ή παρεντερικά. Η οδός χορήγησης του φαρμάκου σε ασθενείς με IDA καθορίζεται από τη συγκεκριμένη κλινική κατάσταση. Επιπλέον, όλα τα παρασκευάσματα που περιέχουν σίδηρο μπορούν να χωριστούν σε δύο ομάδες - παρασκευάσματα αλάτων σιδήρου και παρασκευάσματα με τη μορφή συμπλοκών που περιέχουν σίδηρο που έχουν ορισμένες διακριτικές ιδιότητες (σύνθεση, φαρμακοκινητική, ανεκτικότητα κ.λπ.), βλέπε πίνακα. 1.

1. Οδός χορήγησης σκευασμάτων σιδήρου
1. Οδός χορήγησης σκευασμάτων σιδήρου
Κλινική κατάσταση
Στη συντριπτική πλειονότητα των περιπτώσεων, τα σκευάσματα σιδήρου θα πρέπει να χορηγούνται από το στόμα.
Τα παρεντερικά σκευάσματα σιδήρου μπορούν να χρησιμοποιηθούν στις ακόλουθες κλινικές καταστάσεις:
Δυσαπορρόφηση στην εντερική παθολογία (εντερίτιδα, σύνδρομο δυσαπορρόφησης, εκτομή του λεπτού εντέρου, εκτομή του στομάχου σύμφωνα με το Billroth II με συμπερίληψη του δωδεκαδακτύλου).
Επιδείνωση του πεπτικού έλκους του στομάχου ή του δωδεκαδακτύλου.
Δυσανεξία στο πάγκρεας για από του στόματος χορήγηση, που δεν επιτρέπει τη συνέχιση της θεραπείας.
Η ανάγκη για ταχύτερο κορεσμό του σώματος με σίδηρο, για παράδειγμα, σε ασθενείς με IDA που πρόκειται να υποβληθούν σε χειρουργική επέμβαση (ινομυώματα μήτρας, αιμορροΐδες κ.λπ.).
2. Επιλογή σκευάσματος σιδήρου από το στόμα
- Η ποσότητα του σιδήρου
- Η παρουσία στην παρασκευή ουσιών που βελτιώνουν την απορρόφηση του σιδήρου
- Ανεκτικότητα του φαρμάκου
Στο επιλογή συγκεκριμένου φαρμάκου και το βέλτιστο δοσολογικό σχήμα Πρέπει να ληφθεί υπόψη ότι μια επαρκής αύξηση των παραμέτρων της αιμοσφαιρίνης παρουσία IDA μπορεί να διασφαλιστεί με την πρόσληψη 30 έως 100 mg δισθενούς σιδήρου στον οργανισμό. Δεδομένου ότι με την ανάπτυξη του IDA, η απορρόφηση σιδήρου αυξάνεται σε σύγκριση με τον κανόνα και ανέρχεται σε 25-30% (με κανονικά αποθέματα σιδήρου - μόνο 3-7%), είναι απαραίτητο να συνταγογραφούνται από 100 έως 300 mg σιδήρου την ημέρα . Η χρήση υψηλότερων δόσεων δεν έχει νόημα, αφού η απορρόφηση του σιδήρου δεν αυξάνεται. Έτσι, η ελάχιστη αποτελεσματική δόση είναι 100 mg, η μέγιστη είναι 300 mg σιδήρου την ημέρα. Οι μεμονωμένες διακυμάνσεις στην ποσότητα του σιδήρου που απαιτείται οφείλονται στον βαθμό ανεπάρκειας σιδήρου στον οργανισμό, στην εξάντληση των αποθεμάτων, στον ρυθμό ερυθροποίησης, στην απορροφησιμότητα, στην ανοχή και σε ορισμένους άλλους παράγοντες. Έχοντας αυτό κατά νου, όταν επιλέγετε ένα φαρμακευτικό πάγκρεας, θα πρέπει να εστιάσετε όχι μόνο στην περιεκτικότητα της συνολικής ποσότητας σε αυτό, αλλά κυρίως στην ποσότητα του σιδήρου που απορροφάται μόνο στο έντερο.
Το PG πρέπει να λαμβάνεται με τροφή. Ταυτόχρονα, η απορρόφηση του σιδήρου είναι καλύτερη όταν παίρνετε φάρμακα πριν από τα γεύματα.
Κατά προτίμηση παρασκευάσματα που περιέχουν ασκορβικό οξύ (Sorbifer Durules) . Δεν συνιστάται η κατανάλωση τσαγιού με παρασκευάσματα σιδήρου, καθώς η τανίνη σχηματίζει κακώς διαλυτά σύμπλοκα με σίδηρο. Δεν είναι απαραίτητο να λαμβάνετε σκευάσματα ασβεστίου, αντιβιοτικά τετρακυκλίνης και φθοριοκινολόνης ταυτόχρονα με σκευάσματα σιδήρου.
3. Αξιολόγηση της αποτελεσματικότητας του συνταγογραφούμενου φαρμάκου
- Ο αριθμός των δικτυοερυθροκυττάρων 7-10 ημέρες μετά το διορισμό του φαρμάκου
- Η ποσότητα και ο ρυθμός αύξησης της αιμοσφαιρίνης κάθε εβδομάδα
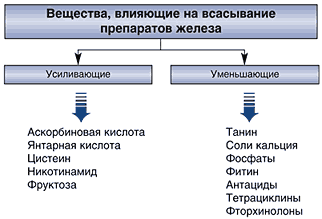
Ουσίες που επηρεάζουν την απορρόφηση των σκευασμάτων σιδήρου
Με το διορισμό του παγκρέατος σε επαρκή δόση την 7-10η ημέρα από την έναρξη της θεραπείας, παρατηρείται αύξηση του αριθμού των δικτυοερυθροκυττάρων. Ομαλοποίηση των επιπέδων αιμοσφαιρίνης παρατηρείται στις περισσότερες περιπτώσεις μετά από 3-4 εβδομάδες θεραπείας, αλλά μερικές φορές ο χρόνος ομαλοποίησης των τιμών της αιμοσφαιρίνης καθυστερεί έως και 6-8 εβδομάδες και μπορεί να παρατηρηθεί απότομη απότομη αύξηση της αιμοσφαιρίνης. Αυτές οι μεμονωμένες εκδηλώσεις και χαρακτηριστικά μπορεί να οφείλονται στη σοβαρότητα της IDA, στον βαθμό εξάντλησης των αποθεμάτων σιδήρου, καθώς και σε μια ατελώς εξαλειφθείσα αιτία (χρόνια απώλεια αίματος κ.λπ.).
4. Εκτίμηση της ανεκτικότητας του φαρμάκου όταν χορηγείται από το στόμα
- Φροντίδα ασθενών, έλεγχος θεραπείας
Αναμεταξύ παρενέργειες στο πλαίσιο της χρήσης του παγκρέατος στο εσωτερικό, η ναυτία, η ανορεξία, μια μεταλλική γεύση στο στόμα, η δυσκοιλιότητα και λιγότερο συχνά η διάρροια εμφανίζονται πιο συχνά. Η ανάπτυξη της δυσκοιλιότητας οφείλεται πιθανότατα στη δέσμευση του υδρόθειου στο έντερο, που είναι ένα από τα ερεθίσματα της εντερικής κινητικότητας. Στις περισσότερες περιπτώσεις, το σύγχρονο πάγκρεας προκαλεί μικρές παρενέργειες που απαιτούν την κατάργησή τους και τη μετάβαση στην παρεντερική οδό χορήγησης.

Αξιολόγηση της ανεκτικότητας από του στόματος χορήγησης ενός σκευάσματος σιδήρου
Οι δυσπεπτικές διαταραχές μπορεί να μειωθούν κατά τη λήψη φαρμάκων μετά τα γεύματα ή με τη μείωση της δόσης.
Σύμφωνα με τις σύγχρονες τεχνολογίες, το πάγκρεας με καθυστερημένη απελευθέρωση σιδήρου από αυτά (Sorbifer Durules) παράγεται επί του παρόντος λόγω της παρουσίας αδρανών ουσιών, από τις οποίες ο σίδηρος εισέρχεται σταδιακά μέσω μικρών πόρων. Αυτό παρέχει ένα παρατεταμένο αποτέλεσμα απορρόφησης και μειώνει τη συχνότητα εμφάνισης γαστρεντερικών διαταραχών.
5. Διάρκεια θεραπείας κορεσμού
- Ρυθμός αύξησης του επιπέδου της αιμοσφαιρίνης
- Όροι ομαλοποίησης των επιπέδων αιμοσφαιρίνης
- Κλινική κατάσταση
Η διάρκεια της λεγόμενης θεραπείας κορεσμού με σκευάσματα σιδήρου καθορίζεται από τον ρυθμό αύξησης της αιμοσφαιρίνης και ως εκ τούτου το χρονοδιάγραμμα της ομαλοποίησης των επιπέδων αιμοσφαιρίνης. Αυτό, με τη σειρά του, μπορεί να εξαρτάται από τη δραστηριότητα του παρασκευάσματος σιδήρου, από τον βαθμό εξάντλησης του σιδήρου στο σώμα. Σύμφωνα με τα δεδομένα μας, παρατηρείται υψηλός ρυθμός αύξησης της αιμοσφαιρίνης κατά τη διάρκεια της θεραπείας με sorbifer-durules. Η μέση αύξηση της αιμοσφαιρίνης ανά ημέρα είναι περίπου 2 g/l, γεγονός που σας επιτρέπει να ολοκληρώσετε την πορεία της θεραπείας κορεσμού σε 2-3 εβδομάδες.
6. Ανάγκη θεραπείας συντήρησης
- Κλινική κατάσταση (κύηση, ανίατη μηνορραγία και ρινορραγίες κ.λπ.)
Θεραπεία με σκευάσματα σιδήρου από το στόμα
Στις περισσότερες περιπτώσεις, για τη διόρθωση της ανεπάρκειας σιδήρου ελλείψει ειδικών ενδείξεων, το PZh θα πρέπει να χορηγείται από το στόμα.
Επί του παρόντος, η ρωσική φαρμακευτική αγορά διαθέτει μεγάλο αριθμό παρασκευασμάτων σιδήρου για χορήγηση από το στόμα - με τη μορφή διαφόρων αλάτων σιδήρου ή με τη μορφή συμπλεγμάτων που περιέχουν σίδηρο. Τα σκευάσματα διαφέρουν ως προς την ποσότητα αλάτων σιδήρου που περιέχουν, συμπεριλαμβανομένου του σιδήρου, την παρουσία πρόσθετων συστατικών (ασκορβικό και ηλεκτρικό οξύ, βιταμίνες, φρουκτόζη κ.λπ.), τις δοσολογικές μορφές (δισκία, κουφέτα, σιρόπια, διαλύματα) και το κόστος.
Τα κύρια παρασκευάσματα που περιέχουν σίδηρο παρουσιάζονται με τη μορφή θειικού σιδήρου, γλυκονικού, χλωριούχου, φουμαρικού σιδήρου, θειικής γλυκίνης και τα παρασκευάσματα θειικού σιδήρου έχουν τον υψηλότερο βαθμό απορρόφησης και η θειική γλυκίνη το λιγότερο.
Ο Πίνακας 2 παρουσιάζει τα κύρια φαρμακευτικά προϊόντα που έχουν καταχωριστεί στη Ρωσία με τη μορφή αλάτων και συμπλεγμάτων που περιέχουν σίδηρο για χορήγηση από το στόμα. Οι λόγοι για την αναποτελεσματικότητα της από του στόματος θεραπείας με σίδηρο και οι μέθοδοι διόρθωσης φαίνονται στον Πίνακα 3.


Σε αντίθεση με το πάγκρεας για χορήγηση από το στόμα, ο σίδηρος στα ενέσιμα σκευάσματα είναι πάντα σε τρισθενή μορφή.
Σε αντίθεση με το πάγκρεας για χορήγηση από το στόμα, ο σίδηρος στα ενέσιμα σκευάσματα είναι πάντα σε τρισθενή μορφή.
Στο πλαίσιο της παρεντερικής θεραπείας του παγκρέατος, ειδικά όταν χορηγείται ενδοφλεβίως, συχνά εμφανίζονται αλλεργικές αντιδράσεις με τη μορφή κνίδωσης, πυρετού, αναφυλακτικού σοκ. Επιπλέον, με την ενδομυϊκή ένεση του παγκρέατος, μπορεί να εμφανιστεί σκουρόχρωμο δέρμα στα σημεία της ένεσης, διηθήσεις, αποστήματα. Με ενδοφλέβια χορήγηση, είναι δυνατή η ανάπτυξη φλεβίτιδας. Εάν το πάγκρεας για παρεντερική χορήγηση συνταγογραφείται σε ασθενείς με υποχρωμική αναιμία που δεν σχετίζεται με ανεπάρκεια σιδήρου, υπάρχει αυξημένος κίνδυνος σοβαρών διαταραχών λόγω υπερφόρτωσης σιδήρου διαφόρων οργάνων και ιστών (ήπαρ, πάγκρεας κ.λπ.) με την ανάπτυξη αιμοσιδήρωσης. Ταυτόχρονα, με λανθασμένο διορισμό του παγκρέατος στο εσωτερικό, η εμφάνιση αιμοσιδήρωσης δεν παρατηρείται ποτέ.
Ο Πίνακας 4 δείχνει το πάγκρεας που χρησιμοποιείται για παρεντερική χορήγηση.
Τακτική θεραπείας της IDA σε διάφορες κλινικές καταστάσειςΗ θεραπεία των ασθενών με IDA έχει τα δικά της χαρακτηριστικά ανάλογα με την ειδική κλινική κατάσταση, λαμβάνοντας υπόψη πολλούς παράγοντες, όπως τη φύση της υποκείμενης νόσου και τις συννοσηρότητες, την ηλικία των ασθενών (παιδιά, ηλικιωμένοι), τη σοβαρότητα του αναιμικού συνδρόμου , ανεπάρκεια σιδήρου, ανοχή στο πάγκρεας κ.λπ. Ακολουθούν οι περισσότερες καταστάσεις που συναντώνται συχνά στην κλινική πράξη και ορισμένα χαρακτηριστικά της θεραπείας ασθενών με IDA.
Η θεραπεία των ασθενών με IDA έχει τα δικά της χαρακτηριστικά ανάλογα με την ειδική κλινική κατάσταση, λαμβάνοντας υπόψη πολλούς παράγοντες, όπως τη φύση της υποκείμενης νόσου και τις συννοσηρότητες, την ηλικία των ασθενών (παιδιά, ηλικιωμένοι), τη σοβαρότητα του αναιμικού συνδρόμου , ανεπάρκεια σιδήρου, ανοχή στο πάγκρεας κ.λπ. Ακολουθούν οι περισσότερες καταστάσεις που συναντώνται συχνά στην κλινική πράξη και ορισμένα χαρακτηριστικά της θεραπείας ασθενών με IDA.IDA σε νεογνά και παιδιά . Η κύρια αιτία της IDA στα νεογνά θεωρείται η παρουσία IDA ή λανθάνουσας ανεπάρκειας σιδήρου στη μητέρα κατά τη διάρκεια της εγκυμοσύνης. Στα μικρά παιδιά, η πιο συχνή αιτία IDA είναι ένας διατροφικός παράγοντας, ιδίως η διατροφή αποκλειστικά με γάλα, αφού ο σίδηρος που περιέχεται στο γυναικείο γάλα απορροφάται σε μικρές ποσότητες. Μεταξύ του παγκρέατος, που ενδείκνυται για νεογέννητα και παιδιά, μαζί με την κατάλληλη διόρθωση διατροφής (βιταμίνες, μεταλλικά άλατα, ζωικές πρωτεΐνες), πρέπει να συνταγογραφούνται από του στόματος σκευάσματα που περιέχουν μικρές και μεσαίες δόσεις σιδήρου (10-45 mg). Είναι προτιμότερο να συνταγογραφείται το πάγκρεας σε σταγόνες ή σε μορφή σιροπιού. Στα μικρά παιδιά, είναι βολικό να χρησιμοποιείται το σύμπλεγμα πολυμαλτόζης σιδήρου με τη μορφή μασώμενων δισκίων (maltoferfol).
IDA σε έφηβα κορίτσια είναι συνήθως το αποτέλεσμα ανεπαρκών αποθεμάτων σιδήρου ως αποτέλεσμα έλλειψης σιδήρου στη μητέρα κατά τη διάρκεια της εγκυμοσύνης. Ταυτόχρονα, η σχετική τους ανεπάρκεια σιδήρου κατά την περίοδο της εντατικής ανάπτυξης και με την εμφάνιση της εμμηνορροϊκής απώλειας αίματος μπορεί να οδηγήσει στην ανάπτυξη κλινικών και αιματολογικών σημείων IDA. Τέτοιοι ασθενείς ενδείκνυνται για από του στόματος θεραπεία. Συνιστάται η χρήση παρασκευασμάτων θειικού σιδήρου που περιέχουν διάφορες βιταμίνες, καθώς κατά την περίοδο της εντατικής ανάπτυξης αυξάνεται η ανάγκη για βιταμίνες των ομάδων A, B, C. Μετά την αποκατάσταση των τιμών της αιμοσφαιρίνης σε φυσιολογικές τιμές, θα πρέπει να επαναλαμβάνονται τα μαθήματα θεραπείας συνιστάται, ειδικά εάν υπάρχουν έντονες περίοδοι ή υπάρχει άλλη μικρή απώλεια αίματος (ρινική, ούλα).
IDA σε έγκυες γυναίκες είναι η πιο κοινή παθογενετική παραλλαγή της αναιμίας που εμφανίζεται κατά τη διάρκεια της εγκυμοσύνης. Τις περισσότερες φορές, το IDA διαγιγνώσκεται στο ΙΙ-ΙΙΙ τρίμηνο και απαιτεί διόρθωση με φαρμακευτικό πάγκρεας. Συνιστάται να συνταγογραφούνται παρασκευάσματα θειικού σιδήρου που περιέχουν ασκορβικό οξύ. Η περιεκτικότητα σε ασκορβικό οξύ πρέπει να υπερβαίνει 2-5 φορές την ποσότητα σιδήρου του παρασκευάσματος. Οι ημερήσιες δόσεις σιδήρου σε έγκυες γυναίκες με μη σοβαρές μορφές IDA δεν μπορούν να υπερβαίνουν τα 100 mg, καθώς σε υψηλότερες δόσεις είναι πιθανό να εμφανιστούν διάφορες δυσπεπτικές διαταραχές, στις οποίες είναι ήδη επιρρεπείς οι έγκυες γυναίκες. Ο συνδυασμός παγκρέατος με βιταμίνη Β 12 και φολικό οξύ, καθώς και πάγκρεας που περιέχει φολικό οξύ, δεν δικαιολογείται, καθώς η αναιμία από ανεπάρκεια φολικού οξέος στις εγκύους είναι σπάνια και έχει συγκεκριμένα κλινικά και εργαστηριακά σημεία.
Η παρεντερική οδός χορήγησης του παγκρέατος στις περισσότερες εγκύους χωρίς ειδικές ενδείξεις θα πρέπει να θεωρείται ακατάλληλη. Η θεραπεία του παγκρέατος στην επαλήθευση του IDA σε έγκυες γυναίκες θα πρέπει να πραγματοποιείται μέχρι το τέλος της εγκυμοσύνης. Αυτό είναι θεμελιώδους σημασίας όχι μόνο για τη διόρθωση της αναιμίας σε μια έγκυο γυναίκα, αλλά κυρίως για την πρόληψη της έλλειψης σιδήρου στο έμβρυο.
IDA σε γυναίκες με μηνορραγία . Ανεξάρτητα από την αιτία της μηνορραγίας (μύωμα, ενδομητρίωση, δυσλειτουργία των ωοθηκών, θρομβοκυτταροπάθεια κ.λπ.) και την ανάγκη να επηρεαστεί ο αντίστοιχος παράγοντας, η μακροχρόνια θεραπεία προστάτη για χορήγηση από το στόμα είναι απαραίτητη. Η δόση, το δοσολογικό σχήμα και το συγκεκριμένο πάγκρεας επιλέγονται μεμονωμένα, λαμβάνοντας υπόψη την περιεκτικότητα του παρασκευάσματος σε σίδηρο, την ανεκτικότητά του κ.λπ. Με σοβαρή αναιμία με κλινικά σημεία υποσιδήρωσης, συνιστάται να συνταγογραφούνται φάρμακα με υψηλή περιεκτικότητα σε σίδηρο (100 mg), που επιτρέπει, αφενός, να αντισταθμίζει επαρκώς την έλλειψη σιδήρου και, αφετέρου, προκαλεί είναι ευκολότερο και πιο βολικό να παίρνετε φάρμακα που περιέχουν σίδηρο (1-2 φορές την ημέρα). Μετά την ομαλοποίηση του επιπέδου της αιμοσφαιρίνης, είναι απαραίτητο να πραγματοποιηθεί θεραπεία συντήρησης του παγκρέατος εντός 5-7 ημερών μετά το τέλος της εμμήνου ρύσεως. Με ικανοποιητική κατάσταση και σταθερά επίπεδα αιμοσφαιρίνης, είναι πιθανές οι διακοπές της θεραπείας, οι οποίες όμως δεν πρέπει να είναι μεγάλες, καθώς η συνεχιζόμενη μηνορραγία των γυναικών εξαντλεί γρήγορα τα αποθέματα σιδήρου με κίνδυνο υποτροπής του IDA.
IDA σε ασθενείς με δυσαπορρόφηση (εντερίτιδα, εκτομή λεπτού εντέρου, σύνδρομο τυφλού βρόχου) απαιτεί το διορισμό του παγκρέατος για παρεντερική χορήγηση μαζί με τη θεραπεία της υποκείμενης νόσου. Το πάγκρεας συνταγογραφείται με τη μορφή συμπλόκου σιδήρου-πολυμαλτόζης για ενδομυϊκή ή ενδοφλέβια χορήγηση. Μην χρησιμοποιείτε περισσότερα από 100 mg σιδήρου την ημέρα (η περιεκτικότητα σε 1 φύσιγγα του φαρμάκου). Θα πρέπει να θυμόμαστε για την πιθανότητα εμφάνισης παρενεργειών με παρεντερική χορήγηση του παγκρέατος (φλεβίτιδα, διηθήσεις, σκουρόχρωμο δέρμα στα σημεία της ένεσης, αλλεργικές αντιδράσεις).
IDA σε ηλικιωμένους και ηλικιωμένους μπορεί να είναι πολυαιτιολογικής φύσης. Για παράδειγμα, τα αίτια της ανάπτυξης του IDA σε αυτήν την ηλικιακή ομάδα μπορεί να είναι η χρόνια απώλεια αίματος στο πλαίσιο μιας διαδικασίας όγκου στο στομάχι, το παχύ έντερο (δύσκολο να εντοπιστεί ο εντοπισμός του όγκου στους ηλικιωμένους), η δυσαπορρόφηση, η πεπτική ανεπάρκεια σίδηρο και πρωτεΐνη. Μπορεί να υπάρχουν περιπτώσεις συνδυασμού IDA και αναιμίας ανεπάρκειας Β 12. Επιπλέον, σημεία IDA μπορεί να εμφανιστούν σε ασθενείς με αναιμία ανεπάρκειας Β 12 (το πιο κοινό αναιμικό σύνδρομο σε μεταγενέστερη ηλικία) κατά τη διάρκεια της θεραπείας με βιταμίνη Β 12. Η προκύπτουσα ενεργοποίηση της νορμοβλαστικής αιμοποίησης απαιτεί αυξημένη κατανάλωση σιδήρου, τα αποθέματα του οποίου στους ηλικιωμένους μπορεί να περιοριστούν για διάφορους λόγους.
Πρωτόκολλο για τη θεραπεία της σιδηροπενικής αναιμίας στα παιδιά
1. Ορισμός
Ανάλογα με το επίπεδο της αιμοσφαιρίνης Το IDA χωρίζεται σε βαθμούς σοβαρότητας:
- ήπια - Hb 110-91 g/l μέτρια - Hb 90-71 g/l σοβαρή - Hb 70-51 g/l εξαιρετικά βαριά - Hb 50 g/l ή λιγότερο
2. Εργαστηριακά κριτήρια για τη διάγνωση της IDA
- εξέταση αίματος με προσδιορισμό: επίπεδο αιμοσφαιρίνης, μορφολογικές αλλαγές στα ερυθροκύτταρα δείκτης χρώματος της μέσης διαμέτρου ερυθροκυττάρων μέση συγκέντρωση αιμοσφαιρίνης σε ερυθροκύτταρο (MCHC) μέσος όγκος ερυθροκυττάρων (MC) ανάλυση επιπέδου δικτυοερυθροκυττάρων στον ορό αίματος με τον προσδιορισμό του:
- συγκέντρωση σιδήρου και φερριτίνης ολική ικανότητα σιδήρου δέσμευσης αίματος λανθάνουσα ικανότητα σιδήρου δέσμευσης αίματος με υπολογισμό του συντελεστή κορεσμού τρανσφερίνης με σίδηρο
3. Βασικές αρχές θεραπείας
- Εξάλειψη αιτιολογικών παραγόντων
- ορθολογική κλινική διατροφή (για νεογνά - θηλασμός και απουσία γάλακτος από τη μητέρα - προσαρμοσμένες φόρμουλες γάλακτος εμπλουτισμένες με σίδηρο. Έγκαιρη εισαγωγή συμπληρωματικών τροφών, κρέας, ιδιαίτερα μοσχαρίσιο, παραπροϊόντα σφαγίων, φαγόπυρο και πλιγούρι βρώμης, πουρές φρούτων και λαχανικών, σκληρά τυριά μείωση της πρόσληψης φυτικών αλάτων, φωσφορικών αλάτων, ταννίνης, ασβεστίου, που μειώνουν την απορρόφηση του σιδήρου.
Η παρεντερική χορήγηση σκευασμάτων σιδήρου ενδείκνυται μόνο: σε σύνδρομο μειωμένης εντερικής απορρόφησης και καταστάσεις μετά από εκτεταμένη εκτομή του λεπτού εντέρου, ελκώδη κολίτιδα, σοβαρή χρόνια εντεροκολίτιδα και δυσβακτηρίωση, δυσανεξία σε από του στόματος σκευάσματα αδενικών παθήσεων, σοβαρή αναιμία.
Προληπτικά μέτρα για την πρόληψη της υποτροπής της αναιμίας
Η διόρθωση της ανεπάρκειας σιδήρου στην ήπια αναιμία πραγματοποιείται κυρίως λόγω της ορθολογικής διατροφής, της επαρκής έκθεσης του παιδιού στον καθαρό αέρα. Ο διορισμός παρασκευασμάτων σιδήρου σε επίπεδο αιμοσφαιρίνης 100 g / l και άνω δεν εμφανίζεται.
Ημερήσιες θεραπευτικές δόσεις από του στόματος σκευασμάτων σιδήρου για μέτρια και σοβαρή IDA:
έως 3 ετών - 3-5 mg / kg / ημέρα στοιχειακού σιδήρου
από 3 έως 7 ετών - 50-70 mg / ημέρα στοιχειακού σιδήρου
ηλικίας άνω των 7 ετών - έως και 100 mg / ημέρα στοιχειακού σιδήρου
Η παρακολούθηση της αποτελεσματικότητας της συνταγογραφούμενης δόσης πραγματοποιείται με τον προσδιορισμό της αύξησης του επιπέδου των δικτυοερυθροκυττάρων την 10-14η ημέρα της θεραπείας. Η θεραπεία με σίδηρο πραγματοποιείται μέχρι να ομαλοποιηθεί το επίπεδο της αιμοσφαιρίνης, με περαιτέρω μείωση της δόσης κατά ½. Διάρκεια θεραπείας - 6 μήνες και για πρόωρα μωρά - για 2 χρόνια για την αναπλήρωση των αποθεμάτων σιδήρου στο σώμα.
Στα μεγαλύτερα παιδιά, η δόση συντήρησης είναι μια πορεία 3 έως 6 μηνών, στα κορίτσια της εφηβείας - κατά διαστήματα για ένα χρόνο - κάθε εβδομάδα μετά την έμμηνο ρύση.
Συνιστάται η συνταγογράφηση σκευασμάτων τρισθενούς σιδήρου λόγω της βέλτιστης απορρόφησής τους και της απουσίας παρενεργειών.
Στα μικρά παιδιά, το IDA είναι κυρίως διατροφικής προέλευσης και τις περισσότερες φορές αντιπροσωπεύει έναν συνδυασμό όχι μόνο ανεπάρκειας σιδήρου, αλλά και πρωτεΐνης, βιταμινών, που οδηγεί στη χορήγηση βιταμινών C, B1, B6, φυλλικού οξέος, διόρθωση της περιεκτικότητας σε πρωτεΐνη στο διατροφή.
Δεδομένου ότι το 50-100% των πρόωρων μωρών αναπτύσσουν όψιμη αναιμία, από 20-25 ημέρες ζωής σε ηλικία κύησης 27-32 εβδομάδων, βάρος, 10 12 / l, δικτυοερυθροκύτταρα λιγότερο από 10%), επιπλέον των σκευασμάτων σιδήρου (3 -5 mg / kg / ημέρα) και επαρκή παροχή πρωτεΐνης (3-3,5 g / kg / ημέρα), η ερυθροποιητίνη συνταγογραφείται s / c, 250 μονάδες / kg / ημέρα τρεις φορές την ημέρα για 2-4 εβδομάδες, με βιταμίνη Ε ( 10-20mg/kg/ημέρα) και φολικό οξύ (1mg/kg/ημέρα). Η μακροχρόνια χρήση της ερυθροποιητίνης - 5 φορές την εβδομάδα, ακολουθούμενη από μείωση σε 3 φορές, συνταγογραφείται για παιδιά με σοβαρή ενδομήτρια ή μεταγεννητική λοίμωξη, καθώς και για παιδιά με χαμηλή ανταπόκριση δικτυοερυθροκυττάρων στη θεραπεία.
Τα παρεντερικά σκευάσματα σιδήρου πρέπει να χρησιμοποιούνται αυστηρά μόνο για ειδικές ενδείξεις, λόγω του υψηλού κινδύνου ανάπτυξης τοπικών και συστηματικών ανεπιθύμητων ενεργειών.
Η ημερήσια δόση στοιχειακού σιδήρου για παρεντερική χορήγηση είναι:
για παιδιά 1-12 μηνών - έως 25 mg / ημέρα
1-3 ετών - 25-40 mg / ημέρα
άνω των 3 ετών - 40-50 mg / ημέρα
Η δόση του στοιχειακού σιδήρου υπολογίζεται με τον τύπο:
МТґ (78-0,35ґ Hb), όπου
BW - σωματικό βάρος (kg)
Hb - παιδική αιμοσφαιρίνη (g / l)
Κεφαλίδα δόσης φαρμάκου που περιέχει σίδηρο - KJ: SZhP, όπου
KJ - δόση σιδήρου (mg).
FFP - περιεκτικότητα σε σίδηρο (mg) σε 1 ml του φαρμάκου
Αριθμός μαθήματος ενέσεων - KDP: ADP, όπου
KDP - δόση πορείας του φαρμάκου (ml).
ADP - ημερήσια δόση του φαρμάκου (ml)
Οι μεταγγίσεις αίματος γίνονται μόνο για λόγους υγείας, όταν υπάρχει οξεία μαζική απώλεια αίματος. Το πλεονέκτημα δίνεται στη μάζα των ερυθρών αιμοσφαιρίων ή στα πλυμένα ερυθρά αιμοσφαίρια.
Αντενδείξεις φερροθεραπείας:
- απλαστική και αιμολυτική αναιμία αιμοχρωμάτωση, αιμοσιδήρωση σιδεροαχρωστική αναιμία θαλασσαιμία άλλοι τύποι αναιμίας που δεν σχετίζονται με ανεπάρκεια σιδήρου στο σώμα
4. Πρόληψη
Προγεννητικός: στις γυναίκες από το 2ο μισό της εγκυμοσύνης συνταγογραφούνται συμπληρώματα σιδήρου ή πολυβιταμίνες ενισχυμένες με σίδηρο.
Σε περίπτωση επαναλαμβανόμενης ή πολύδυμης εγκυμοσύνης είναι υποχρεωτική η λήψη συμπληρωμάτων σιδήρου κατά το 2ο και 3ο τρίμηνο.
Μεταγεννητική προφύλαξη για παιδιά από ομάδες υψηλού κινδύνου για την ανάπτυξη IDA.
Αυτή η ομάδα αποτελείται από:
- όλα τα πρόωρα μωρά παιδιά που γεννήθηκαν από πολύδυμη κύηση και με επιδεινωμένη πορεία του δεύτερου μισού της εγκυμοσύνης (προεκλαμψία, εμβρυοπλακουντική ανεπάρκεια, επιπλοκές χρόνιων παθήσεων) παιδιά με εντερική δυσβακτηρίωση, τροφικές αλλεργίες παιδιά που τρέφονται με μπιμπερό και μεγαλώνουν πριν από τα γενικά αποδεκτά πρότυπα σωματικής ανάπτυξης.
Προβλέπεται η τακτική διάγνωση της πιθανής ανάπτυξης IDA και, όταν διαπιστωθεί, συνταγογραφούνται προφυλακτικές δόσεις παρασκευασμάτων σιδήρου (0,5-1 mg / kg / ημέρα) για 3-6 μήνες.
5. Παρατήρηση ιατρείου
Μετά την ομαλοποίηση των μετρήσεων αίματος, γίνεται πλήρης αιματολογική εξέταση μία φορά το μήνα κατά τη διάρκεια του πρώτου έτους και στη συνέχεια ανά τρίμηνο για τα επόμενα 3 χρόνια.
Για παραπομπή: Dvoretsky L.I. Αλγόριθμοι για τη διάγνωση και τη θεραπεία της αναιμίας // RMJ. 2003. Νο 8. S. 427
ΜΜΑ που πήρε το όνομά του από τον Ι.Μ. Σετσένοφ
WΈνα ευρύ φάσμα μιας μεγάλης ποικιλίας ασθενειών που οδηγούν σε αναιμία, μαζί με διάφορους μηχανισμούς για την ανάπτυξη ενός αναιμικού συνδρόμου, καθιστά σκόπιμο τη διεξαγωγή διαγνωστικής αναζήτησης με μια συγκεκριμένη σειρά με την επίλυση ενός συγκεκριμένου διαγνωστικού προβλήματος σε κάθε στάδιο η αναζήτηση.
Στο αρχικό στάδιο της διαγνωστικής αναζήτησης, κύριος στόχος είναι ο προσδιορισμός της λεγόμενης παθογενετικής παραλλαγής της αναιμίας (ΑΝ), δηλ. ο κύριος μηχανισμός που προκαλεί μείωση των επιπέδων αιμοσφαιρίνης σε έναν συγκεκριμένο ασθενή.
Με βάση τον κυρίαρχο μηχανισμό (όχι την αιτία!) του σχηματισμού διαφόρων τύπων αναιμίας, μπορούν να διακριθούν υπό όρους διάφορες παθογενετικές παραλλαγές:
- ΑΝ με έλλειψη σιδήρου
Σιδερόαχρηστο (σιδηρο-κορεσμένο) ΑΝ
ΑΝ ανακατανομής σιδήρου
Β 12 - ανεπαρκές και ανεπάρκεια φολικού ΑΝ
Αιμολυτικό ΑΝ
Αναιμία σε ανεπάρκεια μυελού των οστών
Αναιμία με μείωση του όγκου του κυκλοφορούντος αίματος
Αναιμία με μεικτό μηχανισμό ανάπτυξης.
Σε αυτό το στάδιο, μάλιστα, μιλάμε για συνδρομική διάγνωση, αφού καθεμία από τις παθογενετικές παραλλαγές είναι μόνο ένα ξεχωριστό αναιμικό σύνδρομο (σύνδρομο ανεπάρκειας σιδήρου, σύνδρομο αιμολυτικής αναιμίας κ.λπ.). Αυτές οι παραλλαγές αντικατοπτρίζουν μόνο τον κύριο παθογενετικό μηχανισμό, ενώ οι αιτίες ανάπτυξης ΑΝ σε κάθε παθογενετική παραλλαγή μπορεί να είναι διαφορετικές. Για παράδειγμα, χρόνια απώλεια αίματος από το γαστρεντερικό σωλήνα, εντερική παθολογία με δυσαπορρόφηση, πεπτική ανεπάρκεια κ.λπ. μπορεί να είναι η αιτία της σιδηροπενικής αναιμίας. Σε ασθενείς με χρόνια δηλητηρίαση από μόλυβδο μπορεί να αναπτυχθεί σιδεροαρεστική αναιμία κατά τη διάρκεια θεραπείας με ορισμένα φάρμακα (ισονιαζίδη κ.λπ. ).
Στο επόμενο στάδιο της διαγνωστικής αναζήτησης, μετά τον προσδιορισμό της παθογενετικής παραλλαγής της αναιμίας, το καθήκον του γιατρού είναι να αναγνωρίσει τη νόσο ή την παθολογική διαδικασία που βρίσκεται κάτω από το υπάρχον αναιμικό σύνδρομο, δηλ. εντοπισμός της αιτίας της αναιμίας σε έναν συγκεκριμένο ασθενή. Αυτό το στάδιο της διαγνωστικής αναζήτησης μπορεί υπό όρους να χαρακτηριστεί ως νοσολογικό διαγνωστικό. Το τελευταίο γίνεται σημαντικό, καθώς σε πολλές περιπτώσεις επιτρέπει όχι μόνο την παθογενετική θεραπεία της αναιμίας, για παράδειγμα, με σκευάσματα σιδήρου, αλλά και να επηρεάσει την υποκείμενη νόσο (εξάλειψη της χρόνιας απώλειας αίματος σε σιδηροπενική αναιμία, ανακούφιση από τη λοιμώδη και φλεγμονώδη διαδικασία , και τα λοιπά.).
Σιδηροπενική αναιμία Ο κύριος παθογενετικός μηχανισμός για την ανάπτυξη σιδηροπενικής αναιμίας (IDA) είναι η έλλειψη σιδήρου στο σώμα - το κύριο δομικό υλικό για την οικοδόμηση του μορίου της αιμοσφαιρίνης, ειδικότερα, του σιδήρου του μέρους - της αίμης. Τα κύρια κριτήρια για το IDA είναι
το ακόλουθο:
Χαμηλός χρωματικός δείκτης
Υποχρωμία RBC, μικροκυττάρωση
Μειωμένος σίδηρος ορού
Αύξηση της συνολικής ικανότητας δέσμευσης σιδήρου του ορού
Μειωμένη περιεκτικότητα σε φερριτίνη ορού.
Στο στάδιο της νοσολογικής διάγνωσης, η αναζήτηση της αιτίας του IDA θα πρέπει να πραγματοποιείται χρησιμοποιώντας τις πιο ενημερωτικές ερευνητικές μεθόδους για μια συγκεκριμένη κλινική κατάσταση (ιστορικό, φυσική εξέταση, πρόσθετες μέθοδοι κ.λπ.) (Εικ. 1).
Ρύζι. 1. Αλγόριθμος διαγνωστικής αναζήτησης για υποχρωμική και νορμο-/υπερχρωμική αναιμία
Οι κύριοι λόγοι για την ανάπτυξη του IDA:1. Χρόνια απώλεια αίματος διαφόρων εντοπισμών:
1. Χρόνια απώλεια αίματος διαφόρων εντοπισμών:
Γαστρεντερικό (γαστροοισοφαγική παλινδρόμηση, διαβρωτικές και ελκώδεις βλάβες του στομάχου, όγκοι του στομάχου και του παχέος εντέρου, τερματική ειλείτιδα, ελκώδης κολίτιδα, εκκολπωματίτιδα, αιμορραγικές αιμορροΐδες, κ.λπ.).
Μητρική (μηνορραγία διαφόρων αιτιολογιών, ινομυώματα, ενδομητρίωση, ενδομήτρια αντισυλληπτικά.
Ρινική (κληρονομική αιμορραγική τελαγγειεκτασία και άλλες αιμορραγικές διαθέσεις).
Νεφρική (νεφροπάθεια IgA, αιμορραγική νεφρίτιδα, όγκοι νεφρών, μόνιμη ενδαγγειακή αιμόλυση).
Ιατρογενής και τεχνητή απώλεια αίματος (συχνή φλεβοτομή και αιμοληψία για έρευνα, θεραπεία αιμοκάθαρσης, δωρεά κ.λπ.).
2. Παραβίαση απορρόφησης σιδήρου (εντερίτιδα ποικίλης προέλευσης, σύνδρομο ανεπάρκειας απορρόφησης, εκτομή λεπτού εντέρου, εκτομή στομάχου με αποκλεισμό του δωδεκαδακτύλου).
3. Αυξημένη ανάγκη για σίδηρο (κύηση, γαλουχία, εντατική ανάπτυξη και εφηβεία, αναιμία ανεπάρκειας Β 12 που αντιμετωπίζεται με κυανοκοβαλαμίνη).
4. Παραβίαση μεταφοράς σιδήρου (υποπρωτεϊναιμία διαφόρων προελεύσεων).
5. Διατροφική ανεπάρκεια.
Θεραπεία . Όταν εντοπιστεί η αιτία της ανάπτυξης IDA, η κύρια θεραπεία θα πρέπει να στοχεύει στην εξάλειψή της (χειρουργική θεραπεία όγκου στομάχου, εντέρου, θεραπεία εντερίτιδας, διόρθωση πεπτικής ανεπάρκειας κ.λπ.). Σε μια σειρά περιπτώσεων (μηνορραγία κ.λπ.), η παθογενετική θεραπεία με φάρμακα σιδήρου (PI) έχει πρωταρχική σημασία.
Στην κλινική πράξη, το πάγκρεας χρησιμοποιείται από το στόμα ή παρεντερικά. Η οδός χορήγησης του φαρμάκου σε ασθενείς με IDA καθορίζεται από τη συγκεκριμένη κλινική κατάσταση. Στις περισσότερες περιπτώσεις, για τη διόρθωση της ανεπάρκειας σιδήρου ελλείψει ειδικών ενδείξεων, το PZh θα πρέπει να χορηγείται από το στόμα. Στη ρωσική φαρμακευτική αγορά, υπάρχει ένα ευρύ φάσμα PZH για χορήγηση από το στόμα. Διαφέρουν ως προς την ποσότητα αλάτων σιδήρου που περιέχουν, συμπεριλαμβανομένου του σιδήρου, την παρουσία πρόσθετων συστατικών (ασκορβικό και ηλεκτρικό οξύ, βιταμίνες, φρουκτόζη κ.λπ.), τις δοσολογικές μορφές (δισκία, κουφέτα, σιρόπια, διαλύματα), την ανοχή και το κόστος (Πίνακας 1). 1)

Διορισμός του παγκρέατος με τη μορφή αλάτων στο εσωτερικό με επαρκή περιεκτικότητα σε σίδηρο.
Διορισμός του παγκρέατος με τη μορφή αλάτων στο εσωτερικό με επαρκή περιεκτικότητα σε σίδηρο.
Διορισμός ουσιών που περιέχουν πάγκρεας που ενισχύουν την απορρόφηση του σιδήρου.
Το ανεπιθύμητο της ταυτόχρονης πρόσληψης θρεπτικών ουσιών και φαρμάκων που μειώνουν την απορρόφηση του σιδήρου.
Η σκοπιμότητα της συνταγογράφησης παρασκευασμάτων σιδήρου που περιέχουν φολικό οξύ, κυανοκοβαλαμίνη παρουσία μικτής αναιμίας.
Ο διορισμός παρασκευασμάτων σιδήρου παρεντερικά κατά παράβαση της εντερικής απορρόφησης.
Επαρκής διάρκεια της πορείας κορεσμού της θεραπείας (τουλάχιστον 1-1,5 μήνες).
Η ανάγκη για θεραπεία συντήρησης του παγκρέατος σε κατάλληλες καταστάσεις.
Όταν επιλέγετε ένα φαρμακευτικό πάγκρεας, θα πρέπει να εστιάσετε στην περιεκτικότητα σε σίδηρο σε αυτό, ο οποίος απορροφάται μόνο στο έντερο. Το ασκορβικό οξύ, η κυστεΐνη, η φρουκτόζη, που αποτελούν μέρος πολλών μορφών δοσολογίας του παγκρέατος, ενισχύουν την απορρόφηση του σιδήρου. Η χορήγηση σκευασμάτων σιδήρου σε υψηλές δόσεις (300 mg την ημέρα) δεν αυξάνει την απορρόφηση των ιόντων σιδήρου, αλλά προκαλεί σημαντική αύξηση του αριθμού των παρενεργειών. Έχοντας αυτό υπόψη, συνδυασμένα σκευάσματα που περιέχουν φολικό οξύ ως απαραίτητο συστατικό για τη φυσιολογική σύνθεση και ωρίμανση των ερυθροκυττάρων, και κυανοκοβαλαμίνη, απαραίτητη για τον φυσιολογικό μεταβολισμό του φολικού οξέος, που είναι ο κύριος παράγοντας για το σχηματισμό μιας δραστικής μορφής από αυτό, οδηγούν σε σημαντική αύξηση του ρυθμού σύνθεσης αιμοσφαιρίνης και αυξάνουν την αποτελεσματικότητα της θεραπείας της σιδηροπενικής αναιμίας. Όλα αυτά τα κριτήρια πληρούνται από ένα σύνθετο αντιαναιμικό φάρμακο Σιδηρόφυλλο που περιέχει στη σύνθεσή του, εκτός από θειικό σίδηρο, 100 mg ασκορβικό οξύ, 10 μg κυανοκοβαλαμίνη, 5 mg φολικό οξύ. Έτσι, για παράδειγμα, όταν συνταγογραφείται ένα φάρμακο με χαμηλή περιεκτικότητα σε σίδηρο, ο αριθμός των δισκίων που λαμβάνονται πρέπει να είναι τουλάχιστον 8-10 την ημέρα, ενώ τα φάρμακα με υψηλή περιεκτικότητα σε σίδηρο (Ferro-foilgamma) μπορούν να λαμβάνονται σε την ποσότητα 1-2 ταμπλέτες την ημέρα. Θα πρέπει να ληφθεί υπόψη ότι η απορρόφηση σιδήρου μπορεί να μειωθεί υπό την επίδραση ορισμένων ουσιών που περιέχονται στα τρόφιμα (φωσφορικό οξύ, άλατα ασβεστίου κ.λπ.), καθώς και με την ταυτόχρονη χρήση ορισμένων φαρμάκων (τετρακυκλίνες, άλατα μαγνησίου). Για να αποφευχθεί αυτό, στο Ferro-Foilgamma, όλα τα ενεργά συστατικά βρίσκονται σε ειδικό ουδέτερο κέλυφος, το οποίο εξασφαλίζει την απορρόφησή τους κυρίως στο άνω λεπτό έντερο. Η απουσία τοπικής ερεθιστικής δράσης στον γαστρικό βλεννογόνο συμβάλλει στην καλή ανοχή.
Μεταξύ των παρενεργειών στο υπόβαθρο της χρήσης του παγκρέατος στο εσωτερικό, εμφανίζεται ναυτία, ανορεξία, μεταλλική γεύση στο στόμα, δυσκοιλιότητα και λιγότερο συχνά διάρροια.
Ενδείξεις για τη χρήση του παγκρέατος παρεντερικά μπορεί να είναι οι ακόλουθες κλινικές καταστάσεις:
δυσαπορρόφηση?
Δυσανεξία στο πάγκρεας για από του στόματος χορήγηση, που δεν επιτρέπει περαιτέρω συνέχιση της θεραπείας.
Η ανάγκη για ταχύτερο κορεσμό του σώματος με σίδηρο, για παράδειγμα, πριν από την επέμβαση (ινομυώματα μήτρας, αιμορροΐδες κ.λπ.).
Ο αλγόριθμος για τη διατήρηση μεγάλου IDA φαίνεται στο Σχήμα 2.

Ρύζι. 2. Αλγόριθμος για τη διαχείριση ασθενών με σιδηροπενική αναιμία
Σιδεροαχρωστικές αναιμίεςΥπάρχει μια ομάδα υποχρωμικών αναιμιών, στις οποίες η περιεκτικότητα σε σίδηρο στον οργανισμό και τα αποθέματά του στην αποθήκη είναι εντός του φυσιολογικού εύρους ή και αυξημένα, αλλά η ενσωμάτωση σιδήρου στο μόριο της αιμοσφαιρίνης (για διάφορους λόγους) είναι μειωμένη. και επομένως ο σίδηρος δεν χρησιμοποιείται για τη σύνθεση της αίμης. Τέτοιες αναιμίες αναφέρονται ως σιδεροαχρωστικές («αχρεσία» - μη χρήση). Το μερίδιό τους στη δομή της υποχρωμικής αναιμίας είναι μικρό. Παρόλα αυτά, η επαλήθευση της σιδηροαχρωστικής («κορεσμένης με σίδηρο») αναιμίας και η διαφορική της διάγνωση με IDA έχουν μεγάλη πρακτική σημασία. Η λανθασμένη διάγνωση της σιδηροπενικής αναιμίας σε ασθενείς με σιδηροακριτική αναιμία συνήθως οδηγεί σε αδικαιολόγητη συνταγογράφηση σκευασμάτων σιδήρου, τα οποία σε αυτήν την περίπτωση όχι μόνο δεν έχουν κανένα αποτέλεσμα, αλλά «υπερφορτώνουν» ακόμη περισσότερα αποθέματα σιδήρου στην αποθήκη. Τα κριτήρια για την σιδηροαχρωστική αναιμία είναι το ακόλουθο:
Υπάρχει μια ομάδα υποχρωμικών αναιμιών, στις οποίες η περιεκτικότητα σε σίδηρο στον οργανισμό και τα αποθέματά του στην αποθήκη είναι εντός του φυσιολογικού εύρους ή και αυξημένα, αλλά η ενσωμάτωση σιδήρου στο μόριο της αιμοσφαιρίνης (για διάφορους λόγους) είναι μειωμένη. και επομένως ο σίδηρος δεν χρησιμοποιείται για τη σύνθεση της αίμης. Τέτοιες αναιμίες αναφέρονται ως σιδεροαχρωστικές («αχρεσία» - μη χρήση). Το μερίδιό τους στη δομή της υποχρωμικής αναιμίας είναι μικρό. Παρόλα αυτά, η επαλήθευση της σιδηροαχρωστικής («κορεσμένης με σίδηρο») αναιμίας και η διαφορική της διάγνωση με IDA έχουν μεγάλη πρακτική σημασία. Η λανθασμένη διάγνωση της σιδηροπενικής αναιμίας σε ασθενείς με σιδηροακριτική αναιμία συνήθως οδηγεί σε αδικαιολόγητη συνταγογράφηση σκευασμάτων σιδήρου, τα οποία σε αυτήν την περίπτωση όχι μόνο δεν έχουν κανένα αποτέλεσμα, αλλά «υπερφορτώνουν» ακόμη περισσότερα αποθέματα σιδήρου στην αποθήκη. το ακόλουθο:- χαμηλός χρωματικός δείκτης.
Υποχρωμία ερυθροκυττάρων;
Αυξημένος (σπάνια φυσιολογικός) σίδηρος ορού.
Φυσιολογική ή μειωμένη ικανότητα δέσμευσης σιδήρου του ορού.
Φυσιολογική ή αυξημένη φερριτίνη ορού.
Αυξημένος αριθμός σιδεροβλαστών στο μυελό των οστών.
Αυξημένη απέκκριση σιδήρου με τα ούρα μετά την εισαγωγή του ντεσφεράλ.
Έλλειψη επίδρασης από σκευάσματα σιδήρου.
Οι σιδεροακριτικές αναιμίες είναι μια ετερογενής ομάδα και οφείλονται σε ποικίλες αιτίες. Επομένως, το νοσολογικό στάδιο της διαγνωστικής αναζήτησης για σιδηροαχρωστική αναιμία θα πρέπει να πραγματοποιείται λαμβάνοντας υπόψη τόσο την κλινική κατάσταση όσο και τη γνώση των υποκείμενων ασθενειών και παθολογικών διεργασιών που συνοδεύονται από την ανάπτυξη αυτού του αναιμικού συνδρόμου. Είναι γνωστές διάφορες μορφές σιδηροαχρωστικής αναιμίας:
Κληρονομικές μορφές (αυτοσωματικές και υπολειπόμενες, ευαίσθητες και ανθεκτικές στη χρήση πυριδοξίνης).
Συνδέεται με ανεπάρκεια του ενζύμου hemsynthetase (διασφάλιση της ενσωμάτωσης του σιδήρου στο μόριο της αίμης).
Συνδέεται με παραβίαση της σύνθεσης της αιμοσφαιρίνης λόγω της παθολογίας του τμήματος σφαιρίνης της (θαλασσαιμία). Αυτή η ασθένεια συνήθως θεωρείται στην ομάδα των αιμολυτικών αναιμιών.
Επίκτητες μορφές (αλκοολική δηλητηρίαση, χρόνια δηλητηρίαση από μόλυβδο, έκθεση σε ορισμένα φάρμακα, μυελοπολλαπλασιαστικές ασθένειες, δερματική πορφυρία, ιδιοπαθείς μορφές).
Διόρθωση της κύριας παθολογικής διαδικασίας (ακύρωση του ύποπτου φαρμάκου, EDTA σε περίπτωση δηλητηρίασης από μόλυβδο κ.λπ.).
Διορισμός πυριδοξίνης σε ορισμένες μορφές (κληρονομική).
Διορισμός δεσφεριοξυαμίνης με υψηλό επίπεδο σιδήρου ορού.
Μεταγγίσεις ερυθροκυττάρων σύμφωνα με αυστηρές ενδείξεις (σοβαρή αναιμία σε ασθενείς με συνοδό παθολογία).
Αντένδειξη για το διορισμό σκευασμάτων σιδήρου.
Αναιμία ανακατανομής σιδήρου Μεταξύ των υποχρωμικών αναιμιών, μια ορισμένη θέση καταλαμβάνουν οι αναιμίες σε διάφορες φλεγμονώδεις ασθένειες τόσο μολυσματικής όσο και μη λοιμώδους προέλευσης. Με όλη την ποικιλία των παθογενετικών μηχανισμών της αναιμίας σε αυτές τις καταστάσεις, ένας από τους κύριους είναι η ανακατανομή του σιδήρου στα κύτταρα του συστήματος των μακροφάγων, ο οποίος ενεργοποιείται κατά τη διάρκεια διαφόρων φλεγμονωδών (μολυσματικών και μη) ή καρκινικών διεργασιών. Δεδομένου ότι δεν παρατηρείται πραγματική έλλειψη σιδήρου σε αυτές τις αναιμίες, είναι πιο δικαιολογημένο να μιλάμε για αναιμίες ανακατανομής σιδήρου.
Κριτήρια ανακατανομής σιδήρου ΑΝ:
Ο εντοπισμός αυτής της παθογενετικής παραλλαγής και η ευαισθητοποίηση των ιατρών σχετικά με αυτήν είναι σημαντική λόγω της ομοιότητας της σιδηροπενικής αναιμίας με την σιδηροπενική αναιμία και ορισμένες σιδεροαρεστικές αναιμίες (Πίνακας 2), αν και η ουσία και οι θεραπευτικές προσεγγίσεις για αυτές τις αναιμίες είναι διαφορετικές.

Οι πιο συχνές λοιμώδεις και φλεγμονώδεις ασθένειες στις οποίες εμφανίζεται αναιμία ανακατανομής σιδήρου είναι η ενεργός φυματίωση διαφόρων εντοπισμών, η λοιμώδης ενδοκαρδίτιδα, τα πυώδη νοσήματα (αποστήματα κοιλιακής κοιλότητας, πνευμόνων, νεφρών, εμπύημα κ.λπ.), ουρολοιμώξεις, χολαγγειίτιδα. Μεταξύ των μη μεταδοτικών ασθενειών, παρόμοια παραλλαγή αναιμίας μπορεί να αναπτυχθεί σε ρευματικές παθήσεις (ρευματοειδής αρθρίτιδα και λοιμώδη αρθρίτιδα με υψηλή δραστηριότητα), χρόνια ηπατίτιδα, όγκους διαφορετικού εντοπισμού απουσία χρόνιας και οξείας απώλειας αίματος. Η χορήγηση σκευασμάτων σιδήρου, κυανοκοβαλαμίνης σε αυτές τις περιπτώσεις είναι συνήθως αναποτελεσματική και καθυστερεί μόνο τον έγκαιρο εντοπισμό της υποκείμενης αιτίας της αναιμίας και την κατάλληλη θεραπεία. Ο κύριος τρόπος για τη διόρθωση της αναιμίας σε αυτή την κατηγορία ασθενών είναι η θεραπεία μιας ενεργού φλεγμονώδους διαδικασίας.
Β 12 - ανεπάρκεια και αναιμία ανεπάρκειας φολικού οξέος Αυτή η παθογενετική παραλλαγή βασίζεται σε ανεπάρκεια βιταμίνης Β 12, λιγότερο συχνά - φολικό οξύ, που εμφανίζεται για διάφορους λόγους. Ως αποτέλεσμα της ανεπάρκειας, υπάρχει παραβίαση της σύνθεσης DNA στα αιμοποιητικά κύτταρα, αναπτύσσεται αναποτελεσματική μεγαλοβλαστική ερυθροποίηση (συνήθως υπάρχει μόνο στο έμβρυο) με την παραγωγή ασταθών μεγαλοκυττάρων και μακροκυττάρων.
Κριτήριο Β 12 - ελλιπές ΑΝ:
- υψηλός χρωματικός δείκτης.
Μακροκυττάρωση, μεγαλοκυττάρωση;
Ερυθρά αιμοσφαίρια με υπολείμματα πυρήνων (Jolly bodys, Cabot rings).
δικτυοκυτταροπενία;
Υπερτμηματοποίηση ουδετερόφιλων;
Λευκοπενία (ουδετεροπενία);
Θρομβοπενία;
Μεγαλοβλαστική αιμοποίηση στο μυελό των οστών.
Νευρολογικές διαταραχές και ψυχικές διαταραχές.
Στο στάδιο της συνδρομικής διάγνωσης, η κύρια μέθοδος είναι η μελέτη του μυελού των οστών, που αποκαλύπτει μεγαλοβλαστική ερυθροποίηση. Αυτή η μελέτη θα πρέπει να εκτελείται πριν από τη συνταγογράφηση κυανοκοβαλαμίνης, η οποία συνταγογραφείται ευρέως και συχνά ακατάλληλα για ασαφή ΝΑ ή διάφορα νευρολογικά συμπτώματα. Εάν είναι αδύνατη η διενέργεια διαγνωστικής εξέτασης του μυελού των οστών (άρνηση ασθενών κ.λπ.), είναι αποδεκτή μια δοκιμαστική χορήγηση κυανοκοβαλαμίνης, ακολουθούμενη από υποχρεωτική μελέτη του αριθμού των δικτυοερυθροκυττάρων σε 3-5 ημέρες (όχι αργότερα). που αποκτά διαγνωστική αξία. Εάν η ΑΝ σχετίζεται με ανεπάρκεια βιταμίνης Β 12, τότε υπό την επίδραση πολλών ενέσεων του φαρμάκου, η μεγαλοβλαστική αιμοποίηση μετατρέπεται σε κανονικοβλαστική, η οποία αντανακλάται στο περιφερικό αίμα με σημαντική αύξηση του αριθμού των δικτυοερυθροκυττάρων σε σύγκριση με την αρχική (δικτυοερυθροκύτταρα κρίση).
Οι κύριοι λόγοι για την ανάπτυξη αναιμίας ανεπάρκειας Β 12 , από τα οποία θα πρέπει να καθοδηγείται ο γιατρός στο στάδιο της νοσολογικής διάγνωσης, είναι τα εξής:
Παραβίαση της απορρόφησης της βιταμίνης Β 12 (ατροφική γαστρίτιδα, καρκίνος του στομάχου, χειρουργική επέμβαση γαστρεκτομής, εκτομή λεπτού εντέρου, εντερικές αναστομώσεις με σχηματισμό «τυφλού βρόχου», εντερίτιδα δυσαπορρόφησης, σπρέι, κοιλιοκάκη, εκλεκτική ανωμαλία (αυτοσωματική υπολειπόμενη) απορρόφηση σε συνδυασμό με πρωτεϊνουρία, που εκδηλώνεται στην πρώιμη παιδική ηλικία (σύνδρομο Imerslund).
Αυξημένη ανάγκη για βιταμίνη Β 12 (εισβολή μεγάλης ταινίας, εκκολπωμάτωση του παχέος εντέρου, εντερική δυσβακτηρίωση, ταχεία ανάπτυξη στα παιδιά, υπερθυρεοειδισμός, χρόνια ηπατική νόσος).
Παραβίαση της μεταφοράς της βιταμίνης Β 12 (ανεπάρκεια τρανσκοβαλαμίνης II (ένα αυτοσωμικό υπολειπόμενο κληρονομικό ελάττωμα που εκδηλώνεται στην πρώιμη παιδική ηλικία).
Παραβίαση της χρήσης κατά τη λήψη ορισμένων φαρμάκων (PASK, νεομυκίνη, μετφορμίνη).
Διατροφική ανεπάρκεια (σπάνια αιτία) κυρίως στην παιδική ηλικία, με παρατεταμένη παρεντερική διατροφή χωρίς πρόσθετη χορήγηση βιταμινών.
Τα ΑΝ με ανεπάρκεια φυλλικού οξέος στα αιματολογικά τους χαρακτηριστικά (μακροκυττάρωση, μεγαλοβλαστική ερυθροποίηση) μοιάζουν με ΑΝ με ανεπάρκεια Β12, αλλά είναι πολύ λιγότερο συχνά και έχουν ένα ελαφρώς διαφορετικό φάσμα ασθενειών που προκαλούν αυτά τα ΑΝ. Μεταξύ των αιτιών της αναιμίας λόγω ανεπάρκειας φολικού οξέος, πρέπει να λαμβάνονται υπόψη οι κύριες :
Διατροφική ανεπάρκεια (κοινή αιτία στους ηλικιωμένους).
Εντερίτιδα με δυσαπορρόφηση.
Λήψη ορισμένων φαρμάκων που αναστέλλουν τη σύνθεση του φολικού οξέος (μεθοτρεξάτη, τριαμτερένη, αντισπασμωδικά, βαρβιτουρικά, μετφορμίνη).
Χρόνια δηλητηρίαση από αλκοόλ;
Αυξημένη ανάγκη για φολικό οξύ (κακοήθεις όγκοι, αιμόλυση, αποφολιδωτική δερματίτιδα, εγκυμοσύνη).
Ο αλγόριθμος για τη διαχείριση ασθενών με μακροκυτταρική αναιμία άγνωστης προέλευσης φαίνεται στο Σχήμα 3.

Ρύζι. 3. Αλγόριθμος διαχείρισης ασθενών με μακροκυτταρική αναιμία άγνωστης αιτίας
Αιμολυτική αναιμίαΟ κύριος παθογενετικός μηχανισμός για την ανάπτυξη του αιμολυτικού ΑΝ (HAN) είναι η μείωση της διάρκειας ζωής των ερυθροκυττάρων (συνήθως 100-120 ημέρες) και η πρόωρη αποσύνθεσή τους υπό την επίδραση διαφόρων αιτιών.
Ο κύριος παθογενετικός μηχανισμός για την ανάπτυξη του αιμολυτικού ΑΝ (HAN) είναι η μείωση της διάρκειας ζωής των ερυθροκυττάρων (συνήθως 100-120 ημέρες) και η πρόωρη αποσύνθεσή τους υπό την επίδραση διαφόρων αιτιών.Τα κριτήρια GAN είναι τα εξής:
- κανονικός δείκτης χρώματος (χαμηλός στη θαλασσαιμία).
δικτυοκυττάρωση;
Η παρουσία στο αίμα εμπύρηνων ερυθροειδών κυττάρων (ερυθροκαρυοκύτταρα).
Αύξηση του αριθμού των ερυθροκαρυοκυττάρων στο μυελό των οστών (πάνω από 25%).
Αύξηση της περιεκτικότητας σε έμμεση χολερυθρίνη στον ορό με ή χωρίς ίκτερο.
Αυξημένη περιεκτικότητα σε σίδηρο ορού.
Η παρουσία αιμοσιδερίνης στα ούρα (σε ορισμένες μορφές με ενδαγγειακή αιμόλυση).
Αύξηση της περιεκτικότητας σε ελεύθερη αιμοσφαιρίνη στο πλάσμα (με ενδαγγειακή αιμόλυση).
Διεύρυνση της σπλήνας (σε ορισμένες μορφές).
Τα περισσότερα GAN είναι φυσιολογικά ή υπερχρωμικά με εξαίρεση το GAN που σχετίζεται με εξασθενημένη σύνθεση σφαιρίνης (θαλασσαιμία), η οποία είναι υποχρωμική.
Η κατεύθυνση της διαγνωστικής αναζήτησης στο νοσολογικό στάδιο καθορίζεται από τα χαρακτηριστικά της κλινικής κατάστασης (ηλικία του ασθενούς, παρουσία και φύση παθολογίας υποβάθρου, φαρμακευτική αγωγή, οικογενειακές περιπτώσεις, οξεία ή χρόνια αιμόλυση κ.λπ.). Είναι απαραίτητο να γίνει διάκριση μεταξύ κληρονομικού και επίκτητου GAN.
Κληρονομικό GAN σχετίζονται με διάφορα γενετικά ελαττώματα, ιδίως με ελάττωμα στη μεμβράνη των ερυθροκυττάρων (κληρονομική μικροσφαιροκυττάρωση, ωοθυλακίτιδα), ανεπάρκεια ορισμένων ενζύμων στα ερυθροκύτταρα (γλυκόζη-6-φωσφορική αφυδρογονάση, πυροσταφυλική κινάση, κ. (θαλασσαιμία), παρουσία ασταθών αιμοσφαιρινών.
Θα πρέπει να υπάρχει υποψία για θαλασσαιμία σε ασθενείς με υποχρωμική αναιμία με φυσιολογικά ή υψηλά επίπεδα σιδήρου στον ορό σε συνδυασμό με σημεία αιμόλυσης, καθώς και σε περίπτωση απουσίας της επίδρασης σκευασμάτων σιδήρου, που συχνά συνταγογραφούνται εσφαλμένα σε αυτούς τους ασθενείς. Για να επιβεβαιωθεί η διάγνωση και να προσδιοριστεί η μορφή της θαλασσαιμίας, απαιτείται ηλεκτροφορητική μελέτη της αιμοσφαιρίνης.
Αναμεταξύ που απέκτησε η GAN τα πιο κοινά είναι τα αυτοάνοσα GAN (συμπτωματικά και ιδιοπαθή). Συμπτωματική αυτοάνοση GAN εμφανίζεται στο πλαίσιο λεμφοπολλαπλασιαστικών ασθενειών (χρόνια λεμφοκυτταρική λευχαιμία, λεμφοκοκκιωμάτωση κ.λπ.), συστηματικής αγγειίτιδας (συστηματικός ερυθηματώδης λύκος, ρευματοειδής αρθρίτιδα), χρόνιας ενεργής ηπατίτιδας, ειδικότερα ορισμένων λοιμώξεων. ιογενής, ενώ παίρνετε μια σειρά από φάρμακα. Εάν δεν εντοπιστεί η αιτία της αυτοάνοσης αιμόλυσης, τότε μιλούν για ιδιοπαθή GAN. Τα επίκτητα GAN περιλαμβάνουν τη νόσο Marchiafava (μόνιμη ενδαγγειακή αιμόλυση), τα μικροαγγειοπαθητικά GAN (αιμόλυση λόγω DIC λόγω διαφόρων ασθενειών), τη μηχανική αιμόλυση με προσθετικά αγγεία και καρδιακές βαλβίδες, την αιμοσφαιρινουρία πορείας, τα GAN όταν εκτίθενται σε διάφορες τοξικές ουσίες (οξικό οξύ, κ.λπ. .).
Η διαχείριση των ασθενών με αυτοάνοσο GAN καθορίζεται από τον τύπο του GAN (συμπτωματικό ή ιδιοπαθές).Το Σχήμα 4 δείχνει τον αλγόριθμο για τη διαχείριση ασθενών με αυτοάνοσο GAN.

Ρύζι. 4. Αλγόριθμος για τη θεραπεία της αυτοάνοσης αιμολυτικής αναιμίας
Αναιμία σε ανεπάρκεια μυελού των οστώνΑυτή η παθογενετική παραλλαγή του ΑΝ βασίζεται σε παραβίαση της φυσιολογικής παραγωγής ερυθροειδών κυττάρων στο μυελό των οστών. Στην περίπτωση αυτή, συχνά ταυτόχρονα με την αναστολή της ερυθροποίησης, υπάρχει παραβίαση της παραγωγής κυττάρων κοκκιοκυττάρων και αιμοπεταλίων, η οποία αντανακλάται στη σύνθεση του περιφερικού αίματος (πανκυτταροπενία) και χρησιμεύει ως κατευθυντήρια γραμμή για την αναγνώριση ενός πιθανού μηχανισμού η ανάπτυξη του ΑΝ.
Αυτή η παθογενετική παραλλαγή του ΑΝ βασίζεται σε παραβίαση της φυσιολογικής παραγωγής ερυθροειδών κυττάρων στο μυελό των οστών. Στην περίπτωση αυτή, συχνά ταυτόχρονα με την αναστολή της ερυθροποίησης, υπάρχει παραβίαση της παραγωγής κυττάρων κοκκιοκυττάρων και αιμοπεταλίων, η οποία αντανακλάται στη σύνθεση του περιφερικού αίματος (πανκυτταροπενία) και χρησιμεύει ως κατευθυντήρια γραμμή για την αναγνώριση ενός πιθανού μηχανισμού η ανάπτυξη του ΑΝ.Κριτήρια για ΑΝ σε ανεπάρκεια μυελού των οστών:
- νορμοχρωμικό (σπάνια υπερχρωμικό) ΑΝ;
Δικτυοκυτταροπενία (μέχρι την πλήρη απουσία δικτυοερυθροκυττάρων σε ορισμένες μορφές).
Λευκοπενία λόγω μείωσης της περιεκτικότητας σε ουδετερόφιλα κοκκιοκύτταρα (κοκκιοκυτταροπενία).
Θρομβοπενία ποικίλης σοβαρότητας.
Πυρετός, μολυσματικές επιπλοκές, ελκωτικές-νεκρωτικές βλάβες των βλεννογόνων.
αιμορραγικό σύνδρομο;
Αλλαγές στην εικόνα της αιμοποίησης του μυελού των οστών σύμφωνα με τη φύση της υποκείμενης παθολογικής διαδικασίας (αντικατάσταση με λιπώδη ιστό, διήθηση με βλαστικά κύτταρα κ.λπ.).
Το σχήμα 5 δείχνει τον διαγνωστικό αλγόριθμο για ασθενείς με διάφορους τύπους κυτταροπενικού συνδρόμου (πανκυτταροπενία, δικυτταροπενία). Το Σχήμα 6 δείχνει τον αλγόριθμο για τη διαχείριση ασθενών με απλαστική αναιμία.

Ρύζι. 5. Αλγόριθμος διαγνωστικής αναζήτησης σε ασθενείς με πανκυτταροπενία

Ρύζι. 6. Αλγόριθμος για τη διαχείριση ασθενών με απλαστική αναιμία
Κλινικές οδηγίες για τη διαχείριση ασθενών με απλαστική αναιμία:- εξάλειψη της προσδιορισμένης αιτίας (ακύρωση του φαρμάκου, αφαίρεση θυμώματος, θεραπεία ιογενών λοιμώξεων κ.λπ.).
- HLA-τυποποίηση αδελφών ασθενών για την επιλογή δότη μυελού των οστών.
- μετάγγιση αιμοπεταλίων με αριθμό αιμοπεταλίων κάτω από 10x10 9 /l ή με λιγότερο σοβαρή θρομβοπενία, αλλά σοβαρό αιμορραγικό σύνδρομο.
- μεταγγίσεις αιμοπεταλίων από δότες συμβατούς με HLA για άφθονη αιμορραγία.
- μετάγγιση ερυθροκυττάρων με μείωση της Hb κάτω από 70 g / l ή με λιγότερο σοβαρή αναιμία σε ηλικιωμένους και ηλικιωμένους.
- ακατάλληλη μετάγγιση συστατικών αίματος από συγγενείς-δυνητικούς δότες μυελού των οστών.
- Η αποτελεσματικότητα της αντιθυμοκυτταρικής σφαιρίνης και της κυκλοσπορίνης αξιολογείται μετά από 3-6 μήνες.
- ο διορισμός γλυκοκορτικοειδών ως μονοθεραπείας δεν είναι πρακτικός.
- μη αποδεδειγμένη αποτελεσματικότητα ανασυνδυασμένων παρασκευασμάτων αυξητικών παραγόντων (G-CSF, GM-CSF, IL-1, IL-3).
- παρέχοντας συνθήκες που αποτρέπουν μολυσματικές επιπλοκές.
Αναιμία με συνδυασμένους παθογενετικούς μηχανισμούς Στην κλινική πράξη, συναντάται συχνά ΝΑ, στην ανάπτυξη του οποίου μπορεί να παίζουν ρόλο δύο ή περισσότεροι παθογενετικοί μηχανισμοί. Μια συνδυασμένη παθογενετική παραλλαγή μπορεί να εμφανιστεί σε ηλικιωμένους και γεροντικούς ασθενείς (για παράδειγμα, σιδηροπενική αναιμία σε συνδυασμό με αναιμία ανεπάρκειας φολικού οξέος). Σε τέτοιες περιπτώσεις, ο διορισμός φαρμάκων που περιέχουν σίδηρο και φολικό οξύ είναι δικαιολογημένος.
Εγώ. ΕΙΣΑΓΩΓΗ
1. Ονομασία πρωτοκόλλου: ΑΝΑΙΜΙΑ ΑΝΕΠΑΡΚΗΣ ΣΙΔΗΡΟΥ
2. Κωδικός πρωτοκόλλου:
3. Κωδικοί ICD-10:
Δ 50 Σιδηροπενική αναιμία
Δ 50.0 Μετααιμορραγική (χρόνια) αναιμία
Δ 50.8 Άλλες σιδηροπενικές αναιμίες
D 50.9 Σιδηροπενική αναιμία, μη καθορισμένη
4. Ημερομηνία ανάπτυξης πρωτοκόλλου: 2013
5. Συντμήσεις που χρησιμοποιούνται στο πρωτόκολλο:
JD - έλλειψη σιδήρου
DNA - δεοξυριβονουκλεϊκό οξύ
IDA - σιδηροπενική αναιμία
WDS - κατάσταση έλλειψης σιδήρου
CPU - έγχρωμη ένδειξη
7. Χρήστες του πρωτοκόλλου: αιματολόγος, θεραπευτής, γαστρεντερολόγος, χειρουργός, γυναικολόγος
ΜΕΘΟΔΟΙ, ΠΡΟΣΕΓΓΙΣΕΙΣ ΚΑΙ ΔΙΑΔΙΚΑΣΙΕΣ ΓΙΑ ΔΙΑΓΝΩΣΗ ΚΑΙ ΘΕΡΑΠΕΙΑ**
8. Ορισμός
Η σιδηροπενική αναιμία (IDA) είναι ένα κλινικό και αιματολογικό σύνδρομο που χαρακτηρίζεται από διαταραχή της σύνθεσης αιμοσφαιρίνης ως αποτέλεσμα έλλειψης σιδήρου, η οποία αναπτύσσεται στο πλαίσιο διαφόρων παθολογικών (φυσιολογικών) διεργασιών και εκδηλώνεται με σημεία αναιμίας και σιδεροπενίας (L.I. Dvoretsky, 2004).
9. Κλινική ταξινόμηση
Επί του παρόντος δεν υπάρχει γενικά αποδεκτή ταξινόμηση της σιδηροπενικής αναιμίας.
Κλινική ταξινόμηση της σιδηροπενικής αναιμίας (για το Καζακστάν).
Στη διάγνωση της σιδηροπενικής αναιμίας, είναι απαραίτητο να επισημανθούν 3 σημεία:
1. Αιτιολογική μορφή (θα καθοριστεί μετά από πρόσθετη εξέταση)
● Λόγω χρόνιας απώλειας αίματος (χρόνια μετα-αιμορραγική αναιμία)
● Λόγω αυξημένης κατανάλωσης σιδήρου (αυξημένη απαίτηση σιδήρου)
● Λόγω ανεπαρκών βασικών επιπέδων σιδήρου (σε νεογέννητα και μικρά παιδιά)
● Διατροφικά (θρεπτικά)
● Λόγω ανεπαρκούς εντερικής απορρόφησης
● Λόγω διαταραγμένης μεταφοράς σιδήρου
2. Στάδια
Α. Λανθάνουσα: μειωμένος Fe στον ορό του αίματος, ανεπάρκεια σιδήρου χωρίς κλινική αναιμίας (λανθάνουσα αναιμία)
Β. Κλινικά λεπτομερής εικόνα υποχρωμικής αναιμίας.
3. Σοβαρότητα
Παράδειγμα:Σιδηροπενική αναιμία, μεταγαστρεκτομή, στάδιο Β, σοβαρή.
10. Ενδείξεις νοσηλείας, με ένδειξη του είδους της νοσηλείας*** (προγραμματισμένο, έκτακτο)
Προγραμματίζεται το είδος της νοσηλείας.
Ενδείξεις:
Η μέση βαρύτητα της αναιμίας είναι η αιμοσφαιρίνη από 70 έως 90 g / l, με σοβαρό αναιμικό και κυκλοφορικό-υποξικό σύνδρομο, παρουσία συνοδό παθολογίας από το καρδιαγγειακό, το αναπνευστικό, το πεπτικό και το νεφρικό σύστημα.
Ασθενείς με άφθονη και παρατεταμένη έμμηνο ρύση.
Έλλειψη επίδρασης από αντιαναιμική θεραπεία σε εξωτερική βάση.
Προετοιμασία για προγραμματισμένη χειρουργική επέμβαση
Είδος νοσηλείας - έκτακτης ανάγκης για θεραπευτική υπηρεσία
Ενδείξεις:
Κατάσταση μετά από γαστρεντερική αιμορραγία Forrest I, Forrest IIA;
Σοβαρή αναιμία, αιμοσφαιρίνη μικρότερη από 70 g/l.
11. Κατάλογος βασικών και πρόσθετων διαγνωστικών μέτρων(αναφέρετε χωριστά τις εξετάσεις που πρέπει να γίνουν πριν από την προγραμματισμένη νοσηλεία)
Κατάλογος των κύριων διαγνωστικών μέτρων:
Πλήρης εξέταση αίματος (12 παράμετροι)
Βιοχημική εξέταση αίματος (ολική πρωτεΐνη, χολερυθρίνη, ουρία, κρεατινίνη, ALT, AST, χολερυθρίνη και κλάσματα)
Σίδηρος ορού, φερριτίνη, TIBC, δικτυοερυθρά αιμοσφαίρια
Γενική ανάλυση ούρων
Κατάλογος πρόσθετων διαγνωστικών μέτρων:
Φθοριογραφία
Οισοφαγογαστροδωδεκαδακτυλοσκόπηση,
Υπερηχογράφημα κοιλίας, νεφρών,
Ακτινογραφία του γαστρεντερικού σωλήνα σύμφωνα με ενδείξεις,
Ακτινογραφία των οργάνων του θώρακα σύμφωνα με ενδείξεις,
Ινοκολονοσκόπηση,
σιγμοειδοσκόπηση,
Υπερηχογράφημα θυρεοειδούς αδένα.
Παρακέντηση στέρνου για διαφορική διάγνωση, κατόπιν συνεννόησης με αιματολόγο, σύμφωνα με ενδείξεις
12. Διαγνωστικά κριτήρια*** (περιγραφή αξιόπιστων σημείων της νόσου ανάλογα με τη βαρύτητα της διαδικασίας).
1) Παράπονα και αναμνησία:
Ιστορικές πληροφορίες:
Χρόνια μετααιμορραγική IDA
1. Αιμορραγία της μήτρας. Μηνορραγία ποικίλης προέλευσης, υπερπολυμηνόρροια (έμμηνος ρύση για περισσότερες από 5 ημέρες, ειδικά με την εμφάνιση της πρώτης εμμήνου ρύσεως έως 15 ετών, με κύκλο μικρότερο από 26 ημέρες, παρουσία θρόμβων αίματος για περισσότερο από μία ημέρα), εξασθενημένη αιμόσταση , αποβολή, τοκετός, ινομυώματα μήτρας, αδενομύωση, ενδομήτρια αντισυλληπτικά, κακοήθεις όγκοι.
2. Αιμορραγία από το γαστρεντερικό σωλήνα. Εάν εντοπιστεί χρόνια απώλεια αίματος, διενεργείται ενδελεχής εξέταση της πεπτικής οδού "από πάνω προς τα κάτω" με εξαίρεση τις ασθένειες της στοματικής κοιλότητας, του οισοφάγου, του στομάχου, των εντέρων και της ελμινθικής εισβολής από αγκυλόστομα. Σε ενήλικες άνδρες, γυναίκες μετά την εμμηνόπαυση, η κύρια αιτία έλλειψης σιδήρου είναι η αιμορραγία από το γαστρεντερικό σωλήνα, η οποία μπορεί να προκαλέσει: πεπτικό έλκος, διαφραγματοκήλη, όγκους, γαστρίτιδα (αλκοόλ ή λόγω θεραπείας με σαλικυλικά, στεροειδή, ινδομεθακίνη). Παραβιάσεις στο σύστημα αιμόστασης μπορεί να οδηγήσουν σε αιμορραγία από το γαστρεντερικό σωλήνα.
3. Δωρεά (στο 40% των γυναικών οδηγεί σε λανθάνουσα έλλειψη σιδήρου και μερικές φορές, κυρίως σε γυναίκες δότριες με πολυετή εμπειρία (πάνω από 10 χρόνια), προκαλεί την ανάπτυξη IDA.
4. Άλλη απώλεια αίματος: ρινική, νεφρική, ιατρογενής, τεχνητά επαγόμενη σε ψυχικές ασθένειες.
5. Αιμορραγίες σε περιορισμένους χώρους: πνευμονική αιμοσιδήρωση, γλωμικοί όγκοι, ειδικά με εξέλκωση, ενδομητρίωση.
Το IDA σχετίζεται με αυξημένες απαιτήσεις σε σίδηρο :
Εγκυμοσύνη, γαλουχία, εφηβεία και εντατική ανάπτυξη, φλεγμονώδεις ασθένειες, εντατικά αθλήματα, θεραπεία με βιταμίνη Β 12 σε ασθενείς με αναιμία ανεπάρκειας Β 12.
Ένας από τους σημαντικότερους παθογενετικούς μηχανισμούς για την ανάπτυξη αναιμίας σε έγκυες γυναίκες είναι η ανεπαρκώς χαμηλή παραγωγή ερυθροποιητίνης. Εκτός από τις καταστάσεις υπερπαραγωγής προφλεγμονωδών κυτοκινών που προκαλούνται από την ίδια την εγκυμοσύνη, η υπερπαραγωγή τους είναι δυνατή σε συνοδά χρόνια νοσήματα (χρόνιες λοιμώξεις, ρευματοειδής αρθρίτιδα κ.λπ.).
Το IDA σχετίζεται με μειωμένη πρόσληψη σιδήρου
Υποσιτισμός με επικράτηση αλεύρων και γαλακτοκομικών προϊόντων. Κατά τη συλλογή μιας αναμνησίας, είναι απαραίτητο να ληφθούν υπόψη οι ιδιαιτερότητες της διατροφής (χορτοφαγία, νηστεία, δίαιτα). Σε ορισμένους ασθενείς, η διαταραχή της εντερικής απορρόφησης του σιδήρου μπορεί να καλυφθεί από γενικά σύνδρομα όπως η στεατόρροια, το σπρούι, η κοιλιοκάκη ή η διάχυτη εντερίτιδα. Η έλλειψη σιδήρου εμφανίζεται συχνά μετά από εκτομή εντέρου, στομάχου, γαστρεντεροστομία. Η ατροφική γαστρίτιδα και η ταυτόχρονη αχλωρυδρία μπορούν επίσης να μειώσουν την απορρόφηση σιδήρου. Η κακή απορρόφηση του σιδήρου μπορεί να διευκολυνθεί από τη μείωση της παραγωγής υδροχλωρικού οξέος, τη μείωση του χρόνου που απαιτείται για την απορρόφηση του σιδήρου. Τα τελευταία χρόνια έχει μελετηθεί ο ρόλος της λοίμωξης από ελικοβακτηρίδιο του πυλωρού στην ανάπτυξη της IDA. Σημειώνεται ότι σε ορισμένες περιπτώσεις, η ανταλλαγή σιδήρου στον οργανισμό κατά την εκρίζωση του ελικοβακτηριδίου του πυλωρού μπορεί να ομαλοποιηθεί χωρίς πρόσθετα μέτρα.
IDA που σχετίζεται με μειωμένη μεταφορά σιδήρου
Αυτά τα IDA σχετίζονται με συγγενή αντιτρανσφερριναιμία, παρουσία αντισωμάτων κατά της τρανσφερρίνης, μείωση της τρανσφερρίνης λόγω γενικής ανεπάρκειας πρωτεΐνης.
Γενικό αναιμικό σύνδρομο:αδυναμία, κόπωση, ζάλη, πονοκεφάλους (συχνότερα το βράδυ), δύσπνοια κατά την άσκηση, αίσθημα παλμών, συγκοπή, τρεμόπαιγμα των «μυγών» μπροστά στα μάτια με χαμηλό επίπεδο αρτηριακής πίεσης, Συχνά υπάρχει μέτρια αύξηση της θερμοκρασίας, συχνά υπνηλία κατά τη διάρκεια της ημέρας και ανεπαρκής ύπνος τη νύχτα, ευερεθιστότητα, νευρικότητα, σύγκρουση, δακρύρροια, απώλεια μνήμης και προσοχής, απώλεια όρεξης. Η σοβαρότητα των παραπόνων εξαρτάται από την προσαρμογή στην αναιμία. Ο αργός ρυθμός αναιμοποίησης συμβάλλει στην καλύτερη προσαρμογή.
Σιδεροπενικό Σύνδρομο:
αλλαγές στο δέρμα και τα εξαρτήματά του(ξηρότητα, ξεφλούδισμα, εύκολο ράγισμα, ωχρότητα). Τα μαλλιά είναι θαμπά, εύθραυστα, σπασμένα, γκριζάρουν νωρίς, πέφτουν έντονα, αλλάζουν τα νύχια: αραίωση, ευθραυστότητα, εγκάρσια ραβδώσεις, μερικές φορές κουταλιού κοιλότητα (κοιλονυχία).
Αλλαγές του βλεννογόνου(γλωσσίτιδα με ατροφία των θηλών, ρωγμές στις γωνίες του στόματος, γωνιακή στοματίτιδα).
Αλλαγές στο γαστρεντερικό σωλήνα(ατροφική γαστρίτιδα, ατροφία του οισοφαγικού βλεννογόνου, δυσφαγία). Δυσκολία στην κατάποση ξηρής και σκληρής τροφής.
Μυϊκό σύστημα. Μυασθένεια gravis (λόγω της εξασθένησης των σφιγκτήρων, υπάρχει επιτακτική ανάγκη για ούρηση, αδυναμία συγκράτησης των ούρων όταν γελάμε, βήχας, μερικές φορές ενούρηση στο κρεβάτι στα κορίτσια). Η συνέπεια της βαριάς μυασθένειας μπορεί να είναι αποβολή, επιπλοκές κατά τη διάρκεια της εγκυμοσύνης και του τοκετού (μείωση της συσταλτικότητας του μυομητρίου
Εθισμός σε ασυνήθιστες μυρωδιές.
Διαστροφή της γεύσης. Εκφράζεται στην επιθυμία να φάει κάτι μη βρώσιμο.
Σιδεροπενική δυστροφία του μυοκαρδίου- Τάση για ταχυκαρδία, υπόταση.
Διαταραχές του ανοσοποιητικού συστήματος(το επίπεδο λυσοζύμης, Β-λυσίνες, συμπλήρωμα, ορισμένες ανοσοσφαιρίνες μειώνεται, το επίπεδο των Τ- και Β-λεμφοκυττάρων μειώνεται, γεγονός που συμβάλλει σε υψηλή λοιμώδη νοσηρότητα στο IDA και εμφάνιση δευτερογενούς ανοσοανεπάρκειας συνδυασμένης φύσης).
2) φυσική εξέταση:
Ωχρότητα του δέρματος και των βλεννογόνων.
"μπλε" σκληρός χιτώνας λόγω των δυστροφικών αλλαγών τους, ελαφρά κιτρίνισμα της περιοχής του ρινοχειλικού τριγώνου, παλάμες ως αποτέλεσμα παραβίασης του μεταβολισμού της καροτίνης.
Κοιλωνύχια;
Heilit (zaeds);
Αδιάκριτα συμπτώματα γαστρίτιδας.
Ακούσια ούρηση (λόγω αδυναμίας των σφιγκτήρων).
Συμπτώματα βλάβης του καρδιαγγειακού συστήματος: αίσθημα παλμών, δύσπνοια, πόνος στο στήθος και μερικές φορές πρήξιμο στα πόδια.
3) εργαστηριακή έρευνα
Εργαστηριακοί δείκτες για IDA
|
Εργαστηριακός δείκτης |
Κανόνας |
Αλλαγές στο IDA |
|
|
Μορφολογικές αλλαγές στα ερυθροκύτταρα |
νορμοκύτταρα - 68% μικροκύτταρα - 15,2% μακροκύτταρα - 16,8% |
Η μικροκυττάρωση συνδυάζεται με ανισοκυττάρωση, η ποικιλοκυττάρωση, ανουλοκύτταρα, φυτοκύτταρα υπάρχουν |
|
|
έγχρωμη ένδειξη |
Βαθμολογία υποχρωμίας μικρότερη από 0,86 |
||
|
Γυναίκες - τουλάχιστον 120 g / l Άνδρες - τουλάχιστον 130 g / l |
μειωμένος |
||
|
Λιγότερο από 27 σελ |
|||
|
Λιγότερο από 33% |
|||
|
διευρυμένη |
|||
|
Μέση διάμετρος ερυθροκυττάρων |
7,55±0,099 μm |
μειωμένος |
|
|
Αριθμός δικτυοερυθροκυττάρων |
Δεν άλλαξε |
||
|
Αποτελεσματικός συντελεστής ερυθροποίησης |
0,06-0,08x10 12 l / ημέρα |
Δεν έχει αλλάξει ή μειωθεί |
|
|
Σίδηρος ορού |
Γυναίκες - 12-25 microml / l Άνδρες -13-30 μmol/l |
||
|
Ολική ικανότητα δέσμευσης σιδήρου του ορού αίματος |
30-85 μmol/l |
Αυξημένη |
|
|
Ικανότητα λανθάνουσας δέσμευσης σιδήρου ορού |
Λιγότερο από 47 µmol/l |
Πάνω από 47 µmol/l |
|
|
Κορεσμός τρανσφερρίνης με σίδηρο |
μειωμένος |
||
|
Δοκιμή Desferal |
Μείωση |
||
|
18-89 μmol/l |
Αναβαθμισμένο |
||
|
Ζωγραφική σε σίδερο |
Σιδεροβλάστες που υπάρχουν στο μυελό των οστών |
Εξαφάνιση σιδεροβλαστών σε στίγματα |
|
|
επίπεδο φερριτίνης |
15-150 μg/l |
Μείωση |
4) οργανικές μελέτες (σημεία ακτίνων Χ, EGDS - εικόνα).
Προκειμένου να εντοπιστούν οι πηγές απώλειας αίματος, η παθολογία άλλων οργάνων και συστημάτων:
ακτινογραφία του γαστρεντερικού σωλήνα σύμφωνα με ενδείξεις,
Ακτινογραφία των οργάνων του θώρακα σύμφωνα με ενδείξεις,
ινοκολονοσκόπηση,
σιγμοειδοσκόπηση,
Υπερηχογράφημα θυρεοειδούς αδένα.
Παρακέντηση στέρνου για διαφορική διάγνωση
5) ενδείξεις για διαβούλευση με ειδικούς:
γαστρεντερολόγος - αιμορραγία από τα όργανα της γαστρεντερικής οδού.
οδοντίατρος - αιμορραγία από τα ούλα,
ΩΡΛ - ρινορραγίες,
ογκολόγος - μια κακοήθης βλάβη που προκαλεί αιμορραγία,
νεφρολόγος - αποκλεισμός νεφρικών παθήσεων,
φθισίατρος - αιμορραγία στο φόντο της φυματίωσης,
πνευμονολόγος - απώλεια αίματος στο πλαίσιο ασθενειών του βρογχοπνευμονικού συστήματος, γυναικολόγος - αιμορραγία από το γεννητικό σύστημα,
ενδοκρινολόγος - μειωμένη λειτουργία του θυρεοειδούς, παρουσία διαβητικής νεφροπάθειας,
αιματολόγος - για τον αποκλεισμό ασθενειών του συστήματος αίματος, την αναποτελεσματικότητα της συνεχιζόμενης σιδηροθεραπείας
πρωκτολόγος - αιμορραγία από το ορθό,
ειδικός μολυσματικών ασθενειών - εάν υπάρχουν σημάδια ελμινθίασης.
6) διαφορική διάγνωση
διαφορική διάγνωση.
|
Κριτήρια |
Β12-ανεπάρκεια |
Αιμολυτική αναιμία |
|||
|
Κληρονομικός |
|||||
|
Τις περισσότερες φορές νέοι, έως 60 ετών |
Πάνω από 60 ετών |
Πάνω από 60 ετών |
Μετά από 30 χρόνια |
||
|
Σχήμα RBC |
Ανισοκυττάρωση, ποικιλοκυττάρωση |
Μεγαλοκύτταρα |
Μεγαλοκύτταρα |
Σφαιρο-, ωοκυτταραιμία |
|
|
έγχρωμη ένδειξη |
Φυσιολογικό ή αυξημένο |
||||
|
Καμπύλη Price-Jones |
Αλλαγή δεξιά ή κανονική |
μετατόπιση δεξιά |
Κανονική ή Δεξιά μετατόπιση |
Μετατόπιση αριστερά |
|
|
Μακροζωία Ερυθρών. |
Κανονικό ή κοντό |
συντομεύτηκε |
συντομεύτηκε |
συντομεύτηκε |
|
|
Δοκιμή Coombs |
Αρνητικός μερικές φορές θετική |
||||
|
Οσμωτική αντίσταση Ερ. |
Αυξημένη |
||||
|
Δικτυοερυθροκύτταρα περιφερικού αίματος |
μεγέθυνση, απόλυτη μείωση |
Μειωμένο ή αυξημένο |
χαμηλωμένο, την 5-7η ημέρα θεραπείας δικτυοερυθροκυτταρική κρίση |
Μεγεθύνεται |
Αυξάνουν |
|
Λευκοκύτταρα περιφερικού αίματος |
Πιθανή υποβάθμιση |
||||
|
Αιμοπετάλια στο περιφερικό αίμα |
Πιθανή υποβάθμιση |
||||
|
Σίδηρος ορού |
Αυξημένη ή φυσιολογική |
Αναβαθμισμένο |
Αυξημένη ή φυσιολογική |
Αυξημένη ή φυσιολογική |
|
|
Μυελός των οστών |
Αύξηση των πολυχρωματοφίλων |
Υπερπλασία όλων των αιμοποιητικών γενεών, σημεία κυτταρικής δυσπλασίας |
Μεγαλοβλάστες |
Αυξημένη ερυθροποίηση με αύξηση των ώριμων μορφών |
|
|
Η χολερυθρίνη του αίματος |
Πιθανή αύξηση |
Αύξηση του έμμεσου κλάσματος της χολερυθρίνης |
|||
|
ουροβιλίνη ούρων |
Πιθανή εμφάνιση |
Επίμονη αύξηση της ουροβιλίνης στα ούρα |
|||
Η σιδηροπενική αναιμία εκδηλώνεται με άλλες υποχρωμικές αναιμίες που προκαλούνται από διαταραχή της σύνθεσης της αιμοσφαιρίνης. Αυτές περιλαμβάνουν αναιμία που σχετίζεται με παραβίαση της σύνθεσης πορφυρινών (αναιμία με δηλητηρίαση από μόλυβδο, με συγγενείς διαταραχές της σύνθεσης πορφυρινών), καθώς και θαλασσαιμία. Η υποχρωμική αναιμία, σε αντίθεση με την σιδηροπενική αναιμία, εμφανίζεται με υψηλή περιεκτικότητα σε σίδηρο στο αίμα και την αποθήκη, η οποία δεν χρησιμοποιείται για το σχηματισμό αίμης (σιδεροαχρησία), με αυτές τις ασθένειες δεν υπάρχουν σημεία ανεπάρκειας σιδήρου των ιστών.
Το διαφορικό σημάδι αναιμίας που προκαλείται από παραβίαση της σύνθεσης πορφυρινών είναι η υποχρωμική αναιμία με βασεόφιλη παρακέντηση ερυθροκυττάρων, δικτυοερυθροκυττάρων, ενισχυμένη ερυθροποίηση στο μυελό των οστών με μεγάλο αριθμό σιδεροβλαστών. Η θαλασσαιμία χαρακτηρίζεται από σχήμα που μοιάζει με στόχο και βασεόφιλη παρακέντηση των ερυθροκυττάρων, δικτυοερυθράτρωση και παρουσία σημείων αυξημένης αιμόλυσης.
13. Στόχοι θεραπείας:
Διόρθωση έλλειψης σιδήρου.
Ολοκληρωμένη θεραπεία της αναιμίας και των επιπλοκών που συνδέονται με αυτήν.
Εξάλειψη υποξικών καταστάσεων.
Ομαλοποίηση αιμοδυναμικών, συστηματικών, μεταβολικών και οργάνων διαταραχών.
14. Θεραπευτικές τακτικές***:
14.1 Μη φαρμακολογική θεραπεία
Με σιδηροπενική αναιμία, ο ασθενής ακολουθεί μια διατροφή πλούσια σε σίδηρο. Η μέγιστη ποσότητα σιδήρου που μπορεί να απορροφηθεί από τα τρόφιμα στο γαστρεντερικό σωλήνα είναι 2 g την ημέρα. Ο σίδηρος από ζωικά προϊόντα απορροφάται στα έντερα σε πολύ μεγαλύτερες ποσότητες από ότι από φυτικά προϊόντα. Ο δισθενής σίδηρος, που είναι μέρος της αίμης, απορροφάται καλύτερα. Ο σίδηρος του κρέατος απορροφάται καλύτερα και ο σίδηρος από το συκώτι είναι χειρότερος, αφού ο σίδηρος βρίσκεται στο συκώτι κυρίως με τη μορφή φερριτίνης, αιμοσιδερίνης και επίσης με τη μορφή αίμης. Μικρές ποσότητες σιδήρου απορροφώνται από τα αυγά και τα φρούτα. Στον ασθενή συνιστώνται οι ακόλουθες τροφές που περιέχουν σίδηρο: βόειο κρέας, ψάρι, συκώτι, νεφρά, πνεύμονες, αυγά, πλιγούρι βρώμης, φαγόπυρο, φασόλια, μανιτάρια πορτσίνι, κακάο, σοκολάτα, βότανα, λαχανικά, μπιζέλια, φασόλια, μήλα, σιτάρι, ροδάκινα, σταφίδες , δαμάσκηνα, ρέγγα, αιματογόνο. Συνιστάται να παίρνετε το κούμισ σε ημερήσια δόση 0,75-1 λίτρου, με καλή ανοχή - έως 1,5 λίτρο. Τις δύο πρώτες ημέρες χορηγούνται στον ασθενή όχι περισσότερα από 100 ml κουμίς για κάθε δόση, από την 3η ημέρα ο ασθενής παίρνει 250 ml 3-4 φορές την ημέρα. Είναι προτιμότερο να παίρνετε το κουμίς 1 ώρα πριν και 1 ώρα μετά το πρωινό, 2 ώρες πριν και 1 ώρα μετά το μεσημεριανό γεύμα και το δείπνο.
Ελλείψει αντενδείξεων (σακχαρώδης διαβήτης, παχυσαρκία, αλλεργίες, διάρροια), θα πρέπει να συνιστάται στον ασθενή το μέλι. Το μέλι περιέχει έως και 40% φρουκτόζη, η οποία αυξάνει την απορρόφηση του σιδήρου στα έντερα. Ο σίδηρος απορροφάται καλύτερα από το μοσχαρίσιο κρέας (22%), από τα ψάρια (11%). από αυγά, φασόλια, φρούτα, απορροφάται 3% σίδηρο, από ρύζι, σπανάκι, καλαμπόκι - 1%.
14.2 ιατρική περίθαλψη
Ξεχωριστή λίστα
Κατάλογος Απαραίτητων Φαρμάκων
Κατάλογος πρόσθετων φαρμάκων
*** σε αυτές τις ενότητες, είναι απαραίτητο να παρέχεται ένας σύνδεσμος προς μια πηγή που έχει καλή βάση αποδεικτικών στοιχείων, υποδεικνύοντας το επίπεδο αξιοπιστίας. Οι σύνδεσμοι πρέπει να επισημαίνονται σε αγκύλες με αρίθμηση όπως εμφανίζονται. Αυτή η πηγή θα πρέπει να αναφέρεται στη λίστα των αναφορών κάτω από τον κατάλληλο αριθμό.
Η θεραπεία του IDA θα πρέπει να περιλαμβάνει τα ακόλουθα βήματα:
Ανακούφιση της αναιμίας.
Β. Θεραπεία κορεσμού (ανάκτηση αποθεμάτων σιδήρου στον οργανισμό).
Β. Υποστηρικτική φροντίδα.
Η ημερήσια δόση για την πρόληψη της αναιμίας και τη θεραπεία μιας ήπιας μορφής της νόσου είναι 60-100 mg σιδήρου και για τη θεραπεία σοβαρής αναιμίας - 100-120 mg σιδήρου (για θειικό σίδηρο).
Η συμπερίληψη ασκορβικού οξέος στα παρασκευάσματα αλάτων σιδήρου βελτιώνει την απορρόφησή του. Για το σίδηρο (III) οι δόσεις υδροξειδίου της πολυμαλτόζης μπορεί να είναι υψηλότερες, περίπου 1,5 φορές σε σχέση με το τελευταίο, επειδή. το φάρμακο είναι μη ιοντικό, είναι πολύ καλύτερα ανεκτό από τα άλατα σιδήρου, ενώ απορροφάται μόνο η ποσότητα σιδήρου που χρειάζεται ο οργανισμός και μόνο με ενεργό τρόπο.
Πρέπει να σημειωθεί ότι ο σίδηρος απορροφάται καλύτερα με «άδειο» στομάχι, γι' αυτό συνιστάται η λήψη του φαρμάκου 30-60 λεπτά πριν από το γεύμα. Με επαρκή χορήγηση σκευασμάτων σιδήρου σε επαρκή δόση, σημειώνεται αύξηση των δικτυοερυθροκυττάρων τις ημέρες 8-12, η περιεκτικότητα σε Hb αυξάνεται μέχρι το τέλος της 3ης εβδομάδας. Η ομαλοποίηση των ερυθρών μετρήσεων του αίματος συμβαίνει μόνο μετά από 5-8 εβδομάδες θεραπείας.
Όλα τα σκευάσματα σιδήρου χωρίζονται σε δύο ομάδες:
1. Παρασκευάσματα ιοντικού σιδήρου (άλας, πολυσακχαριτικές ενώσεις σιδήρου - Sorbifer, Ferretab, Tardiferon, Maxifer, Ranferon-12, Aktiferin κ.λπ.).
2. Μη ιοντικές ενώσεις, οι οποίες περιλαμβάνουν παρασκευάσματα σιδήρου σιδήρου, που αντιπροσωπεύονται από ένα σύμπλοκο σιδήρου-πρωτεΐνης και ένα σύμπλοκο υδροξειδίου-πολυμαλτόζης (Maltofer). Σύμπλεγμα πολυμαλτόζης σιδήρου (III)-υδροξειδίου (Venofer, Kosmofer, Ferkail)
Τραπέζι. Απαραίτητα στοματικά φάρμακα σιδήρου
|
Ένα φάρμακο |
Πρόσθετα εξαρτήματα |
Φόρμα δοσολογίας |
Η ποσότητα σιδήρου, mg |
|
Παρασκευάσματα μονοσυστατικών |
|||
|
1.1. Αριστοφέρων |
θειικός σίδηρος |
σιρόπι - 200 ml, 5 ml - 200 mg |
|
|
1.2. Ferronal |
γλυκονικό σίδηρο |
καρτέλα, 300 mg |
|
|
1.3. Σιδηρογλυκονικό |
γλυκονικό σίδηρο |
καρτέλα, 300 mg |
|
|
1.4. Hemopher prolongatum |
θειικός σίδηρος |
καρτέλα, 325 mg |
|
|
1.5. σιδερένιο κρασί |
σακχαρίτης σιδήρου |
διάλυμα, 200 ml 10 ml - 40 mg |
|
|
1.6. Heferol |
φουμαρικός σίδηρος |
κάψουλες, 350 mg |
|
|
Συνδυασμένα φάρμακα |
|||
|
2.1. Ακτιφερίνη |
θειικός σίδηρος, D,L-σερίνη θειικός σίδηρος, D,L-σερίνη, γλυκόζη, φρουκτόζη θειικός σίδηρος, D,L-σερίνη, γλυκόζη, φρουκτόζη, σορβικό κάλιο |
καπάκια, 0,11385 γρ σιρόπι, 5 ml-0,171 γρ σταγόνες, 1 ml - |
|
|
2.2. Sorbifer - durules |
θειικός σίδηρος, ασκορβικός |
καρτέλα, 320 mg |
|
|
2.3. Ferrstab |
καρτέλα, 154 mg |
||
|
2.4. Folfetab |
φουμαρικός σίδηρος, φολικό οξύ |
καρτέλα, 200 mg |
|
|
2.5. Ferropect |
θειικός σίδηρος, ασκορβικός |
καρτέλα, 50 mg |
|
|
2.6. Ferroplex |
θειικός σίδηρος, ασκορβικός |
καρτέλα, 50 mg |
|
|
2.7. Fefol |
θειικός σίδηρος, φολικό οξύ |
καρτέλα, 150 mg |
|
|
2.8. Αλουμινόχαρτο σιδήρου |
θειικός σίδηρος, φολικό οξύ, κυανοκοβαλαμίνη |
καπάκια, 100 mg |
|
|
2.9. Tardiferon - καθυστερημένος |
θειικός σίδηρος, ασκορβικός |
κουφέτα, 256,3 mg |
|
|
οξύ, βλεννοπρωτέωση |
|||
|
2.10. Gino-Tardiferon |
θειικός σίδηρος, ασκορβικός οξύ, βλεννοπρωτεόζη, φολικό |
κουφέτα, 256,3 mg |
|
|
2.11. Μακροφερ |
γλυκονικός σίδηρος, φολικό οξύ |
αναβράζοντα δισκία, |
|
|
2.12. Φενιούλς |
θειικός σίδηρος, ασκορβικός οξύ, νικοτιναμίδιο, βιταμίνες ομάδα Β |
||
|
2.13. Irovit |
θειικός σίδηρος, ασκορβικός οξύ, φολικό οξύ, κυανοκοβαλαμίνη, λυσίνη μονοϋδρο- |
καπάκια, 300 mg |
|
|
2.14. Ranferon-12 |
Φουμαρικός σίδηρος, ασκορβικό οξύ, φολικό οξύ, κυανοκοβαλαμίνη, θειικός ψευδάργυρος |
Καπάκια, 300 mg |
|
|
2.15. Τοτέμ |
Γλυκονικός σίδηρος, γλυκονικό μαγγάνιο, γλυκονικός χαλκός |
Αμπούλες με πόσιμο διάλυμα |
|
|
2.16. Globiron |
Φουμαρικός σίδηρος, φολικό οξύ, κυανοκοβαλαμίνη, πυριδοξίνη, ντοκουζικό νάτριο |
Καπάκια, 300 mg |
|
|
2.17.Gemsineral-TD |
Φουμαρικός σίδηρος, φολικό οξύ, κυανοκοβαλαμίνη |
Caps., 200 mg |
|
|
2.18.Ferramin-Vita |
Ασπαρτικός σίδηρος, ασκορβικό οξύ, φολικό οξύ, κυανοκοβαλαμίνη, θειικός ψευδάργυρος |
Δισκίο, 60 mg |
|
|
2.19. Μαλτόφερ |
Σταγόνες, σιρόπι, 10 mg Fe σε 1 ml. Αυτί. μασώμενο 100 mg |
||
|
2.19. Μαλτόφερ Φολ |
σύμπλοκο υδροξυλίου πολυμαλτόζης σιδήρου, φολικό οξύ |
Αυτί. μασώμενο 100 mg |
|
|
2.20 Ferrum Lek |
σύμπλοκο υδροξυλίου πολυμαλτόζης σιδήρου |
Αυτί. μασώμενο 100 mg |
Για ανακούφιση από ήπιο IDA:
Sorbifer 1 καρτέλα. x 2 p. ανά ημέρα 2-3 εβδομάδες, Maxifer 1 καρτέλα. x 2 φορές την ημέρα, 2-3 εβδομάδες, Maltofer 1 δισκίο 2 φορές την ημέρα - 2-3 εβδομάδες, Ferrum-lek 1 ταμπλέτα x 3 r. σε δ. 2-3 εβδομάδες?
Μέτριας βαρύτητας: Sorbifer 1 καρτέλα. x 2 p. ανά ημέρα 1-2 μήνες, Maxifer 1 καρτέλα. x 2 φορές την ημέρα, 1-2 μήνες, Maltofer 1 δισκίο 2 φορές την ημέρα - 1-2 μήνες, Ferrum-lek 1 tab x 3 r. σε δ. 1-2 μήνες?
Σοβαρή σοβαρότητα: Sorbifer 1 καρτέλα. x 2 p. ανά ημέρα 2-3 μήνες, Maxifer 1 καρτέλα. x 2 φορές την ημέρα, 2-3 μήνες, Maltofer 1 δισκίο 2 φορές την ημέρα - 2-3 μήνες, Ferrum-lek 1 tab x 3 r. σε δ. 2-3 μήνες.
Φυσικά, η διάρκεια της θεραπείας επηρεάζεται από το επίπεδο της αιμοσφαιρίνης στο πλαίσιο της σιδηροθεραπείας, καθώς και από τη θετική κλινική εικόνα!
Τραπέζι. Παρασκευάσματα σιδήρου για παρεντερική χορήγηση.
|
Εμπορική ονομασία |
Φόρμα δοσολογίας |
Η ποσότητα σιδήρου, mg |
|
|
Venofer IV |
Σύμπλεγμα σακχαρόζης υδροξειδίου του σιδήρου III |
Αμπούλες 5.0 |
|
|
Fercale i/m |
Δεξτράνη σιδήρου III |
Αμπούλες 2.0 |
|
|
Cosmofer i/m, i/v |
Αμπούλες 2.0 |
||
|
Novofer-D σε / m, σε / μέσα |
Σύμπλεγμα υδροξειδίου σιδήρου III-δεξτράνης |
Αμπούλες 2.0 |
Ενδείξεις για παρεντερική χορήγηση σκευασμάτων σιδήρου:
Δυσανεξία σε παρασκευάσματα σιδήρου για χορήγηση από το στόμα.
Δυσαπορρόφηση σιδήρου;
Πεπτικό έλκος του στομάχου και του δωδεκαδακτύλου κατά την περίοδο της έξαρσης.
Σοβαρή αναιμία και η ζωτική ανάγκη για γρήγορη αναπλήρωση της ανεπάρκειας σιδήρου, για παράδειγμα, προετοιμασία για χειρουργική επέμβαση (άρνηση θεραπείας με αιμοσυστατικά)
Για παρεντερική χορήγηση, χρησιμοποιούνται σκευάσματα σιδήρου σιδήρου.
Η δόση πορείας των παρασκευασμάτων σιδήρου για παρεντερική χορήγηση υπολογίζεται με τον τύπο:
A \u003d 0,066 M (100 - 6 Hb),
όπου το Α είναι μια δόση πορείας, mg.
M - σωματικό βάρος του ασθενούς, kg.
Θεραπευτικό σχήμα IDA:
1. Σε επίπεδο αιμοσφαιρίνης 109-90 g/l, αιματοκρίτης 27-32%, συνταγογραφήστε έναν συνδυασμό φαρμάκων:
Μια δίαιτα που περιλαμβάνει τροφές πλούσιες σε σίδηρο - μοσχαρίσια γλώσσα, κρέας κουνελιού, κοτόπουλο, μανιτάρια πορτσίνι, φαγόπυρο ή πλιγούρι βρώμης, όσπρια, κακάο, σοκολάτα, δαμάσκηνα, μήλα.
Αλάτι, ενώσεις πολυσακχαρίτη σιδήρου σιδήρου, σύμπλοκο σιδήρου (III)-υδροξειδίου πολυμαλτόζης σε συνολική ημερήσια δόση 100 mg (από του στόματος λήψη) για 1,5 μήνα με έλεγχο πλήρους αιματολογικής εξέτασης 1 φορά το μήνα, εάν είναι απαραίτητο, επέκταση της πορείας θεραπεία έως 3 μήνες.
ασκορβικό οξύ 2 άλλα x 3 r. στο σπίτι 2 εβδομάδες
2. Εάν το επίπεδο της αιμοσφαιρίνης είναι κάτω από 90 g/l, ο αιματοκρίτης είναι κάτω από 27%, συμβουλευτείτε έναν αιματολόγο.
Ενώσεις άλατος ή πολυσακχαρίτη δισθενούς σιδήρου ή συμπλόκου πολυμαλτόζης υδροξειδίου του σιδήρου (III) σε τυπική δόση. Εκτός από την προηγούμενη θεραπεία, χορηγήστε το σύμπλοκο σιδήρου (III)-υδροξειδίου πολυμαλτόζης (200 mg/10 ml) ενδοφλεβίως κάθε δεύτερη μέρα, η ποσότητα σιδήρου που χορηγείται θα πρέπει να υπολογίζεται σύμφωνα με τον τύπο που δίνεται στις οδηγίες του κατασκευαστή ή σιδήρου δεξτράνη III (100 mg/2 ml) μία φορά την ημέρα, ενδομυϊκά (υπολογίζεται σύμφωνα με τον τύπο), με ατομική επιλογή της πορείας ανάλογα με τις αιματολογικές παραμέτρους, αυτή τη στιγμή διακόπτεται προσωρινά η λήψη παρασκευασμάτων σιδήρου από το στόμα.
3. Όταν το επίπεδο αιμοσφαιρίνης είναι κανονικοποιημένο πάνω από 110 g/l και ο αιματοκρίτης είναι περισσότερο από 33%, συνταγογραφήστε έναν συνδυασμό παρασκευασμάτων άλατος ή πολυσακχαριτών ενώσεων σιδήρου ή συμπλόκου σιδήρου (III)-υδροξειδίου πολυμαλτόζης 100 mg 1 φορά ανά εβδομάδα για 1 μήνα, υπό τον έλεγχο των επιπέδων αιμοσφαιρίνης, ασκορβικό οξύ 2 άλλα x 3 r. σε δ. 2 εβδομάδες (δεν ισχύει για παθολογία του γαστρεντερικού σωλήνα - διάβρωση και έλκη οισοφάγου, στομάχου), φολικό οξύ 1 ταμπ. x 2 p. σε δ. 2 εβδομάδες.
4. Εάν το επίπεδο αιμοσφαιρίνης είναι μικρότερο από 70 g/l, νοσηλεία στο αιματολογικό τμήμα, σε περίπτωση αποκλεισμού οξείας γυναικολογικής ή χειρουργικής παθολογίας. Υποχρεωτική προκαταρκτική εξέταση από γυναικολόγο και χειρουργό.
Με σοβαρά αναιμικά και κυκλοφορικά-υποξικά σύνδρομα, λευκοφιλτραρισμένο εναιώρημα ερυθροκυττάρων, περαιτέρω μεταγγίσεις αυστηρά σύμφωνα με απόλυτες ενδείξεις, σύμφωνα με το Διάταγμα του Υπουργού Υγείας της Δημοκρατίας του Καζακστάν με ημερομηνία 26 Ιουλίου 2012 Αρ. 501. Υπουργός Υγείας της Δημοκρατίας του Καζακστάν με ημερομηνία 6 Νοεμβρίου 2009 Αρ. αίμα, τα συστατικά και τα παρασκευάσματά του»
Στην προεγχειρητική περίοδο, για την ταχεία ομαλοποίηση των αιματολογικών παραμέτρων, μετάγγιση λευκοφιλτραρισμένου εναιωρήματος ερυθροκυττάρων, σύμφωνα με την εντολή Νο. 501.
Ενώσεις άλατος ή πολυσακχαρίτη δισθενούς σιδήρου ή συμπλόκου πολυμαλτόζης υδροξειδίου του σιδήρου (III) (200 mg / 10 ml) ενδοφλεβίως κάθε δεύτερη μέρα σύμφωνα με υπολογισμούς σύμφωνα με τις οδηγίες και υπό τον έλεγχο των αιματολογικών παραμέτρων.
Για παράδειγμα, το σχήμα για τον υπολογισμό της ποσότητας του χορηγούμενου φαρμάκου σε σχέση με το Cosmofer:
Ολική δόση (Fe mg) = σωματικό βάρος (kg) x (απαραίτητη Hb - πραγματική Hb) (g / l) x 0,24 + 1000 mg (απόθεμα Fe). Παράγοντας 0,24 = 0,0034 (η περιεκτικότητα σε σίδηρο σε Hb είναι 0,34%) x 0,07 (όγκος αίματος 7% του σωματικού βάρους) x 1000 (μετάβαση από g σε mg). Δόση κεφαλής σε ml (με σιδηροπενική αναιμία) ως προς το σωματικό βάρος (kg) και ανάλογα με τις τιμές της Hb (g/l), η οποία αντιστοιχεί σε:
60, 75, 90, 105 g/l:
60 kg - 36, 32, 27, 23 ml, αντίστοιχα.
65 kg - 38, 33, 29, 24 ml, αντίστοιχα.
70 kg - 40, 35, 30, 25 ml, αντίστοιχα.
75 kg - 42, 37, 32, 26 ml, αντίστοιχα.
80 kg - 45, 39, 33, 27 ml, αντίστοιχα.
85 kg - 47, 41, 34, 28 ml, αντίστοιχα.
90 kg - 49, 42, 36, 29 ml, αντίστοιχα.
Εάν είναι απαραίτητο, η θεραπεία υπογράφεται σε στάδια: επείγουσα περίθαλψη, εξωτερικός ασθενής, εσωτερικός ασθενής.
14.3. Άλλες θεραπείες- Οχι
14.4. Χειρουργική επέμβαση
Ενδείξεις για χειρουργική θεραπεία είναι η συνεχιζόμενη αιμορραγία, η αύξηση της αναιμίας, λόγω αιτιών που δεν μπορούν να εξαλειφθούν με φαρμακευτική θεραπεία.
14.5. Προληπτικές ενέργειες
Πρωτογενής πρόληψηπραγματοποιείται σε ομάδες ατόμων που δεν έχουν επί του παρόντος αναιμία, αλλά υπάρχουν περιπτώσεις που προδιαθέτουν για την ανάπτυξη αναιμίας:
Έγκυος και θηλάζουσα;
Έφηβα κορίτσια, ειδικά εκείνα με βαριές περιόδους.
Γυναίκες με άφθονη και παρατεταμένη έμμηνο ρύση.
Πρόληψη της σιδηροπενικής αναιμίας σε γυναίκες με βαριά και παρατεταμένη έμμηνο ρύση.
Συνταγογραφούνται 2 κύκλοι προφυλακτικής θεραπείας διάρκειας 6 εβδομάδων (η ημερήσια δόση σιδήρου είναι 30-40 mg) ή μετά την έμμηνο ρύση για 7-10 ημέρες κάθε μήνα κατά τη διάρκεια του έτους.
Πρόληψη της σιδηροπενικής αναιμίας σε δότες, παιδιά αθλητικών σχολείων.
Συνταγογραφούνται 1-2 μαθήματα προληπτικής θεραπείας για 6 εβδομάδες σε συνδυασμό με ένα αντιοξειδωτικό σύμπλεγμα.
Κατά την περίοδο της εντατικής ανάπτυξης των αγοριών, μπορεί να αναπτυχθεί σιδηροπενική αναιμία. Αυτή τη στιγμή, θα πρέπει επίσης να γίνεται προληπτική θεραπεία με σκευάσματα σιδήρου.
Δευτερογενής πρόληψηπραγματοποιείται για άτομα με προηγουμένως θεραπευμένη σιδηροπενική αναιμία παρουσία καταστάσεων που απειλούν την ανάπτυξη υποτροπής της σιδηροπενικής αναιμίας (βαριά έμμηνος ρύση, ινομύωμα της μήτρας κ.λπ.).
Σε αυτές τις ομάδες ασθενών μετά τη θεραπεία της σιδηροπενικής αναιμίας συνιστάται μια προφυλακτική πορεία διάρκειας 6 εβδομάδων (ημερήσια δόση σιδήρου - 40 mg), στη συνέχεια δύο σειρές 6 εβδομάδων ανά έτος ή λήψη 30-40 mg σιδήρου ημερησίως για 7-10 ημέρες μετά την έμμηνο ρύση. Επιπλέον, είναι απαραίτητο να καταναλώνετε τουλάχιστον 100 γραμμάρια κρέατος καθημερινά.
Όλοι οι ασθενείς με σιδηροπενική αναιμία, καθώς και άτομα με παράγοντες κινδύνου για αυτήν την παθολογία, θα πρέπει να εγγραφούν σε γενικό ιατρό σε πολυκλινική του τόπου κατοικίας με υποχρεωτική γενική εξέταση αίματος και μελέτη περιεκτικότητας σε σίδηρο ορού τουλάχιστον 2 φορές ένα έτος. Παράλληλα, πραγματοποιείται και ιατροφαρμακευτική παρατήρηση, λαμβάνοντας υπόψη την αιτιολογία της σιδηροπενικής αναιμίας, δηλ. ο ασθενής βρίσκεται στο ιατρείο για την ασθένεια που προκάλεσε σιδηροπενική αναιμία.
14.6. Περαιτέρω διαχείριση
Οι κλινικές αιματολογικές εξετάσεις πρέπει να γίνονται κάθε μήνα. Σε σοβαρή αναιμία, γίνεται εργαστηριακός έλεγχος κάθε εβδομάδα, ελλείψει θετικής δυναμικής των αιματολογικών παραμέτρων, ενδείκνυται σε βάθος αιματολογική και γενική κλινική εξέταση.
15. Δείκτες αποτελεσματικότητας και ασφάλειας της θεραπείας των διαγνωστικών και θεραπευτικών μεθόδων που περιγράφονται στο πρωτόκολλο
Φυσιολογικές μετρήσεις αίματος μετά από 6 μήνες.
IIIΟΡΓΑΝΩΤΙΚΕΣ ΠΤΥΧΕΣ ΕΦΑΡΜΟΓΗΣ ΠΡΩΤΟΚΟΛΛΟΥ:
16. Λίστα προγραμματιστών πρωτοκόλλων με στοιχεία προσόντων
ΕΙΜΑΙ. Raisova - κεφάλι. ό.π. θεραπεία, Ph.D.
Ή. Khan - Βοηθός Τμήματος Θεραπείας Μεταπτυχιακής Εκπαίδευσης, Αιματολόγος
17. Ένδειξη μη σύγκρουσης συμφερόντων:Οχι
18. Κριτές:
19. Αναφορά των προϋποθέσεων για την αναθεώρηση του πρωτοκόλλου: κάθε 2 χρόνια.
20. Λίσταμεταχειρισμένοςβιβλιογραφία:
ΠΟΥ. Επίσημη ετήσια έκθεση. Γενεύη, 2002.
Εκτίμηση, πρόληψη και έλεγχος της σιδηροπενικής αναιμίας. Ένας οδηγός για διαχειριστές προγραμμάτων - Γενεύη: Παγκόσμιος Οργανισμός Υγείας, 2001 (WHO/NHD/01.3).
Dvoretsky L.I. IDA. Newdiamid-AO. Μ.: 1998.
Kovaleva L. Σιδηροπενική αναιμία. Μ: Γιατρέ. 2002; 12:4-9.
G. Perewusnyk, R. Huch, A. Huch, C. Breymann. British Journal of Nutrition. 2002; 88:3-10.
Strai S.K.S., Bomford A., McArdle H.I. Μεταφορά σιδήρου μέσω των κυτταρικών μεμβρανών: μοριακή συγκράτηση της πρόσληψης σιδήρου από το δωδεκαδάκτυλο και τον πλακούντα. Καλύτερη πρακτική και έρευνα Clin Haem. 2002; 5:2:243-259.
Schaeffer R.M., Gachet K., Huh R., Krafft A. Iron letter: συστάσεις για τη θεραπεία της σιδηροπενικής αναιμίας. Αιματολογία και Μεταγγίσεις 2004; 49(4):40-48.
Dolgov V.V., Lugovskaya S.A., Morozova V.T., Pochtar M.E. Εργαστηριακή διάγνωση αναιμίας. Μ.: 2001; 84.
Novik A.A., Bogdanov A.N. Αναιμία (από το Α έως το Ω). Ένας οδηγός για τους γιατρούς / επιμ. Ακαδ. Yu.L. Σεφτσένκο. - Αγία Πετρούπολη: "Neva", 2004. - 62-74 σελ.
Papayan A.V., Zhukova L.Yu. Αναιμία σε παιδιά: χέρια. Για τους γιατρούς. - Αγία Πετρούπολη: Peter, 2001. - 89-127 p.
Alekseev N.A. αναιμία. - Αγία Πετρούπολη: Ιπποκράτης. - 2004. - 512 σελ.
Lewis S.M., Bane B., Bates I. Πρακτική και εργαστηριακή αιματολογία / μετάφρ. από τα Αγγλικά. εκδ. Ο Α.Γ. Ρουμιάντσεφ. - Μ.: GEOTAR-Media, 2009. - 672 σελ.
RCHD (Ρεπουμπλικανικό Κέντρο για την Ανάπτυξη της Υγείας του Υπουργείου Υγείας της Δημοκρατίας του Καζακστάν)
Έκδοση: Κλινικά Πρωτόκολλα του Υπουργείου Υγείας της Δημοκρατίας του Καζακστάν - 2013
Σιδηροπενική αναιμία, μη καθορισμένη (D50.9)
Αιματολογία
γενικές πληροφορίες
Σύντομη περιγραφή
Εγκρίθηκε με τα πρακτικά της συνεδρίασης
Επιτροπή Εμπειρογνωμόνων για την Ανάπτυξη της Υγείας του Υπουργείου Υγείας της Δημοκρατίας του Καζακστάν
23 με ημερομηνία 12/12/2013
Σιδηροπενική αναιμία (IDA)- κλινικό και αιματολογικό σύνδρομο, που χαρακτηρίζεται από εξασθενημένη σύνθεση αιμοσφαιρίνης ως αποτέλεσμα έλλειψης σιδήρου, η οποία αναπτύσσεται στο πλαίσιο διαφόρων παθολογικών (φυσιολογικών) διεργασιών και εκδηλώνεται με σημεία αναιμίας και σιδεροπενίας (L.I. Dvoretsky, 2004).
Όνομα πρωτοκόλλου:
ΣΙΔΗΡΟΠΕΝΙΚΗ ΑΝΑΙΜΙΑ
Κωδικός πρωτοκόλλου:
Κωδικοί ICD-10:
Δ 50 Σιδηροπενική αναιμία
Δ 50.0 Μετααιμορραγική (χρόνια) αναιμία
Δ 50.8 Άλλες σιδηροπενικές αναιμίες
D 50.9 Σιδηροπενική αναιμία, μη καθορισμένη
Ημερομηνία ανάπτυξης πρωτοκόλλου: 2013
Συντομογραφίες που χρησιμοποιούνται στο πρωτόκολλο:
J - έλλειψη σιδήρου
DNA - δεοξυριβονουκλεϊκό οξύ
IDA - σιδηροπενική αναιμία
WDS - κατάσταση έλλειψης σιδήρου
CPU - έγχρωμη ένδειξη
Χρήστες πρωτοκόλλου: αιματολόγος, θεραπευτής, γαστρεντερολόγος, χειρουργός, γυναικολόγος
Ταξινόμηση
Επί του παρόντος δεν υπάρχει γενικά αποδεκτή ταξινόμηση της σιδηροπενικής αναιμίας.
Κλινική ταξινόμηση της σιδηροπενικής αναιμίας (για το Καζακστάν).
Στη διάγνωση της σιδηροπενικής αναιμίας, είναι απαραίτητο να επισημανθούν 3 σημεία:
Αιτιολογική μορφή (θα καθοριστεί μετά από πρόσθετη εξέταση)
- Λόγω χρόνιας απώλειας αίματος (χρόνια μετα-αιμορραγική αναιμία)
- Λόγω αυξημένης κατανάλωσης σιδήρου (αυξημένη απαίτηση σιδήρου)
- Λόγω ανεπαρκών αρχικών επιπέδων σιδήρου (σε νεογέννητα και μικρά παιδιά)
- Διατροφικά (διατροφικά)
- λόγω ανεπαρκούς εντερικής απορρόφησης
- Λόγω διαταραγμένης μεταφοράς σιδήρου
στάδια
Α. Λανθάνουσα: μειωμένος Fe στον ορό του αίματος, ανεπάρκεια σιδήρου χωρίς κλινική αναιμίας (λανθάνουσα αναιμία)
Β. Κλινικά λεπτομερής εικόνα υποχρωμικής αναιμίας.
Αυστηρότητα
Ελαφρύ (περιεκτικότητα σε Hb 90-120 g/l)
Μέσο (περιεκτικότητα σε Hb 70-89 g/l)
Σοβαρή (περιεκτικότητα σε Hb κάτω από 70 g/l)
Παράδειγμα:Σιδηροπενική αναιμία, μεταγαστρεκτομή, στάδιο Β, σοβαρή.
Διαγνωστικά
Κατάλογος των κύριων διαγνωστικών μέτρων:
- Πλήρης εξέταση αίματος (12 παράμετροι)
- Βιοχημική εξέταση αίματος (ολική πρωτεΐνη, χολερυθρίνη, ουρία, κρεατινίνη, ALT, AST, χολερυθρίνη και κλάσματα)
- Σίδηρος ορού, φερριτίνη, TIBC, δικτυοερυθρά αιμοσφαίρια
- Γενική ανάλυση ούρων
Κατάλογος πρόσθετων διαγνωστικών μέτρων:
- Φθοριογραφία
- Οισοφαγογαστροδωδεκαδακτυλοσκόπηση,
- Υπερηχογράφημα κοιλίας, νεφρών,
- Ακτινογραφία του γαστρεντερικού σωλήνα σύμφωνα με ενδείξεις,
- Ακτινογραφία των οργάνων του θώρακα σύμφωνα με ενδείξεις,
- Ινοκολονοσκόπηση,
- σιγμοειδοσκόπηση,
- Υπερηχογράφημα θυρεοειδούς αδένα.
- Παρακέντηση στέρνου για διαφορική διάγνωση, κατόπιν συνεννόησης με αιματολόγο, σύμφωνα με ενδείξεις
Διαγνωστικά κριτήρια*** (περιγραφή αξιόπιστων σημείων της νόσου ανάλογα με τη βαρύτητα της διαδικασίας).
1) Παράπονα και αναμνησία:
Ιστορικές πληροφορίες:
Χρόνια μετααιμορραγική IDA
1. Αιμορραγία της μήτρας . Μηνορραγία ποικίλης προέλευσης, υπερπολυμηνόρροια (έμμηνος ρύση για περισσότερες από 5 ημέρες, ειδικά με την εμφάνιση της πρώτης εμμήνου ρύσεως έως 15 ετών, με κύκλο μικρότερο από 26 ημέρες, παρουσία θρόμβων αίματος για περισσότερο από μία ημέρα), εξασθενημένη αιμόσταση , αποβολή, τοκετός, ινομυώματα μήτρας, αδενομύωση, ενδομήτρια αντισυλληπτικά, κακοήθεις όγκοι.
2. Αιμορραγία από το γαστρεντερικό σωλήνα. Εάν εντοπιστεί χρόνια απώλεια αίματος, διενεργείται ενδελεχής εξέταση της πεπτικής οδού "από πάνω προς τα κάτω" με εξαίρεση τις ασθένειες της στοματικής κοιλότητας, του οισοφάγου, του στομάχου, των εντέρων και της ελμινθικής εισβολής από αγκυλόστομα. Σε ενήλικες άνδρες, γυναίκες μετά την εμμηνόπαυση, η κύρια αιτία έλλειψης σιδήρου είναι η αιμορραγία από το γαστρεντερικό σωλήνα, η οποία μπορεί να προκαλέσει: πεπτικό έλκος, διαφραγματοκήλη, όγκους, γαστρίτιδα (αλκοόλ ή λόγω θεραπείας με σαλικυλικά, στεροειδή, ινδομεθακίνη). Παραβιάσεις στο σύστημα αιμόστασης μπορεί να οδηγήσουν σε αιμορραγία από το γαστρεντερικό σωλήνα.
3. Δωρεά (στο 40% των γυναικών οδηγεί σε λανθάνουσα έλλειψη σιδήρου και μερικές φορές, κυρίως σε γυναίκες δότριες με πολυετή εμπειρία (πάνω από 10 χρόνια), προκαλεί την ανάπτυξη IDA.
4. Άλλη απώλεια αίματος : ρινική, νεφρική, ιατρογενής, τεχνητά επαγόμενη σε ψυχικές ασθένειες.
5. Αιμορραγίες σε περιορισμένους χώρους : πνευμονική αιμοσιδήρωση, γλωμικοί όγκοι, ειδικά με εξέλκωση, ενδομητρίωση.
IDA που σχετίζεται με αυξημένες απαιτήσεις σε σίδηρο:
Εγκυμοσύνη, γαλουχία, εφηβεία και εντατική ανάπτυξη, φλεγμονώδεις ασθένειες, εντατικά αθλήματα, θεραπεία με βιταμίνη Β 12 σε ασθενείς με αναιμία ανεπάρκειας Β 12.
Ένας από τους σημαντικότερους παθογενετικούς μηχανισμούς για την ανάπτυξη αναιμίας σε έγκυες γυναίκες είναι η ανεπαρκώς χαμηλή παραγωγή ερυθροποιητίνης. Εκτός από τις καταστάσεις υπερπαραγωγής προφλεγμονωδών κυτοκινών που προκαλούνται από την ίδια την εγκυμοσύνη, η υπερπαραγωγή τους είναι δυνατή σε συνοδά χρόνια νοσήματα (χρόνιες λοιμώξεις, ρευματοειδής αρθρίτιδα κ.λπ.).
Το IDA σχετίζεται με μειωμένη πρόσληψη σιδήρου
Υποσιτισμός με επικράτηση αλεύρων και γαλακτοκομικών προϊόντων. Κατά τη συλλογή μιας αναμνησίας, είναι απαραίτητο να ληφθούν υπόψη οι ιδιαιτερότητες της διατροφής (χορτοφαγία, νηστεία, δίαιτα). Σε ορισμένους ασθενείς, η διαταραχή της εντερικής απορρόφησης του σιδήρου μπορεί να καλυφθεί από γενικά σύνδρομα όπως η στεατόρροια, το σπρούι, η κοιλιοκάκη ή η διάχυτη εντερίτιδα. Η έλλειψη σιδήρου εμφανίζεται συχνά μετά από εκτομή εντέρου, στομάχου, γαστρεντεροστομία. Η ατροφική γαστρίτιδα και η ταυτόχρονη αχλωρυδρία μπορούν επίσης να μειώσουν την απορρόφηση σιδήρου. Η κακή απορρόφηση του σιδήρου μπορεί να διευκολυνθεί από τη μείωση της παραγωγής υδροχλωρικού οξέος, τη μείωση του χρόνου που απαιτείται για την απορρόφηση του σιδήρου. Τα τελευταία χρόνια έχει μελετηθεί ο ρόλος της λοίμωξης από ελικοβακτηρίδιο του πυλωρού στην ανάπτυξη της IDA. Σημειώνεται ότι σε ορισμένες περιπτώσεις, η ανταλλαγή σιδήρου στον οργανισμό κατά την εκρίζωση του ελικοβακτηριδίου του πυλωρού μπορεί να ομαλοποιηθεί χωρίς πρόσθετα μέτρα.
IDA που σχετίζεται με μειωμένη μεταφορά σιδήρου
Αυτά τα IDA σχετίζονται με συγγενή αντιτρανσφερριναιμία, παρουσία αντισωμάτων κατά της τρανσφερρίνης, μείωση της τρανσφερρίνης λόγω γενικής ανεπάρκειας πρωτεΐνης.
ένα. Γενικό αναιμικό σύνδρομο:αδυναμία, κόπωση, ζάλη, πονοκεφάλους (συχνότερα το βράδυ), δύσπνοια κατά την άσκηση, αίσθημα παλμών, συγκοπή, τρεμόπαιγμα των «μυγών» μπροστά στα μάτια με χαμηλό επίπεδο αρτηριακής πίεσης, Συχνά υπάρχει μέτρια αύξηση της θερμοκρασίας, συχνά υπνηλία κατά τη διάρκεια της ημέρας και ανεπαρκής ύπνος τη νύχτα, ευερεθιστότητα, νευρικότητα, σύγκρουση, δακρύρροια, απώλεια μνήμης και προσοχής, απώλεια όρεξης. Η σοβαρότητα των παραπόνων εξαρτάται από την προσαρμογή στην αναιμία. Ο αργός ρυθμός αναιμοποίησης συμβάλλει στην καλύτερη προσαρμογή.
σι. Σιδεροπενικό Σύνδρομο:
- αλλαγές στο δέρμα και τα εξαρτήματά του(ξηρότητα, ξεφλούδισμα, εύκολο ράγισμα, ωχρότητα). Τα μαλλιά είναι θαμπά, εύθραυστα, σπασμένα, γκριζάρουν νωρίς, πέφτουν έντονα, αλλάζουν τα νύχια: αραίωση, ευθραυστότητα, εγκάρσια ραβδώσεις, μερικές φορές κουταλιού κοιλότητα (κοιλονυχία).
- Αλλαγές του βλεννογόνου(γλωσσίτιδα με ατροφία των θηλών, ρωγμές στις γωνίες του στόματος, γωνιακή στοματίτιδα).
- Αλλαγές στο γαστρεντερικό σωλήνα(ατροφική γαστρίτιδα, ατροφία του οισοφαγικού βλεννογόνου, δυσφαγία). Δυσκολία στην κατάποση ξηρής και σκληρής τροφής.
- Μυϊκό σύστημα. Μυασθένεια gravis (λόγω της εξασθένησης των σφιγκτήρων, υπάρχει επιτακτική ανάγκη για ούρηση, αδυναμία συγκράτησης των ούρων όταν γελάμε, βήχας, μερικές φορές ενούρηση στο κρεβάτι στα κορίτσια). Η βαριά μυασθένεια μπορεί επίσης να οδηγήσει σε αποβολή, επιπλοκές κατά τη διάρκεια της εγκυμοσύνης και του τοκετού (μείωση της συσταλτικότητας του μυομητρίου
Εθισμός σε ασυνήθιστες μυρωδιές.
Διαστροφή της γεύσης. Εκφράζεται στην επιθυμία να φάει κάτι μη βρώσιμο.
- Σιδεροπενική δυστροφία του μυοκαρδίου- Τάση για ταχυκαρδία, υπόταση.
- Διαταραχές στο ανοσοποιητικό σύστημα(το επίπεδο λυσοζύμης, Β-λυσίνες, συμπλήρωμα, ορισμένες ανοσοσφαιρίνες μειώνεται, το επίπεδο των Τ- και Β-λεμφοκυττάρων μειώνεται, γεγονός που συμβάλλει σε υψηλή λοιμώδη νοσηρότητα στο IDA και εμφάνιση δευτερογενούς ανοσοανεπάρκειας συνδυασμένης φύσης).
2) φυσική εξέταση:
. ωχρότητα του δέρματος και των βλεννογόνων.
. "μπλε" σκληρός χιτώνας λόγω των δυστροφικών αλλαγών τους, ελαφρά κιτρίνισμα της περιοχής του ρινοχειλικού τριγώνου, παλάμες ως αποτέλεσμα παραβίασης του μεταβολισμού της καροτίνης.
. Κοιλωνύχια;
. χειλίτιδα (επιληπτικές κρίσεις);
. δυσδιάκριτα συμπτώματα γαστρίτιδας.
. ακούσια ούρηση (λόγω αδυναμίας των σφιγκτήρων).
. συμπτώματα βλάβης στο καρδιαγγειακό σύστημα: αίσθημα παλμών, δύσπνοια, πόνος στο στήθος και μερικές φορές πρήξιμο στα πόδια.
3) εργαστηριακή έρευνα
Εργαστηριακοί δείκτες για IDA
| Εργαστηριακός δείκτης | Κανόνας | Αλλαγές στο IDA | |
| 1 | Μορφολογικές αλλαγές στα ερυθροκύτταρα |
νορμοκύτταρα - 68% μικροκύτταρα - 15,2% μακροκύτταρα - 16,8% |
Η μικροκυττάρωση συνδυάζεται με ανισοκυττάρωση, η ποικιλοκυττάρωση, ανουλοκύτταρα, φυτοκύτταρα υπάρχουν |
| 2 | δείκτης χρώματος | 0,86 -1,05 | Βαθμολογία υποχρωμίας μικρότερη από 0,86 |
| 3 | Περιεκτικότητα σε αιμοσφαιρίνη |
Γυναίκες - τουλάχιστον 120 g / l Άνδρες - τουλάχιστον 130 g / l |
μειωμένος |
| 4 | ΚΑΘΙΣΤΕ | 27-31 σελ | Λιγότερο από 27 σελ |
| 5 | ICSU | 33-37% | Λιγότερο από 33% |
| 6 | MCV | 80-100 φλιτζ | χαμηλωμένο |
| 7 | RDW | 11,5 - 14,5% | διευρυμένη |
| 8 | Μέση διάμετρος ερυθροκυττάρων | 7,55±0,099 μm | μειωμένος |
| 9 | Αριθμός δικτυοερυθροκυττάρων | 2-10:1000 | Δεν άλλαξε |
| 10 | Αποτελεσματικός συντελεστής ερυθροποίησης | 0,06-0,08x10 12 l / ημέρα | Δεν έχει αλλάξει ή μειωθεί |
| 11 | Σίδηρος ορού |
Γυναίκες - 12-25 microml / l Άνδρες -13-30 μmol/l |
Μειωμένος |
| 12 | Ολική ικανότητα δέσμευσης σιδήρου του ορού αίματος | 30-85 μmol/l | Αυξημένη |
| 13 | Ικανότητα λανθάνουσας δέσμευσης σιδήρου ορού | Λιγότερο από 47 µmol/l | Πάνω από 47 µmol/l |
| 14 | Κορεσμός τρανσφερρίνης με σίδηρο | 16-15% | μειωμένος |
| 15 | Δοκιμή Desferal | 0,8-1,2 mg | Μείωση |
| 16 | Η περιεκτικότητα σε πρωτοπορφυρίνες στα ερυθροκύτταρα | 18-89 μmol/l | Αναβαθμισμένο |
| 17 | Ζωγραφική σε σίδερο | Σιδεροβλάστες που υπάρχουν στο μυελό των οστών | Εξαφάνιση σιδεροβλαστών σε στίγματα |
| 18 | επίπεδο φερριτίνης | 15-150 μg/l | Μείωση |
4) οργανικές μελέτες (σημεία ακτίνων Χ, EGDS - εικόνα).
Προκειμένου να εντοπιστούν οι πηγές απώλειας αίματος, η παθολογία άλλων οργάνων και συστημάτων:
- Ακτινογραφία του γαστρεντερικού σωλήνα σύμφωνα με τις ενδείξεις,
- Ακτινογραφία των οργάνων του θώρακα σύμφωνα με τις ενδείξεις,
- ινοκολονοσκόπηση,
- σιγμοειδοσκόπηση,
- Υπερηχογράφημα θυρεοειδούς αδένα.
- Παρακέντηση στέρνου για διαφορική διάγνωση
5) ενδείξεις για διαβούλευση με ειδικούς:
γαστρεντερολόγος - αιμορραγία από τα όργανα της γαστρεντερικής οδού.
οδοντίατρος - αιμορραγία από τα ούλα,
ΩΡΛ - ρινορραγίες,
ογκολόγος - μια κακοήθης βλάβη που προκαλεί αιμορραγία,
νεφρολόγος - αποκλεισμός νεφρικών παθήσεων,
φθισίατρος - αιμορραγία στο φόντο της φυματίωσης,
πνευμονολόγος - απώλεια αίματος στο πλαίσιο ασθενειών του βρογχοπνευμονικού συστήματος, γυναικολόγος - αιμορραγία από το γεννητικό σύστημα,
ενδοκρινολόγος - μειωμένη λειτουργία του θυρεοειδούς, παρουσία διαβητικής νεφροπάθειας,
αιματολόγος - για να αποκλειστούν ασθένειες του συστήματος αίματος, η αναποτελεσματικότητα της διενεργούμενης σιδηροθεραπείας
πρωκτολόγος - αιμορραγία από το ορθό,
λοιμωξιολόγος - εάν υπάρχουν σημάδια ελμινθίασης.
Διαφορική Διάγνωση
| Κριτήρια | IDA | MDS (RA) | Β12-ανεπάρκεια | Αιμολυτική αναιμία | |
| Κληρονομικός | ΑΙΓΑ | ||||
| Ηλικία | Τις περισσότερες φορές νέοι, έως 60 ετών |
Πάνω από 60 ετών |
Πάνω από 60 ετών | - | Μετά από 30 χρόνια |
| Σχήμα RBC | Ανισοκυττάρωση, ποικιλοκυττάρωση | Μεγαλοκύτταρα | Μεγαλοκύτταρα | Σφαιρο-, ωοκυτταραιμία | Κανόνας |
| δείκτης χρώματος | χαμηλωμένο | Φυσιολογικό ή αυξημένο | Προωθήθηκε | Κανόνας | Κανόνας |
| Καμπύλη Price-Jones | Κανόνας | Αλλαγή δεξιά ή κανονική | μετατόπιση δεξιά | Κανονική ή Δεξιά μετατόπιση | Μετατόπιση αριστερά |
| Μακροζωία Ερυθρών. | Κανόνας | Κανονικό ή κοντό | συντομεύτηκε | συντομεύτηκε | συντομεύτηκε |
| Δοκιμή Coombs | Αρνητικός | Αρνητικός μερικές φορές θετική | Αρνητικός | Αρνητικός | Θετικός |
| Οσμωτική αντίσταση Ερ. | Κανόνας | Κανόνας | Κανόνας | Αυξημένη | Κανόνας |
| Δικτυοερυθροκύτταρα περιφερικού αίματος |
σχετίζεται μεγέθυνση, απόλυτη μείωση |
Μειωμένο ή αυξημένο |
χαμηλωμένο, την 5-7η ημέρα θεραπείας δικτυοερυθροκυτταρική κρίση |
Μεγεθύνεται | Αυξάνουν |
| Λευκοκύτταρα περιφερικού αίματος | Κανόνας | Μειωμένος | Πιθανή υποβάθμιση | Κανόνας | Κανόνας |
| Αιμοπετάλια στο περιφερικό αίμα | Κανόνας | Μειωμένος | Πιθανή υποβάθμιση | Κανόνας | Κανόνας |
| Σίδηρος ορού | Μειωμένος | Αυξημένη ή φυσιολογική | Αναβαθμισμένο | Αυξημένη ή φυσιολογική | Αυξημένη ή φυσιολογική |
| Μυελός των οστών | Αύξηση των πολυχρωματοφίλων | Υπερπλασία όλων των αιμοποιητικών γενεών, σημεία κυτταρικής δυσπλασίας | Μεγαλοβλάστες | Αυξημένη ερυθροποίηση με αύξηση των ώριμων μορφών | |
| Η χολερυθρίνη του αίματος | Κανόνας | Κανόνας | Πιθανή αύξηση | Αύξηση του έμμεσου κλάσματος της χολερυθρίνης | |
| ουροβιλίνη ούρων | Κανόνας | Κανόνας | Πιθανή εμφάνιση | Επίμονη αύξηση της ουροβιλίνης στα ούρα | |
Η διαφορική διάγνωση της σιδηροπενικής αναιμίας πραγματοποιείται με άλλες υποχρωμικές αναιμίες που προκαλούνται από διαταραχή της σύνθεσης της αιμοσφαιρίνης. Αυτές περιλαμβάνουν αναιμία που σχετίζεται με παραβίαση της σύνθεσης πορφυρινών (αναιμία με δηλητηρίαση από μόλυβδο, με συγγενείς διαταραχές της σύνθεσης πορφυρινών), καθώς και θαλασσαιμία. Η υποχρωμική αναιμία, σε αντίθεση με την σιδηροπενική αναιμία, εμφανίζεται με υψηλή περιεκτικότητα σε σίδηρο στο αίμα και την αποθήκη, η οποία δεν χρησιμοποιείται για το σχηματισμό αίμης (σιδεροαχρησία), με αυτές τις ασθένειες δεν υπάρχουν σημεία ανεπάρκειας σιδήρου των ιστών.
Το διαφορικό σημάδι αναιμίας που προκαλείται από παραβίαση της σύνθεσης πορφυρινών είναι η υποχρωμική αναιμία με βασεόφιλη παρακέντηση ερυθροκυττάρων, δικτυοερυθροκυττάρων, ενισχυμένη ερυθροποίηση στο μυελό των οστών με μεγάλο αριθμό σιδεροβλαστών. Η θαλασσαιμία χαρακτηρίζεται από σχήμα που μοιάζει με στόχο και βασεόφιλη παρακέντηση των ερυθροκυττάρων, δικτυοερυθράτρωση και παρουσία σημείων αυξημένης αιμόλυσης.
Θεραπεία στο εξωτερικό
Λάβετε θεραπεία σε Κορέα, Ισραήλ, Γερμανία, ΗΠΑ
Λάβετε συμβουλές για τον ιατρικό τουρισμό
Θεραπεία
Στόχοι θεραπείας:
- Διόρθωση έλλειψης σιδήρου.
- Ολοκληρωμένη θεραπεία της αναιμίας και των επιπλοκών που σχετίζονται με αυτήν.
- Εξάλειψη υποξικών καταστάσεων.
- Ομαλοποίηση αιμοδυναμικών, συστηματικών, μεταβολικών και οργανικών διαταραχών.
Θεραπευτικές τακτικές***:
μη φαρμακευτική θεραπεία
Με σιδηροπενική αναιμία, ο ασθενής ακολουθεί μια διατροφή πλούσια σε σίδηρο. Η μέγιστη ποσότητα σιδήρου που μπορεί να απορροφηθεί από τα τρόφιμα στο γαστρεντερικό σωλήνα είναι 2 g την ημέρα. Ο σίδηρος από ζωικά προϊόντα απορροφάται στα έντερα σε πολύ μεγαλύτερες ποσότητες από ότι από φυτικά προϊόντα. Ο δισθενής σίδηρος, που είναι μέρος της αίμης, απορροφάται καλύτερα. Ο σίδηρος του κρέατος απορροφάται καλύτερα και ο σίδηρος από το συκώτι είναι χειρότερος, αφού ο σίδηρος στο συκώτι βρίσκεται κυρίως με τη μορφή φερριτίνης, αιμοσιδερίνης και επίσης με τη μορφή αίμης. Μικρές ποσότητες σιδήρου απορροφώνται από τα αυγά και τα φρούτα. Στον ασθενή συνιστώνται οι ακόλουθες τροφές που περιέχουν σίδηρο: βόειο κρέας, ψάρι, συκώτι, νεφρά, πνεύμονες, αυγά, πλιγούρι βρώμης, φαγόπυρο, φασόλια, μανιτάρια πορτσίνι, κακάο, σοκολάτα, βότανα, λαχανικά, μπιζέλια, φασόλια, μήλα, σιτάρι, ροδάκινα, σταφίδες , δαμάσκηνα, ρέγγα, αιματογόνο. Συνιστάται να παίρνετε το κούμισ σε ημερήσια δόση 0,75-1 λίτρου, με καλή ανοχή - έως 1,5 λίτρο. Τις δύο πρώτες ημέρες χορηγούνται στον ασθενή όχι περισσότερα από 100 ml κουμίς για κάθε δόση, από την 3η ημέρα ο ασθενής παίρνει 250 ml 3-4 φορές την ημέρα. Είναι προτιμότερο να παίρνετε το κουμίς 1 ώρα πριν και 1 ώρα μετά το πρωινό, 2 ώρες πριν και 1 ώρα μετά το μεσημεριανό γεύμα και το δείπνο.
Ελλείψει αντενδείξεων (σακχαρώδης διαβήτης, παχυσαρκία, αλλεργίες, διάρροια), θα πρέπει να συνιστάται στον ασθενή το μέλι. Το μέλι περιέχει έως και 40% φρουκτόζη, η οποία αυξάνει την απορρόφηση του σιδήρου στα έντερα. Ο σίδηρος απορροφάται καλύτερα από το μοσχαρίσιο κρέας (22%), από τα ψάρια (11%). από αυγά, φασόλια, φρούτα, απορροφάται 3% σίδηρο, από ρύζι, σπανάκι, καλαμπόκι - 1%.
φαρμακευτική θεραπεία
Ξεχωριστή λίστα
- κατάλογος βασικών φαρμάκων
- κατάλογος πρόσθετων φαρμάκων
*** σε αυτές τις ενότητες, είναι απαραίτητο να παρέχεται ένας σύνδεσμος προς μια πηγή που έχει καλή βάση αποδεικτικών στοιχείων, υποδεικνύοντας το επίπεδο αξιοπιστίας. Οι σύνδεσμοι πρέπει να επισημαίνονται σε αγκύλες με αρίθμηση όπως εμφανίζονται. Αυτή η πηγή θα πρέπει να αναφέρεται στη λίστα των αναφορών κάτω από τον κατάλληλο αριθμό.
Η θεραπεία του IDA θα πρέπει να περιλαμβάνει τα ακόλουθα βήματα:
- Ανακούφιση της αναιμίας.
Β. Θεραπεία κορεσμού (ανάκτηση αποθεμάτων σιδήρου στον οργανισμό).
Β. Υποστηρικτική φροντίδα.
Η συμπερίληψη ασκορβικού οξέος στα παρασκευάσματα αλάτων σιδήρου βελτιώνει την απορρόφησή του. Για το σίδηρο (III) οι δόσεις υδροξειδίου της πολυμαλτόζης μπορεί να είναι υψηλότερες, περίπου 1,5 φορές σε σχέση με το τελευταίο, επειδή. το φάρμακο είναι μη ιοντικό, είναι πολύ καλύτερα ανεκτό από τα άλατα σιδήρου, ενώ απορροφάται μόνο η ποσότητα σιδήρου που χρειάζεται ο οργανισμός και μόνο με ενεργό τρόπο.
Πρέπει να σημειωθεί ότι ο σίδηρος απορροφάται καλύτερα με «άδειο» στομάχι, γι' αυτό συνιστάται η λήψη του φαρμάκου 30-60 λεπτά πριν από το γεύμα. Με επαρκή χορήγηση σκευασμάτων σιδήρου σε επαρκή δόση, σημειώνεται αύξηση των δικτυοερυθροκυττάρων τις ημέρες 8-12, η περιεκτικότητα σε Hb αυξάνεται μέχρι το τέλος της 3ης εβδομάδας. Η ομαλοποίηση των ερυθρών μετρήσεων του αίματος συμβαίνει μόνο μετά από 5-8 εβδομάδες θεραπείας.
Όλα τα σκευάσματα σιδήρου χωρίζονται σε δύο ομάδες:
1. Παρασκευάσματα ιοντικού σιδήρου (άλας, πολυσακχαριτικές ενώσεις σιδήρου - Sorbifer, Ferretab, Tardiferon, Maxifer, Ranferon-12, Aktiferin κ.λπ.).
2. Μη ιοντικές ενώσεις, οι οποίες περιλαμβάνουν παρασκευάσματα σιδήρου σιδήρου, που αντιπροσωπεύονται από ένα σύμπλοκο σιδήρου-πρωτεΐνης και ένα σύμπλοκο υδροξειδίου-πολυμαλτόζης (Maltofer). Σύμπλεγμα πολυμαλτόζης σιδήρου (III)-υδροξειδίου (Venofer, Kosmofer, Ferkail)
Τραπέζι. Απαραίτητα στοματικά φάρμακα σιδήρου
| Ένα φάρμακο | Πρόσθετα εξαρτήματα | Φόρμα δοσολογίας | Η ποσότητα σιδήρου, mg |
| Παρασκευάσματα μονοσυστατικών | |||
| Αριστοφέρων | θειικός σίδηρος |
σιρόπι - 200 ml, 5 ml - 200 mg |
|
| Ferronal | γλυκονικό σίδηρο | καρτέλα, 300 mg | 12% |
| Σιδηρογλυκονικό | γλυκονικό σίδηρο | καρτέλα, 300 mg | 12% |
| Hemopher prolongatum | θειικός σίδηρος | καρτέλα, 325 mg | 105 mg |
| σιδερένιο κρασί | σακχαρίτης σιδήρου |
διάλυμα, 200 ml 10 ml - 40 mg |
|
| Heferol | φουμαρικός σίδηρος | κάψουλες, 350 mg | 100 mg |
| Συνδυασμένα φάρμακα | |||
| Ακτιφερίνη |
θειικός σίδηρος, D,L-σερίνη θειικός σίδηρος, D,L-σερίνη, γλυκόζη, φρουκτόζη θειικός σίδηρος, D,L-σερίνη, γλυκόζη, φρουκτόζη, σορβικό κάλιο |
καπάκια, 0,11385 γρ σιρόπι, 5 ml-0,171 γρ σταγόνες, 1 ml - 0,0472 γρ |
0,0345 γρ 0,034 γρ 0,0098 γρ |
| Sorbifer - durules |
θειικός σίδηρος, ασκορβικός οξύ |
καρτέλα, 320 mg | 100 mg |
| Ferrstab | καρτέλα, 154 mg | 33% | |
| Folfetab | φουμαρικός σίδηρος, φολικό οξύ | καρτέλα, 200 mg | 33% |
| Ferropect |
θειικός σίδηρος, ασκορβικός οξύ |
καρτέλα, 50 mg | 10 mg |
| Ferroplex |
θειικός σίδηρος, ασκορβικός οξύ |
καρτέλα, 50 mg | 20% |
| Fefol | θειικός σίδηρος, φολικό οξύ | καρτέλα, 150 mg | 47 mg |
| Αλουμινόχαρτο σιδήρου |
θειικός σίδηρος, φολικό οξύ, κυανοκοβαλαμίνη |
καπάκια, 100 mg | 20% |
| Tardiferon - καθυστερημένος | θειικός σίδηρος, ασκορβικός | κουφέτα, 256,3 mg | 80 mg |
| οξύ, βλεννοπρωτέωση | |||
| Gino-Tardiferon |
θειικός σίδηρος, ασκορβικός οξύ, βλεννοπρωτεόζη, φολικό οξύ |
κουφέτα, 256,3 mg | 80 mg |
| 2Μακροφερ | γλυκονικός σίδηρος, φολικό οξύ |
αναβράζοντα δισκία, 625 mg |
12% |
| Φενιούλς |
θειικός σίδηρος, ασκορβικός οξύ, νικοτιναμίδιο, βιταμίνες ομάδα Β |
καπάκια, | 45 mg |
| Irovit |
θειικός σίδηρος, ασκορβικός οξύ, φολικό οξύ, κυανοκοβαλαμίνη, λυσίνη μονοϋδρο- χλωριούχο |
καπάκια, 300 mg | 100 mg |
| Ranferon-12 | Φουμαρικός σίδηρος, ασκορβικό οξύ, φολικό οξύ, κυανοκοβαλαμίνη, θειικός ψευδάργυρος | Καπάκια, 300 mg | 100 mg |
| Τοτέμ | Γλυκονικός σίδηρος, γλυκονικό μαγγάνιο, γλυκονικός χαλκός | Αμπούλες με πόσιμο διάλυμα | 50 mg |
| Globiron | Φουμαρικός σίδηρος, φολικό οξύ, κυανοκοβαλαμίνη, πυριδοξίνη, ντοκουζικό νάτριο | Καπάκια, 300 mg | 100 mg |
| Gemsineral-TD | Φουμαρικός σίδηρος, φολικό οξύ, κυανοκοβαλαμίνη | Caps., 200 mg | 67 mg |
| Ferramin-Vita | Ασπαρτικός σίδηρος, ασκορβικό οξύ, φολικό οξύ, κυανοκοβαλαμίνη, θειικός ψευδάργυρος | Δισκίο, 60 mg | |
| Μαλτόφερ |
Σταγόνες, σιρόπι, 10 mg Fe σε 1 ml. Αυτί. μασώμενο 100 mg |
||
| Μαλτόφερ Φολ | σύμπλοκο υδροξυλίου πολυμαλτόζης σιδήρου, φολικό οξύ | Αυτί. μασώμενο 100 mg | |
| Ferrum Lek | σύμπλοκο υδροξυλίου πολυμαλτόζης σιδήρου | Αυτί. μασώμενο 100 mg |
Για ανακούφιση από ήπιο IDA:
Sorbifer 1 καρτέλα. x 2 p. ανά ημέρα 2-3 εβδομάδες, Maxifer 1 καρτέλα. x 2 φορές την ημέρα, 2-3 εβδομάδες, Maltofer 1 δισκίο 2 φορές την ημέρα - 2-3 εβδομάδες, Ferrum-lek 1 ταμπλέτα x 3 r. σε δ. 2-3 εβδομάδες?
Μέτριας βαρύτητας: Sorbifer 1 καρτέλα. x 2 p. ανά ημέρα 1-2 μήνες, Maxifer 1 καρτέλα. x 2 φορές την ημέρα, 1-2 μήνες, Maltofer 1 δισκίο 2 φορές την ημέρα - 1-2 μήνες, Ferrum-lek 1 tab x 3 r. σε δ. 1-2 μήνες?
Σοβαρή σοβαρότητα: Sorbifer 1 καρτέλα. x 2 p. ανά ημέρα 2-3 μήνες, Maxifer 1 καρτέλα. x 2 φορές την ημέρα, 2-3 μήνες, Maltofer 1 δισκίο 2 φορές την ημέρα - 2-3 μήνες, Ferrum-lek 1 tab x 3 r. σε δ. 2-3 μήνες.
Φυσικά, η διάρκεια της θεραπείας επηρεάζεται από το επίπεδο της αιμοσφαιρίνης στο πλαίσιο της σιδηροθεραπείας, καθώς και από τη θετική κλινική εικόνα!
Τραπέζι. Παρασκευάσματα σιδήρου για παρεντερική χορήγηση.
| Εμπορική ονομασία | ΠΑΝΔΟΧΕΙΟ | Φόρμα δοσολογίας | Η ποσότητα σιδήρου, mg |
| Venofer IV | Σύμπλεγμα σακχαρόζης υδροξειδίου του σιδήρου III | Αμπούλες 5.0 | 100 mg |
| Fercale i/m | Δεξτράνη σιδήρου III | Αμπούλες 2.0 | 100 mg |
| Cosmofer i/m, i/v | Αμπούλες 2.0 | 100 mg | |
| Novofer-D σε / m, σε / μέσα | Σύμπλεγμα υδροξειδίου σιδήρου III-δεξτράνης | Αμπούλες 2.0 | 100 mg/2 ml |
Ενδείξεις για παρεντερική χορήγηση σκευασμάτων σιδήρου:
. Δυσανεξία σε παρασκευάσματα σιδήρου για χορήγηση από το στόμα.
. Δυσαπορρόφηση σιδήρου;
. Πεπτικό έλκος του στομάχου και του δωδεκαδακτύλου κατά την περίοδο της έξαρσης.
. Σοβαρή αναιμία και η ζωτική ανάγκη για γρήγορη αναπλήρωση της ανεπάρκειας σιδήρου, για παράδειγμα, προετοιμασία για χειρουργική επέμβαση (άρνηση θεραπείας με αιμοσυστατικά)
Για παρεντερική χορήγηση, χρησιμοποιούνται σκευάσματα σιδήρου σιδήρου.
Η δόση πορείας των παρασκευασμάτων σιδήρου για παρεντερική χορήγηση υπολογίζεται με τον τύπο:
A \u003d 0,066 M (100 - 6 Hb),
όπου Α είναι η δόση πορείας, mg.
M είναι το σωματικό βάρος του ασθενούς, kg.
Hb είναι η περιεκτικότητα Hb στο αίμα, g/l.
Θεραπευτικό σχήμα IDA:
1. Σε επίπεδο αιμοσφαιρίνης 109-90 g/l, αιματοκρίτης 27-32%, συνταγογραφήστε έναν συνδυασμό φαρμάκων:
Μια δίαιτα που περιλαμβάνει τροφές πλούσιες σε σίδηρο - μοσχαρίσια γλώσσα, κρέας κουνελιού, κοτόπουλο, μανιτάρια πορτσίνι, φαγόπυρο ή πλιγούρι βρώμης, όσπρια, κακάο, σοκολάτα, δαμάσκηνα, μήλα.
Αλάτι, ενώσεις πολυσακχαρίτη σιδήρου σιδήρου, σύμπλοκο σιδήρου (III)-υδροξειδίου πολυμαλτόζης σε συνολική ημερήσια δόση 100 mg (από του στόματος λήψη) για 1,5 μήνα με έλεγχο πλήρους αιματολογικής εξέτασης 1 φορά το μήνα, εάν είναι απαραίτητο, επέκταση της πορείας θεραπεία έως 3 μήνες.
Ασκορβικό οξύ 2 άλλα x 3 r. στο σπίτι 2 εβδομάδες
2. Εάν το επίπεδο της αιμοσφαιρίνης είναι κάτω από 90 g/l, ο αιματοκρίτης είναι κάτω από 27%, συμβουλευτείτε έναν αιματολόγο.
Ενώσεις άλατος ή πολυσακχαρίτη δισθενούς σιδήρου ή συμπλόκου πολυμαλτόζης υδροξειδίου του σιδήρου (III) σε τυπική δόση. Εκτός από την προηγούμενη θεραπεία, χορηγήστε το σύμπλοκο σιδήρου (III)-υδροξειδίου πολυμαλτόζης (200 mg/10 ml) ενδοφλεβίως κάθε δεύτερη μέρα, η ποσότητα σιδήρου που χορηγείται θα πρέπει να υπολογίζεται σύμφωνα με τον τύπο που δίνεται στις οδηγίες του κατασκευαστή ή σιδήρου δεξτράνη III (100 mg/2 ml) μία φορά την ημέρα, ενδομυϊκά (υπολογίζεται σύμφωνα με τον τύπο), με ατομική επιλογή της πορείας ανάλογα με τις αιματολογικές παραμέτρους, αυτή τη στιγμή διακόπτεται προσωρινά η λήψη παρασκευασμάτων σιδήρου από το στόμα.
3. Όταν το επίπεδο αιμοσφαιρίνης είναι κανονικοποιημένο πάνω από 110 g/l και ο αιματοκρίτης είναι περισσότερο από 33%, συνταγογραφήστε έναν συνδυασμό παρασκευασμάτων άλατος ή πολυσακχαριτών ενώσεων σιδήρου ή συμπλόκου σιδήρου (III)-υδροξειδίου πολυμαλτόζης 100 mg 1 φορά ανά εβδομάδα για 1 μήνα, υπό τον έλεγχο των επιπέδων αιμοσφαιρίνης, ασκορβικό οξύ 2 άλλα x 3 r. σε δ. 2 εβδομάδες (δεν ισχύει για παθολογία του γαστρεντερικού σωλήνα - διάβρωση και έλκη οισοφάγου, στομάχου), φολικό οξύ 1 ταμπ. x 2 p. σε δ. 2 εβδομάδες.
4. Εάν το επίπεδο αιμοσφαιρίνης είναι μικρότερο από 70 g/l, νοσηλεία στο αιματολογικό τμήμα, σε περίπτωση αποκλεισμού οξείας γυναικολογικής ή χειρουργικής παθολογίας. Υποχρεωτική προκαταρκτική εξέταση από γυναικολόγο και χειρουργό.
Με σοβαρά αναιμικά και κυκλοφορικά-υποξικά σύνδρομα, λευκοφιλτραρισμένο εναιώρημα ερυθροκυττάρων, περαιτέρω μεταγγίσεις αυστηρά σύμφωνα με απόλυτες ενδείξεις, σύμφωνα με το Διάταγμα του Υπουργού Υγείας της Δημοκρατίας του Καζακστάν με ημερομηνία 26 Ιουλίου 2012 Αρ. 501. Υπουργός Υγείας της Δημοκρατίας του Καζακστάν με ημερομηνία 6 Νοεμβρίου 2009 Αρ. αίμα, τα συστατικά και τα παρασκευάσματά του»
Στην προεγχειρητική περίοδο, για την ταχεία ομαλοποίηση των αιματολογικών παραμέτρων, μετάγγιση λευκοφιλτραρισμένου εναιωρήματος ερυθροκυττάρων, σύμφωνα με την εντολή Νο. 501.
Ενώσεις άλατος ή πολυσακχαρίτη δισθενούς σιδήρου ή συμπλόκου πολυμαλτόζης υδροξειδίου του σιδήρου (III) (200 mg / 10 ml) ενδοφλεβίως κάθε δεύτερη μέρα σύμφωνα με υπολογισμούς σύμφωνα με τις οδηγίες και υπό τον έλεγχο των αιματολογικών παραμέτρων.
Για παράδειγμα, το σχήμα για τον υπολογισμό της ποσότητας του χορηγούμενου φαρμάκου σε σχέση με το Cosmofer:
Ολική δόση (Fe mg) = σωματικό βάρος (kg) x (απαραίτητη Hb - πραγματική Hb) (g / l) x 0,24 + 1000 mg (απόθεμα Fe). Παράγοντας 0,24 = 0,0034 (η περιεκτικότητα σε σίδηρο σε Hb είναι 0,34%) x 0,07 (όγκος αίματος 7% του σωματικού βάρους) x 1000 (μετάβαση από g σε mg). Δόση κεφαλής σε ml (με σιδηροπενική αναιμία) ως προς το σωματικό βάρος (kg) και ανάλογα με τις τιμές της Hb (g/l), η οποία αντιστοιχεί σε:
60, 75, 90, 105 g/l:
60 kg - 36, 32, 27, 23 ml, αντίστοιχα.
65 kg - 38, 33, 29, 24 ml, αντίστοιχα.
70 kg - 40, 35, 30, 25 ml, αντίστοιχα.
75 kg - 42, 37, 32, 26 ml, αντίστοιχα.
80 kg - 45, 39, 33, 27 ml, αντίστοιχα.
85 kg - 47, 41, 34, 28 ml, αντίστοιχα.
90 kg - 49, 42, 36, 29 ml, αντίστοιχα.
Εάν είναι απαραίτητο, η θεραπεία υπογράφεται σε στάδια: επείγουσα περίθαλψη, εξωτερικός ασθενής, εσωτερικός ασθενής.
Άλλες θεραπείες- Οχι
Χειρουργική επέμβαση
Ενδείξεις για χειρουργική θεραπεία είναι η συνεχιζόμενη αιμορραγία, η αύξηση της αναιμίας, λόγω αιτιών που δεν μπορούν να εξαλειφθούν με φαρμακευτική θεραπεία.
Πρόληψη
Πρωτογενής πρόληψηπραγματοποιείται σε ομάδες ατόμων που δεν έχουν επί του παρόντος αναιμία, αλλά υπάρχουν περιπτώσεις που προδιαθέτουν για την ανάπτυξη αναιμίας:
. έγκυος και θηλάζουσα?
. έφηβα κορίτσια, ειδικά εκείνα με βαριές περιόδους.
. δωρητές?
. γυναίκες με άφθονη και παρατεταμένη έμμηνο ρύση.
Πρόληψη της σιδηροπενικής αναιμίας σε γυναίκες με βαριά και παρατεταμένη έμμηνο ρύση.
Συνταγογραφούνται 2 κύκλοι προφυλακτικής θεραπείας διάρκειας 6 εβδομάδων (η ημερήσια δόση σιδήρου είναι 30-40 mg) ή μετά την έμμηνο ρύση για 7-10 ημέρες κάθε μήνα κατά τη διάρκεια του έτους.
Πρόληψη της σιδηροπενικής αναιμίας σε δότες, παιδιά αθλητικών σχολείων.
Συνταγογραφούνται 1-2 μαθήματα προληπτικής θεραπείας για 6 εβδομάδες σε συνδυασμό με ένα αντιοξειδωτικό σύμπλεγμα.
Κατά την περίοδο της εντατικής ανάπτυξης των αγοριών, μπορεί να αναπτυχθεί σιδηροπενική αναιμία. Αυτή τη στιγμή, θα πρέπει επίσης να γίνεται προληπτική θεραπεία με σκευάσματα σιδήρου.
Δευτερογενής πρόληψηπραγματοποιείται για άτομα με προηγουμένως θεραπευμένη σιδηροπενική αναιμία παρουσία καταστάσεων που απειλούν την ανάπτυξη υποτροπής της σιδηροπενικής αναιμίας (βαριά έμμηνος ρύση, ινομύωμα της μήτρας κ.λπ.).
Σε αυτές τις ομάδες ασθενών μετά τη θεραπεία της σιδηροπενικής αναιμίας συνιστάται μια προφυλακτική πορεία διάρκειας 6 εβδομάδων (ημερήσια δόση σιδήρου - 40 mg), στη συνέχεια δύο σειρές 6 εβδομάδων ανά έτος ή λήψη 30-40 mg σιδήρου ημερησίως για 7-10 ημέρες μετά την έμμηνο ρύση. Επιπλέον, είναι απαραίτητο να καταναλώνετε τουλάχιστον 100 γραμμάρια κρέατος καθημερινά.
Όλοι οι ασθενείς με σιδηροπενική αναιμία, καθώς και άτομα με παράγοντες κινδύνου για αυτήν την παθολογία, θα πρέπει να εγγραφούν σε γενικό ιατρό σε πολυκλινική του τόπου κατοικίας με υποχρεωτική γενική εξέταση αίματος και μελέτη περιεκτικότητας σε σίδηρο ορού τουλάχιστον 2 φορές ένα έτος. Παράλληλα, πραγματοποιείται και ιατροφαρμακευτική παρατήρηση, λαμβάνοντας υπόψη την αιτιολογία της σιδηροπενικής αναιμίας, δηλ. ο ασθενής βρίσκεται στο ιατρείο για την ασθένεια που προκάλεσε σιδηροπενική αναιμία.
Περαιτέρω διαχείριση
Οι κλινικές αιματολογικές εξετάσεις πρέπει να γίνονται κάθε μήνα. Σε σοβαρή αναιμία, γίνεται εργαστηριακός έλεγχος κάθε εβδομάδα, ελλείψει θετικής δυναμικής των αιματολογικών παραμέτρων, ενδείκνυται σε βάθος αιματολογική και γενική κλινική εξέταση.
Πληροφορίες
Πηγές και βιβλιογραφία
- Πρακτικά των συνεδριάσεων της Επιτροπής Εμπειρογνωμόνων για την Ανάπτυξη της Υγείας του Υπουργείου Υγείας της Δημοκρατίας του Καζακστάν, 2013
- Κατάλογος χρησιμοποιούμενης βιβλιογραφίας: 1. ΠΟΥ. Επίσημη ετήσια έκθεση. Γενεύη, 2002. 2. Εκτίμηση, πρόληψη και έλεγχος της σιδηροπενικής αναιμίας. Ένας οδηγός για διαχειριστές προγραμμάτων - Γενεύη: Παγκόσμιος Οργανισμός Υγείας, 2001 (WHO/NHD/01.3). 3. Dvoretsky L.I. IDA. Newdiamid-AO. Μ.: 1998. 4. Kovaleva L. Σιδηροπενική αναιμία. Μ: Γιατρέ. 2002; 12:4-9. 5. G. Perewusnyk, R. Huch, A. Huch, C. Breymann. British Journal of Nutrition. 2002; 88:3-10. 6. Strai S.K.S., Bomford A., McArdle H.I. Μεταφορά σιδήρου μέσω των κυτταρικών μεμβρανών: μοριακή συγκράτηση της πρόσληψης σιδήρου από το δωδεκαδάκτυλο και τον πλακούντα. Καλύτερη πρακτική και έρευνα Clin Haem. 2002; 5:2:243-259. 7. Schaeffer R.M., Gachet K., Huh R., Krafft A. Iron letter: συστάσεις για τη θεραπεία της σιδηροπενικής αναιμίας. Αιματολογία και Μεταγγίσεις 2004; 49(4):40-48. 8. Dolgov V.V., Lugovskaya S.A., Morozova V.T., Pochtar M.E. Εργαστηριακή διάγνωση αναιμίας. Μ.: 2001; 84. 9. Novik A.A., Bogdanov A.N. Αναιμία (από το Α έως το Ω). Ένας οδηγός για τους γιατρούς / επιμ. Ακαδ. Yu.L. Σεφτσένκο. - Αγία Πετρούπολη: "Neva", 2004. - 62-74 σελ. 10. Papayan A.V., Zhukova L.Yu. Αναιμία σε παιδιά: χέρια. Για τους γιατρούς. - Αγία Πετρούπολη: Peter, 2001. - 89-127 p. 11. Alekseev N.A. αναιμία. - Αγία Πετρούπολη: Ιπποκράτης. - 2004. - 512 σελ. 12. Lewis S.M., Bane B., Bates I. Πρακτική και εργαστηριακή αιματολογία / μετάφρ. από τα Αγγλικά. εκδ. Ο Α.Γ. Ρουμιάντσεφ. - Μ.: GEOTAR-Media, 2009. - 672 σελ.
Πληροφορίες
Λίστα προγραμματιστών πρωτοκόλλου με στοιχεία προσόντων
ΕΙΜΑΙ. Raisova - κεφάλι. ό.π. θεραπεία, Ph.D.
Ή. Khan - Βοηθός Τμήματος Θεραπείας Μεταπτυχιακής Εκπαίδευσης, Αιματολόγος
Ένδειξη μη σύγκρουσης συμφερόντων:Οχι
Αξιολογητές:
Αναφορά των προϋποθέσεων για την αναθεώρηση του πρωτοκόλλου: κάθε 2 χρόνια.
Συνημμένα αρχεία
Προσοχή!
- Κάνοντας αυτοθεραπεία, μπορείτε να προκαλέσετε ανεπανόρθωτη βλάβη στην υγεία σας.
- Οι πληροφορίες που δημοσιεύονται στον ιστότοπο του MedElement και στις εφαρμογές για κινητές συσκευές "MedElement (MedElement)", "Lekar Pro", "Dariger Pro", "Diseases: a therapist's guide" δεν μπορούν και δεν πρέπει να αντικαταστήσουν την προσωπική διαβούλευση με γιατρό. Φροντίστε να επικοινωνήσετε με ιατρικές εγκαταστάσεις εάν έχετε ασθένειες ή συμπτώματα που σας ενοχλούν.
- Η επιλογή των φαρμάκων και η δοσολογία τους θα πρέπει να συζητηθούν με έναν ειδικό. Μόνο ένας γιατρός μπορεί να συνταγογραφήσει το σωστό φάρμακο και τη δοσολογία του, λαμβάνοντας υπόψη την ασθένεια και την κατάσταση του σώματος του ασθενούς.
- Ο ιστότοπος και οι εφαρμογές για κινητές συσκευές MedElement "MedElement (MedElement)", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Handbook" είναι αποκλειστικά πηγές πληροφοριών και αναφοράς. Οι πληροφορίες που δημοσιεύονται σε αυτόν τον ιστότοπο δεν πρέπει να χρησιμοποιούνται για την αυθαίρετη αλλαγή των συνταγών του γιατρού.
- Οι συντάκτες του MedElement δεν ευθύνονται για οποιαδήποτε βλάβη στην υγεία ή υλική ζημιά προκύψει από τη χρήση αυτού του ιστότοπου.
