Εξαρτάται από κλινική εικόναοι ασθένειες διακρίνουν μεταξύ οξείας και χρόνιας μορφής αναπνευστική ανεπάρκειαπου αναπτύσσονται σύμφωνα με παρόμοιους παθογενετικούς μηχανισμούς. Και οι δύο μορφές αναπνευστικής ανεπάρκειας διαφέρουν μεταξύ τους, κυρίως ως προς το ρυθμό μεταβολής σύνθεση αερίουαίμα και τη δυνατότητα σχηματισμού μηχανισμών για την αντιστάθμιση αυτών των διαταραχών. Αυτό καθορίζει τη φύση και τη σοβαρότητα κλινικές ΕΚΔΗΛΩΣΕΙΣ, την πρόγνωση και, κατά συνέπεια, τον όγκο των θεραπευτικών μέτρων. Έτσι, η οξεία αναπνευστική ανεπάρκεια εμφανίζεται μέσα σε λίγα λεπτά ή ώρες μετά την έναρξη της δράσης του παράγοντα που την προκαλεί. Στη χρόνια αναπνευστική ανεπάρκεια, η υποξαιμία και η υπερκαπνία του αρτηριακού αίματος αναπτύσσονται σταδιακά, παράλληλα με την εξέλιξη της υποκείμενης παθολογικής διαδικασίας στους πνεύμονες ή σε άλλα όργανα και συστήματα) και κλινικές εκδηλώσεις αναπνευστικής ανεπάρκειας συνήθως υπάρχουν για πολλά χρόνια.
Ωστόσο, θα ήταν λάθος να προσδιορίσουμε τη σοβαρότητα και των δύο μορφών αναπνευστικής ανεπάρκειας μόνο από το ρυθμό ανάπτυξης των συμπτωμάτων: η οξεία αναπνευστική ανεπάρκεια σε ορισμένες περιπτώσεις μπορεί να προχωρήσει σχετικά εύκολα και η χρόνια αναπνευστική ανεπάρκεια, ειδικά στο τελικό στάδιο της νόσου, είναι εξαιρετικά σοβαρή, και το αντίστροφο (A.P. Zilber). Παρόλα αυτά, η αργή ανάπτυξη της αναπνευστικής ανεπάρκειας με την χρόνια μορφή, αναμφίβολα, συμβάλλει στον σχηματισμό πολυάριθμων αντισταθμιστικών μηχανισμών στους ασθενείς, παρέχοντας, προς το παρόν, σχετικά μικρές αλλαγές στη σύνθεση αερίων του αίματος και στην οξεοβασική κατάσταση (τουλάχιστον σε συνθήκες ηρεμίας). Στην οξεία αναπνευστική ανεπάρκεια, πολλοί αντισταθμιστικοί μηχανισμοί δεν έχουν χρόνο να σχηματιστούν, γεγονός που στις περισσότερες περιπτώσεις οδηγεί στην ανάπτυξη σοβαρών κλινικών εκδηλώσεων αναπνευστικής ανεπάρκειας και σε γρήγορη ανάπτυξητις επιπλοκές της. Η ανάλυση της κλινικής εικόνας της νόσου στις περισσότερες περιπτώσεις καθιστά δυνατό τον αξιόπιστο εντοπισμό του ίδιου του γεγονότος της παρουσίας αναπνευστικής ανεπάρκειας και την εκτίμηση του βαθμού της, ενώ χρειάζεται περισσότερος χρόνος για τη μελέτη των συγκεκριμένων μηχανισμών και μορφών αναπνευστικής ανεπάρκειας. λεπτομερής ανάλυσησύνθεση αερίων αίματος, αλλαγές στους όγκους και τις χωρητικότητες των πνευμόνων, αναλογίες αερισμού-αιμάτωσης, ικανότητα διάχυσης των πνευμόνων και άλλες παραμέτρους.
Χρόνια αναπνευστική ανεπάρκεια
Τα πιο σημαντικά κλινικά σημεία χρόνιας αναπνευστικής ανεπάρκειας είναι:
- δύσπνοια;
- κεντρική (διάχυτη) κυάνωση.
- εντατικοποίηση της εργασίας αναπνευστικοί μύες;
- εντατικοποίηση του κυκλοφορικού (ταχυκαρδία, αυξημένη καρδιακή παροχήκαι τα λοιπά.);
- δευτεροπαθής ερυθροκυττάρωση.
Δύσπνοια (δύσπνοια) - η πιο σταθερή κλινικό σύμπτωμααναπνευστική ανεπάρκεια. Εμφανίζεται σε περιπτώσεις όπου η συσκευή αερισμού δεν μπορεί να παρέχει το απαραίτητο επίπεδο ανταλλαγής αερίων, επαρκές για τις μεταβολικές ανάγκες του σώματος (A.P. Zilber).
Η δύσπνοια είναι ένα υποκειμενικό επώδυνο αίσθημα έλλειψης αέρα, αναπνευστική δυσφορία, που συχνά συνοδεύεται από αλλαγή της συχνότητας, του βάθους και του ρυθμού των αναπνευστικών κινήσεων. Η κύρια αιτία της δύσπνοιας σε ασθενείς με χρόνια αναπνευστική ανεπάρκεια είναι η «υπερδιέγερση» του αναπνευστικού κέντρου, που ξεκινά από την υπερκαπνία, την υποξαιμία και τις αλλαγές στο pH του αρτηριακού αίματος.
Όπως είναι γνωστό, μια αλλαγή στη λειτουργική δραστηριότητα του αναπνευστικού κέντρου συμβαίνει υπό την επίδραση μιας ροής προσαγωγών ερεθισμάτων που προέρχονται από ειδικούς χημειοϋποδοχείς του καρωτιδικού σώματος που βρίσκονται στην περιοχή διακλάδωσης. καρωτίδα, καθώς και από τους χημειοϋποδοχείς του κοιλιακού προμήκης μυελός. Τα σφαιρικά κύτταρα του καρωτιδικού σώματος είναι ευαίσθητα σε μείωση του PaO2, αύξηση του PaCO2 και της συγκέντρωσης των ιόντων υδρογόνου (H +) και οι χημειοϋποδοχείς του προμήκη μυελού είναι ευαίσθητοι μόνο σε μια αύξηση του PaCO 2 και της συγκέντρωσης του ιόντα υδρογόνου (Η +).
Το αναπνευστικό κέντρο, αντιλαμβανόμενος προσαγωγούς παλμούς από αυτούς τους χημειοϋποδοχείς, παρακολουθεί συνεχώς την παρουσία (ή απουσία) υποξαιμίας και υπερκαπνίας και σύμφωνα με αυτό ρυθμίζει την ένταση της ροής των απαγωγών παλμών που κατευθύνονται στους αναπνευστικούς μύες. Όσο πιο έντονη είναι η υπερκαπνία, η υποξαιμία και οι αλλαγές στο pH του αίματος, τόσο μεγαλύτερο είναι το βάθος και η συχνότητα της αναπνοής και τόσο μεγαλύτερος είναι ο λεπτός όγκος της αναπνοής και τόσο μεγαλύτερη είναι η πιθανότητα δύσπνοιας.
Είναι γνωστό ότι το κύριο ερέθισμα του αναπνευστικού κέντρου, το οποίο ανταποκρίνεται στις αλλαγές στη σύνθεση των αερίων του αίματος, είναι η αύξηση του PaCO 2 (υπερκαπνία). Η διέγερση του αναπνευστικού κέντρου οδηγεί σε αύξηση του βάθους και της συχνότητας της αναπνοής και σε αύξηση του μικροσκοπικού όγκου της αναπνοής. Το διάγραμμα δείχνει ότι ο ρυθμός αύξησης Ο λεπτός όγκος αναπνοής με αύξηση του PaCO 2 αυξάνεται σημαντικά στο πλαίσιο της ταυτόχρονης μείωσης της μερικής πίεσης του O 2 στο αρτηριακό αίμα. Αντίθετα, μείωση του PaCO 2 κάτω από 30-35 mm Hg. Τέχνη. (υποκαπνία) οδηγεί σε μείωση των προσαγωγών παρορμήσεων, μείωση της δραστηριότητας του αναπνευστικού κέντρου και μείωση του μικροσκοπικού όγκου της αναπνοής. Επιπλέον, μια κρίσιμη πτώση του PaCO 2 μπορεί να συνοδεύεται από άπνοια (προσωρινή διακοπή της αναπνοής).
Η ευαισθησία του αναπνευστικού κέντρου στην υποξαιμική διέγερση των χημειοϋποδοχέων στην καρωτιδική ζώνη είναι χαμηλότερη. Με φυσιολογικό PaCO 2 στο αίμα, ο λεπτός όγκος της αναπνοής αρχίζει να αυξάνεται αισθητά μόνο όταν το PaO 2 πέσει σε επίπεδο μικρότερο από 60 mm Hg. Τέχνη, δηλ. με σοβαρή αναπνευστική ανεπάρκεια. Η αύξηση του αναπνευστικού όγκου κατά την ανάπτυξη της υποξαιμίας συμβαίνει κυρίως με την αύξηση της συχνότητας των αναπνευστικών κινήσεων (ταχύπνοια).
Θα πρέπει να προστεθεί ότι οι αλλαγές στο pH του αρτηριακού αίματος επηρεάζουν το αναπνευστικό κέντρο παρόμοια με τις διακυμάνσεις των τιμών PaCO 2: με μείωση του pH μικρότερη από 7,35 (αναπνευστική ή μεταβολική οξέωση), εμφανίζεται υπεραερισμός των πνευμόνων και ο μικρός αναπνευστικός όγκος αυξάνεται.
Ως αποτέλεσμα της αύξησης του βάθους και της συχνότητας της αναπνοής λόγω αλλαγής στη σύνθεση αερίων του αίματος, ερεθισμού των υποδοχέων τεντώματος και των ερεθιστικών υποδοχέων της τραχείας και των βρόγχων, οι οποίοι αντιδρούν σε ταχεία αύξηση της ογκομετρικής ταχύτητας εμφανίζεται η ροή του αέρα, καθώς και οι ιδιοϋποδοχείς των αναπνευστικών μυών, οι οποίοι είναι ευαίσθητοι στην αύξηση της πνευμονικής αντίστασης. Η ροή των προσαγωγών παλμών από αυτούς και άλλους υποδοχείς φτάνει όχι μόνο στο αναπνευστικό κέντρο, αλλά και στον εγκεφαλικό φλοιό, σε σχέση με τον οποίο ο ασθενής βιώνει αναπνευστική δυσφορία, δύσπνοια, δύσπνοια.
Ανάλογα με τη φύση της παθολογικής διαδικασίας στους πνεύμονες που προκάλεσε την ανάπτυξη αναπνευστικής ανεπάρκειας, οι εξωτερικές αντικειμενικές εκδηλώσεις δύσπνοιας μπορεί να είναι διαφορετικό χαρακτήραΑνάλογα με αυτό, διακρίνονται οι ακόλουθες παραλλαγές δύσπνοιας:
- Εισπνευστική δύσπνοια με σημάδια δυσκολίας στην εισπνοή, η οποία αναπτύσσεται κατά τη διάρκεια παθολογικών διεργασιών που συνοδεύονται από συμπίεση του πνεύμονα και περιορισμό της πνευμονικής εξόδου (υπεζωκοτική συλλογή, πνευμοθώρακας, ινοθώρακας, παράλυση των αναπνευστικών μυών, σοβαρή παραμόρφωση στήθος, αγκύλωση των μεσοσπονδυλίων αρθρώσεων, μειωμένη εκτασιμότητα πνευμονικός ιστόςμε φλεγμονώδες ή αιμοδυναμικό πνευμονικό οίδημα κ.λπ.). Η εισπνευστική δύσπνοια παρατηρείται συχνότερα με περιοριστική αναπνευστική ανεπάρκεια.
- Εκπνευστική δύσπνοια με δυσκολία στην εκπνοή, που τις περισσότερες φορές υποδηλώνει την παρουσία αποφρακτικής αναπνευστικής ανεπάρκειας.
- Μικτή δύσπνοια, που υποδηλώνει συνδυασμό περιοριστικών και αποφρακτικών διαταραχών.
- Συχνή ρηχή αναπνοή (ταχύπνοια), στην οποία οι ασθενείς δεν μπορούν να προσδιορίσουν με σαφήνεια εάν η εισπνοή ή η εκπνοή είναι δύσκολη και δεν υπάρχουν αντικειμενικά σημάδια τέτοιας δυσκολίας.
Θα πρέπει να τονιστεί ότι οι έννοιες της ταχύπνοιας (αυξημένη αναπνοή) και της δύσπνοιας (δύσπνοια) δεν είναι εντελώς ταυτόσημες. Κατ' αρχήν, η ταχύπνοια μπορεί να μην συνοδεύεται από αίσθημα αναπνευστικής δυσφορίας (για παράδειγμα, σε υγιή άτομα κατά τη διάρκεια της άσκησης). Σε αυτές τις περιπτώσεις, εμφανίζεται αυξημένη αναπνοή λόγω ερεθισμού των υποδοχέων των βρόγχων, των πνευμόνων, αλλά και των αναπνευστικών μυών, οι οποίοι αντιδρούν στην αύξηση του φορτίου στο μεταβολισμό. Ωστόσο, με αναπνευστική ανεπάρκεια σε ασθενείς με αυξημένη αναπνοή (ταχύπνοια), κατά κανόνα, συνοδεύεται από αναπνευστική δυσφορία (επώδυνη αίσθηση έλλειψης αέρα). Ταυτόχρονα, πρέπει να θυμόμαστε ότι η αύξηση της συχνότητας των αναπνευστικών κινήσεων οδηγεί σε μείωση της αποτελεσματικότητας της αναπνοής, καθώς συνοδεύεται από αύξηση της αναλογίας του λειτουργικού νεκρού χώρου προς τον παλιρροϊκό όγκο (MP/TO) . Ως αποτέλεσμα, για να εξασφαλιστεί ο ίδιος όγκος αναπνοής, οι αναπνευστικοί μύες πρέπει να εκτελέσουν σημαντικά περισσότερη εργασία, η οποία αργά ή γρήγορα οδηγεί σε κόπωση και προοδευτική μείωση του πνευμονικού αερισμού. Από την άλλη, αυτό αυξάνει τη ροή των προσαγωγών παλμών από τους ιδιοϋποδοχείς των αναπνευστικών μυών, οι οποίοι φτάνοντας στον εγκεφαλικό φλοιό προκαλούν αίσθημα αναπνευστικής δυσφορίας (δύσπνοια).
Η κυάνωση του δέρματος και των βλεννογόνων, που εμφανίζεται με αναπνευστική ανεπάρκεια, αναφέρεται στα αντικειμενικά κλινικά σημεία της αρτηριακής υποξαιμίας. Εμφανίζεται με μείωση του PaO2 μικρότερη από 70-80 mm rg. Τέχνη. Η κυάνωση σχετίζεται με παραβίαση της οξυγόνωσης του αίματος στους πνεύμονες και με αύξηση της περιεκτικότητας μειωμένης αιμοσφαιρίνης στο τριχοειδές αίμα.
Είναι γνωστό ότι υγιές άτομοτο επίπεδο της μειωμένης αιμοσφαιρίνης στο αίμα που ρέει από τους πνεύμονες δεν υπερβαίνει ποτέ τα 40 g/l. το δέρμα έχει ταυτόχρονα ένα κανονικό ροζ χρώμα. Με παραβιάσεις της ανταλλαγής αερίων στους πνεύμονες με αναπνευστική ανεπάρκεια αρτηριακό σύστημαη συστηματική κυκλοφορία από τους πνεύμονες λαμβάνει αίμα πλούσιο σε μειωμένη αιμοσφαιρίνη (σε συγκέντρωση μεγαλύτερη από 40 g / l) και ως εκ τούτου αναπτύσσεται διάχυτη (κεντρική) κυάνωση, δίνοντας συχνά στο δέρμα μια περίεργη γκριζωπή απόχρωση. Η κυάνωση είναι ιδιαίτερα αισθητή στο πρόσωπο, στη βλεννογόνο μεμβράνη των χειλιών και της γλώσσας, στο δέρμα του άνω μισού του σώματος. Εάν δεν υπάρχουν συνακόλουθες κυκλοφορικές διαταραχές, τα άκρα παραμένουν ζεστά.
Η κεντρική (διάχυτη, θερμή) κυάνωση είναι ένα σημαντικό αντικειμενικό σημάδι τόσο του αερισμού όσο και της παρεγχυματικής αναπνευστικής ανεπάρκειας, αν και η ένταση του μπλε χρώματος του δέρματος και των βλεννογόνων δεν αντανακλά πάντα το βαθμό της αρτηριακής υποξαιμίας.
Θα πρέπει να θυμόμαστε ότι με σοβαρή αναιμία και μείωση του επιπέδου της ολικής αιμοσφαιρίνης στα 60-80 g / l, η κυάνωση δεν ανιχνεύεται ακόμη και με σημαντική βλάβη στους πνεύμονες, καθώς για την εμφάνισή της είναι απαραίτητο περισσότερο από το ήμισυ της συνολικής αιμοσφαιρίνης είναι 40 g / l από 60-80 g / l ) ήταν σε μειωμένη μορφή που είναι ασυμβίβαστη με τη ζωή. Αντίθετα, παρουσία ερυθροκυττάρωσης και αύξησης του επιπέδου της ολικής αιμοσφαιρίνης στο αίμα σε 180 g / l και άνω, μπορεί να αναπτυχθεί κυάνωση ακόμη και απουσία αναπνευστικής ανεπάρκειας. Σε τέτοιες περιπτώσεις, η διαγνωστική αξία αυτού του συμπτώματος μειώνεται.
Μερικές φορές, με αναπνευστική αναπνευστική ανεπάρκεια με σοβαρή υπερκαπνία, ανιχνεύεται ένα ανώδυνο κοκκίνισμα στα μάγουλα κατά την εξέταση, λόγω της επέκτασης των περιφερειακών αγγείων.
Τέλος, με αποφρακτικό τύπο αναπνευστικής ανεπάρκειας, κατά την εξέταση, μαζί με κυάνωση, μπορεί κανείς να εντοπίσει έντονο πρήξιμο των φλεβών του λαιμού, λόγω αύξησης της ενδοθωρακικής πίεσης και παραβίασης της εκροής αίματος μέσω των φλεβών στη δεξιά κόλπο, οδηγώντας σε αύξηση της κεντρικής φλεβικής πίεσης (CVP). Το πρήξιμο των φλεβών του λαιμού μαζί με την κεντρική κυάνωση και την εκπνευστική δύσπνοια, κατά κανόνα, υποδηλώνουν σοβαρή αναπνευστική ανεπάρκεια αποφρακτικού τύπου.
Ενίσχυση των αναπνευστικών μυών
Η ενίσχυση της εργασίας των αναπνευστικών μυών και η σύνδεση με την πράξη της αναπνοής των βοηθητικών μυών είναι το σημαντικότερο κλινικό σημάδι και των δύο μορφών αναπνευστικής ανεπάρκειας. Θυμηθείτε ότι εκτός από το διάφραγμα (ο κύριος αναπνευστικός μυς), υπάρχουν και άλλοι (βοηθητικός) μύες της εισπνοής και της εκπνοής. Οι εξωτερικοί μεσοπλεύριοι μύες, καθώς και οι πρόσθιοι εσωτερικοί μύες, ανήκουν στους μύες της εισπνοής και οι μύες του πρόσθιου κοιλιακό τοίχωμα- εκπνεύστε με τους μύες. Ο σκαληνός και ο στερνοκλειδομαστοειδής μύες ανασηκώνουν και στερεώνουν το στήθος κατά την εισπνοή.
Η σημαντική πίεση αυτών των μυών κατά τη διάρκεια του αναπνευστικού κύκλου, η οποία είναι εύκολο να παρατηρηθεί κατά την προσεκτική εξέταση του θώρακα, υποδηλώνει αύξηση της αντίστασης των αεραγωγών με βρογχο-αποφρακτικό σύνδρομοή για την παρουσία σοβαρών περιοριστικών διαταραχών. Η ενίσχυση της εργασίας των αναπνευστικών μυών συχνά εκδηλώνεται με έντονη σύσπαση των μεσοπλεύριων διαστημάτων, του σφαγιτιδικού βόθρου, των υπερκλείδιων και των υποκλείδιων περιοχών κατά την εισπνοή. Σε σοβαρό βρογχικό αποφρακτικό σύνδρομο (για παράδειγμα, κατά τη διάρκεια μιας επίθεσης βρογχικού άσθματος), οι ασθενείς συνήθως παίρνουν μια αναγκαστική στάση, ακουμπώντας τα χέρια τους στην άκρη του τραπεζιού, στο κρεβάτι, στα γόνατα και έτσι στερεώνοντας την ωμική ζώνη για να συνδέσουν τους βοηθητικούς μύες της πλάτης, της ωμικής ζώνης και των θωρακικών μυών στην αναπνοή.
Εντατικοποίηση της κυκλοφορίας του αίματος
Η ταχυκαρδία αναπτύσσεται σε οποιοδήποτε στάδιο αναπνευστικής ανεπάρκειας. Αρχικά, έχει ως ένα βαθμό αντισταθμιστικό χαρακτήρα και στοχεύει στη διατήρηση μιας αύξησης της καρδιακής παροχής και της συστηματικής αρτηριακής πίεσης, η οποία είναι απαραίτητη για την πιο επαρκή παροχή οξυγόνου στους ιστούς. Σε σοβαρές περιπτώσεις της νόσου, παρά την επιμονή ή ακόμη και την εντατικοποίηση της ταχυκαρδίας, ο όγκος του εγκεφαλικού επεισοδίου, η καρδιακή παροχή και η αρτηριακή πίεση μπορεί να μειωθούν.
Δευτεροπαθής ερυθροκυττάρωση
Η δευτερογενής ερυθροκυττάρωση, που συχνά ανιχνεύεται σε αναπνευστική ανεπάρκεια, είναι επίσης αντισταθμιστικής φύσης. Αναπτύσσεται λόγω ερεθισμού του μυελού των οστών από υποξία και συνοδεύεται από αύξηση του αριθμού των ερυθροκυττάρων και της αιμοσφαιρίνης στο περιφερικό αίμα. Ταυτόχρονα, το δέρμα των ασθενών με αναπνευστική ανεπάρκεια φαίνεται κυανωτικό-μπορντό, η δευτεροπαθής ερυθροκυττάρωση σε χρόνια αναπνευστική ανεπάρκεια συνοδεύεται από επιδείνωση ρεολογικές ιδιότητεςαίμα, το οποίο συμβάλλει στην εξέλιξη της πνευμονικής αρτηριακής υπέρτασης.
Έτσι, η κλινική εξέταση του ασθενούς στις περισσότερες περιπτώσεις καθιστά δυνατό τον εντοπισμό των κύριων σημείων της χρόνιας αναπνευστικής ανεπάρκειας και τη διαφοροποίηση μεταξύ του συνδρόμου βρογχικής απόφραξης και των περιοριστικών αναπνευστικών διαταραχών. Είναι αλήθεια ότι πρέπει να σημειωθεί ότι τα περιγραφόμενα κλινικά σημεία αναπνευστικής ανεπάρκειας αναφέρονται κυρίως στη διάγνωση αντιρροπούμενης αναπνευστικής ανεπάρκειας. Για την ανίχνευση αντιρροπούμενης αναπνευστικής ανεπάρκειας, στην οποία ένας αριθμός από τους μηχανισμούς που περιγράφονται παραπάνω παρέχουν μια φυσιολογική σύνθεση αερίου θερμικού αίματος σε ηρεμία, τα κλινικά σημεία πρέπει να αξιολογούνται κατά τη διάρκεια της άσκησης. Στην πράξη, για μια προκαταρκτική εκτίμηση του βαθμού αναπνευστικής ανεπάρκειας, καθοδηγούνται συνήθως από το κύριο κλινικό σημάδι - δύσπνοια, λαμβάνοντας επίσης υπόψη τις συνθήκες εμφάνισής της.
Ανάλογα με τη σοβαρότητα της δύσπνοιας και άλλα σημάδια χρόνιας αναπνευστικής ανεπάρκειας, διακρίνονται τρεις βαθμοί βαρύτητας:
- I βαθμός - η εμφάνιση δύσπνοιας, εάν είναι απαραίτητο για την εκτέλεση σωματικής δραστηριότητας που υπερβαίνει την καθημερινή.
- Βαθμός II - η εμφάνιση δύσπνοιας και άλλα σημάδια αναπνευστικής ανεπάρκειας κατά την εκτέλεση κανονικών καθημερινών δραστηριοτήτων.
- III βαθμός - η εμφάνιση σημείων αναπνευστικής ανεπάρκειας ακόμη και σε ηρεμία.
Θα πρέπει επίσης να προστεθεί ότι σε ορισμένους ασθενείς με χρόνια αναπνευστική ανεπάρκεια, η κλινική παρακολούθηση μπορεί να αποκαλύψει αντικειμενικά σημεία πνευμονικής αρτηριακής υπέρτασης και χρόνιας πνευμονικής πνευμονικής νόσου.
Οξεία αναπνευστική ανεπάρκεια
Η οξεία αναπνευστική ανεπάρκεια είναι μια από τις πιο πολλές σοβαρές επιπλοκέςδιάφορες παθήσεις των πνευμόνων, του θώρακα, της νευρομυϊκής αναπνευστικής συσκευής κ.λπ. Η οξεία αναπνευστική ανεπάρκεια είναι αναμφίβολα ένας από τους κύριους δείκτες της σοβαρότητας της πνευμονίας και πολλών άλλων πνευμονοπαθειών. Μπορεί να αναπτυχθεί τις πρώτες ώρες ή ημέρες της ασθένειας. Η εμφάνιση οξείας αναπνευστικής ανεπάρκειας απαιτεί εντατική φροντίδα, αφού στις περισσότερες περιπτώσεις αποτελεί άμεση απειλή για τη ζωή του ασθενούς (S.N. Avdeev).
Η θνησιμότητα στην οξεία αναπνευστική ανεπάρκεια φτάνει το 40-49% και εξαρτάται από τη φύση της νόσου που προκάλεσε οξεία αναπνευστική ανεπάρκεια, τη σοβαρότητα της διαταραχής της λειτουργίας των πνευμόνων και άλλων οργάνων και συστημάτων. Σύμφωνα με τον H.J. Η Kim και ο D.H. Ingbar (2002), παράγοντες που επιδεινώνουν τη σοβαρότητα της οξείας αναπνευστικής ανεπάρκειας και οδηγούν σε αύξηση της συχνότητας των θανάτων περιλαμβάνουν:
- σοβαρός τραυματισμός των πνευμόνων?
- την ανάγκη δημιουργίας υψηλής συγκέντρωσης οξυγόνου στον εισπνεόμενο αέρα κατά τη διάρκεια του μηχανικού αερισμού (το FiO2 είναι περισσότερο από 60-80%).
- την ανάγκη δημιουργίας μέγιστης εισπνευστικής πίεσης άνω των 50 mm νερού κατά τη διάρκεια του μηχανικού αερισμού. Τέχνη.;
- παρατεταμένη παραμονή σε αναπνευστήρα.
- παρουσία ανεπάρκειας πολλαπλών οργάνων.
Ο τελευταίος παράγοντας σε ορισμένες περιπτώσεις είναι αποφασιστικής σημασίας, καθώς η ανεπαρκής παροχή οργάνων και ιστών με Ο 2 οδηγεί σε απότομη διαταραχή του κυτταρικού μεταβολισμού και σε σοβαρές περιπτώσεις σε μη αναστρέψιμες αλλαγές στα όργανα. Πρώτα απ 'όλα, τα πιο ευαίσθητα στην έλλειψη οξυγόνου ζωτικά όργανα, ο εγκέφαλος και η καρδιά, υποφέρουν.
Η πιο συχνή οξεία αναπνευστική ανεπάρκεια εμφανίζεται όταν τις ακόλουθες ασθένειες: . πνευμονία;
- πνευμονικό οίδημα (αιμοδιπαμικό, φλεγμονώδες, τοξικό).
- απόφραξη αεραγωγών σε βρογχικό άσθμα, status asthmaticus, ΧΑΠ, αναρρόφηση γαστρικού περιεχομένου κ.λπ.
- υπεζωκοτική συλλογή;
- πνευμοθώρακας?
- πνευμονική ατελεκτασία?
- νευρομυϊκές παθήσεις που περιορίζουν τη λειτουργία των αναπνευστικών μυών.
- υπερβολική δόση φάρμακα(ναρκωτικά αναλγητικά, ηρεμιστικά, βαρβιτουρικά).
- αναπνευστικές διαταραχές κατά τη διάρκεια του ύπνου και άλλες.
Η κλινική εικόνα της οξείας αναπνευστικής ανεπάρκειας χαρακτηρίζεται από ταχεία αύξηση των συμπτωμάτων και εμπλοκή στην παθολογική διαδικασία της ζωτικής σημασίας σημαντικά όργανα, κυρίως το κεντρικό νευρικό σύστημα, η καρδιά, τα νεφρά, γαστρεντερικός σωλήνας, συκώτι και πνεύμονες. Στην οξεία αναπνευστική ανεπάρκεια, συνήθως διακρίνονται τρία παθογενετικά στάδια:
- Στάδιο 1 - σε ηρεμία, δεν υπάρχουν εμφανή κλινικά σημάδια διαταραχής της ανταλλαγής αερίων, αλλά ήδη εμφανίζονται συμπτώματα που υποδηλώνουν αντισταθμιστική ενεργοποίηση της αναπνοής και της κυκλοφορίας του αίματος.
- Στάδιο 2 - κλινικά και εργαστηριακά σημεία υπερκαπνίας ή/και υποξαιμίας εμφανίζονται σε ηρεμία.
- Στάδιο 3 - σοβαρή αντιρρόπηση των αναπνευστικών λειτουργιών, αναπτύσσεται αναπνευστική και μεταβολική οξέωση, εμφανίζονται σημεία ανεπάρκειας πολλαπλών οργάνων και εξελίσσεται γρήγορα.
Η δύσπνοια είναι από τις πρώτες κλινικά σημείαοξεία αναπνευστική ανεπάρκεια. Τις περισσότερες φορές, η αναπνοή γίνεται πιο γρήγορη (ταχύπνοια), η οποία συνήθως συνοδεύεται από ένα ταχέως προοδευτικό αίσθημα αναπνευστικής δυσφορίας (δύσπνοια). Ο αριθμός των αναπνευστικών κινήσεων συνήθως ξεπερνά τις 24 ανά λεπτό.
Μερικές φορές, ανάλογα με την αιτιολογία της οξείας αναπνευστικής ανεπάρκειας, υπάρχουν αντικειμενικά σημάδια δυσκολίας στην εισπνοή ή στην εκπνοή (εισπνευστική ή εκπνευστική δύσπνοια). Σε αυτές τις περιπτώσεις, είναι ιδιαίτερα αισθητή μια έντονη υπερένταση των αναπνευστικών μυών, η εργασία των οποίων αυξάνεται απότομα και ένα σημαντικό μέρος του οξυγόνου και της ενέργειας δαπανάται σε αυτό. Με την πάροδο του χρόνου, μια τέτοια υπερένταση των αναπνευστικών μυών οδηγεί στην κούρασή τους, μείωση της συσταλτικότητας, η οποία συνοδεύεται από ακόμη περισσότερο διαπιστωμένη παράβασηπνευμονικός αερισμός και αύξηση της υπερκαπνίας και της αναπνευστικής οξέωσης.
Η αδυναμία του διαφράγματος, των μεσοπλεύριων και άλλων αναπνευστικών μυών συνοδεύεται από μεγάλη ένταση στους μύες του λαιμού, σπασμωδικές κινήσεις του λάρυγγα κατά την εισπνοή, γεγονός που αντανακλά τον ακραίο βαθμό κόπωσης των αναπνευστικών μυών. Ταυτόχρονα, δεν θα θυμάστε ότι η εισπνευστική τάση των αναπνευστικών μυών μπορεί να αναπτυχθεί όψιμα στάδιαόχι μόνο περιοριστικές, αλλά και σοβαρές αποφρακτικές διαταραχές, που υποδηλώνουν σημαντική αύξηση της αντίστασης των αεραγωγών. Στο τελικό στάδιο της οξείας αναπνευστικής ανεπάρκειας, είναι δυνατός ο αποσυγχρονισμός της συστολής των αναπνευστικών μυών, ο οποίος είναι σημαντικό χαρακτηριστικόκρίσιμη παραβίαση της κεντρικής ρύθμισης της αναπνοής. Επιπλέον, τρεις κλασικοί «λογικοί» τύποι αναπνοής μπορούν να παρατηρηθούν σε σοβαρή αναπνευστική ανεπάρκεια: 1) αναπνοή Cheyne-Stokes, 2) Αναπνοή Biot και 3) Αναπνοή Kussmaul. Αυτοί οι τύποι αναπνοής συνδέονται κατά κάποιο τρόπο με σοβαρή, συμπεριλαμβανομένης της υποξικής βλάβης στον εγκέφαλο και το αναπνευστικό κέντρο, αλλά δεν είναι ειδικά για την αναπνευστική ανεπάρκεια. Η αναπνοή Cheyne-Stokes χαρακτηρίζεται από ομαλή αύξηση αναπνευστική δραστηριότητακαι η ίδια σταδιακή εξασθένιση με σχετικά σύντομες περιόδους άπνοιας. Η αναπνοή Cheyne-Stokes οφείλεται στην αναστολή των χημειοϋποδοχέων του κοιλιακού τμήματος του εγκεφάλου, οι οποίοι ανταποκρίνονται στην αύξηση του PaCO 2 και της συγκέντρωσης των ιόντων Η+. ενδοκρανιακή πίεση, εγκεφαλικό οίδημα, καρδιακή, αγγειακή και αναπνευστική ανεπάρκεια, συνήθως στο τελικό στάδιο της νόσου. Η αναπνοή του Biot χαρακτηρίζεται από περιοδική διακοπή της αναπνευστικής δραστηριότητας εντός 10-30 δευτερολέπτων (συγκριτικά μεγάλες περιόδουςάπνοια) με βραχυπρόθεσμη ανάρρωση. Η αναπνοή του Biot παρατηρείται με βαθιά υποξία του εγκεφάλου και του αναπνευστικού κέντρου με φόντο όγκους εγκεφάλου, κρανιοεγκεφαλικό τραύμα, οξείες διαταραχές εγκεφαλική κυκλοφορία, νευρολοίμωξη, σοβαρή αναπνευστική ανεπάρκεια. Η αναπνοή Kussmaul είναι μια βαθιά θορυβώδης συχνή αναπνοή που εμφανίζεται, κατά κανόνα, με σοβαρή μεταβολική οξέωση και τοξική βλάβη στο αναπνευστικό κέντρο (διαβητική κετοξέωση, ουραιμία, σοβαρή αναπνευστική ή καρδιακή ανεπάρκεια.
Ωχρότητα και διάχυτη κυάνωση
Τα αρχικά στάδια ανάπτυξης της οξείας αναπνευστικής ανεπάρκειας συχνά χαρακτηρίζονται από την εμφάνιση ωχρότητας. δέρμα, μαζί με ταχυκαρδία και τάση για αύξηση της συστηματικής αρτηριακής πίεσης, υποδηλώνοντας έντονη συγκέντρωση της κυκλοφορίας του αίματος. Η αύξηση της αρτηριακής υποξαιμίας συνοδεύεται από την εμφάνιση διάχυτης κυάνωσης, η οποία αντανακλά την ταχεία αύξηση της περιεκτικότητας σε μειωμένη (μη κορεσμένη) αιμοσφαιρίνη στο περιφερικό αίμα. Σε σοβαρές περιπτώσεις, όταν εμφανίζονται σημάδια έντονης διαταραχής της μικροκυκλοφορίας, η κυάνωση αποκτά ένα είδος γκριζωπού μελιού αγαρικού («χωμάτινο» χρώμα δέρματος). Το δέρμα γίνεται κρύο, υγρό, καλύπτεται με κολλώδη κρύο ιδρώτα.
Στην οξεία αναπνευστική ανεπάρκεια, είναι σημαντικό να αξιολογείται όχι μόνο η σοβαρότητα και ο επιπολασμός της κυάνωσης, αλλά και η αλλαγή της υπό την επίδραση της οξυγονοθεραπείας και του μηχανικού αερισμού: η απουσία αλλαγής υποδηλώνει την παρουσία παρεγχυματικής αναπνευστικής ανεπάρκειας, η οποία βασίζεται σε ο σχηματισμός έντονων διαταραχών αερισμού-αιμάτωσης. Μια θετική αντίδραση στην οξυγονοθεραπεία με υψηλή (έως 100%) περιεκτικότητα σε O2 στον εισπνεόμενο αέρα υποδηλώνει την κυριαρχία της μειωμένης διάχυσης οξυγόνου μέσω της κυψελιδικής-τριχοειδούς μεμβράνης κ.λπ.
Αιμοδυναμικές διαταραχές
Η ανάπτυξη οξείας αναπνευστικής ανεπάρκειας σχεδόν σε όλες τις περιπτώσεις συνοδεύεται από ταχυκαρδία, η οποία στα αρχικά στάδια της αναπνευστικής ανεπάρκειας αντανακλά την αντισταθμιστική εντατικοποίηση και συγκεντροποίηση της κυκλοφορίας του αίματος χαρακτηριστική αυτής της παθολογίας. Ωστόσο, σε σοβαρές περιπτώσεις, όταν λόγω σοβαρής υποξίας και οξέωσης, διαταράσσεται η νευρομυική ρύθμιση του καρδιακού ρυθμού, εμφανίζεται ισχαιμία του μυοκαρδίου και μειωμένη συσταλτικότητα του καρδιακού μυός, εμφανίζεται βραδυκαρδία, η οποία σε οξεία αναπνευστική ανεπάρκεια συχνά προμηνύει την ανάπτυξη κοιλιακής εξωσυστολίας και κοιλιακή μαρμαρυγή.
Η δυναμική της συστηματικής αρτηριακής πίεσης έχει διφασικό χαρακτήρα. Στα αρχικά στάδια της οξείας αναπνευστικής ανεπάρκειας, κατά κανόνα, αναπτύσσεται αρτηριακή υπέρταση(συμπεριλαμβανομένης της συγκέντρωσης της κυκλοφορίας του αίματος). Ωστόσο, τα τελευταία στάδια χαρακτηρίζονται από μια επίμονη και προοδευτική μείωση της αρτηριακής πίεσης - αρτηριακή υπότασηλόγω της αυξανόμενης υποογκαιμίας και της μειωμένης καρδιακής παροχής.
Πολλαπλή ανεπάρκεια οργάνων
Σημάδια υποξίας του ΚΝΣ εμφανίζονται σε σοβαρή οξεία αναπνευστική ανεπάρκεια. Οι ασθενείς γίνονται ανήσυχοι, ενθουσιασμένοι, μερικές φορές ευφορικοί. Η περαιτέρω εξέλιξη της οξείας αναπνευστικής ανεπάρκειας συνοδεύεται από σταδιακή εξαφάνιση της συνείδησης και ανάπτυξη κώματος. Κατά τη διάρκεια αυτής της περιόδου, εμφανίζονται συχνά σπασμοί. Πιστεύεται ότι οι νευρολογικές διαταραχές εμφανίζονται όταν το PaO2 είναι μικρότερο από 45 mm Hg. Τέχνη.
Η ανεπάρκεια πολλαπλών οργάνων αναπτύσσεται σε σοβαρή οξεία αναπνευστική ανεπάρκεια. Εκτός από τις περιγραφόμενες διαταραχές στη λειτουργία του κεντρικού νευρικού συστήματος και του κυκλοφορικού συστήματος, μπορεί να αναπτυχθούν τα ακόλουθα:
- μειωμένη διούρηση (ολιγο- και ανουρία).
- εντερική πάρεση?
- οξείες διαβρώσεις και έλκη στο στομάχι και τα έντερα, καθώς και γαστρεντερική αιμορραγία.
- δυσλειτουργία του ήπατος, των νεφρών (ηπατική-νεφρική ανεπάρκεια) και άλλων οργάνων.
Η αύξηση της ανεπάρκειας πολλαπλών οργάνων στην οξεία αναπνευστική ανεπάρκεια είναι ένα πολύ δυσμενές σημάδι, που υποδηλώνει την αναποτελεσματικότητα της εντατικής θεραπείας και συνοδεύεται από υψηλού κινδύνουθανατηφόρο αποτέλεσμα.
Αναπνευστική ανεπάρκειαπου ονομάζεται παθολογική κατάστασηστην οποία τα αναπνευστικά όργανα δεν είναι σε θέση να παρέχουν στον οργανισμό οξυγόνο στον απαιτούμενο όγκο. Με όποιες παραβιάσεις μπορεί να προκαλέσουν αυτή την κατάσταση, δρομολογούνται οι λεγόμενοι αντισταθμιστικοί μηχανισμοί. Διατηρούν τη συγκέντρωση οξυγόνου και διοξείδιο του άνθρακαστο αίμα σε επίπεδο όσο το δυνατόν πλησιέστερο στο φυσιολογικό. Η εξάντληση αυτών των μηχανισμών οδηγεί στην εμφάνιση συμπτωμάτων αναπνευστικής ανεπάρκειας. Κατά κανόνα, εμφανίζεται εάν η μερική πίεση του οξυγόνου στο αίμα πέσει κάτω από 60 mm Hg ή η μερική πίεση του διοξειδίου του άνθρακα αυξηθεί πάνω από 45 mm Hg. Τέχνη.
Αυτό μπορεί να έχει διάφορους λόγους. Η αναπνευστική ανεπάρκεια αναπτύσσεται όχι μόνο στο πλαίσιο των πνευμονικών παθήσεων, αλλά και σε ορισμένα άλλα συστήματα ( καρδιαγγειακά, νευρικά κ.λπ.). Ωστόσο, η αλυσίδα των διαταραχών στον οργανισμό, που ξεκινά με την έλλειψη οξυγόνου, οδηγεί πάντα σε παρόμοιες συνέπειες.
Ο επιπολασμός αυτού του συνδρόμου στην κοινωνία είναι σχεδόν αδύνατο να εκτιμηθεί. Αυτή η κατάσταση μπορεί να διαρκέσει από αρκετά λεπτά ή ώρες ( οξεία αναπνευστική ανεπάρκεια) έως αρκετούς μήνες ή χρόνια ( χρόνια αναπνευστική ανεπάρκεια). Συνοδεύει σχεδόν κάθε νόσο του αναπνευστικού και εμφανίζεται με την ίδια συχνότητα τόσο σε άνδρες όσο και σε γυναίκες. Σύμφωνα με ορισμένα στοιχεία, ο αριθμός των ατόμων που πάσχουν από χρόνια αναπνευστική ανεπάρκεια και χρειάζονται ενεργό θεραπεία στην Ευρώπη είναι 80-100 άτομα ανά 100.000 πληθυσμού. Χωρίς έγκαιρη εξειδικευμένη βοήθειαη αναπνευστική ανεπάρκεια οδηγεί σε ταχεία εξάντληση των αντισταθμιστικών μηχανισμών και θάνατο του ασθενούς.
Ανατομία και φυσιολογία των πνευμόνων
 Το ανθρώπινο αναπνευστικό σύστημα είναι μια συλλογή οργάνων και ανατομικών δομών που παρέχουν τη διαδικασία της αναπνοής. Αυτή η έννοια περιλαμβάνει όχι μόνο την ίδια την πράξη της εισπνοής και της εκπνοής, αλλά και τη μεταφορά οξυγόνου από το αίμα σε διάφορα όργανα και ιστούς και του διοξειδίου του άνθρακα στους πνεύμονες. Αυτό περιλαμβάνει επίσης τη διαδικασία κυτταρική αναπνοήκατά την οποία απελευθερώνεται ενέργεια για τη ζωή του κυττάρου. Επιπλέον, υπάρχουν ανατομικές δομές που ρυθμίζουν τη λειτουργία του αναπνευστικού συστήματος. Δεν εμπλέκονται άμεσα στην ανταλλαγή αερίων ή στη μεταφορά οξυγόνου, αλλά σχετίζονται με την κανονική λειτουργία του συστήματος στο σύνολό του.
Το ανθρώπινο αναπνευστικό σύστημα είναι μια συλλογή οργάνων και ανατομικών δομών που παρέχουν τη διαδικασία της αναπνοής. Αυτή η έννοια περιλαμβάνει όχι μόνο την ίδια την πράξη της εισπνοής και της εκπνοής, αλλά και τη μεταφορά οξυγόνου από το αίμα σε διάφορα όργανα και ιστούς και του διοξειδίου του άνθρακα στους πνεύμονες. Αυτό περιλαμβάνει επίσης τη διαδικασία κυτταρική αναπνοήκατά την οποία απελευθερώνεται ενέργεια για τη ζωή του κυττάρου. Επιπλέον, υπάρχουν ανατομικές δομές που ρυθμίζουν τη λειτουργία του αναπνευστικού συστήματος. Δεν εμπλέκονται άμεσα στην ανταλλαγή αερίων ή στη μεταφορά οξυγόνου, αλλά σχετίζονται με την κανονική λειτουργία του συστήματος στο σύνολό του. Στο ανθρώπινο αναπνευστικό σύστημα διακρίνονται τα ακόλουθα τμήματα:
- ανώτερος Αεραγωγοί;
- τραχειοβρογχικό δέντρο;
- αναπνευστικοί μύες?
- αναπνευστικό κέντρο?
- υπεζωκοτική κοιλότητα?
- αίμα.
ανώτερης αναπνευστικής οδού
Η ανώτερη αναπνευστική οδός εκτελεί τη λειτουργία του καθαρισμού και της θέρμανσης του αέρα. Κατά τη διέλευση τους, μέρος των παθογόνων μικροοργανισμών εξουδετερώνεται ή καθυστερεί. Στην ανάπτυξη της αναπνευστικής ανεπάρκειας, αυτό το τμήμα του αναπνευστικού συστήματος παίζει έμμεσο ρόλο.Η ανώτερη αναπνευστική οδός περιλαμβάνει:
- ρινική κοιλότητα;
- στοματική κοιλότητα;
- φάρυγγας;
- λάρυγγας.
Επιπλέον, ένας αριθμός αλλαγών στην ανώτερη αναπνευστική οδό μπορεί να αυξήσει την πιθανότητα ορισμένων αναπνευστικών ασθενειών. Για παράδειγμα, όταν ο ασθενής αναπνέει από το στόμα. Εξαιτίας αυτού, ο αέρας καθαρίζεται χειρότερα, υγραίνεται και θερμαίνεται. Η πιθανότητα να αρρωστήσετε ή, που με τη σειρά του, θα προκαλέσει αναπνευστική ανεπάρκεια αυξάνεται.
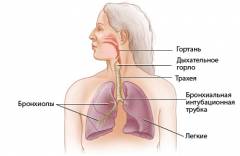
Τραχειοβρογχικό δέντρο
Το τραχειοβρογχικό δέντρο είναι μια συλλογή αεραγωγών που μεταφέρουν αέρα κατά την εισπνοή μέσω των πνευμόνων. Ο αέρας εισέρχεται διαδοχικά από την τραχεία στους κύριους βρόγχους και από εκεί στους βρόγχους μικρότερου διαμετρήματος. Σε αυτό το επίπεδο, αρκετοί μηχανισμοί για την ανάπτυξη αναπνευστικής ανεπάρκειας μπορούν να εμφανιστούν ταυτόχρονα.Από ανατομική άποψη, οι πνεύμονες συνήθως χωρίζονται στα ακόλουθα μέρη:
- τραχεία ( ένας κεντρικός σωλήνας από τον λάρυγγα μέχρι τη θωρακική κοιλότητα);
- κύριοι βρόγχοι ( 2 βρόγχοι που διανέμουν αέρα στους δεξιούς και αριστερούς πνεύμονες);
- λοβοί πνεύμονα ( 3 μετοχές σε δεξιός πνεύμοναςκαι 2 στα αριστερά);
- πνευμονικά τμήματα ( 10 τμήματα στον δεξιό πνεύμονα και 8 στον αριστερό);
- πνευμονικός ιστός ( acini).
Τα κυψελιδικά κύτταρα εκτελούν ένα άλλο σημαντική λειτουργία. Εκκρίνουν ένα λεγόμενο πνευμονικό επιφανειοδραστικό. Αυτή η ουσία αποτρέπει την αυθόρμητη κατάρρευση ή την πρόσφυση των τοιχωμάτων των κυψελίδων. Από τη σκοπιά της φυσικής, μειώνει τη δύναμη της επιφανειακής τάσης.
αναπνευστικοί μύες
Οι αναπνευστικοί μύες ονομάζονται ομάδες μυών στην περιοχή του θώρακα, οι οποίες συμμετέχουν στη διαδικασία της εισπνοής. Η εκπνοή, σε αντίθεση με την εισπνοή, είναι μια παθητική διαδικασία και δεν απαιτεί υποχρεωτική ένταση των μυών. Ελλείψει εμποδίων στους αεραγωγούς, μετά τη μυϊκή χαλάρωση, οι πνεύμονες καταρρέουν από μόνοι τους και ο αέρας φεύγει από την θωρακική κοιλότητα.Οι δύο κύριες ομάδες αναπνευστικών μυών είναι:
- μεσοπλεύριοι μύες. Μεσοπλεύρια ονομάζονται κοντές δέσμες μυών που βρίσκονται λοξά μεταξύ γειτονικών πλευρών. Με τη συστολή τους, τα πλευρά ανεβαίνουν κάπως και παίρνουν περισσότερα οριζόντια θέση. Ως αποτέλεσμα αυξάνεται η περιφέρεια του στήθους και ο όγκος του. Ο πνευμονικός ιστός τεντώνεται, αντλώντας αέρα μέσω των αεραγωγών.
- Διάφραγμα. Το διάφραγμα είναι ένας επίπεδος μυς, που αποτελείται από πολλές ομάδες μυϊκών δεσμών που τρέχουν σε διαφορετικές κατευθύνσεις. Βρίσκεται μεταξύ του θώρακα και της κοιλιακής κοιλότητας. Σε ηρεμία, το διάφραγμα έχει σχήμα θόλου, ο οποίος προεξέχει προς τα πάνω, προς το στήθος. Κατά την εισπνοή, ο θόλος ισοπεδώνεται, τα κοιλιακά όργανα κινούνται ελαφρώς προς τα κάτω και ο όγκος του θώρακα αυξάνεται. Δεδομένου ότι η υπεζωκοτική κοιλότητα είναι αεροστεγής, ο πνευμονικός ιστός τεντώνεται επίσης μαζί με το διάφραγμα. Υπάρχει μια ανάσα.
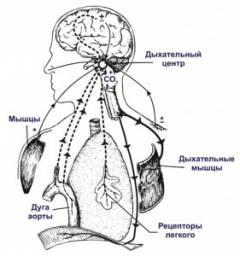
αναπνευστικό κέντρο
Το αναπνευστικό κέντρο είναι ένα πολύπλοκο σύστημα νευρικών κυττάρων, το μεγαλύτερο μέρος των οποίων βρίσκεται στον προμήκη μυελό ( Εγκεφαλικό επεισόδιο). Είναι ο υψηλότερος κρίκος στη ρύθμιση της αναπνευστικής διαδικασίας. Οι κυψέλες του κέντρου έχουν αυτοματισμό. Αυτό υποστηρίζει τη διαδικασία της αναπνοής κατά τη διάρκεια του ύπνου και της απώλειας των αισθήσεων.Η ίδια η αναπνοή ρυθμίζεται από συγκεκριμένους υποδοχείς. Ανιχνεύουν αλλαγές στο pH του αίματος και εγκεφαλονωτιαίο υγρό. Το γεγονός είναι ότι με τη συσσώρευση πολύ υψηλής συγκέντρωσης διοξειδίου του άνθρακα στο αίμα, το pH πέφτει ( αναπτύσσεται οξέωση). Οι υποδοχείς το συλλαμβάνουν και μεταδίδουν σήματα στο αναπνευστικό κέντρο. Από εκεί, μια εντολή περνάει μέσω των νεύρων σε άλλα όργανα του αναπνευστικού συστήματος ( για παράδειγμα, αυξημένη σύσπαση των αναπνευστικών μυών, επέκταση των βρόγχων κ.λπ.). Λόγω αυτού, ο αερισμός των πνευμόνων ενισχύεται και η περίσσεια διοξειδίου του άνθρακα απομακρύνεται από το αίμα.
Οι παραβιάσεις στο επίπεδο του αναπνευστικού κέντρου καταρρίπτουν το έργο ολόκληρου του συστήματος. Ακόμη και αν διατηρηθεί ο αυτοματισμός, η επαρκής απόκριση των αναπνευστικών οργάνων στη μείωση του pH μπορεί να επηρεαστεί. Αυτό προκαλεί σοβαρή αναπνευστική ανεπάρκεια.
Υπεζωκοτική κοιλότητα
Η υπεζωκοτική κοιλότητα σε μεγάλο βαθμό δεν είναι μέρος του αναπνευστικού συστήματος. Αυτό είναι ένα μικρό κενό μεταξύ του θωρακικού τοιχώματος και της επιφάνειας του πνεύμονα. Ωστόσο, οι παθολογίες σε αυτόν τον τομέα συχνά οδηγούν στην ανάπτυξη αναπνευστικής ανεπάρκειας.Ο ίδιος ο υπεζωκότας είναι η εξωτερική ορώδης μεμβράνη που καλύπτει τους πνεύμονες και ευθυγραμμίζει την θωρακική κοιλότητα από μέσα. Το φύλλο της μεμβράνης που καλύπτει τον πνευμονικό ιστό ονομάζεται σπλαχνικό και αυτό που καλύπτει τα τοιχώματα ονομάζεται βρεγματικό ( πλευρικός). Αυτά τα φύλλα συγκολλούνται μεταξύ τους, έτσι ο χώρος που σχηματίζουν είναι ερμητικά κλειστός και διατηρείται σε αυτό μια πίεση ελαφρώς κάτω από την ατμοσφαιρική πίεση.
Ο υπεζωκότας εκτελεί δύο κύριες λειτουργίες:
- Απομόνωση υπεζωκοτικού υγρού. Υπεζωκοτικό υγρόΣχηματίζεται από ειδικά κύτταρα και «λιπαίνει» τις εσωτερικές επιφάνειες των υπεζωκοτικών φύλλων. Εξαιτίας αυτού, η τριβή μεταξύ των πνευμόνων και των θωρακικών τοιχωμάτων πρακτικά εξαφανίζεται κατά την εισπνοή και την εκπνοή.
- Συμμετοχή στην πράξη της αναπνοής. Η πράξη της αναπνοής είναι η διαστολή του θώρακα. Οι ίδιοι οι πνεύμονες δεν έχουν μύες, αλλά είναι ελαστικοί, επομένως επεκτείνονται μετά το στήθος. Η υπεζωκοτική κοιλότητα σε αυτή η υπόθεσηλειτουργεί ως ρυθμιστής πίεσης. Όταν το στήθος διαστέλλεται, η πίεση σε αυτό πέφτει ακόμη χαμηλότερα. Αυτό οδηγεί σε τέντωμα του πνευμονικού ιστού και την είσοδο αέρα σε αυτόν.
Αίμα
Το αίμα εκτελεί πολλές λειτουργίες στο σώμα. Ένα από τα κυριότερα είναι η μεταφορά οξυγόνου και διοξειδίου του άνθρακα. Έτσι, το αίμα είναι ένας σημαντικός κρίκος στο αναπνευστικό σύστημα, συνδέοντας άμεσα τα αναπνευστικά όργανα με άλλους ιστούς του σώματος.Στο αίμα μεταφέρεται οξυγόνο. Αυτά είναι ερυθρά αιμοσφαίρια που περιέχουν. Μόλις εισέλθουν στο τριχοειδές δίκτυο των πνευμόνων, τα ερυθροκύτταρα συμμετέχουν στη διαδικασία ανταλλαγής αερίων με τον αέρα που περιέχεται στις κυψελίδες. Η απευθείας μεταφορά αερίων μέσω της μεμβράνης πραγματοποιείται από ένα σύνολο ειδικών ενζύμων. Με την έμπνευση, η αιμοσφαιρίνη δεσμεύει άτομα οξυγόνου, μετατρέποντας σε οξυαιμοσφαιρίνη. Αυτή η ουσία έχει έντονο κόκκινο χρώμα. Μετά από αυτό, τα ερυθρά αιμοσφαίρια μεταφέρονται σε διάφορα όργανα και ιστούς. Εκεί, στα ζωντανά κύτταρα, η οξυαιμοσφαιρίνη απελευθερώνει οξυγόνο και συνδέεται με το διοξείδιο του άνθρακα. Σχηματίζεται μια ένωση που ονομάζεται καρβοξυαιμοσφαιρίνη. Μεταφέρει διοξείδιο του άνθρακα στους πνεύμονες. Εκεί, η ένωση διασπάται και διοξείδιο του άνθρακα απελευθερώνεται με τον εκπνεόμενο αέρα.
Έτσι, το αίμα παίζει επίσης ρόλο στην ανάπτυξη της αναπνευστικής ανεπάρκειας. Για παράδειγμα, ο αριθμός των ερυθρών αιμοσφαιρίων και της αιμοσφαιρίνης επηρεάζει άμεσα το πόσο οξυγόνο μπορεί να δεσμεύσει ένας δεδομένος όγκος αίματος. Αυτός ο δείκτης ονομάζεται ικανότητα οξυγόνου του αίματος. Όσο περισσότερο πέφτει το επίπεδο των ερυθρών αιμοσφαιρίων και της αιμοσφαιρίνης, τόσο πιο γρήγορα αναπτύσσεται η αναπνευστική ανεπάρκεια. Το αίμα απλά δεν έχει χρόνο να δώσει τη σωστή ποσότητα οξυγόνου στους ιστούς. Υπάρχει μια σειρά από φυσιολογικούς δείκτες που αντικατοπτρίζουν τις λειτουργίες μεταφοράς του αίματος. Ο προσδιορισμός τους είναι σημαντικός για τη διάγνωση της αναπνευστικής ανεπάρκειας.
Οι ακόλουθοι δείκτες θεωρούνται φυσιολογικοί:
- Μερική πίεση οξυγόνου– 80 – 100 mm Hg ( mmHg Τέχνη.). Αντανακλά τον κορεσμό του αίματος με οξυγόνο. Μια πτώση σε αυτόν τον δείκτη υποδηλώνει υποξαιμική αναπνευστική ανεπάρκεια.
- Μερική πίεση διοξειδίου του άνθρακα- 35 - 45 mm Hg. Τέχνη. Αντανακλά τον κορεσμό του αίματος με διοξείδιο του άνθρακα. Η αύξηση αυτού του δείκτη υποδηλώνει υπερκαπνική αναπνευστική ανεπάρκεια. Η μερική πίεση των αερίων είναι σημαντικό να γνωρίζουμε για το διορισμό οξυγονοθεραπείας και τεχνητού αερισμού των πνευμόνων.
- Αριθμός RBC- 4,0 - 5,1 για τους άνδρες, 3,7 - 4,7 - για τις γυναίκες. Το ποσοστό μπορεί να διαφέρει ανάλογα με την ηλικία. Με έλλειψη ερυθρών αιμοσφαιρίων, αναπτύσσεται και μεμονωμένα συμπτώματα αναπνευστικής ανεπάρκειας εμφανίζονται ακόμη και με φυσιολογική πνευμονική λειτουργία.
- Η ποσότητα της αιμοσφαιρίνης- 135 - 160 g / l για τους άνδρες, 120 - 140 g / l για τις γυναίκες.
- έγχρωμη ένδειξηαίμα- 0,80 - 1,05. Αυτός ο δείκτης αντανακλά τον κορεσμό των ερυθρών αιμοσφαιρίων με αιμοσφαιρίνη ( κάθε ερυθροκύτταρο περιέχει διαφορετικό ποσόαιμοσφαιρίνη). Οι πιο σύγχρονες μέθοδοι χρησιμοποιούν έναν διαφορετικό τρόπο για τον προσδιορισμό αυτού του δείκτη - MSN ( μέση περιεκτικότητα σε αιμοσφαιρίνη σε ένα μόνο ερυθροκύτταρο). Ο κανόνας είναι 27 - 31 πικογραμμάρια.
- Κορεσμός του αίματος με οξυγόνο– 95 – 98%. Αυτός ο δείκτης προσδιορίζεται χρησιμοποιώντας παλμική οξυμετρία.
Οι αντισταθμιστικοί μηχανισμοί για την υποξία είναι:
- Ταχυκαρδία. ή αυξημένος καρδιακός ρυθμός συμβαίνει προκειμένου να αντληθεί γρήγορα το αίμα μέσω της πνευμονικής κυκλοφορίας. Τότε περισσότερος όγκος του θα έχει χρόνο να κορεστεί με οξυγόνο.
- Αυξημένος όγκος εγκεφαλικού επεισοδίου της καρδιάς. Εκτός από την ταχυκαρδία, τα ίδια τα τοιχώματα αρχίζουν να τεντώνονται πιο έντονα, επιτρέποντας την άντληση μεγαλύτερου όγκου αίματος σε μία συστολή.
- Ταχύπνοια. Ταχύπνοια είναι η δύσπνοια. Φαίνεται να αντλεί περισσότερο αέρα. Αυτό αντισταθμίζει την έλλειψη οξυγόνου σε περιπτώσεις όπου κάποιο τμήμα ή λοβός του πνεύμονα δεν εμπλέκεται στη διαδικασία της αναπνοής.
- Ένταξη βοηθητικών αναπνευστικών μυών. Οι βοηθητικοί μύες, που έχουν ήδη αναφερθεί παραπάνω, συμβάλλουν στην ταχύτερη και ισχυρότερη διαστολή του θώρακα. Έτσι, ο όγκος του αέρα που εισέρχεται κατά την εισπνοή αυξάνεται. Και οι τέσσερις παραπάνω μηχανισμοί ενεργοποιούνται στα πρώτα λεπτά της υποξίας. Έχουν σχεδιαστεί για να αντισταθμίζουν την οξεία αναπνευστική ανεπάρκεια.
- Αύξηση του κυκλοφορούντος όγκου αίματος. Δεδομένου ότι το οξυγόνο μεταφέρεται μέσω των ιστών με το αίμα, είναι δυνατό να αντισταθμιστεί η υποξία αυξάνοντας τον όγκο του αίματος. Αυτός ο όγκος εμφανίζεται από τις λεγόμενες αποθήκες αίματος, που είναι η σπλήνα, το συκώτι, τα τριχοειδή αγγεία του δέρματος. Η κένωση τους αυξάνει την ποσότητα οξυγόνου που μπορεί να μεταφερθεί στους ιστούς.
- Υπερτροφία του μυοκαρδίου. Το μυοκάρδιο είναι ο καρδιακός μυς που συστέλλεται και αντλεί αίμα. Υπερτροφία είναι η πάχυνση αυτού του μυός λόγω της εμφάνισης νέων ινών. Αυτό επιτρέπει στο μυοκάρδιο να λειτουργεί περισσότερο σε ενισχυμένη λειτουργία, διατηρώντας την ταχυκαρδία και αυξάνοντας τον όγκο του εγκεφαλικού επεισοδίου. Αυτός ο αντισταθμιστικός μηχανισμός αναπτύσσεται μετά από μήνες ή χρόνια ασθένειας.
- Αύξηση του επιπέδου των ερυθρών αιμοσφαιρίων στο αίμα. Εκτός από την αύξηση του όγκου του αίματος γενικά, η περιεκτικότητα σε ερυθροκύτταρα σε αυτό αυξάνεται επίσης ( ερυθροκυττάρωση). Με αυτά αυξάνεται και το επίπεδο της αιμοσφαιρίνης. Λόγω αυτού, ο ίδιος όγκος αίματος είναι σε θέση να δεσμεύει και να μεταφέρει μεγαλύτερο όγκο οξυγόνου.
- Προσαρμογή ιστού. Οι ίδιοι οι ιστοί του σώματος σε συνθήκες έλλειψης οξυγόνου αρχίζουν να προσαρμόζονται στις νέες συνθήκες. Αυτό εκφράζεται με την επιβράδυνση των κυτταρικών αντιδράσεων, την επιβράδυνση της κυτταρικής διαίρεσης. Στόχος είναι η μείωση του ενεργειακού κόστους. Αυξάνεται επίσης η γλυκόλυση διάσπαση του αποθηκευμένου γλυκογόνου) για την απελευθέρωση πρόσθετης ενέργειας. Εξαιτίας αυτού, οι ασθενείς που πάσχουν από υποξία για μεγάλο χρονικό διάστημα χάνουν βάρος και το παίρνουν άσχημα, παρά την καλή διατροφή.
Έτσι, από την άποψη της ανατομίας και της φυσιολογίας, η διαδικασία της αναπνοής υποστηρίζεται πολύ πολύπλοκο σύστημα. Σε διάφορες ασθένειες, διαταραχές μπορεί να εμφανιστούν σε διάφορα επίπεδα. Το αποτέλεσμα είναι πάντα παραβίαση της αναπνοής με την ανάπτυξη αναπνευστικής ανεπάρκειας και λιμοκτονίας οξυγόνου των ιστών.
Αιτίες αναπνευστικής ανεπάρκειας
 Όπως αναφέρθηκε παραπάνω, η αναπνευστική ανεπάρκεια μπορεί να έχει πολλές διαφορετικές αιτίες. Συνήθως πρόκειται για ασθένειες διαφόρων οργάνων ή συστημάτων του σώματος που έχουν οδηγήσει σε διαταραχή των πνευμόνων. Η αναπνευστική ανεπάρκεια μπορεί επίσης να συμβεί με τραύμα ( κεφάλι, στήθος) ή σε περίπτωση ατυχήματος ( κολλημένο σε αεραγωγούς). Κάθε αιτία αφήνει ένα συγκεκριμένο αποτύπωμα στην παθολογική διαδικασία. Ο ορισμός του είναι πολύ σημαντικός για επαρκή θεραπείαΠροβλήματα. Μόνο η εξάλειψη της βασικής αιτίας του μπορεί να εξαλείψει εντελώς όλες τις εκδηλώσεις αυτού του συνδρόμου.
Όπως αναφέρθηκε παραπάνω, η αναπνευστική ανεπάρκεια μπορεί να έχει πολλές διαφορετικές αιτίες. Συνήθως πρόκειται για ασθένειες διαφόρων οργάνων ή συστημάτων του σώματος που έχουν οδηγήσει σε διαταραχή των πνευμόνων. Η αναπνευστική ανεπάρκεια μπορεί επίσης να συμβεί με τραύμα ( κεφάλι, στήθος) ή σε περίπτωση ατυχήματος ( κολλημένο σε αεραγωγούς). Κάθε αιτία αφήνει ένα συγκεκριμένο αποτύπωμα στην παθολογική διαδικασία. Ο ορισμός του είναι πολύ σημαντικός για επαρκή θεραπείαΠροβλήματα. Μόνο η εξάλειψη της βασικής αιτίας του μπορεί να εξαλείψει εντελώς όλες τις εκδηλώσεις αυτού του συνδρόμου. Αναπνευστική ανεπάρκεια μπορεί να εμφανιστεί στις ακόλουθες περιπτώσεις:
- διαταραχές του κεντρικού νευρικού συστήματος ( ΚΝΣ);
- βλάβη στους αναπνευστικούς μύες.
- παραμόρφωση στήθους?
- απόφραξη των αεραγωγών?
- διαταραχές στο επίπεδο των κυψελίδων.
Διαταραχές του κεντρικού νευρικού συστήματος
Όπως αναφέρθηκε παραπάνω, ο κύριος κρίκος στη ρύθμιση της αναπνευστικής διαδικασίας είναι το αναπνευστικό κέντρο στον προμήκη μυελό. Οποιεσδήποτε ασθένειες ή τυχόν παθολογικές καταστάσεις που διαταράσσουν το έργο του οδηγούν στην ανάπτυξη αναπνευστικής ανεπάρκειας. Τα κύτταρα του αναπνευστικού κέντρου παύουν να ανταποκρίνονται επαρκώς σε αύξηση της συγκέντρωσης διοξειδίου του άνθρακα στο αίμα και πτώση του επιπέδου του οξυγόνου. Ένα είδος εντολής για τη διόρθωση της αυξανόμενης ανισορροπίας δεν πάει κατά μήκος των νεύρων. Κατά κανόνα, είναι διαταραχές στο επίπεδο του κεντρικού νευρικού συστήματος που οδηγούν στις πιο σοβαρές παραλλαγές της αναπνευστικής ανεπάρκειας. Εδώ θα είναι τα περισσότερα υψηλό επίπεδοθνησιμότητα.Τα ακόλουθα φαινόμενα μπορεί να οδηγήσουν στην ήττα του αναπνευστικού κέντρου στον προμήκη μυελό:
- Υπερδοσολογία ναρκωτικών. Μια σειρά από ναρκωτικά ( κυρίως ηρωίνη και άλλα οπιούχα) μπορεί να αναστείλει άμεσα τη δραστηριότητα του αναπνευστικού κέντρου. Σε υπερδοσολογία, μπορεί να μειωθεί τόσο πολύ που ο αναπνευστικός ρυθμός πέσει σε 4 έως 5 αναπνοές ανά λεπτό ( σε ποσοστό 16 - 20 στους ενήλικες). Φυσικά, σε τέτοιες συνθήκες, το σώμα δεν λαμβάνει αρκετό οξυγόνο. Υπάρχει συσσώρευση διοξειδίου του άνθρακα στο αίμα, αλλά το αναπνευστικό κέντρο δεν ανταποκρίνεται σε αύξηση της συγκέντρωσής του.
- Τραύμα στο κεφάλι. Ένας σοβαρός τραυματισμός στο κεφάλι μπορεί να οδηγήσει σε άμεση βλάβη στο αναπνευστικό κέντρο. Για παράδειγμα, με ένα δυνατό χτύπημα στην περιοχή κάτω από τον ινιακό, το κρανίο εμφανίζεται με βλάβη στον προμήκη μυελό. Στις περισσότερες περιπτώσεις, οι σοβαροί τραυματισμοί στην περιοχή αυτή είναι θανατηφόροι. Οι νευρικές συνδέσεις στην περιοχή του αναπνευστικού κέντρου απλώς σπάνε. Επειδή ο νευρικός ιστός αναγεννάται πιο αργά, το σώμα δεν μπορεί να αντισταθμίσει αυτή τη βλάβη. Η αναπνοή σταματά εντελώς. Ακόμα κι αν το ίδιο το αναπνευστικό κέντρο δεν έχει υποστεί βλάβη, μπορεί να αναπτυχθεί εγκεφαλικό οίδημα μετά από τραυματισμό.
- ηλεκτρικός τραυματισμός. μπορεί να προκαλέσει προσωρινό «κλείσιμο» του αναπνευστικού κέντρου και αποκλεισμό των νευρικών ερεθισμάτων. Σε αυτή την περίπτωση, θα υπάρξει έντονη μείωση ή πλήρης διακοπή της αναπνοής, η οποία συχνά οδηγεί σε θάνατο. Μόνο μια αρκετά ισχυρή ηλεκτροπληξία μπορεί να οδηγήσει σε τέτοιες συνέπειες ( τρίτου βαθμού σοβαρότητας του ηλεκτρικού τραυματισμού).
- εγκεφαλικό οίδημα. Το εγκεφαλικό οίδημα είναι μια επείγουσα ιατρική κατάσταση κατά την οποία αρχίζει να συσσωρεύεται υγρό στο κρανίο. Αυτή σφίγγει νευρικούς ιστούςπου οδηγεί σε ποικίλες διαταραχές. Η πιο σοβαρή επιλογή είναι η εμφάνιση των λεγόμενων συμπτωμάτων του στελέχους. Εμφανίζονται όταν ένας αυξημένος όγκος υγρού «σπρώχνει» το εγκεφαλικό στέλεχος στο μέγιστο τρήμα. Υπάρχει μια λεγόμενη σφήνωση του εγκεφαλικού στελέχους και η ισχυρή συμπίεσή του. Αυτό οδηγεί σε διαταραχές στο έργο του αναπνευστικού κέντρου και στην ανάπτυξη οξείας αναπνευστικής ανεπάρκειας. Εκτός από τους τραυματισμούς, το αυξημένο εγκεφαλικό οίδημα μπορεί να οδηγήσει σε αυξημένο, εξασθενημένο πρωτεϊνική σύνθεσηαίμα, μερικά Έγκαιρη μείωση της πίεσης στο κρανίο ( ιατρική ή χειρουργική) αποτρέπει την κήλη του εγκεφαλικού στελέχους και την εμφάνιση αναπνευστικής ανεπάρκειας.
- Διαταραχές του κυκλοφορικού στον εγκέφαλο. Σε ορισμένες περιπτώσεις, το αναπνευστικό κέντρο σταματά να λειτουργεί λόγω οξείας κυκλοφορικής ανακοπής. Συμβαίνει για κάποιο λόγο. Μπορεί να είναι αιμορραγικό με ρήξη αγγείου) ή ισχαιμικό ( όταν ένα σκάφος είναι φραγμένο). Εάν το αναπνευστικό κέντρο εισέλθει επίσης στην περιοχή που μένει χωρίς παροχή αίματος, τα κύτταρα του πεθαίνουν και παύουν να εκτελούν τις λειτουργίες τους. Επιπλέον, εγκεφαλικές αιμορραγίες ( μαζικά αιματώματα) αυξάνουν . Αποδεικνύεται μια κατάσταση παρόμοια με το εγκεφαλικό οίδημα, όταν το αναπνευστικό κέντρο συμπιέζεται, αν και δεν υπάρχει άμεση κυκλοφορική διαταραχή σε αυτή τη ζώνη.
- Κάκωση σπονδυλικής στήλης. Το ΚΝΣ περιλαμβάνει όχι μόνο τον εγκέφαλο, αλλά και τον νωτιαίο μυελό. Μέσα από αυτό διέρχονται δέσμες νεύρων, οι οποίες μεταδίδουν ώσεις σε όλα τα όργανα. Με τραυματισμό στην αυχενική ή θωρακική περιοχή, μπορεί να προκληθεί βλάβη σε αυτές τις δεσμίδες. Τότε η σύνδεση μεταξύ του αναπνευστικού κέντρου και των υποκείμενων τμημάτων θα σπάσει. Κατά κανόνα, σε αυτές τις περιπτώσεις, οι αναπνευστικοί μύες αποτυγχάνουν. Ο εγκέφαλος στέλνει σήματα με κανονικό ρυθμό, αλλά δεν φτάνουν στον προορισμό τους.
- Υποθυρεοειδισμός. ονομάζεται μείωση του επιπέδου των ορμονών στο αίμα ( θυροξίνη και τριιωδοθυρονίνη). Αυτές οι ουσίες ρυθμίζουν πολλές διαφορετικές διαδικασίες στο σώμα. Σε σοβαρές περιπτώσεις, επηρεάζεται το νευρικό σύστημα. Ταυτόχρονα, η βιοηλεκτρική ώθηση μεταδίδεται χειρότερα κατά μήκος των νεύρων. Η δραστηριότητα του ίδιου του αναπνευστικού κέντρου μπορεί να μειωθεί άμεσα. Ο υποθυρεοειδισμός, με τη σειρά του, οδηγεί σε διάφορες ασθένειες θυρεοειδής αδένας (αυτοάνοση, αφαίρεση του θυρεοειδούς χωρίς επαρκή θεραπεία υποκατάστασης, φλεγμονή του αδένα κ.λπ.). ΣΤΟ ιατρική πρακτικήΑυτές οι αιτίες σπάνια προκαλούν σοβαρή αναπνευστική ανεπάρκεια. Η επαρκής θεραπεία και η ομαλοποίηση των επιπέδων των ορμονών εξαλείφουν γρήγορα το πρόβλημα.
Βλάβη των αναπνευστικών μυών
Μερικές φορές η αναπνευστική ανεπάρκεια μπορεί να προκληθεί από προβλήματα στο επίπεδο του περιφερικού νευρικού συστήματος και του μυϊκού συστήματος. Όπως αναφέρθηκε παραπάνω, για να διασφαλιστεί η φυσιολογική πράξη της αναπνοής, το ανθρώπινο σώμα χρησιμοποιεί πολλούς μύες. Σε ορισμένες ασθένειες, μπορούν να αντιμετωπίσουν ελάχιστα τις λειτουργίες τους, παρά την κανονική λειτουργία του αναπνευστικού κέντρου. Μια ώθηση έρχεται στους μύες, αλλά η σύσπασή τους δεν είναι αρκετά δυνατή για να ξεπεράσει την πίεση μέσα στο στήθος και να ισιώσει τους πνεύμονες. Αυτός ο λόγοςΗ αναπνευστική ανεπάρκεια είναι σπάνια στην ιατρική πρακτική, αλλά είναι δύσκολο να αντιμετωπιστεί.Οι κύριες αιτίες αδυναμίας των αναπνευστικών μυών είναι οι ακόλουθες ασθένειες:
- Δηλητηρίαση από ακάθαρτη τροφή. - Πρόκειται για μια τοξική-μολυσματική ασθένεια που προκαλείται από την κατάποση της λεγόμενης αλλαντοτοξίνης στον οργανισμό. Αυτή η ουσία είναι ένα από τα ισχυρότερα δηλητήρια στον κόσμο. Αναστέλλει τη δραστηριότητα των κινητικών νεύρων σε επίπεδο νωτιαίος μυελόςκαι επίσης εμποδίζει τη μετάδοση της βιοηλεκτρικής ώθησης από το νεύρο στον μυ ( αποκλεισμός των υποδοχέων της ακετυλοχολίνης). Εξαιτίας αυτού, οι αναπνευστικοί μύες δεν συστέλλονται και η αναπνοή σταματά. Σε αυτή την περίπτωση, θα μιλήσουμε μόνο για οξεία αναπνευστική ανεπάρκεια. Παρόμοιος μηχανισμός για την ανάπτυξη αυτού του συνδρόμου μπορεί να παρατηρηθεί και σε κάποιο άλλο μεταδοτικές ασθένειες ( , ).
- Σύνδρομο Guillain-Barré. Αυτή η ασθένεια χαρακτηρίζεται από φλεγμονή της σπονδυλικής στήλης, του κρανίου και περιφερικά νεύραμε μειωμένη αγωγιμότητα παλμών. Ο λόγος είναι η επίθεση από το σώμα των δικών του κυττάρων λόγω δυσλειτουργιών. ανοσοποιητικό σύστημα. Σε μια από τις παραλλαγές της πορείας της νόσου, αναπτύσσεται σταδιακά η αναπνευστική ανεπάρκεια. Αυτό οφείλεται στον λήθαργο των αναπνευστικών μυών και στη διαταραχή της νεύρωσής τους. Χωρίς επαρκή θεραπεία, μπορεί να συμβεί πλήρης αναπνευστική ανακοπή.
- Μυοδυστροφία Duchenne. Αυτή η ασθένεια χαρακτηρίζεται από τον σταδιακό θάνατο των μυϊκών ινών. Ο λόγος είναι ένα συγγενές ελάττωμα στο γονίδιο που κωδικοποιεί την πρωτεΐνη στα μυϊκά κύτταρα. Η πρόγνωση για τη μυοδυστροφία Duchenne είναι δυσμενής. Οι ασθενείς σε όλη τη διάρκεια της ζωής τους υποφέρουν από αναπνευστική ανεπάρκεια που προκαλείται από αδυναμία των αναπνευστικών μυών. Με την πάροδο της ηλικίας εξελίσσεται και οδηγεί στο θάνατο του ασθενούς στη 2η - 3η δεκαετία της ζωής.
- βαρεία μυασθένεια. Αυτή η ασθένεια είναι αυτοάνοσης φύσης. Το σώμα σχηματίζει αντισώματα στους δικούς του μυϊκούς ιστούς και στον θύμο αδένα. Εξαιτίας αυτού, σε γενικευμένες μορφές, οι ασθενείς εμφανίζουν αδυναμία των αναπνευστικών μυών. Στο σύγχρονες μεθόδουςΗ θεραπεία σπάνια οδηγεί σε θάνατο, αλλά ορισμένα συμπτώματα εμφανίζονται.
- Υπερδοσολογία μυοχαλαρωτικών. Τα μυοχαλαρωτικά είναι μια ομάδα φαρμάκων των οποίων η κύρια δράση είναι η χαλάρωση των μυών και η μείωση του τόνου τους. Τις περισσότερες φορές χρησιμοποιούνται κατά τη διάρκεια χειρουργικών επεμβάσεων για τη διευκόλυνση του έργου του χειρουργού. Σε περίπτωση τυχαίας υπερδοσολογίας φαρμάκων με μυοχαλαρωτικό αποτέλεσμα, ο τόνος των αναπνευστικών μυών μπορεί επίσης να μειωθεί. Εξαιτίας αυτού, μια βαθιά αναπνοή θα γίνει αδύνατη ή η αναπνοή θα σταματήσει εντελώς. Σε αυτές τις περιπτώσεις, θα αναπτύσσεται πάντα οξεία αναπνευστική ανεπάρκεια.
Παραμόρφωση στήθους
Σε ορισμένες περιπτώσεις, η αιτία της αναπνευστικής ανεπάρκειας είναι μια αλλαγή στο σχήμα του θώρακα. Μπορεί να οφείλεται σε τραύμα ή συγγενής ανωμαλίαανάπτυξη. Σε αυτή την περίπτωση, μιλάμε για συμπίεση των πνευμόνων ή παραβίαση της ακεραιότητας του θώρακα. Αυτό εμποδίζει τον πνευμονικό ιστό να διαστέλλεται κανονικά όταν συστέλλονται οι αναπνευστικοί μύες. Ως αποτέλεσμα, ο μέγιστος όγκος αέρα που μπορεί να εισπνεύσει ο ασθενής είναι περιορισμένος. Εξαιτίας αυτού, αναπτύσσεται αναπνευστική ανεπάρκεια. Τις περισσότερες φορές είναι χρόνια και μπορεί να διορθωθεί με χειρουργική επέμβαση.Οι αιτίες της αναπνευστικής ανεπάρκειας όσον αφορά το σχήμα και την ακεραιότητα του θώρακα περιλαμβάνουν:
- Κυφοσκολίωση. Η κυφοσκολίωση είναι μια από τις παραλλαγές της καμπυλότητας της σπονδυλικής στήλης. Εάν εμφανιστεί στο επίπεδο του θώρακα, μπορεί να επηρεάσει τη διαδικασία της αναπνοής. Οι πλευρές συνδέονται με τους σπονδύλους στο ένα άκρο, έτσι η έντονη κυφοσκολίωση μερικές φορές αλλάζει το σχήμα του θώρακα. Αυτό περιορίζει το μέγιστο βάθος έμπνευσης ή το κάνει επώδυνο. Μερικοί ασθενείς αναπτύσσουν χρόνια αναπνευστική ανεπάρκεια. Ταυτόχρονα, με μια καμπυλότητα της σπονδυλικής στήλης, οι ρίζες των νεύρων μπορεί να παραβιαστούν, γεγονός που θα επηρεάσει την εργασία των αναπνευστικών μυών.
- Πνευμοθώρακας. Ο πνευμοθώρακας είναι η συσσώρευση αέρα στην υπεζωκοτική κοιλότητα. Εμφανίζεται λόγω ρήξης πνευμονικού ιστού ή ( πιο συχνά) λόγω τραύματος στο στήθος. Δεδομένου ότι αυτή η κοιλότητα είναι συνήθως αεροστεγής, ο αέρας αρχίζει γρήγορα να έλκεται εκεί. Ως αποτέλεσμα, όταν προσπαθείτε να εισπνεύσετε, το στήθος διαστέλλεται, αλλά ο πνεύμονας στην πληγείσα πλευρά δεν τεντώνεται και δεν τραβάει αέρα. Υπό την επίδραση της δικής του ελαστικότητας, ο πνευμονικός ιστός καταρρέει και ο πνεύμονας απενεργοποιείται από τη διαδικασία της αναπνοής. Εμφανίζεται οξεία αναπνευστική ανεπάρκεια, η οποία χωρίς εξειδικευμένη βοήθεια μπορεί να οδηγήσει στο θάνατο του ασθενούς.
- Πλευρίτιδα. ονομάζεται μια σειρά από ασθένειες του αναπνευστικού συστήματος, στις οποίες υπάρχει φλεγμονή του υπεζωκότα. Τις περισσότερες φορές, η αναπνευστική ανεπάρκεια αναπτύσσεται με τη λεγόμενη εξιδρωματική πλευρίτιδα. Σε τέτοιους ασθενείς, υγρό συσσωρεύεται μεταξύ των στοιβάδων του υπεζωκότα. Συμπιέζει τον πνεύμονα και τον εμποδίζει να γεμίσει με αέρα κατά την εισπνοή. Υπάρχει οξεία αναπνευστική ανεπάρκεια. Εκτός από το υγρό στην υπεζωκοτική κοιλότητα, οι ασθενείς που είχαν πλευρίτιδα μπορεί να έχουν άλλο αναπνευστικό πρόβλημα. Το θέμα είναι ότι μετά φλεγμονώδης διαδικασίαμερικές φορές υπάρχουν «γέφυρες» ινώδους μεταξύ του βρεγματικού και του σπλαχνικού υπεζωκότα. Αποτρέπουν επίσης τον πνευμονικό ιστό από τη φυσιολογική επέκταση κατά την εισπνοή. Σε τέτοιες περιπτώσεις, αναπτύσσεται χρόνια αναπνευστική ανεπάρκεια.
- Θωρακοπλαστική. Δήθεν χειρουργική επέμβασηστην οποία αφαιρούνται πολλές νευρώσεις από έναν ασθενή για θεραπευτικούς σκοπούς. Προηγουμένως, αυτή η μέθοδος χρησιμοποιήθηκε ευρέως στη θεραπεία. Τώρα χρησιμοποιείται λιγότερο συχνά. Μετά τη θωρακοπλαστική, ο όγκος του θώρακα μπορεί να μειωθεί ελαφρώς. Οι αναπνευστικές της κινήσεις μειώνουν επίσης το πλάτος. Όλα αυτά μειώνουν τον όγκο της βαθύτερης αναπνοής και μπορεί να οδηγήσουν σε συμπτώματα χρόνιας αναπνευστικής ανεπάρκειας.
- Συγγενής παραμόρφωση του θώρακα. Η συγγενής παραμόρφωση των πλευρών, του στέρνου ή της θωρακικής περιοχής μπορεί να προκληθεί από διάφορους λόγους. Τα πιο συνηθισμένα είναι γενετικές ασθένειεςπαιδί, μόλυνση ή λήψη ορισμένων φαρμάκων κατά τη διάρκεια της περιόδου. Μετά τη γέννηση, ο βαθμός της αναπνευστικής ανεπάρκειας σε ένα παιδί εξαρτάται από τη σοβαρότητα της δυσπλασίας. Όσο μικρότερος είναι ο όγκος του θώρακα, τόσο πιο σοβαρή είναι η κατάσταση του ασθενούς.
- Ραχιτισμός. - αυτό είναι παιδική ασθένειαπου προκαλείται από ανεπάρκεια στο σώμα. Χωρίς αυτή την ουσία, η διαδικασία της ανοργανοποίησης των οστών διαταράσσεται. Γίνονται πιο μαλακά και αλλάζουν σχήμα καθώς το παιδί μεγαλώνει. Ως αποτέλεσμα να εφηβική ηλικίασυχνά το στήθος παραμορφώνεται. Αυτό μειώνει τον όγκο του και μπορεί να οδηγήσει σε χρόνια αναπνευστική ανεπάρκεια.
Απόφραξη αεραγωγών
Η απόφραξη των αεραγωγών είναι η πιο κοινή αιτία οξείας αναπνευστικής ανεπάρκειας. Σε αυτή την περίπτωση, δεν μιλάμε μόνο για την είσοδο ξένου σώματος, αλλά και για ασθένειες στις οποίες οι αεραγωγοί μπορεί να επικαλύπτονται σε διάφορα επίπεδα. Τις περισσότερες φορές αυτό συμβαίνει λόγω μιας απότομης συστολής λείων μυών ή έντονο οίδημαβλεννογόνος. Εάν ο αυλός της αναπνευστικής οδού δεν είναι εντελώς φραγμένος, τότε το σώμα μπορεί να λάβει μια ορισμένη ποσότητα οξυγόνου για κάποιο χρονικό διάστημα. Η πλήρης απόφραξη οδηγεί σε ( διακοπή της αναπνοής) και θάνατος μέσα σε 5 έως 7 λεπτά. Έτσι, η οξεία αναπνευστική ανεπάρκεια με απόφραξη των αεραγωγών αποτελεί άμεση απειλή για τη ζωή του ασθενούς. Η βοήθεια πρέπει να παρέχεται αμέσως.Στην ίδια ομάδα μπορούν να αποδοθούν ορισμένες ασθένειες που αποτελούν κάπως μικρότερη απειλή. Αυτές είναι παθολογίες των πνευμόνων, στις οποίες εμφανίζεται παραμόρφωση των βρόγχων. Μόνο ένα μέρος του απαιτούμενου όγκου αέρα διέρχεται από τα στενά και μερικώς κατάφυτα κενά. Εάν το πρόβλημα δεν μπορεί να διορθωθεί χειρουργικά, ο ασθενής για πολύ καιρόπάσχουν από χρόνια αναπνευστική ανεπάρκεια.
Οι αιτίες που προκαλούν στένωση ή κλείσιμο του αυλού των αεραγωγών περιλαμβάνουν:
- Σπασμός των μυών του λάρυγγα. Σπασμός των μυών του λάρυγγα λαρυγγόσπασμος) είναι μια αντανακλαστική αντίδραση που εμφανίζεται ως απόκριση σε κάποια εξωτερικά ερεθίσματα. Παρατηρείται, για παράδειγμα, στον λεγόμενο «ξηρό πνιγμό». Ένα άτομο πνίγεται στο νερό, αλλά οι μύες του λάρυγγα συστέλλονται, εμποδίζοντας την πρόσβαση στην τραχεία. Ως αποτέλεσμα αυτού, ένα άτομο ασφυκτιά, αν και το νερό δεν μπήκε στους πνεύμονες. Μετά την απομάκρυνση ενός πνιγμένου από το νερό, θα πρέπει να χρησιμοποιηθούν φάρμακα που θα χαλαρώσουν τους μύες ( αντισπασμωδικά) για την αποκατάσταση της πρόσβασης αέρα στους πνεύμονες. Παρόμοιος αμυντική αντίδρασημπορεί επίσης να εμφανιστεί ως απόκριση στην εισπνοή ερεθιστικών τοξικών αερίων. Με σπασμό των μυών του λάρυγγα υπό αμφισβήτησησχετικά με την οξεία αναπνευστική ανεπάρκεια, η οποία αποτελεί άμεση απειλή για τη ζωή.
- Λαρυγγικό οίδημα. Το πρήξιμο του λάρυγγα μπορεί να είναι αποτέλεσμα αλλεργικής αντίδρασης ( αγγειοοίδημα, αναφυλακτικό σοκ) ή συνέπεια εισόδου στον λάρυγγα παθογόνους μικροοργανισμούς. Η διαπερατότητα αυξάνεται υπό τη δράση χημικών μεσολαβητών αγγειακά τοιχώματα. Το υγρό μέρος του αίματος φεύγει από το αγγειακό στρώμα και συσσωρεύεται στον βλεννογόνο. Το τελευταίο διογκώνεται, φράσσοντας εν μέρει ή πλήρως τον αυλό του λάρυγγα. Σε αυτή την περίπτωση, αναπτύσσεται και οξεία αναπνευστική ανεπάρκεια, η οποία απειλεί τη ζωή του ασθενούς.
- Είσοδος ξένου σώματος. Η είσοδος ξένου σώματος στην αναπνευστική οδό δεν προκαλεί πάντα οξεία αναπνευστική ανεπάρκεια. Όλα εξαρτώνται από το επίπεδο στο οποίο εμφανίστηκε η απόφραξη των αεραγωγών. Εάν ο αυλός του λάρυγγα ή της τραχείας είναι φραγμένος, τότε ο αέρας πρακτικά δεν εισέρχεται στους πνεύμονες. Εάν το ξένο σώμα έχει περάσει την τραχεία και έχει σταματήσει στον αυλό ενός στενότερου βρόγχου, τότε η αναπνοή δεν σταματά εντελώς. Ο ασθενής βήχει αντανακλαστικά, προσπαθώντας να άρει το πρόβλημα. Ένα από τα τμήματα των πνευμόνων μπορεί να διαφύγει και να σβήσει από την αναπνοή ( ατελεκτασία). Αλλά άλλα τμήματα θα παρέχουν ανταλλαγή αερίου. Η αναπνευστική ανεπάρκεια θεωρείται επίσης οξεία, αλλά δεν οδηγεί σε θάνατο τόσο γρήγορα. Σύμφωνα με στατιστικά στοιχεία, συχνότερα απόφραξη της αναπνευστικής οδού εμφανίζεται στα παιδιά ( όταν εισπνέετε μικρά αντικείμενα) και σε ενήλικες κατά τη διάρκεια των γευμάτων.
- Κάταγμα του χόνδρου του λάρυγγα. Το κάταγμα του χόνδρου του λάρυγγα είναι αποτέλεσμα ισχυρού χτυπήματος στην περιοχή του λαιμού. Η παραμόρφωση του χόνδρου σπάνια οδηγεί σε πλήρη απόφραξη του αυλού του λάρυγγα ( μπορεί να διαπιστωθεί λόγω συνοδού οιδήματος). Πιο συχνά υπάρχει στένωση των αεραγωγών. Στο μέλλον αυτό το πρόβλημαπρέπει να επιλυθεί χειρουργικά, διαφορετικά ο ασθενής θα υποφέρει από χρόνια αναπνευστική ανεπάρκεια.
- Συμπίεση της τραχείας ή των βρόγχων από έξω. Μερικές φορές η στένωση του αυλού της τραχείας ή των βρόγχων δεν σχετίζεται άμεσα με το αναπνευστικό σύστημα. Ορισμένοι ογκομετρικοί σχηματισμοί στο στήθος μπορεί να συμπιέσουν τους αεραγωγούς από το πλάι, μειώνοντας τον αυλό τους. Αυτή η παραλλαγή της αναπνευστικής ανεπάρκειας αναπτύσσεται όταν ( διευρυμένοι λεμφαδένες, συμπίεση των βρόγχων), όγκοι μεσοθωρακίου, μεγάλης αορτής. Σε αυτές τις περιπτώσεις, για την αποκατάσταση της αναπνευστικής λειτουργίας, είναι απαραίτητο να εξαλειφθεί ο σχηματισμός ( πιο συχνά χειρουργική). Διαφορετικά, μπορεί να αυξηθεί και να φράξει εντελώς τον αυλό του βρόγχου.
- κυστική ίνωση. - Πρόκειται για μια συγγενή νόσο κατά την οποία εκκρίνεται υπερβολική παχύρρευστη βλέννα στον αυλό των βρόγχων. Δεν βήχει και, καθώς συσσωρεύεται, γίνεται σοβαρό εμπόδιο στη διέλευση του αέρα. Αυτή η ασθένεια εμφανίζεται στα παιδιά. Υποφέρουν από χρόνια αναπνευστική ανεπάρκεια ποικίλους βαθμούς, παρά τη συνεχή λήψη φαρμάκων που αραιώνουν και συμβάλλουν στην απόχρεμψη του.
- Βρογχικό άσθμα. Τις περισσότερες φορές είναι κληρονομικό ή αλλεργική φύση. Είναι μια απότομη στένωση των βρόγχων μικρού διαμετρήματος υπό την επίδραση εξωτερικών ή εσωτερικούς παράγοντες. Σε σοβαρές περιπτώσεις, αναπτύσσεται οξεία αναπνευστική ανεπάρκεια, η οποία μπορεί να οδηγήσει στο θάνατο του ασθενούς. Η χρήση βρογχοδιασταλτικών συνήθως ανακουφίζει από την προσβολή και αποκαθιστά τον κανονικό αερισμό.
- βρογχοεκτατική πνευμονοπάθεια. Με τους πνεύμονες, η αναπνευστική ανεπάρκεια αναπτύσσεται στα τελευταία στάδια της νόσου. Πρώτον, υπάρχει μια παθολογική επέκταση του βρόγχου και ο σχηματισμός μιας μολυσματικής εστίας σε αυτόν. Με την πάροδο του χρόνου, μια χρόνια φλεγμονώδης διαδικασία οδηγεί σε αντικατάσταση μυϊκός ιστόςκαι επιθήλιο τοιχώματος προς συνδετικό ιστό ( περιβρογχική σκλήρυνση). Ταυτόχρονα, ο αυλός του βρόγχου στενεύει πολύ και ο όγκος του αέρα που μπορεί να περάσει από αυτόν πέφτει. Εξαιτίας αυτού, αναπτύσσεται χρόνια αναπνευστική ανεπάρκεια. Καθώς στενεύουν όλο και περισσότεροι νέοι βρόγχοι, μειώνεται και η αναπνευστική λειτουργία. Στην προκειμένη περίπτωση πρόκειται για κλασικό παράδειγμαχρόνια αναπνευστική ανεπάρκεια, η οποία είναι δύσκολο να αντιμετωπίσουν οι γιατροί και η οποία μπορεί σταδιακά να εξελιχθεί.
- Βρογχίτιδα. Με τη βρογχίτιδα, υπάρχει ταυτόχρονα αυξημένη έκκριση βλέννας και ανάπτυξη φλεγμονώδους οιδήματος της βλεννογόνου μεμβράνης. Τις περισσότερες φορές, αυτή η διαδικασία είναι προσωρινή. Ο ασθενής έχει μόνο κάποια συμπτώματα αναπνευστικής ανεπάρκειας. Μόνο η σοβαρή χρόνια βρογχίτιδα μπορεί να οδηγήσει σε αργά προοδευτική περιβρογχική σκλήρυνση. Τότε θα διαπιστωθεί χρόνια αναπνευστική ανεπάρκεια.
Φατνιακές διαταραχές
Οι διαταραχές στην ανταλλαγή αερίων στο επίπεδο των κυψελίδων είναι μια πολύ συχνή αιτία αναπνευστικής ανεπάρκειας. Η ανταλλαγή αερίων που συμβαίνει εδώ μπορεί να διαταραχθεί λόγω πολλών διαφορετικών παθολογικών διεργασιών. Τις περισσότερες φορές, οι κυψελίδες είναι γεμάτες με υγρό ή κατάφυτες με συνδετικό ιστό. Και στις δύο περιπτώσεις, η ανταλλαγή αερίων καθίσταται αδύνατη και το σώμα υποφέρει από έλλειψη οξυγόνου. Ανάλογα με τη συγκεκριμένη ασθένεια που επηρεάζει τον πνευμονικό ιστό, μπορεί να αναπτυχθεί τόσο οξεία όσο και χρόνια αναπνευστική ανεπάρκεια.Ασθένειες που διαταράσσουν την ανταλλαγή αερίων στις κυψελίδες είναι:
- πνευμονία. Η πνευμονία είναι η πιο κοινή ασθένεια που προσβάλλει τις κυψελίδες. Ο κύριος λόγος για την εμφάνισή τους είναι η είσοδος παθογόνων που προκαλούν μια φλεγμονώδη διαδικασία. Η άμεση αιτία της αναπνευστικής ανεπάρκειας είναι η συσσώρευση υγρού στους κυψελιδικούς σάκους. Αυτό το υγρό διαρρέει από τα τοιχώματα των διεσταλμένων τριχοειδών αγγείων και συσσωρεύεται στην πληγείσα περιοχή. Ταυτόχρονα, κατά την εισπνοή, ο αέρας δεν εισέρχεται στα τμήματα γεμάτα υγρό και δεν πραγματοποιείται ανταλλαγή αερίων. Δεδομένου ότι μέρος του πνευμονικού ιστού είναι απενεργοποιημένο από τη διαδικασία της αναπνοής, εμφανίζεται αναπνευστική ανεπάρκεια. Η σοβαρότητά της εξαρτάται άμεσα από το πόσο εκτεταμένη είναι η φλεγμονή.
- πνευμοσκλήρωση. ονομάζεται η αντικατάσταση των φυσιολογικών αναπνευστικών κυψελίδων με συνδετικό ιστό. Σχηματίζεται ως αποτέλεσμα οξειών ή χρόνιων φλεγμονωδών διεργασιών. Η πνευμοσκλήρωση μπορεί να οδηγήσει σε φυματίωση, πνευμονιοκονίαση ( «ξεσκόνισμα» των πνευμόνων διάφορες ουσίες ), παρατεταμένη πνευμονία και πολλές άλλες ασθένειες. Σε αυτή την περίπτωση, θα μιλήσουμε για χρόνια αναπνευστική ανεπάρκεια και η σοβαρότητά της θα εξαρτηθεί από το πόσο μεγάλος είναι ο όγκος του πνεύμονα σκληρωτικός. Σε αυτή την περίπτωση, δεν υπάρχει αποτελεσματική θεραπεία, αφού η διαδικασία είναι μη αναστρέψιμη. Τις περισσότερες φορές, ένα άτομο πάσχει από χρόνια αναπνευστική ανεπάρκεια μέχρι το τέλος της ζωής του.
- Κυψελίτιδα. Η κυψελίτιδα αναφέρεται στη φλεγμονή των κυψελίδων. Σε αντίθεση με την πνευμονία, η φλεγμονή εδώ δεν είναι αποτέλεσμα μόλυνσης. Εμφανίζεται κατά την κατάποση τοξικών ουσιών, αυτοάνοσο νόσημαή με φόντο ασθένειες άλλων εσωτερικά όργανα (συκώτι κ.λπ.). Η αναπνευστική ανεπάρκεια, όπως και στην πνευμονία, προκαλείται από τη διόγκωση των τοιχωμάτων των κυψελίδων και την πλήρωση της κοιλότητάς τους με υγρό. Συχνά, η κυψελίτιδα μετατρέπεται τελικά σε πνευμοσκλήρωση.
- Πνευμονικό οίδημα. Το πνευμονικό οίδημα είναι μια επείγουσα ιατρική κατάσταση κατά την οποία ένας μεγάλος όγκος υγρού συσσωρεύεται γρήγορα στις κυψελίδες. Τις περισσότερες φορές αυτό συμβαίνει λόγω παραβίασης της δομής των μεμβρανών που χωρίζουν το τριχοειδές στρώμα από την κοιλότητα των κυψελίδων. Το υγρό διεισδύει μέσω της μεμβράνης φραγμού προς την αντίθετη κατεύθυνση. Μπορεί να υπάρχουν διάφοροι λόγοι για αυτό το σύνδρομο. Το πιο συνηθισμένο είναι η αύξηση της πίεσης στην πνευμονική κυκλοφορία. Αυτό συμβαίνει με πνευμονική εμβολή, ορισμένες καρδιακές παθήσεις, συμπίεση των λεμφικών αγγείων, μέσα από τα οποία συνήθως ρέει μέρος του υγρού. Επιπλέον, η αιτία του πνευμονικού οιδήματος μπορεί να είναι παραβίαση της φυσιολογικής πρωτεΐνης ή της κυτταρικής σύνθεσης του αίματος ( η οσμωτική πίεση διαταράσσεται και το υγρό δεν συγκρατείται στο τριχοειδές στρώμα). Οι πνεύμονες γεμίζουν γρήγορα τόσο πολύ που απελευθερώνεται μέρος του υγρού που αφρίζει. Φυσικά, δεν μιλάμε για καμία ανταλλαγή αερίων. Με το πνευμονικό οίδημα, εμφανίζεται πάντα οξεία αναπνευστική ανεπάρκεια, απειλώντας τη ζωή του ασθενούς.
- Σύνδρομο αναπνευστικής δυσχέρειας. Στο αυτό το σύνδρομοο τραυματισμός των πνευμόνων είναι πολύπλοκος. Αναπνευστική λειτουργίαδιαταραγμένη λόγω φλεγμονής, έκκριση υγρού στην κοιλότητα των κυψελίδων, ανάπτυξη ( πολλαπλασιασμός των κυττάρων). Ταυτόχρονα, ο σχηματισμός επιφανειοδραστικού και η πτώση του συνόλου πνευμονικά τμήματα. Ως αποτέλεσμα, εμφανίζεται οξεία αναπνευστική ανεπάρκεια. Από την έναρξη των πρώτων συμπτωμάτων , γρήγορη αναπνοή) μπορεί να χρειαστούν αρκετές ημέρες για να γίνει σοβαρή έλλειψη οξυγόνου, αλλά συνήθως η διαδικασία εξελίσσεται πιο γρήγορα. Το σύνδρομο αναπνευστικής δυσχέρειας εμφανίζεται με την εισπνοή τοξικών αερίων, σηπτικό σοκ ( συσσώρευση στο αίμα ένας μεγάλος αριθμόςκαι αυτοί), αιχμηρός ( λόγω της κατάποσης παγκρεατικών ενζύμων στο αίμα).
- Καταστροφή πνευμονικού ιστού. Σε ορισμένες ασθένειες, ο πνευμονικός ιστός καταστρέφεται με το σχηματισμό ογκομετρικών κοιλοτήτων που δεν εμπλέκονται στη διαδικασία της αναπνοής. Με προχωρημένη φυματίωση, για παράδειγμα, συμβαίνει τήξη ( κασώδη νέκρωση) τοιχώματα των κυψελίδων. Μετά την υποχώρηση της μολυσματικής διαδικασίας, παραμένουν μεγάλες κοιλότητες. Γεμίζουν με αέρα, αλλά δεν συμμετέχουν στη διαδικασία της αναπνοής, καθώς ανήκουν στον «νεκρό χώρο». Επίσης, η καταστροφή του πνευμονικού ιστού μπορεί να παρατηρηθεί κατά τις πυώδεις διεργασίες. Κάτω από ορισμένες συνθήκες, το πύον μπορεί να συσσωρευτεί με το σχηματισμό. Στη συνέχεια, ακόμη και μετά την εκκένωση αυτής της κοιλότητας, δεν σχηματίζονται πλέον φυσιολογικές κυψελίδες σε αυτήν και δεν θα μπορεί να συμμετέχει στη διαδικασία της αναπνοής.
Τύποι αναπνευστικής ανεπάρκειας
 Η αναπνευστική ανεπάρκεια είναι μια κατάσταση που εμφανίζεται με ποικίλες παθολογικές διεργασίες και διαφορετικούς λόγους. Από αυτή την άποψη, προκειμένου να απλοποιηθεί το έργο των γιατρών και όχι μόνο αποτελεσματική θεραπείαέχουν προταθεί διάφορες ταξινομήσεις. Περιγράφουν την παθολογική διαδικασία διαφορετικά κριτήριακαι βοηθούν στην καλύτερη κατανόηση του τι συμβαίνει με τον ασθενή.
Η αναπνευστική ανεπάρκεια είναι μια κατάσταση που εμφανίζεται με ποικίλες παθολογικές διεργασίες και διαφορετικούς λόγους. Από αυτή την άποψη, προκειμένου να απλοποιηθεί το έργο των γιατρών και όχι μόνο αποτελεσματική θεραπείαέχουν προταθεί διάφορες ταξινομήσεις. Περιγράφουν την παθολογική διαδικασία διαφορετικά κριτήριακαι βοηθούν στην καλύτερη κατανόηση του τι συμβαίνει με τον ασθενή. ΣΤΟ διαφορετικές χώρεςέχουν υιοθετηθεί διαφορετικές ταξινομήσεις της αναπνευστικής ανεπάρκειας. Αυτό οφείλεται σε ελαφρώς διαφορετικές τακτικές βοήθειας. Ωστόσο, γενικά τα κριτήρια είναι παντού τα ίδια. Οι τύποι της παθολογικής διαδικασίας καθορίζονται σταδιακά στη διαδικασία της διάγνωσης και υποδεικνύονται στη διατύπωση της τελικής διάγνωσης.
Υπάρχουν οι ακόλουθες ταξινομήσεις της αναπνευστικής ανεπάρκειας:
- ταξινόμηση σύμφωνα με το ρυθμό εξέλιξης της διαδικασίας·
- ταξινόμηση ανάλογα με τη φάση ανάπτυξης της νόσου.
- ταξινόμηση κατά σοβαρότητα·
- ταξινόμηση με παραβίαση του ισοζυγίου αερίου.
- ταξινόμηση σύμφωνα με τον μηχανισμό του συνδρόμου.
Ταξινόμηση με βάση το ρυθμό εξέλιξης της διαδικασίας
Αυτή η ταξινόμηση είναι ίσως η πιο βασική. Χωρίζει όλες τις περιπτώσεις αναπνευστικής ανεπάρκειας σε δύο μεγάλους τύπους - οξεία και χρόνια. Αυτοί οι τύποι διαφέρουν πολύ ως προς τα αίτια, τα συμπτώματα και τη θεραπεία. Συνήθως είναι εύκολο να διακρίνει κανείς ένα είδος από το άλλο ακόμη και κατά την αρχική εξέταση του ασθενούς.Οι δύο κύριοι τύποι αναπνευστικής ανεπάρκειας έχουν τα ακόλουθα χαρακτηριστικά:
- Οξεία αναπνευστική ανεπάρκειαχαρακτηρίζεται από ξαφνική έναρξη. Μπορεί να αναπτυχθεί μέσα σε ημέρες, ώρες και μερικές φορές λεπτά. Αυτός ο τύπος είναι σχεδόν πάντα απειλή για τη ζωή. Σε τέτοιες περιπτώσεις, τα αντισταθμιστικά συστήματα του σώματος δεν έχουν χρόνο να ενεργοποιηθούν, επομένως οι ασθενείς χρειάζονται επείγουσα ανάγκη εντατική θεραπεία. Αυτός ο τύπος αναπνευστικής ανεπάρκειας μπορεί να παρατηρηθεί με μηχανικούς τραυματισμούς του θώρακα, απόφραξη των αεραγωγών από ξένα σώματα κ.λπ.
- Για χρόνια αναπνευστική ανεπάρκειαΑντίθετα, χαρακτηριστική είναι μια αργή προοδευτική πορεία. Αναπτύσσεται σε πολλούς μήνες ή χρόνια. Συνήθως παρατηρείται σε ασθενείς με χρόνιες ασθένειεςπνεύμονες, καρδιαγγειακό σύστημα, αίμα. Σε αντίθεση με την οξεία διαδικασία, οι αντισταθμιστικοί μηχανισμοί που αναφέρονται παραπάνω αρχίζουν να λειτουργούν με επιτυχία εδώ. Σας επιτρέπουν να μειώσετε αρνητικές επιπτώσειςέλλειψη οξυγόνου. Σε περίπτωση επιπλοκών, αποτυχίας της θεραπείας ή εξέλιξης της νόσου, η χρόνια πορεία μπορεί να μετατραπεί σε οξεία με απειλή για τη ζωή.
Ταξινόμηση ανάλογα με τη φάση ανάπτυξης της νόσου
Αυτή η ταξινόμηση χρησιμοποιείται μερικές φορές στη διάγνωση της οξείας αναπνευστικής ανεπάρκειας. Το γεγονός είναι ότι στις περισσότερες περιπτώσεις, όταν διαταράσσεται η αναπνοή, συμβαίνει μια σειρά από διαδοχικές αλλαγές στο σώμα. Χωρίζονται σε 4 κύριες φάσεις ( στάδια), καθένα από τα οποία έχει τα δικά του συμπτώματα και εκδηλώσεις. Μια σωστά καθορισμένη φάση της παθολογικής διαδικασίας επιτρέπει πιο αποτελεσματική ιατρική περίθαλψη, επομένως αυτή η ταξινόμηση έχει πρακτική εφαρμογή.Στην ανάπτυξη οξείας αναπνευστικής ανεπάρκειας διακρίνονται τα ακόλουθα στάδια:
- αρχικό στάδιο . Στο αρχικό στάδιο, μπορεί να μην υπάρχουν σαφείς κλινικές εκδηλώσεις. Η ασθένεια είναι παρούσα, αλλά δεν γίνεται αισθητή σε κατάσταση ηρεμίας, καθώς αρχίζουν να λειτουργούν οι αντισταθμιστικοί μηχανισμοί που αναφέρονται παραπάνω. Σε αυτό το στάδιο, αναπληρώνουν την έλλειψη οξυγόνου στο αίμα. Με ένα μικρό σωματική δραστηριότηταδύσπνοια, μπορεί να εμφανιστεί δύσπνοια.
- Υπο-αντισταθμιζόμενο στάδιο. Σε αυτό το στάδιο, οι αντισταθμιστικοί μηχανισμοί αρχίζουν να εξαντλούνται. Η δύσπνοια εμφανίζεται ακόμα και σε κατάσταση ηρεμίας και η αναπνοή αποκαθίσταται με δυσκολία. Ο ασθενής παίρνει μια στάση που συνδέει πρόσθετους αναπνευστικούς μύες. Κατά τη διάρκεια μιας κρίσης δύσπνοιας, τα χείλη μπορεί να γίνουν μπλε, να εμφανιστεί ζάλη και ο καρδιακός παλμός επιταχύνεται.
- Μη αντιρροπούμενο στάδιο. Σε ασθενείς σε αυτή τη φάση, οι αντισταθμιστικοί μηχανισμοί εξαντλούνται. Το επίπεδο του οξυγόνου στο αίμα μειώνεται σημαντικά. Ο ασθενής παίρνει μια αναγκαστική θέση, η αλλαγή της οποίας προκαλεί σοβαρή κρίση δύσπνοιας. Μπορεί να εμφανιστεί ψυχοκινητική διέγερση, το δέρμα και οι βλεννογόνοι έχουν έντονη μπλε απόχρωση. Αρτηριακή πίεσηπτώσεις. Σε αυτό το στάδιο, είναι επείγουσα ανάγκη ιατρική φροντίδαγια τη διατήρηση της αναπνοής μέσω φαρμακευτικής αγωγής και ειδικών χειρισμών. Χωρίς τέτοια βοήθεια, η ασθένεια περνά γρήγορα στο τελικό στάδιο.
- τερματικό στάδιο. Στο τελικό στάδιο, υπάρχουν σχεδόν όλα τα συμπτώματα οξείας αναπνευστικής ανεπάρκειας. Η κατάσταση του ασθενούς είναι πολύ σοβαρή λόγω της έντονης μείωσης του επιπέδου του οξυγόνου στο αρτηριακό αίμα. Μπορεί να υπάρξει απώλεια συνείδησης μέχρι κώμα), κολλώδης κρύος ιδρώτας, ρηχή και γρήγορη αναπνοή, αδύναμος σφυγμός ( νηματοειδής). Η αρτηριακή πίεση πέφτει σε κρίσιμες αξίες. Λόγω οξείας έλλειψης οξυγόνου, υπάρχουν σοβαρές διαταραχές στην εργασία άλλων οργάνων και συστημάτων. Οι πιο χαρακτηριστικές είναι η ανουρία ( έλλειψη ούρησης λόγω διακοπής της νεφρικής διήθησης) και υποξαιμικό εγκεφαλικό οίδημα. Δεν είναι πάντα δυνατό να σωθεί ένας ασθενής σε αυτή την κατάσταση, ακόμη και αν πραγματοποιηθούν όλα τα μέτρα ανάνηψης.
Ταξινόμηση σοβαρότητας
Αυτή η ταξινόμηση είναι απαραίτητη για την αξιολόγηση της σοβαρότητας της κατάστασης του ασθενούς. Επηρεάζει άμεσα την τακτική της θεραπείας. Οι βαριές ασθενείς συνταγογραφούνται περισσότερο ριζοσπαστικές μεθόδους, ενώ σε ήπιες μορφές δεν υπάρχει άμεση απειλή για τη ζωή. Η ταξινόμηση βασίζεται στον βαθμό κορεσμού του αρτηριακού αίματος με οξυγόνο. Αυτή είναι μια αντικειμενική παράμετρος που αντικατοπτρίζει πραγματικά την κατάσταση του ασθενούς, ανεξάρτητα από τους λόγους που προκάλεσαν την αναπνευστική ανεπάρκεια. Για τον προσδιορισμό αυτού του δείκτη, γίνεται παλμική οξυμετρία.Ανάλογα με τη σοβαρότητα, διακρίνονται οι ακόλουθοι τύποι αναπνευστικής ανεπάρκειας:
- Πρώτου βαθμού. Η μερική πίεση του οξυγόνου στο αρτηριακό αίμα κυμαίνεται από 60 έως 79 mm Hg. Τέχνη. Σύμφωνα με τη παλμική οξυμετρία, αυτό αντιστοιχεί σε 90 - 94%.
- Δευτέρου βαθμού.Η μερική πίεση του οξυγόνου είναι από 40 έως 59 mm Hg. Τέχνη. ( 75 - 89% του κανόνα).
- Τρίτου βαθμού.Η μερική πίεση του οξυγόνου είναι μικρότερη από 40 mm Hg. Τέχνη. ( λιγότερο από 75%).
Ταξινόμηση με παραβίαση του ισοζυγίου αερίου
Σε αναπνευστική ανεπάρκεια οποιασδήποτε προέλευσης, μια σειρά τυπικών παθολογικές αλλαγές. Βασίζονται σε παραβίαση της φυσιολογικής περιεκτικότητας αερίων στο αρτηριακό και φλεβικό αίμα. Είναι αυτή η ανισορροπία που οδηγεί στην εμφάνιση των κύριων συμπτωμάτων και αποτελεί απειλή για τη ζωή του ασθενούς.Η αναπνευστική ανεπάρκεια μπορεί να είναι δύο τύπων:
- υποξαιμικός. Αυτός ο τύποςπεριλαμβάνει μείωση της μερικής πίεσης του οξυγόνου στο αίμα. Αυτό οδηγεί σε πείνα των ιστών σύμφωνα με τους μηχανισμούς που περιγράφονται παραπάνω. Επίσης μερικές φορές αναφέρεται ως αναπνευστική ανεπάρκεια τύπου 1. Αναπτύσσεται σε φόντο σοβαρής πνευμονίας, συνδρόμου οξείας αναπνευστικής δυσχέρειας, πνευμονικού οιδήματος.
- Υπερκαπνικός. Με υπερκαπνική αναπνευστική ανεπάρκεια ( δεύτερου τύπου) η κύρια θέση στην ανάπτυξη των συμπτωμάτων είναι η συσσώρευση διοξειδίου του άνθρακα στο αίμα. Σε αυτή την περίπτωση, το επίπεδο οξυγόνου μπορεί ακόμη και να παραμείνει φυσιολογικό, αλλά τα συμπτώματα εξακολουθούν να αρχίζουν να εμφανίζονται. Μια τέτοια αναπνευστική ανεπάρκεια ονομάζεται επίσης αερισμός. Οι πιο συχνές αιτίες είναι η απόφραξη των αεραγωγών, η καταστολή του αναπνευστικού κέντρου, η αδυναμία των αναπνευστικών μυών.
Ταξινόμηση σύμφωνα με τον μηχανισμό εμφάνισης του συνδρόμου
Αυτή η ταξινόμηση σχετίζεται άμεσα με τα αίτια της αναπνευστικής ανεπάρκειας. Γεγονός είναι ότι για καθέναν από τους λόγους που αναφέρονται παραπάνω στην αντίστοιχη ενότητα, το σύνδρομο αναπτύσσεται σύμφωνα με τους δικούς του μηχανισμούς. Σε αυτή την περίπτωση, η θεραπεία θα πρέπει να κατευθύνεται ακριβώς στις παθολογικές αλυσίδες αυτών των μηχανισμών. Υψηλότερη τιμήαυτή η ταξινόμηση αφορά τους αναζωογονητές που πρέπει να παρέχονται επείγουσα βοήθειασε κρίσιμες συνθήκες. Ως εκ τούτου, χρησιμοποιείται κυρίως σε σχέση με οξείες διεργασίες.Σύμφωνα με τον μηχανισμό εμφάνισης της οξείας αναπνευστικής ανεπάρκειας, διακρίνονται οι ακόλουθοι τύποι:
- Κεντρικός. Το ίδιο το όνομα υποδηλώνει ότι η αναπνευστική ανεπάρκεια έχει αναπτυχθεί λόγω διαταραχών στο έργο του αναπνευστικού κέντρου. Σε αυτή την περίπτωση, θα πολεμήσουν με την αιτία που επηρεάζει το κεντρικό νευρικό σύστημα ( αποβολή τοξινών, αποκατάσταση της κυκλοφορίας του αίματος κ.λπ.).
- Νευρομυϊκή. Αυτός ο τύπος συνδυάζει όλες τις αιτίες που διαταράσσουν την αγωγή μιας ώθησης κατά μήκος των νεύρων και τη μετάδοσή της στους αναπνευστικούς μύες. Σε αυτή την περίπτωση, συνταγογραφείται αμέσως τεχνητός αερισμός των πνευμόνων. Το μηχάνημα αντικαθιστά προσωρινά τους αναπνευστικούς μύες για να δώσει χρόνο στους γιατρούς να διορθώσουν το πρόβλημα.
- ΘωρακοδιαφραγματικήΕΓΩ. Αυτός ο τύπος αναπνευστικής ανεπάρκειας σχετίζεται με δομικές ανωμαλίες που οδηγούν σε ανύψωση του διαφράγματος ή παραμόρφωση του θωρακικού τοιχώματος. Σε περίπτωση τραυματισμού, μπορεί να χρειαστείτε χειρουργική επέμβαση. Ο τεχνητός αερισμός των πνευμόνων θα είναι αναποτελεσματικός.
- κωλυσιεργικός. Αυτός ο τύπος εμφανίζεται για όλους τους λόγους που οδηγούν σε παραβίαση της αγωγιμότητας του αέρα μέσω της αναπνευστικής οδού ( πρήξιμο του λάρυγγα, ξένο σώμα κ.λπ.). Το ξένο σώμα αφαιρείται επειγόντως ή χορηγούνται φάρμακα για την ταχεία ανακούφιση του οιδήματος.
- Περιοριστικός. Αυτό το είδος είναι ίσως το πιο δύσκολο. Με αυτό επηρεάζεται ο ίδιος ο πνευμονικός ιστός, διαταράσσεται η εκτατικότητά του και διακόπτεται η ανταλλαγή αερίων. Εμφανίζεται με πνευμονικό οίδημα, πνευμονία, πνευμοσκλήρωση. Οι δομικές διαταραχές σε αυτό το επίπεδο είναι πολύ δύσκολο να εξαλειφθούν. Συχνά τέτοιοι ασθενείς υποφέρουν στη συνέχεια από χρόνια αναπνευστική ανεπάρκεια για το υπόλοιπο της ζωής τους.
- Αιμάτωση. Η αιμάτωση είναι η κυκλοφορία του αίματος σε ένα συγκεκριμένο σημείο του σώματος. Σε αυτή την περίπτωση, αναπτύσσεται αναπνευστική ανεπάρκεια λόγω του γεγονότος ότι για κάποιο λόγο το αίμα δεν εισέρχεται στους πνεύμονες στη σωστή ποσότητα. Ο λόγος μπορεί να είναι στην απώλεια αίματος, αιμοφόρα αγγεία που πηγαίνουν από την καρδιά στους πνεύμονες. Το οξυγόνο εισέρχεται πλήρως στους πνεύμονες, αλλά η ανταλλαγή αερίων δεν συμβαίνει σε όλα τα τμήματα.
Συμπτώματα οξείας αναπνευστικής ανεπάρκειας
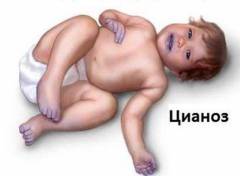 Τα συμπτώματα της οξείας αναπνευστικής ανεπάρκειας χαρακτηρίζονται από μια αρκετά γρήγορη έναρξη και αύξηση. Η παθολογική διαδικασία εξελίσσεται γρήγορα. Από την εμφάνιση των πρώτων συμπτωμάτων μέχρι τη δημιουργία άμεσης απειλής για τη ζωή του ασθενούς, μπορεί να διαρκέσει από αρκετά λεπτά έως αρκετές ημέρες. Καταρχήν, πολλά από τα παρατηρούμενα συμπτώματα είναι επίσης χαρακτηριστικά της χρόνιας αναπνευστικής ανεπάρκειας, αλλά εκδηλώνονται με διαφορετικό τρόπο. Κοινά και στις δύο περιπτώσεις είναι σημάδια υποξαιμίας ( μειωμένο επίπεδοοξυγόνο στο αίμα). Τα συμπτώματα της νόσου που προκάλεσε αναπνευστικά προβλήματα θα ποικίλλουν.
Τα συμπτώματα της οξείας αναπνευστικής ανεπάρκειας χαρακτηρίζονται από μια αρκετά γρήγορη έναρξη και αύξηση. Η παθολογική διαδικασία εξελίσσεται γρήγορα. Από την εμφάνιση των πρώτων συμπτωμάτων μέχρι τη δημιουργία άμεσης απειλής για τη ζωή του ασθενούς, μπορεί να διαρκέσει από αρκετά λεπτά έως αρκετές ημέρες. Καταρχήν, πολλά από τα παρατηρούμενα συμπτώματα είναι επίσης χαρακτηριστικά της χρόνιας αναπνευστικής ανεπάρκειας, αλλά εκδηλώνονται με διαφορετικό τρόπο. Κοινά και στις δύο περιπτώσεις είναι σημάδια υποξαιμίας ( μειωμένο επίπεδοοξυγόνο στο αίμα). Τα συμπτώματα της νόσου που προκάλεσε αναπνευστικά προβλήματα θα ποικίλλουν. Πιθανές εκδηλώσεις οξείας αναπνευστικής ανεπάρκειας είναι:
- επιτάχυνση της αναπνοής?
- αυξημένος καρδιακός ρυθμός?
- απώλεια συνείδησης;
- μείωση της αρτηριακής πίεσης?
- δύσπνοια;
- παράδοξες κινήσεις του στήθους.
- βήχας;
- συμμετοχή των βοηθητικών αναπνευστικών μυών.
- πρήξιμο των φλεβών στο λαιμό.
- τρομάρα;
- μπλε του δέρματος?
- σταματήστε να αναπνέετε.
Αυξημένη αναπνοή
αυξημένη αναπνοή ( ταχύπνοια) είναι ένας από τους αντισταθμιστικούς μηχανισμούς. Εμφανίζεται όταν ο πνευμονικός ιστός είναι κατεστραμμένος, μερική απόφραξη ή στένωση των αεραγωγών ή οποιοδήποτε τμήμα είναι απενεργοποιημένο από τη διαδικασία της αναπνοής. Σε όλες αυτές τις περιπτώσεις, ο όγκος του αέρα που εισέρχεται στους πνεύμονες κατά την εισπνοή μειώνεται. Αυτό προκαλεί αύξηση του επιπέδου του διοξειδίου του άνθρακα στο αίμα. Καταλαμβάνεται από ειδικούς υποδοχείς. Σε απάντηση, το αναπνευστικό κέντρο αρχίζει να στέλνει ωθήσεις στους αναπνευστικούς μύες πιο συχνά. Αυτό οδηγεί σε αυξημένη αναπνοή και προσωρινή αποκατάσταση του κανονικού αερισμού.Στην οξεία αναπνευστική ανεπάρκεια, η διάρκεια αυτού του συμπτώματος κυμαίνεται από αρκετές ώρες έως αρκετές ημέρες ( ανάλογα με τη συγκεκριμένη ασθένεια). Για παράδειγμα, με οίδημα του λάρυγγα, η αναπνοή μπορεί να αυξηθεί για λίγα μόνο λεπτά ( καθώς αυξάνεται το πρήξιμο), μετά την οποία θα σταματήσει τελείως ( κατά το κλείσιμο του αυλού του λάρυγγα). Με πνευμονία ή εξιδρωματική πλευρίτιδα, η αναπνοή γίνεται πιο συχνή καθώς συσσωρεύεται υγρό στις κυψελίδες ή στην υπεζωκοτική κοιλότητα. Αυτή η διαδικασία μπορεί να διαρκέσει αρκετές ημέρες.
Σε ορισμένες περιπτώσεις, μπορεί να μην παρατηρηθεί αυξημένη αναπνοή. Αντίθετα, σταδιακά μειώνεται εάν η αιτία είναι βλάβη στο αναπνευστικό κέντρο, αδυναμία των αναπνευστικών μυών ή διαταραχή της νεύρωσης. Τότε ο αντισταθμιστικός μηχανισμός απλά δεν λειτουργεί.
Αυξημένος καρδιακός ρυθμός
Cardiopalmus ( ταχυκαρδία) μπορεί να οφείλεται σε αυξημένη πίεση στην πνευμονική κυκλοφορία. Το αίμα παραμένει στα αγγεία των πνευμόνων και για να το σπρώξει, η καρδιά αρχίζει να συστέλλεται πιο γρήγορα και πιο δυνατά. Άλλες καρδιακές αρρυθμίες ( , ) μπορεί να παρατηρηθεί εάν η αιτία της αναπνευστικής ανεπάρκειας είναι καρδιακά προβλήματα. Τότε οι ασθενείς μπορούν να ανιχνεύσουν άλλα σημεία καρδιακής παθολογίας ( και τα λοιπά.).Απώλεια συνείδησης
Η απώλεια συνείδησης είναι συνέπεια της υποξαιμίας. Όσο χαμηλότερη είναι η περιεκτικότητα σε οξυγόνο στο αίμα, τόσο χειρότερα λειτουργούν. διάφορα σώματακαι συστήματα. Η απώλεια συνείδησης συμβαίνει κατά τη διάρκεια της πείνας με οξυγόνο του κεντρικού νευρικού συστήματος. Ο εγκέφαλος απλά κλείνει καθώς δεν είναι πλέον σε θέση να υποστηρίξει βασικές λειτουργίες της ζωής. Εάν η αιτία της οξείας αναπνευστικής ανεπάρκειας είναι προσωρινή ( πχ σοβαρή κρίση άσθματος), τότε η συνείδηση επανέρχεται μόνη της μετά την αποκατάσταση της φυσιολογικής αναπνοής ( χαλάρωση των λείων μυών των βρόγχων). Αυτό συμβαίνει συνήθως μετά από λίγα λεπτά. Εάν η αιτία είναι τραύμα, πνευμονικό οίδημα ή άλλα προβλήματα που δεν μπορούν να εξαφανιστούν τόσο γρήγορα, ο ασθενής μπορεί να πεθάνει χωρίς να ανακτήσει τις αισθήσεις του. Μερικές φορές υπάρχει και το λεγόμενο υπερκαπνικό. Προκαλεί απώλεια συνείδησης υψηλή περιεκτικότηταδιοξείδιο του άνθρακα στο αρτηριακό αίμα.Μείωση της αρτηριακής πίεσης
Υψηλή πίεση του αίματος ( ) στην πνευμονική κυκλοφορία συχνά συνδυάζεται με μειωμένη πίεση (υπόταση) - στο Μεγάλο. Αυτό οφείλεται στην κατακράτηση αίματος στα αγγεία των πνευμόνων λόγω αργής ανταλλαγής αερίων. Όταν μετράται με ένα συμβατικό πιεσόμετρο, ανιχνεύεται μια μέτρια μείωση της αρτηριακής πίεσης.Δύσπνοια
δυσκολία στην αναπνοή ( δύσπνοια) ονομάζεται παραβίαση του ρυθμού της αναπνοής, κατά την οποία ένα άτομο δεν μπορεί να επαναφέρει την κανονική του συχνότητα για μεγάλο χρονικό διάστημα. Φαίνεται να χάνει τον έλεγχο της δικής του αναπνοής και δεν μπορεί να πάρει μια βαθιά πλήρη αναπνοή. Ο ασθενής παραπονιέται για έλλειψη αέρα. Συνήθως, μια κρίση δύσπνοιας προκαλείται από σωματική καταπόνηση ή έντονα συναισθήματα.Στην οξεία αναπνευστική ανεπάρκεια, η δύσπνοια εξελίσσεται γρήγορα και ο φυσιολογικός ρυθμός αναπνοής μπορεί να μην αποκατασταθεί χωρίς ιατρική φροντίδα. Αυτό το σύμπτωμα μπορεί να έχει διάφορους μηχανισμούς εμφάνισης. Για παράδειγμα, με ερεθισμό του αναπνευστικού κέντρου, η δύσπνοια θα συσχετιστεί με νευρική ρύθμιση και με καρδιακή νόσο, με αυξημένη πίεση στα αγγεία της πνευμονικής κυκλοφορίας.
Παράδοξες κινήσεις του στήθους
Σε ορισμένες περιπτώσεις σε ασθενείς με αναπνευστική ανεπάρκεια, μπορεί να παρατηρηθούν ασύμμετρες αναπνευστικές κινήσεις του θώρακα. Για παράδειγμα, ένας από τους πνεύμονες μπορεί να μην συμμετέχει καθόλου στη διαδικασία της αναπνοής ή να υστερεί σε σχέση με τον άλλο πνεύμονα. Κάπως λιγότερο συχνά, μπορεί κανείς να παρατηρήσει μια κατάσταση όταν το στήθος σχεδόν δεν ανεβαίνει κατά την εισπνοή ( το πλάτος μειώνεται), ενώ βαθιά ανάσαη κοιλιά φουσκώνει. Αυτός ο τύπος αναπνοής ονομάζεται κοιλιακή και υποδηλώνει επίσης την παρουσία μιας συγκεκριμένης παθολογίας.Ασύμμετρες κινήσεις του θώρακα μπορούν να παρατηρηθούν στις ακόλουθες περιπτώσεις:
- πνευμονική κατάρρευση?
- πνευμοθώρακας?
- μαζική υπεζωκοτική συλλογή στη μία πλευρά.
- μονόπλευρες σκληρωτικές αλλαγές ( προκαλούν χρόνια αναπνευστική ανεπάρκεια).
Βήχας
Ο βήχας είναι ένα από αμυντικούς μηχανισμούςαναπνευστικό σύστημα. Εμφανίζεται αντανακλαστικά όταν οι αεραγωγοί είναι φραγμένοι σε οποιοδήποτε επίπεδο. Η είσοδος ξένου σώματος, η συσσώρευση πτυέλων ή ο σπασμός των βρογχιολίων προκαλεί ερεθισμό των νευρικών απολήξεων στη βλεννογόνο μεμβράνη. Αυτό οδηγεί σε βήχα, ο οποίος θα πρέπει να καθαρίσει τους αεραγωγούς.Έτσι, ο βήχας δεν είναι άμεσο σύμπτωμα οξείας αναπνευστικής ανεπάρκειας. Απλώς συχνά συνοδεύει τους λόγους που το προκάλεσαν. Αυτό το σύμπτωμα παρατηρείται σε βρογχίτιδα, πνευμονία, πλευρίτιδα ( επώδυνος βήχας), κρίση άσθματος κ.λπ. Ο βήχας εμφανίζεται με εντολή του αναπνευστικού κέντρου, επομένως εάν η αναπνευστική ανεπάρκεια προκαλείται από προβλήματα με το νευρικό σύστημα, αυτό το αντανακλαστικό δεν εμφανίζεται.
Επικουρικοί αναπνευστικοί μύες
Εκτός από τους κύριους αναπνευστικούς μύες που συζητήθηκαν παραπάνω, στο ανθρώπινο σώμαυπάρχει ένας αριθμός μυών που μπορούν, υπό ορισμένες συνθήκες, να αυξήσουν την επέκταση του θώρακα. Φυσιολογικά, αυτοί οι μύες εκτελούν άλλες λειτουργίες και δεν συμμετέχουν στη διαδικασία της αναπνοής. Ωστόσο, η έλλειψη οξυγόνου στην οξεία αναπνευστική ανεπάρκεια αναγκάζει τον ασθενή να ενεργοποιήσει όλους τους αντισταθμιστικούς μηχανισμούς. Ως αποτέλεσμα, εμπλέκει επιπλέον μυϊκές ομάδες και αυξάνει τον εισπνευστικό όγκο.Οι βοηθητικοί αναπνευστικοί μύες περιλαμβάνουν τους ακόλουθους μύες:
- σκάλα ( εμπρός, μεσαίο και πίσω);
- υποκλείδιος?
- μικρό στήθος?
- στερνοκλειδομαστοειδές ( κομβώδης);
- εκτατές της σπονδυλικής στήλης ( πακέτα που βρίσκονται σε θωρακική περιοχή );
- πρόσθιο οδοντωτό.
Πρησμένες φλέβες στο λαιμό
Το πρήξιμο των φλεβών στο λαιμό είναι συνέπεια της στασιμότητας του αίματος μεγάλος κύκλοςκυκλοφορία. Αυτό το σύμπτωμα μπορεί να εμφανιστεί τόσο με ισχυρό αναπνευστικό όσο και με. Στην πρώτη περίπτωση, αναπτύσσεται ως εξής. Με ποικίλοι λόγοιδεν υπάρχει ανταλλαγή αερίων μεταξύ του αέρα στις κυψελίδες και του αίματος στα τριχοειδή αγγεία. Το αίμα αρχίζει να συσσωρεύεται στην πνευμονική κυκλοφορία. Τα δεξιά μέρη της καρδιάς, που την αντλούν εκεί, διαστέλλονται και η πίεση σε αυτά αυξάνεται. Εάν το πρόβλημα επιμένει, εμφανίζεται συμφόρηση στις μεγάλες φλέβες που οδηγούν στην καρδιά. Από αυτές, οι φλέβες του λαιμού είναι οι πιο επιφανειακές, επομένως το πρήξιμο τους είναι το πιο εύκολο να παρατηρηθεί.τρομάρα
Ένα πολύ κοινό, αν και υποκειμενικό, σύμπτωμα στην οξεία ανεπάρκεια είναι ο τρόμος ή, όπως λένε μερικές φορές οι ασθενείς, ο «φόβος του θανάτου». ΣΤΟ ιατρική βιβλιογραφίαονομάζεται επίσης αναπνευστικός πανικός. Αυτό το σύμπτωμα προκαλείται από σοβαρή αναπνευστική ανεπάρκεια, αποτυχία του φυσιολογικού καρδιακού ρυθμού, πείνα με οξυγόνο του εγκεφάλου. Γενικά, ο ασθενής αισθάνεται ότι κάτι δεν πάει καλά στο σώμα. Στην οξεία αναπνευστική ανεπάρκεια, αυτό το συναίσθημα μετατρέπεται σε άγχος, βραχυπρόθεσμη ψυχοκινητική διέγερση ( ένα άτομο αρχίζει να κινείται πολύ και απότομα). Για παράδειγμα, οι ασθενείς που πνίγονται από κάτι αρχίζουν να πιάνουν το λαιμό, κοκκινίζουν γρήγορα. Το αίσθημα του φόβου και του ενθουσιασμού αντικαθίσταται από απώλεια συνείδησης. Προκαλείται από σοβαρή πείνα με οξυγόνο του κεντρικού νευρικού συστήματος.Ο φόβος του θανάτου είναι ένα σύμπτωμα πιο χαρακτηριστικό της οξείας αναπνευστικής ανεπάρκειας. Σε αντίθεση με τη χρόνια, εδώ η διακοπή της αναπνοής συμβαίνει απότομα και ο ασθενής το παρατηρεί αμέσως. Για χρόνια αναπνευστική ανεπάρκεια πείνα οξυγόνουο ιστός αναπτύσσεται αργά. Διάφοροι αντισταθμιστικοί μηχανισμοί μπορούν πολύς καιρόςδιατηρήσει ένα αποδεκτό επίπεδο οξυγόνου στο αίμα. Επομένως, δεν προκύπτει ξαφνικός φόβος θανάτου και ενθουσιασμού.
Μπλε αποχρωματισμός του δέρματος
Η κυάνωση, ή μπλε αποχρωματισμός του δέρματος, είναι άμεση συνέπεια της αναπνευστικής ανεπάρκειας. Αυτό το σύμπτωμα εμφανίζεται λόγω έλλειψης οξυγόνου στο αίμα. Τις περισσότερες φορές, τα μέρη του σώματος που τροφοδοτούνται με μικρότερα αγγεία και είναι πιο μακριά από την καρδιά γίνονται μπλε. Το μπλε των άκρων των δακτύλων των χεριών και των ποδιών, του δέρματος στην άκρη της μύτης και των αυτιών - ονομάζεται ακροκυάνωση ( από τα ελληνικά - μπλε άκρα).Η κυάνωση μπορεί να μην αναπτυχθεί σε οξεία αναπνευστική ανεπάρκεια. Εάν η παροχή οξυγόνου στο αίμα μετατραπεί πλήρως, τότε στην αρχή το δέρμα γίνεται χλωμό. Εάν ο ασθενής δεν βοηθηθεί, μπορεί να πεθάνει πριν από το στάδιο του μπλε. Αυτό το σύμπτωμα είναι χαρακτηριστικό όχι μόνο για αναπνευστικές διαταραχές, αλλά και για μια σειρά από άλλες ασθένειες στις οποίες το οξυγόνο μεταφέρεται ανεπαρκώς στους ιστούς. Οι πιο συχνές είναι η καρδιακή ανεπάρκεια και μια σειρά από αιματολογικές διαταραχές ( αναιμία, μειωμένα επίπεδα αιμοσφαιρίνης).
Πόνος στο στήθος
Ο πόνος στο στήθος δεν είναι απαραίτητα σύμπτωμα αναπνευστικής ανεπάρκειας. Το γεγονός είναι ότι ο ίδιος ο πνευμονικός ιστός δεν έχει υποδοχείς πόνου. Ακόμα κι αν ένα σημαντικό μέρος του πνεύμονα καταστραφεί κατά τη διάρκεια φυματίωσης ή πνευμονικού αποστήματος, θα εμφανιστεί αναπνευστική ανεπάρκεια χωρίς πόνος.Οι ασθενείς παραπονιούνται για πόνο ξένο σώμα (ξύνει την ευαίσθητη βλεννογόνο μεμβράνη της τραχείας και των βρόγχων). Επίσης οξύς πόνοςεμφανίζεται με πλευρίτιδα και τυχόν φλεγμονώδεις διεργασίες που επηρεάζουν τον υπεζωκότα. Αυτή η ορώδης μεμβράνη, σε αντίθεση με τον ίδιο τον πνευμονικό ιστό, είναι καλά νευρωμένη και πολύ ευαίσθητη.
Επίσης, η εμφάνιση πόνου στο στήθος μπορεί να οφείλεται σε έλλειψη οξυγόνου για να τροφοδοτήσει τον καρδιακό μυ. Με σοβαρή και προοδευτική αναπνευστική ανεπάρκεια, μπορεί να εμφανιστεί νέκρωση του μυοκαρδίου ( ). Ειδικά τα άτομα με έχουν προδιάθεση σε τέτοιους πόνους. Έχουν αρτηρίες που τροφοδοτούν τον καρδιακό μυ, και έτσι στενεύουν. Η αναπνευστική ανεπάρκεια επιδεινώνει ακόμη περισσότερο τη διατροφή των ιστών.
Αναπνευστική ανακοπή
Σταμάτα να αναπνέεις ( άπνοια) είναι το πιο χαρακτηριστικό σύμπτωμα, η οποία τερματίζει την ανάπτυξη οξείας αναπνευστικής ανεπάρκειας. Χωρίς ιατρική βοήθεια τρίτων, οι αντισταθμιστικοί μηχανισμοί εξαντλούνται. Αυτό οδηγεί σε χαλάρωση των αναπνευστικών μυών, καταστολή του αναπνευστικού κέντρου και, τελικά, σε θάνατο. Ωστόσο, πρέπει να θυμόμαστε ότι η αναπνευστική ανακοπή δεν σημαίνει θάνατο. έγκαιρος αναζωογόνησημπορεί να επαναφέρει τον ασθενή στη ζωή. Γι’ αυτό η υπνική άπνοια θεωρείται σύμπτωμα.Όλα τα παραπάνω συμπτώματα είναι εξωτερικά σημάδιαοξεία αναπνευστική ανεπάρκεια, η οποία μπορεί να ανιχνευθεί είτε από τον ίδιο τον ασθενή είτε από άλλο άτομο κατά τη διάρκεια μιας πρόχειρης εξέτασης. Τα περισσότερα από αυτά τα σημεία δεν είναι χαρακτηριστικά μόνο της αναπνευστικής ανεπάρκειας και εμφανίζονται σε άλλες παθολογικές καταστάσεις που δεν σχετίζονται με το αναπνευστικό σύστημα. Περισσότερο πλήρεις πληροφορίεςσχετικά με την κατάσταση του ασθενούς σας επιτρέπουν να λάβετε δεδομένα από μια γενική εξέταση. Θα συζητηθούν λεπτομερώς στην ενότητα για τη διάγνωση της αναπνευστικής ανεπάρκειας.
Συμπτώματα χρόνιας αναπνευστικής ανεπάρκειας
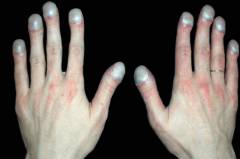 Τα συμπτώματα της χρόνιας αναπνευστικής ανεπάρκειας συμπίπτουν εν μέρει με τα σημάδια μιας οξείας διαδικασίας. Ωστόσο, υπάρχουν κάποιες ιδιαιτερότητες εδώ. Ορισμένες αλλαγές στο σώμα έρχονται στο προσκήνιο, οι οποίες προκαλούνται από μήνες, χρόνια) έλλειψη οξυγόνου. Εδώ μπορούμε να διακρίνουμε δύο μεγάλες ομάδες συμπτωμάτων. Το πρώτο είναι σημάδια υποξίας. Το δεύτερο είναι τα συμπτώματα ασθενειών που προκαλούν συχνότερα χρόνια αναπνευστική ανεπάρκεια.
Τα συμπτώματα της χρόνιας αναπνευστικής ανεπάρκειας συμπίπτουν εν μέρει με τα σημάδια μιας οξείας διαδικασίας. Ωστόσο, υπάρχουν κάποιες ιδιαιτερότητες εδώ. Ορισμένες αλλαγές στο σώμα έρχονται στο προσκήνιο, οι οποίες προκαλούνται από μήνες, χρόνια) έλλειψη οξυγόνου. Εδώ μπορούμε να διακρίνουμε δύο μεγάλες ομάδες συμπτωμάτων. Το πρώτο είναι σημάδια υποξίας. Το δεύτερο είναι τα συμπτώματα ασθενειών που προκαλούν συχνότερα χρόνια αναπνευστική ανεπάρκεια. Σημάδια υποξίας σε χρόνια αναπνευστική ανεπάρκεια:
- Δάχτυλα "τύμπανου".. Τα λεγόμενα drum fingers εμφανίζονται σε άτομα που πάσχουν από αναπνευστική ανεπάρκεια για πολλά χρόνια. Η χαμηλή περιεκτικότητα του αίματος σε οξυγόνο και η υψηλή περιεκτικότητα σε διοξείδιο του άνθρακα χαλαρώνει τον οστικό ιστό στην τελευταία φάλαγγα των δακτύλων. Εξαιτίας αυτού, τα άκρα των δακτύλων στα χέρια διαστέλλονται και πυκνώνουν και τα ίδια τα δάχτυλα αρχίζουν να μοιάζουν με μπαστούνια. Αυτό το σύμπτωμα μπορεί επίσης να παρατηρηθεί με χρόνια προβλήματαμε καρδιά.
- Παρακολουθήστε γυάλινα καρφιά. Με αυτό το σύμπτωμα, τα νύχια στα χέρια γίνονται πιο στρογγυλά και παίρνουν τη μορφή θόλου ( το κεντρικό τμήμα της πλάκας των νυχιών ανεβαίνει). Αυτό οφείλεται σε αλλαγές στη δομή του θέματος οστικό ιστό, που αναφέρθηκαν παραπάνω. Τα «δάχτυλα του τυμπάνου» μπορεί να εμφανιστούν χωρίς χαρακτηριστικά νύχια, αλλά τα νύχια από γυαλί ρολόι αναπτύσσονται πάντα στις εκτεταμένες φάλαγγες των δακτύλων. Δηλαδή, το ένα σύμπτωμα, λες, «εξαρτάται» από το άλλο.
- ακροκυάνωση. Το μπλε δέρμα στη χρόνια καρδιακή ανεπάρκεια έχει τα δικά του χαρακτηριστικά. Η μπλε-βιολετί απόχρωση του δέρματος σε αυτή την περίπτωση θα είναι πιο ευδιάκριτη από ό,τι στην οξεία διαδικασία. Αυτό οφείλεται σε παρατεταμένη έλλειψη οξυγόνου. Κατά τη διάρκεια αυτής της περιόδου, οι δομικές αλλαγές στο ίδιο το τριχοειδές δίκτυο έχουν ήδη χρόνο να αναπτυχθούν.
- Ταχεία αναπνοή. Σε άτομα με χρόνια καρδιακή ανεπάρκεια, η αναπνοή είναι πιο γρήγορη και πιο ρηχή. Αυτό οφείλεται στη μείωση της χωρητικότητας των πνευμόνων. Για να γεμίσει το αίμα με την ίδια ποσότητα οξυγόνου, το σώμα πρέπει να κάνει περισσότερες αναπνευστικές κινήσεις.
- Κούραση. Λόγω της συνεχούς πείνας με οξυγόνο, οι μύες δεν μπορούν να εκτελέσουν μια κανονική ποσότητα εργασίας. Η δύναμη και η αντοχή τους μειώνονται. Με τα χρόνια της ασθένειας, τα άτομα με χρόνια καρδιακή ανεπάρκεια μπορεί να αρχίσουν να χάνουν μυϊκή μάζα. Συχνά ( αλλά όχι πάντα) φαίνονται αδυνατισμένοι, το σωματικό βάρος μειώνεται.
- Συμπτώματα ΚΝΣ. Το κεντρικό νευρικό σύστημα υπό συνθήκες παρατεταμένης πείνας με οξυγόνο υφίσταται επίσης ορισμένες αλλαγές. Νευρώνες ( εγκεφαλικά κύτταρα) δεν αποδίδουν το ίδιο καλά με διάφορες λειτουργίες, οι οποίες μπορεί να οδηγήσουν σε μια σειρά από κοινά συμπτώματα. Είναι αρκετά συνηθισμένο. Μπορεί να συμβεί όχι μόνο λόγω νευρικές διαταραχές, αλλά και λόγω επεισοδίων δύσπνοιας, που, με σοβαρή πορεία της διαδικασίας, εμφανίζονται ακόμη και σε όνειρο. Ο ασθενής συχνά ξυπνά, φοβούμενος να αποκοιμηθεί. Τα λιγότερο συχνά συμπτώματα του ΚΝΣ είναι σταθερά, τρέμουλο στα χέρια.
Συμπτώματα ασθενειών που προκαλούν συχνότερα χρόνια αναπνευστική ανεπάρκεια:
- Αλλαγή στο σχήμα του στήθους. Αυτό το σύμπτωμα παρατηρείται μετά από τραύμα, θωρακοπλαστική, με βρογχεκτασίες και κάποιες άλλες παθολογίες. Τις περισσότερες φορές, με χρόνια αναπνευστική ανεπάρκεια, το στήθος διαστέλλεται κάπως. Αυτός είναι εν μέρει ένας αντισταθμιστικός μηχανισμός για την αύξηση της χωρητικότητας των πνευμόνων. Τα πλευρά πάνε πιο οριζόντια ( κανονικά πηγαίνουν από τη σπονδυλική στήλη προς τα εμπρός και ελαφρώς προς τα κάτω). Το στήθος γίνεται πιο στρογγυλεμένο και δεν ισιώνεται μπροστά και πίσω. Αυτό το σύμπτωμα αναφέρεται συχνά ως στήθος βαρελιού.
- Φτερούγισμα των φτερών της μύτης. Σε ασθένειες που συνοδεύονται από μερική απόφραξη των αεραγωγών, τα φτερά της μύτης εμπλέκονται στην πράξη της αναπνοής στους ασθενείς. Επεκτείνονται κατά την εισπνοή και καταρρέουν κατά την εκπνοή, σαν να προσπαθούν να τραβήξουν περισσότερο αέρα.
- Ανάσυρση ή διόγκωση των μεσοπλεύριων διαστημάτων. Από το δέρμα στα μεσοπλεύρια διαστήματα, μερικές φορές μπορεί κανείς να κρίνει τον όγκο των πνευμόνων ( σε σχέση με τον όγκο του στήθους). Για παράδειγμα, με πνευμοσκλήρωση ή ατελεκτασία, ο πνευμονικός ιστός καταρρέει και πυκνώνει. Εξαιτίας αυτού, θα αποσυρθεί κάπως στους μεσοπλεύριους χώρους και στους υπερκλείδιους βόθρους. Με μονόπλευρη βλάβη ιστού, αυτό το σύμπτωμα παρατηρείται στην πληγείσα πλευρά. Η διόγκωση των μεσοπλεύριων διαστημάτων είναι λιγότερο συχνή. Μπορεί να υποδηλώνει την παρουσία μεγάλων κοιλοτήτων ( κοιλότητες) σε πνευμονικό ιστό που δεν συμμετέχουν στη διαδικασία ανταλλαγής αερίων. Λόγω της παρουσίας έστω και μιας τέτοιας μεγάλης κοιλότητας, το δέρμα στα μεσοπλεύρια διαστήματα μπορεί να διογκωθεί ελαφρά κατά την εισπνοή. Μερικές φορές αυτό το σύμπτωμα παρατηρείται με την εξιδρωματική πλευρίτιδα. Τότε μόνο τα κάτω κενά διογκώνονται προς τα έξω ( υγρό συγκεντρώνεται στο κάτω μέρος της υπεζωκοτικής κοιλότητας υπό την επίδραση της βαρύτητας).
- Δύσπνοια. Ανάλογα με την ασθένεια που προκάλεσε αναπνευστική ανεπάρκεια, η δύσπνοια μπορεί να είναι εκπνευστική ή εισπνευστική. Στην πρώτη περίπτωση, ο χρόνος εκπνοής θα επιμηκυνθεί και στη δεύτερη, η εισπνοή. Όσον αφορά τη χρόνια αναπνευστική ανεπάρκεια, η δύσπνοια θεωρείται συχνά ως σύμπτωμα που υποδεικνύει τη σοβαρότητα της νόσου. Με μια πιο ήπια εκδοχή, η δύσπνοια εμφανίζεται μόνο σε περίπτωση σοβαρής σωματικής καταπόνησης. Σε σοβαρές περιπτώσεις, ακόμη και ανύψωση του ασθενούς από καθιστή θέσηκαι η παρατεταμένη ακινησία μπορεί να προκαλέσει κρίση δύσπνοιας.
Διάγνωση αναπνευστικής ανεπάρκειας
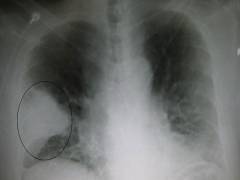 Η διάγνωση της αναπνευστικής ανεπάρκειας με την πρώτη ματιά φαίνεται να είναι μια αρκετά απλή διαδικασία. Εστιάζοντας στην ανάλυση των συμπτωμάτων και των παραπόνων, ο γιατρός μπορεί ήδη να κρίνει την παρουσία αναπνευστικών προβλημάτων. Ωστόσο, η διαγνωστική διαδικασία είναι στην πραγματικότητα πιο περίπλοκη. Είναι απαραίτητο όχι μόνο να εντοπιστεί η ίδια η αναπνευστική ανεπάρκεια, αλλά και να προσδιοριστεί η σοβαρότητά της, ο μηχανισμός ανάπτυξης και η αιτία εμφάνισης. Μόνο σε αυτή την περίπτωση θα συλλεχθούν αρκετά δεδομένα για την πλήρη αποτελεσματική θεραπεία του ασθενούς.
Η διάγνωση της αναπνευστικής ανεπάρκειας με την πρώτη ματιά φαίνεται να είναι μια αρκετά απλή διαδικασία. Εστιάζοντας στην ανάλυση των συμπτωμάτων και των παραπόνων, ο γιατρός μπορεί ήδη να κρίνει την παρουσία αναπνευστικών προβλημάτων. Ωστόσο, η διαγνωστική διαδικασία είναι στην πραγματικότητα πιο περίπλοκη. Είναι απαραίτητο όχι μόνο να εντοπιστεί η ίδια η αναπνευστική ανεπάρκεια, αλλά και να προσδιοριστεί η σοβαρότητά της, ο μηχανισμός ανάπτυξης και η αιτία εμφάνισης. Μόνο σε αυτή την περίπτωση θα συλλεχθούν αρκετά δεδομένα για την πλήρη αποτελεσματική θεραπεία του ασθενούς. Συνήθως, όλα τα διαγνωστικά μέτρα γίνονται στο νοσοκομείο. Οι ασθενείς εξετάζονται από γενικούς ιατρούς, πνευμονολόγους ή άλλους ειδικούς, ανάλογα με την αιτία που προκάλεσε την αναπνευστική ανεπάρκεια ( χειρουργοί, λοιμωξιολόγοι κ.λπ.). Οι ασθενείς με οξεία αναπνευστική ανεπάρκεια συνήθως παραπέμπονται αμέσως στην εντατική θεραπεία. Ταυτόχρονα, τα πλήρη διαγνωστικά μέτρα αναβάλλονται μέχρι να σταθεροποιηθεί η κατάσταση του ασθενούς.
Όλες οι διαγνωστικές μέθοδοι μπορούν να χωριστούν σε δύο ομάδες. Το πρώτο περιλαμβάνει κοινές μεθόδουςμε στόχο τον προσδιορισμό της κατάστασης του ασθενούς και την ανίχνευση της ίδιας της αναπνευστικής ανεπάρκειας. Η δεύτερη ομάδα περιλαμβάνει εργαστηριακές και ενόργανες μεθόδους που βοηθούν στον εντοπισμό μιας συγκεκριμένης ασθένειας που έχει γίνει η βασική αιτία αναπνευστικών προβλημάτων.
Οι κύριες μέθοδοι που χρησιμοποιούνται στη διάγνωση της αναπνευστικής ανεπάρκειας είναι:
- φυσική εξέταση του ασθενούς·
- σπιρομέτρηση;
- προσδιορισμός της σύστασης αερίων του αίματος.
Φυσική εξέταση του ασθενούς
Η φυσική εξέταση του ασθενούς είναι ένα σύνολο διαγνωστικών μεθόδων που χρησιμοποιεί ο γιατρός κατά την αρχική εξέταση του ασθενούς. Δίνουν όμως πιο επιφανειακές πληροφορίες για την κατάσταση του ασθενούς με βάση αυτές τις πληροφορίες καλός ειδικόςμπορεί να προτείνει αμέσως τη σωστή διάγνωση.Η φυσική εξέταση ενός ασθενούς με αναπνευστική ανεπάρκεια περιλαμβάνει:
- Γενική εξέταση του θώρακα. Κατά την εξέταση του θώρακα, ο γιατρός δίνει προσοχή στο εύρος των αναπνευστικών κινήσεων, στην κατάσταση του δέρματος στους μεσοπλεύριους χώρους και στο σχήμα του θώρακα στο σύνολό του. Οποιεσδήποτε αλλαγές μπορεί να οδηγήσουν σε σκέψεις σχετικά με την αιτία των αναπνευστικών προβλημάτων.
- Ψηλάφηση. Η ψηλάφηση είναι η ψηλάφηση των ιστών. Για τη διάγνωση των αιτιών της θωρακικής ανεπάρκειας, είναι σημαντική η αύξηση των μασχαλιαίων και υποκλείδιων λεμφαδένων ( φυματίωση, άλλα μολυσματικές διεργασίες ). Επιπλέον, αυτή η μέθοδος μπορεί να χρησιμοποιηθεί για την αξιολόγηση της ακεραιότητας των πλευρών εάν ο ασθενής εισήχθη μετά από τραυματισμό. Ψηλαφήστε επίσης κοιλιακή κοιλότηταγια τον προσδιορισμό της συνοχής του ήπατος και άλλων εσωτερικών οργάνων. Αυτό μπορεί να βοηθήσει στον προσδιορισμό της υποκείμενης αιτίας της αναπνευστικής ανεπάρκειας.
- Κρούση. Κρουστά είναι το χτύπημα της θωρακικής κοιλότητας με τα δάχτυλα. Αυτή η μέθοδος είναι πολύ κατατοπιστική στη διάγνωση ασθενειών του αναπνευστικού συστήματος. Πάνω από πυκνούς σχηματισμούς, ο ήχος κρουστών θα είναι θαμπό, όχι τόσο ακμαίο όσο πάνω από τον κανονικό πνευμονικό ιστό. Η θαμπάδα προσδιορίζεται στην περίπτωση πνευμονικού αποστήματος, πνευμονίας, εξιδρωματικής πλευρίτιδας, εστιακής πνευμοσκλήρωσης.
- Στηθοσκόπησις. Η ακρόαση πραγματοποιείται με τη χρήση στηθοφωνενδοσκοπίου ( ακροατής). Ο γιατρός προσπαθεί να πιάσει αλλαγές στην αναπνοή του ασθενούς. Είναι πολλών τύπων. Για παράδειγμα, όταν συσσωρεύεται υγρό στους πνεύμονες ( οίδημα, πνευμονία) ακούγονται βρεγμένα κρούσματα. Με παραμόρφωση των βρόγχων ή σκλήρυνση, θα υπάρχει αντίστοιχα σκληρή αναπνοή και σιωπή ( η περιοχή της σκλήρυνσης δεν αερίζεται και δεν μπορεί να υπάρχει θόρυβος).
- Μέτρηση παλμών. Η μέτρηση του παλμού είναι μια υποχρεωτική διαδικασία, καθώς σας επιτρέπει να αξιολογήσετε το έργο της καρδιάς. Ο παλμός μπορεί να επιταχυνθεί σε φόντο υψηλού ή εάν ενεργοποιηθεί ένας αντισταθμιστικός μηχανισμός ( ταχυκαρδία).
- Μέτρηση αναπνευστικού ρυθμού. Ο αναπνευστικός ρυθμός είναι σημαντική παράμετροςγια την ταξινόμηση της αναπνευστικής ανεπάρκειας. Αν η αναπνοή είναι γρήγορη και ρηχή, τότε μιλάμε για αντισταθμιστικό μηχανισμό. Αυτό παρατηρείται σε πολλές περιπτώσεις οξείας ανεπάρκειας και σχεδόν πάντα με χρόνια ανεπάρκεια. Ο αναπνευστικός ρυθμός μπορεί να φτάσει τα 25 - 30 το λεπτό, ενώ ο κανόνας είναι 16 - 20. Σε περίπτωση προβλημάτων με το αναπνευστικό κέντρο ή τους αναπνευστικούς μύες, αντίθετα, η αναπνοή επιβραδύνεται.
- Μέτρηση θερμοκρασίας. Η θερμοκρασία μπορεί να αυξηθεί με οξεία αναπνευστική ανεπάρκεια. Τις περισσότερες φορές αυτό συμβαίνει λόγω φλεγμονωδών διεργασιών στους πνεύμονες ( πνευμονία, οξεία βρογχίτιδα). Η χρόνια αναπνευστική ανεπάρκεια σπάνια συνοδεύεται από πυρετό.
- Μέτρηση αρτηριακής πίεσης. Η αρτηριακή πίεση μπορεί να είναι είτε χαμηλή είτε υψηλή. Κάτω από τον κανόνα, θα είναι σε συνθήκες σοκ. Τότε ο γιατρός μπορεί να υποψιαστεί σύνδρομο οξείας αναπνευστικής δυσχέρειας, σοβαρό αλλεργική αντίδραση. Η αυξημένη πίεση μπορεί να υποδηλώνει την εμφάνιση πνευμονικού οιδήματος, που είναι η αιτία της οξείας αναπνευστικής ανεπάρκειας.
Σπιρομέτρηση
Η σπιρομέτρηση είναι ενόργανη μέθοδοςέρευνα εξωτερική αναπνοή, το οποίο σας επιτρέπει να αξιολογήσετε αρκετά αντικειμενικά την κατάσταση του αναπνευστικού συστήματος του ασθενούς. Τις περισσότερες φορές αυτό διαγνωστική μέθοδοςχρησιμοποιείται σε περίπτωση χρόνιας αναπνευστικής ανεπάρκειας για την παρακολούθηση της ταχύτητας εξέλιξης της νόσου.Το σπιρόμετρο είναι μια μικρή συσκευή εξοπλισμένη με αναπνευστικό σωλήνα και ειδικούς ψηφιακούς αισθητήρες. Ο ασθενής εκπνέει μέσα στο σωλήνα και η συσκευή καταγράφει όλους τους κύριους δείκτες που μπορεί να είναι χρήσιμοι για τη διάγνωση. Τα δεδομένα που λαμβάνονται βοηθούν στη σωστή αξιολόγηση της κατάστασης του ασθενούς και στη συνταγογράφηση πιο αποτελεσματικής θεραπείας.
Με τη βοήθεια της σπιρομέτρησης, μπορείτε να αξιολογήσετε τους ακόλουθους δείκτες:
- ζωτική ικανότητα των πνευμόνων.
- αναγκαστικός όγκος ( ενισχυμένος) εκπνοή στο πρώτο δευτερόλεπτο.
- Ευρετήριο Tiffno;
- μέγιστη ταχύτητα εκπνοής αέρα.
Προσδιορισμός της σύστασης αερίων του αίματος
Αυτή η διαγνωστική μέθοδος τα τελευταία χρόνιαέχει γίνει ευρέως διαδεδομένο λόγω της απλότητας της ανάλυσης και της υψηλής αξιοπιστίας των αποτελεσμάτων. Στο δάχτυλο του ασθενούς τοποθετείται ειδική συσκευή εξοπλισμένη με φασματοφωτομετρικό αισθητήρα. Διαβάζει δεδομένα για τον βαθμό κορεσμού οξυγόνου στο αίμα και δίνει το αποτέλεσμα ως ποσοστό. Αυτή η μέθοδος είναι η κύρια για την εκτίμηση της σοβαρότητας της αναπνευστικής ανεπάρκειας. Για τους ασθενείς, δεν είναι απολύτως επιβαρυντικό, δεν προκαλεί πόνο και ενόχληση και δεν έχει αντενδείξεις.Σε μια εξέταση αίματος σε ασθενείς με αναπνευστική ανεπάρκεια, μπορεί να εμφανιστούν οι ακόλουθες αλλαγές:
- Λευκοκυττάρωση. λευκοκυττάρωση ( ανεβαίνω επίπεδο) υποδηλώνει συχνότερα μια οξεία βακτηριακή διαδικασία. Θα είναι έντονο σε βρογχεκτασίες και μέτρια στην πνευμονία. Συχνά, αυτό αυξάνει τον αριθμό των μαχαιρωμάτων ( μετατόπιση της φόρμουλας των λευκοκυττάρων προς τα αριστερά).
- Αύξηση του ρυθμού καθίζησης ερυθροκυττάρων ( ΕΣΡ) . είναι επίσης ένας δείκτης της φλεγμονώδους διαδικασίας. Μπορεί να αναπτυχθεί όχι μόνο με λοιμώξεις του αναπνευστικού, αλλά και με μια σειρά από αυτοάνοσες διεργασίες ( φλεγμονή στο παρασκήνιο, σαρκοείδωση).
- Ερυθροκυττάρωση. Αύξηση του επιπέδου των ερυθροκυττάρων παρατηρείται συχνότερα στη χρόνια αναπνευστική ανεπάρκεια. Στην προκειμένη περίπτωση πρόκειται για αντισταθμιστική αντίδραση, που αναφέρθηκε παραπάνω.
- Αυξημένο επίπεδο αιμοσφαιρίνης. Συνήθως παρατηρείται ταυτόχρονα με ερυθροκυττάρωση και έχει την ίδια προέλευση ( αντισταθμιστικό μηχανισμό).
- Ηωσινοφιλία. Το αυξημένο ποσό σε φόρμουλα λευκοκυττάρωνυποδηλώνει ότι εμπλέκονται ανοσοποιητικοί μηχανισμοί. Ηωσινοφιλία μπορεί να παρατηρηθεί στο βρογχικό άσθμα.
- Σημάδια του ανοσοφλεγμονώδους συνδρόμου. Υπάρχει ένας αριθμός ουσιών που υποδεικνύουν σημάδια οξείας φλεγμονώδους διαδικασίας ποικίλης προέλευσης. Για παράδειγμα, με πνευμονία, μπορεί να υπάρξει αύξηση του οροοειδούς, του ινωδογόνου, του σιαλικού οξέος, της C-αντιδρώσας πρωτεΐνης, της απτοσφαιρίνης.
- Αύξηση αιματοκρίτη. Ο αιματοκρίτης είναι ο λόγος της κυτταρικής μάζας του αίματος προς την υγρή του μάζα ( πλάσμα αίματος). εξαιτίας προχωρημένο επίπεδοο αιματοκρίτης των ερυθροκυττάρων ή των λευκοκυττάρων συνήθως αυξάνεται.
Ανάλυση ούρων
Η ανάλυση ούρων σπάνια παρέχει συγκεκριμένες πληροφορίες που σχετίζονται άμεσα με την αναπνευστική ανεπάρκεια. Με έναν τοξικό νεφρό, ο οποίος μπορεί να αναπτυχθεί ως επιπλοκή μιας οξείας διαδικασίας, μπορεί να εμφανιστούν κυλινδρικά επιθηλιακά κύτταρα και ερυθροκύτταρα στα ούρα. Σε συνθήκες σοκ, η ποσότητα των ούρων που διαχωρίζονται μπορεί να μειωθεί σημαντικά ( ολιγουρία), ή η νεφρική διήθηση σταματά εντελώς ( ανουρία).Ακτινογραφία
Η ακτινογραφία είναι ένας φθηνός και αρκετά ενημερωτικός τρόπος μελέτης των οργάνων της θωρακικής κοιλότητας. Συνταγογραφείται για τους περισσότερους ασθενείς με οξεία αναπνευστική ανεπάρκεια. Οι ασθενείς με χρόνια πορεία της νόσου το κάνουν τακτικά για να ανιχνεύουν έγκαιρα τυχόν επιπλοκές ( πνευμονία, σχηματισμός κ.λπ.).Στο ακτινογραφίαΣε ασθενείς με αναπνευστική ανεπάρκεια, μπορεί να ανιχνευθούν οι ακόλουθες αλλαγές:
- Σκούραση του λοβού του πνεύμονα. Στην ακτινογραφία, η σκίαση αναφέρεται στο ελαφρύτερο μέρος μιας εικόνας ( πως πιο λευκό χρώμα, τόσο πιο πυκνός είναι ο σχηματισμός σε αυτό το μέρος). Εάν το dimming διαρκεί μόνο ένα πνευμονικός λοβός, αυτό μπορεί να υποδηλώνει πνευμονία ( ειδικά αν η διαδικασία είναι στον κάτω λοβό), κατάρρευση πνευμονικού ιστού.
- Σκούραση της εστίας στον πνεύμονα. Το σκουρόχρωμο μιας συγκεκριμένης εστίας μπορεί να υποδηλώνει την παρουσία αποστήματος σε αυτό το σημείο ( Μερικές φορές μπορείτε ακόμη και να διακρίνετε μια γραμμή που δείχνει το επίπεδο του υγρού στο απόστημα), εστιακή πνευμοσκλήρωση ή εστία κασώδους νέκρωσης στη φυματίωση.
- Πλήρης συσκότιση του πνεύμονα. Η μονόπλευρη σκούραση ενός από τους πνεύμονες μπορεί να υποδηλώνει πλευρίτιδα, εκτεταμένη πνευμονία, πνευμονικό έμφραγμα λόγω απόφραξης του αγγείου.
- Σκούραση και στους δύο πνεύμονες. Το σκουρόχρωμο και στους δύο πνεύμονες υποδηλώνει συχνότερα εκτεταμένη πνευμοσκλήρωση, πνευμονικό οίδημα και σύνδρομο αναπνευστικής δυσχέρειας.
Βακτηριολογική ανάλυση των πτυέλων
Βακτηριολογική ανάλυσηΗ εξέταση πτυέλων συνιστάται για όλους τους ασθενείς με οξεία ή χρόνια αναπνευστική ανεπάρκεια. Το γεγονός είναι ότι ο άφθονος σχηματισμός πτυέλων ( ειδικά με προσμίξεις πύου) υποδηλώνει την ενεργό αναπαραγωγή παθογόνων στην αναπνευστική οδό. Για να συνταγογραφηθεί αποτελεσματική θεραπεία, λαμβάνεται δείγμα πτυέλων και απομονώνεται από αυτό ο μικροοργανισμός που προκάλεσε την ασθένεια ή την επιπλοκή. Εάν είναι δυνατόν, γίνεται αντιβιόγραμμα. Αυτή είναι μια μελέτη που διαρκεί αρκετές ημέρες. Σκοπός του είναι να προσδιορίσει την ευαισθησία των βακτηρίων σε διάφορα. Σύμφωνα με τα αποτελέσματα του αντιβιογράμματος, είναι δυνατό να συνταγογραφηθούν τα περισσότερα αποτελεσματικό φάρμακο, που θα νικήσει γρήγορα τη μόλυνση και θα βελτιώσει την κατάσταση του ασθενούς.Βρογχοσκόπηση
Η βρογχοσκόπηση είναι αρκετή σύνθετη μέθοδοςμια μελέτη στην οποία μια ειδική κάμερα εισάγεται στον αυλό των βρόγχων. Τις περισσότερες φορές χρησιμοποιείται σε περίπτωση χρόνιας αναπνευστικής ανεπάρκειας για την εξέταση του βλεννογόνου της τραχείας και των μεγάλων βρόγχων. Σε οξεία αναπνευστική ανεπάρκεια, η βρογχοσκόπηση είναι επικίνδυνη λόγω του κινδύνου επιδείνωσης της κατάστασης του ασθενούς. Η εισαγωγή της κάμερας μπορεί να προκαλέσει βρογχόσπασμο ή αυξημένη έκκριση βλέννας. Επιπλέον, η ίδια η διαδικασία είναι μάλλον δυσάρεστη και απαιτεί προκαταρκτική αναισθησία της βλεννογόνου μεμβράνης του λάρυγγα.Ηλεκτροκαρδιογραφία
Ηλεκτροκαρδιογραφία ( ΗΚΓ) ή υπερηχοκαρδιογραφία ( υπερηχοκαρδιογραφία) μερικές φορές συνταγογραφούνται σε ασθενείς με αναπνευστική ανεπάρκεια να αξιολογήσουν το έργο της καρδιάς. Σε οξεία ανεπάρκεια, μπορούν να ανιχνευθούν σημεία καρδιακής παθολογίας ( αρρυθμίες, έμφραγμα του μυοκαρδίου κ.λπ.), με αποτέλεσμα αναπνευστική ανεπάρκεια. Σε χρόνια αναπνευστική ανεπάρκεια, το ΗΚΓ βοηθά στον εντοπισμό ορισμένων επιπλοκών από το καρδιαγγειακό σύστημα ( π.χ).Η αναπνευστική ανεπάρκεια είναι μια κατάσταση κατά την οποία διαταράσσεται η ανταλλαγή αερίων στους πνεύμονες ή η εφαρμογή της απαιτεί πολύ εντατική εργασία του αναπνευστικού και του καρδιαγγειακού συστήματος, η οποία εκδηλώνεται κυρίως με δύσπνοια.
Οξεία και χρόνια αναπνευστική ανεπάρκεια
Ανάλογα με τη φύση της πορείας της νόσου, διακρίνονται η χρόνια και η οξεία αναπνευστική ανεπάρκεια. Η χρόνια αναπνευστική ανεπάρκεια σε τυπικές περιπτώσεις αναπτύσσεται για πολλά χρόνια και εκδηλώνεται μόνο με δύσπνοια 1ου και 2ου βαθμού. Με την έξαρση των ασθενειών των βρόγχων και των πνευμόνων, υπάρχει επίσης έλλειψη οξυγόνου στο αίμα, που εκδηλώνεται ως κυάνωση (μια γαλαζωπή απόχρωση του δέρματος, κυρίως στην περιοχή του ρινοχειλικού τριγώνου) και επιβεβαιώνεται από τα αποτελέσματα μιας εξέτασης αίματος.
Οι κύριοι λόγοι για την ανάπτυξη χρόνιας αναπνευστικής ανεπάρκειας είναι οι μακροχρόνιες παθήσεις του αναπνευστικού (χρόνια βρογχίτιδα, εξιδρωματική πλευρίτιδα, διαδικασία κόλλαςστην υπεζωκοτική κοιλότητα κ.λπ.). Επίσης, παθολογίες του μυοσκελετικού συστήματος του θώρακα, που περιορίζουν το βάθος της εισπνοής (περιορισμένη κινητικότητα των πλευρών, κυφοσκολίωση και άλλα) μπορεί να οδηγήσουν στην εμφάνισή της.
Η οξεία αναπνευστική ανεπάρκεια αναπτύσσεται γρήγορα. Οι πιο συχνές αιτίες εμφάνισής του:
- απόφραξη της αναπνευστικής οδού (ως αποτέλεσμα αναρρόφησης βλέννας, ξένων σωμάτων, με λαρυγγοτραχειίτιδα, βρογχιολίτιδα, βρογχικό άσθμα, οίδημα του λάρυγγα).
- παραβίαση της ροής του αίματος στον πνευμονικό ιστό (με συγγενή καρδιακά ελαττώματα, οξεία καρδιακή ανεπάρκεια, πνευμονική εμβολή κ.λπ.)
- σύνδρομο πόνου που εμποδίζει την αναπνοή (με κάταγμα των πλευρών, μετά από χειρουργική επέμβαση στο στήθος).
- παραβίαση της ανταλλαγής αερίων στον πνευμονικό ιστό (με σοβαρή πνευμονία, πνευμοθώρακα και άλλες ασθένειες).
- παραβιάσεις της λειτουργίας των αναπνευστικών μυών (μπορεί να εμφανιστούν με πολιομυελίτιδα, τέτανο, αλλαντίαση).
Τα παιδιά έχουν περισσότερες πιθανότητες να αναπτύξουν οξεία αναπνευστική ανεπάρκεια και σπάνια χρόνια.
Βαθμοί και συμπτώματα αναπνευστικής ανεπάρκειας
Υπάρχουν 3 βαθμοί βαρύτητας της νόσου.
Αναπνευστική ανεπάρκεια Ι βαθμού
Η δύσπνοια σε ηρεμία, κατά κανόνα, απουσιάζει ή διαλείπει, χωρίς τη συμμετοχή βοηθητικών μυών. Υπάρχει μια ελαφρά ταχυκαρδία (αυξημένος καρδιακός ρυθμός). Η κυάνωση είναι διαλείπουσα, γύρω από το στόμα, επιδεινώνεται από το άγχος, μπορεί να παρατηρηθεί ωχρότητα του προσώπου. Η συμπεριφορά είναι συνήθως φυσιολογική, αλλά μπορεί να υπάρχει ωχρότητα του προσώπου.
Αναπνευστική ανεπάρκεια II βαθμού
Δύσπνοια εκφράζεται σταθερή, με τη συμμετοχή βοηθητικών μυών, από την πλευρά της καρδιακής δραστηριότητας - επίμονη ταχυκαρδία. Παρατηρείται επίμονη περιφερική κυάνωση, η οποία δεν εξαφανίζεται όταν αναπνέει 40% οξυγόνο. Η συμπεριφορά χαρακτηρίζεται από λήθαργο, λήθαργο, λιγότερο συχνά άγχος.
Αναπνευστική ανεπάρκεια III βαθμού
Η κατάσταση είναι πολύ σοβαρή. Η δύσπνοια αντικαθίσταται από σπάνια, ακανόνιστη αναπνοή, μπορεί να υπάρχουν λανθασμένοι, οι λεγόμενοι παράδοξοι τύποι αναπνοής. Το δέρμα σε ολόκληρο το σώμα είναι κυανωτικό (γενικευμένη κυάνωση), ο ασθενής αναστέλλεται έντονα.
Θεραπεία της αναπνευστικής ανεπάρκειας
Για να αντιμετωπίσετε την αναπνευστική ανεπάρκεια, είναι απαραίτητο πρώτα απ 'όλα να αντιμετωπιστεί η ασθένεια που την προκάλεσε. Σε οξεία αναπνευστική ανεπάρκεια, είναι απαραίτητη η συνεχής παρακολούθηση των αναπνευστικών παραμέτρων και της σύστασης των αερίων του αίματος. Εάν είναι απαραίτητο, συνταγογραφείται τεχνητός αερισμός των πνευμόνων.
Η σωστή αντιμετώπιση της αναπνευστικής ανεπάρκειας εξαρτάται από τη σοβαρότητά της:
- Με βαθμό Ι δεν απαιτούνται ειδικά θεραπευτικά μέτρα, εκτός από την αντιμετώπιση της νόσου που την προκάλεσε.
- Σε βαθμό II, απαιτείται πρόσθετη παροχή οξυγόνου. διαφορετικοί τρόποι, ανάλογα με την αιτία της νόσου, και την ηλικία του ασθενούς.
- Η αναπνευστική ανεπάρκεια III βαθμού απαιτεί ανάνηψη.
Επιπλοκές και πρόγνωση
Η χρόνια αναπνευστική ανεπάρκεια που δεν θεραπεύεται έγκαιρα οδηγεί σχεδόν πάντα στο σχηματισμό «πνευμονικής φλεγμονής». Στο οξεία μορφήασθένειες, μια κοινή επιπλοκή είναι η προσθήκη μιας λοίμωξης (ειδικά συχνά αυτό συμβαίνει εάν ο ασθενής βρίσκεται σε μηχανικό αερισμό) με την ανάπτυξη πνευμονίας ή άλλων οξέων μολυσματικών ασθενειών.
Η πρόγνωση εξαρτάται από τα αίτια της αναπνευστικής ανεπάρκειας, το ρυθμό αύξησης και τη σοβαρότητά της. Υψηλά σημαντικός παράγονταςείναι η έγκαιρη έναρξη της θεραπείας και η επάρκειά της.
Ονομα:
Αναπνευστική ανεπάρκεια (RD)- μια παθολογική κατάσταση που σχετίζεται με την αδυναμία των πνευμόνων να παρέχουν πλήρη ανταλλαγή αερίων (απορρόφηση οξυγόνου από τον αέρα και απομάκρυνση διοξειδίου του άνθρακα) κατά τη διάρκεια σωματικής άσκησης ή ακόμα και σε κατάσταση φυσικής ανάπαυσης.
Αιτίες αναπνευστικής ανεπάρκειας
Η αιτία της εμφάνισης μπορεί να είναι οποιαδήποτε σοβαρή ή μακροχρόνια πνευμονοπάθεια. Διάκριση μεταξύ οξείας αναπνευστικής ανεπάρκειας που εμφανίζεται με σοβαρή πορεία οξείας νόσου (σοβαρή πνευμονία, βρογχιολίτιδα, σοβαρή κρίση άσθματος, τραύμα στο στήθος, κ.λπ.) και χρόνιας αναπνευστικής ανεπάρκειας που εμφανίζεται με μακρά (χρόνια) πορεία πνευμονικής νόσου ( Χρόνια βρογχίτιδα, βρογχικό άσθμα, πνευμονική φυματίωση, πυριτίαση και άλλες «σκονισμένες» βλάβες των πνευμόνων, παραμόρφωση του θώρακα και πολλές άλλες).
Ταξινόμηση της αναπνευστικής ανεπάρκειας
Ανάλογα με τη φύση της πορείας της νόσου, διακρίνονται οι ακόλουθοι τύποι DN:
- οξεία αναπνευστική ανεπάρκεια?
- χρόνια αναπνευστική ανεπάρκεια.
Ανάλογα με τους αιτιολογικούς παράγοντες (λαμβάνοντας υπόψη την αιτία των αναπνευστικών διαταραχών), διακρίνονται οι ακόλουθοι τύποι DN:
- βρογχοπνευμονικό DN, το οποίο υποδιαιρείται σε αποφρακτικό, περιοριστικό και DN διάχυσης.
- νευρομυϊκό DN,
- κεντρογενές DN,
- θωρακοφρενική DN.
Ανάλογα με την παθογένεια, διακρίνονται επίσης οι ακόλουθοι τύποι DN:
- DN εξαερισμού,
- μοτίβο διάχυσης,
- DN, που προέκυψε ως αποτέλεσμα παραβίασης της σχέσης αερισμού-αιμάτωσης στους πνεύμονες.
Ανάλογα με τη βαρύτητα, διακρίνονται οι ακόλουθοι τύποι χρόνιου DN:
- I βαθμός - η εμφάνιση δύσπνοιας με αυξημένο φορτίο,
- ΙΙ βαθμός - η εμφάνιση δύσπνοιας με παραδοσιακό φορτίο,
- III βαθμός - η εμφάνιση δύσπνοιας σε ηρεμία.
Το κύριο σύμπτωμα της αναπνευστικής ανεπάρκειας είναι η δύσπνοια - ένα επώδυνο αίσθημα έλλειψης αέρα. Με την ανάπτυξη χρόνιας αναπνευστικής ανεπάρκειας, η δύσπνοια εμφανίζεται πρώτα με τη σωματική καταπόνηση, καθώς η νόσος εξελίσσεται, με όλο και λιγότερο άγχος και τέλος, ο ασθενής εμφανίζει δύσπνοια σε ηρεμία. Η οξεία αναπνευστική ανεπάρκεια μπορεί να αναπτυχθεί σε διάστημα από αρκετά λεπτά έως αρκετές ημέρες και η σοβαρότητά της καθορίζεται από τη σοβαρότητα της υποκείμενης νόσου και την ταχύτητα της ιατρικής περίθαλψης.
Εξωτερικά σημάδια αναπνευστικής ανεπάρκειας μπορεί να είναι υψηλή συχνότητακαι βάθος αναπνοής, γκριζωπός τόνος δέρματος.
Θεραπεία της αναπνευστικής ανεπάρκειας
Θα είναι απαραίτητη η θεραπεία για σημεία οξείας αναπνευστικής ανεπάρκειας επείγουσα προσφυγήστον γιατρό. Η εξέλιξη αυτής της κατάστασης μπορεί να οδηγήσει σε θάνατο. Η χρόνια αναπνευστική ανεπάρκεια απαιτεί πρωτίστως θεραπεία και πρόληψη της υποκείμενης νόσου· μπορεί να χρησιμοποιηθεί επιπλέον η εισπνοή οξυγόνου, ασκήσεις αναπνοήςκαι πολλές άλλες μεθόδους, τις οποίες μπορεί να επιλέξει μόνο ο γιατρός μετά από πλήρη εξέταση του ασθενούς.
Πρόληψη της αναπνευστικής ανεπάρκειας
Η πρόληψη της αναπνευστικής ανεπάρκειας είναι η πρόληψη και έγκαιρη θεραπείαυποκείμενη ασθένεια που προκαλεί αυτήν την κατάσταση.
Άρθρα από το φόρουμ με θέμα ""
Κριτήρια για την αναπνευστική ανεπάρκεια ή μια κλίμακα για την αξιολόγηση της ΚΑΠ σε παιδιά ???
Ανάλογα με την αντιστάθμιση των παραβιάσεων της λειτουργίας της εξωτερικής αναπνοής και της ανταλλαγής αερίων, διακρίνονται 4 βαθμοί οξείας αναπνευστικής ανεπάρκειας
Ο βαθμός I (αποζημίωση) χαρακτηρίζεται από αυξημένη αναπνοή, εισπνευστική (με υψηλή απόφραξη) ή εκπνευστική (με χαμηλή απόφραξη) δύσπνοια, ταχυκαρδία και αυξημένη αρτηριακή πίεση, η δύσπνοια είναι δυνατή χωρίς να διαταραχθεί η αναλογία εισπνοής και εκπνοής.
Ο βαθμός II (υποαντιστάθμιση) χαρακτηρίζεται από κυάνωση, συμπερίληψη βοηθητικών μυών στη διαδικασία της αναπνοής.
Ο βαθμός III (απορρόφηση) χαρακτηρίζεται από σοβαρή δύσπνοια, εξάντληση της λειτουργίας του αναπνευστικού κέντρου και διάσπαρτη παθολογικές μορφέςπεριοδική αναπνοή, βραδύπνοια, αρρυθμία των αναπνευστικών κινήσεων. Σημειώνεται έντονη συμμετοχή βοηθητικών μυών, σοβαρή ταχυκαρδία, μείωση της αρτηριακής πίεσης, γενική κυάνωση ή ακροκυάνωση σε φόντο γενικευμένης ωχρότητας και μαρμάρωσης του δέρματος. Η συνείδηση είναι σκοτεινή, μπορεί να υπάρξουν επιληπτικές κρίσεις.
Ο βαθμός IV (υποξικό κώμα) είναι κρίσιμος: η αναπνοή είναι σπάνια, σπασμωδική, μερικές φορές - άπνοια, γενικευμένη κυάνωση με γήινο τόνο δέρματος ή έντονη ακροκυάνωση, η αρτηριακή πίεση πέφτει στο μηδέν, υπάρχει έντονη καταστολή του αναπνευστικού κέντρου προς τα πάνω στην παράλυσή του. Η οξεία αναπνευστική ανεπάρκεια με διάχυση παροχέτευσης εκδηλώνεται με μια κλινική πνευμονικού οιδήματος - ένας μεγάλος αριθμός υγρών μικρών και μεσαίων φυσαλίδων ακούγονται σε όλα τα μέρη του θώρακα, αφρώδη ροζ πτύελα απελευθερώνονται από την τραχεία, δύσπνοια, ταχυκαρδία και αύξηση της κυάνωσης.
Υπάρχει προσωρινή μη οξεία αναπνευστική ανεπάρκεια Διάγνωση: αναπνευστική ανεπάρκεια 2ου βαθμού.
συνοδεύει κάποια ασθένεια: πνευμονία, βρογχικό άσθμα, χρόνια βρογχίτιδα
η αναπνευστική ανεπάρκεια δεν συμβαίνει μόνη της, συνοδεύει κάποιο είδος ασθένειας: πνευμονία, βρογχικό άσθμα, χρόνια βρογχίτιδα. Η σοβαρότητά της μπορεί να ποικίλλει ανάλογα με τη σωστή θεραπεία της υποκείμενης νόσου
Αναπνευστική ανεπάρκεια ΙΙ βαθμού σε ηλικία 17 ετών - είναι πολύ κακό;
το να είσαι άρρωστος δεν είναι καθόλου καλό...
Η αναπνευστική ανεπάρκεια σε οποιαδήποτε ηλικία είναι κακή. Σας συμβουλεύω να ξεκινήσετε αργές πρακτικές αναπνοής, αυστηρά υπό την επίβλεψη ειδικού σε αυτόν τον τομέα.
πρέπει ήδη να ζήσεις με αυτό .. Αλλά αν κάνεις τακτικά εισπνοές και πίνεις χάπια, δεν θα το προσέξεις αυτό.
Μπορεί η αναπνευστική ανεπάρκεια να επηρεάσει τη νοημοσύνη (ή την ψυχή);
Καλά κύριος λόγοςπιθανότατα όλοι την ίδια ηθική κούραση από μια τέτοια κατάσταση. αλλά γενικά, η έλλειψη οξυγόνου έχει πολύ αρνητική επίδραση στη λειτουργία του εγκεφάλου ειδικότερα, και ολόκληρου του οργανισμού συνολικά. εάν το αίμα σταματήσει να παρέχει οξυγόνο στα εγκεφαλικά κύτταρα, σταδιακά πεθαίνουν. το αποτέλεσμα είναι λυπηρό. Έχετε ακούσει για εμβρυϊκή υποξία κατά τη διάρκεια της εγκυμοσύνης; το αποτέλεσμα είναι συχνά άνοια. γιάτρεψε λοιπόν. Είμαι ο ίδιος ασθματικός, ξέρω πόσο δύσκολο είναι.
Η έλλειψη οξυγόνου, φυσικά, επηρεάζει τη νοητική δραστηριότητα και τον ρυθμό αντίδρασης των νευρώνων στον εγκέφαλο. χρειάζεσαι συσκευή οξυγόνου. μιλήστε με το γιατρό σας για τα φάρμακά σας - περιέχουν ουσίες που καταθλιπτικά νευρικό σύστημα(αντιισταμινικά, αν δεν κάνω λάθος). και παρ' όλα αυτά πάρε μια αναρρωτική άδεια και κοιμήσου καλά!
Φυσικά- υποξία οξυγόνουεγκεφάλου ... Υποβρύχια και πιλότοι για τέτοια
συνταγογραφούνται περιπτώσεις "συμπυκνωμένου γάλακτος με κουτάλια" ... Αλλά γενικά, είναι καλύτερα να μην φέρετε τον εαυτό σας σε αυτό, διαφορετικά "μπορείτε να πάτε ειδικά με την οροφή" ...
Η υποξία λόγω αναπνευστικής ανεπάρκειας επηρεάζει επίσης την ψυχική δραστηριότητα. Έχω μια αντίθετη ερώτηση: γιατί να μην κάνετε το άσθμα σας ελεγχόμενο με τη βοήθεια του Seretide-multidisk, για παράδειγμα, το έχετε δοκιμάσει;
Λόγω ασθένειας.
Ανάγνωση:
Αναπνευστική ανεπάρκεια- αυτή είναι μια κατάσταση του σώματος στην οποία δεν διασφαλίζεται η διατήρηση της φυσιολογικής σύνθεσης αερίων του αίματος ή επιτυγχάνεται λόγω εντατικότερης εργασίας της συσκευής εξωτερικής αναπνοής και της καρδιάς.
Υπάρχουν δύο τύποι αναπνευστικής ανεπάρκειας :
ΕΓΩ. εξαερισμός- σε παραβίαση της ανταλλαγής αερίων μεταξύ του εξωτερικού και του κυψελιδικού αέρα.
II. Διάχυση- κατά παράβαση της διάχυσης οξυγόνου και διοξειδίου του άνθρακα μέσω του τοιχώματος των κυψελίδων και των πνευμονικών τριχοειδών αγγείων.
ΕΓΩ. εξαερισμόςΗ αναπνευστική ανεπάρκεια χωρίζεται σε:
1. κεντρογενής (καταστολή του αναπνευστικού κέντρου εγκεφαλική βλάβη, εγκεφαλική ισχαιμία, δηλητηρίαση με μορφίνη, βαρβιτουρικά κ.λπ.)
2. Νευρομυϊκή (παραβίαση της αγωγής μιας νευρικής ώθησης στους αναπνευστικούς μύες σε περίπτωση βλάβης του νωτιαίου μυελού, πολιομυελίτιδα, ασθένειες των αναπνευστικών μυών - μυασθένεια gravis).
3. Θωρακοδιαφραγματική (περιορισμός κινήσεων του θώρακα σε κυφοσκολίωση, αρθρίτιδα των μεσοσπονδυλίων αρθρώσεων, περιορισμός κίνησης του διαφράγματος).
4. βρογχοπνευμονική ή πνευμονική (μειωμένη βατότητα των αεραγωγών, μείωση της αναπνευστικής επιφάνειας και εκτασιμότητα των κυψελίδων). Αυτό με τη σειρά του διακρίνεται σε αποφρακτικό, περιοριστικό και μικτού τύπουδιαταραχές αερισμού.
Ένα από τα πρώτα σημάδια αναπνευστικής ανεπάρκειας είναι δύσπνοια. Σε περίπτωση αναπνευστικής ανεπάρκειας, ο οργανισμός χρησιμοποιεί τους ίδιους αντισταθμιστικούς μηχανισμούς όπως σε ένα υγιές άτομο όταν εκτελεί σκληρή σωματική εργασία. Ωστόσο, αυτοί οι μηχανισμοί περιλαμβάνονται στην εργασία με τέτοιο φορτίο, στο οποίο ένα υγιές άτομο δεν τους χρειάζεται. Αρχικά, ενεργοποιούνται μόνο όταν ο ασθενής εκτελεί σωματική εργασία, επομένως, υπάρχει μόνο μείωση της εφεδρικής ικανότητας της εξωτερικής αναπνευστικής συσκευής. Στο μέλλον, και με ένα ελαφρύ φορτίο, και στη συνέχεια ακόμη και σε ηρεμία, παρατηρούνται δύσπνοια, ταχυκαρδία, κυάνωση, προσδιορίζονται σημάδια αυξημένης εργασίας των αναπνευστικών μυών, συμμετοχή στην αναπνοή πρόσθετων μυϊκών ομάδων. Σε περισσότερα καθυστερημένες ημερομηνίεςαναπνευστική ανεπάρκεια, όταν εξαντληθούν οι αντισταθμιστικές δυνατότητες, αποκαλύπτεται υποξαιμία και υπερκαπνία, συσσώρευση στο αίμα και στους ιστούς υποοξειδωμένων προϊόντων του κυτταρικού μεταβολισμού (γαλακτικό οξύ κ.λπ.). Στη συνέχεια η καρδιακή ανεπάρκεια ενώνεται με την πνευμονική ανεπάρκεια. Αναπτύσσεται ως αποτέλεσμα της υπέρτασης του μικρού κύκλου, η οποία εμφανίζεται πρώτα ως αντανακλαστικό ως απόκριση σε ανεπαρκή αερισμό των πνευμόνων και κυψελιδική υποξία (αντανακλαστικό Euler-Liljestrand) και αργότερα ως αποτέλεσμα ανάπτυξης συνδετικού ιστού και εξάλειψης του τα αγγεία των πνευμόνων. Μικροί κύκλοι υπέρταση δημιουργεί αυξημένο φορτίοστο μυοκάρδιο της δεξιάς κοιλίας, αναπτύσσεται υπερτροφία των δεξιών τμημάτων της καρδιάς ("cor pulmonale"). Στη συνέχεια, αναπτύσσεται σταδιακά η ανεπάρκεια της δεξιάς κοιλίας και εμφανίζεται συμφόρηση στη συστηματική κυκλοφορία.
κωλυσιεργικόςο τύπος χαρακτηρίζεται από δυσκολία στη διέλευση του αέρα από τους βρόγχους. Οι ασθενείς παραπονιούνται για δύσπνοια με σοβαρή δυσκολία στην αναπνοή εκπνευστικού χαρακτήρα, βήχα με λιγοστό διαχωρισμό των πτυέλων που είναι δύσκολο να αποχρεμωθεί. Στο επιθεώρησηστήθος - δύσπνοια με παρατεταμένη εκπνοή, ο αναπνευστικός ρυθμός παραμένει εντός του φυσιολογικού εύρους ή ελαφρώς αυξάνεται. Το σχήμα του θώρακα είναι εμφυσηματώδες, άκαμπτο. Η φωνή που τρέμει και από τις δύο πλευρές εξασθενεί. Τα κρουστά πάνω από όλα τα πνευμονικά πεδία καθορίζονται από τον ήχο του κουτιού, η επέκταση των πεδίων Krenig, η αύξηση του ύψους των κορυφών του πνεύμονα, τα κάτω όρια των πνευμόνων παραλείπονται. Μειωμένη κινητικότητα του κάτω άκρου των πνευμόνων. Στην ακρόαση στα άνω πνευμονικά πεδία, στοιχεία σκληρής αναπνοής με παρατεταμένη εκπνοή λόγω αποφρακτικής βρογχίτιδας. Πάνω από τα μεσαία και ιδιαίτερα τα κάτω πνευμονικά πεδία, η αναπνοή είναι εξασθενημένη φυσαλιδώδης λόγω του αναπτυσσόμενου εμφυσήματος των πνευμόνων. Ταυτόχρονα, ακούγονται διάσπαρτες ξηρές και μη ακουστά υγρές μικρές φυσαλίδες. Σπιρογραφία. μια έντονη μείωση της αναγκαστικής εκπνευστικής ζωτικής ικανότητας (EFVC) - Δοκιμή Votchal-Tiffno, μέγιστος αερισμός (MVL) και εφεδρική αναπνοή (RD) και ελαφρά μείωση της χωρητικότητας των πνευμόνων (VC), μείωση της πνευμοτοχογραφίας.
περιοριστικόςτύπος (περιοριστικός) παρατηρείται όταν ο πνευμονικός ιστός περιορίζεται σε επέκταση και κατάρρευση (πνευμοσκλήρωση, κίρρωση του πνεύμονα, υπεζωκοτικές συμφύσεις, κυφοσκολίωση), μείωση της αναπνευστικής επιφάνειας των πνευμόνων (πνευμονία, εξιδρωματική πλευρίτιδαυδροθώρακας, πνευμοθώρακας). Οι ασθενείς παραπονιούνται για δύσπνοια, αλλά χωρίς δυσκολία εισπνοής και εκπνοής, αίσθημα έλλειψης αέρα. Κατά την εξέταση, το στήθος είναι συχνά μειωμένο σε όγκο, βυθισμένο. Η αναπνοή είναι συχνή, ρηχή, η εισπνοή και η εκπνοή είναι σύντομες. Η ψηλάφηση σε περιοχές με πνευμονική σκλήρυνση ή κίρρωση του πνεύμονα μπορεί να αποκαλύψει αύξηση του τρόμου της φωνής, κρουστά σε αυτές τις περιοχές, θαμπό πνευμονικό ήχο. Στην ακρόαση, η αναπνοή είναι εξασθενημένη φυσαλιδώδης, με σοβαρή πνευμοσκλήρωση ή κίρρωση - βρογχική αναπνοή. Ταυτόχρονα, μπορεί να ακουστούν ελάχιστα μεταβαλλόμενες ηχητικές ραγάδες "τραξίματος" και με συνοδό βρογχεκτασίες μπορούν να ακουστούν υγρές ηχηρές μεσαίες και μεγάλες φυσαλίδες. Όταν η σπιρογραφία αύξησε τον αναπνευστικό ρυθμό, μείωσε τον παλιρροϊκό όγκο (TO). Το MOD μπορεί να παραμείνει εντός του φυσιολογικού εύρους αυξάνοντας τον αναπνευστικό ρυθμό. Με σοβαρό περιορισμό, ο εισπνευστικός εφεδρικός όγκος μπορεί να μειωθεί. Μειώνει επίσης τα VC, MVL, RD. Ωστόσο, σε αντίθεση με τον αποφρακτικό τύπο της αναπνευστικής ανεπάρκειας αερισμού, η δοκιμασία Wotchal-Tiffno (EFZhEL) και οι παράμετροι πνευμοταχογραφίας παραμένουν φυσιολογικές.
ΜικτόςΟ τύπος συνδυάζει τα χαρακτηριστικά και των δύο προηγούμενων τύπων.
II. Διάχυσηαναπνευστική ανεπάρκεια μπορεί να παρατηρηθεί όταν η κυψελιδική-τριχοειδική μεμβράνη πυκνώνει, προκαλώντας παραβίαση της διάχυσης των αερίων (τη λεγόμενη πνευμονία). Αυτό περιλαμβάνει ινώδης κυψελίτιδα.Δεν συνοδεύεται από υπερκαπνία, αφού ο ρυθμός διάχυσης του διοξειδίου του άνθρακα είναι 20 φορές υψηλότερος από αυτόν του οξυγόνου. Εκδηλώνεται με αρτηριακή υποξαιμία και κυάνωση. ο αερισμός ενισχύεται. Η διάχυτη αναπνευστική ανεπάρκεια στην «καθαρή» της μορφή είναι πολύ σπάνια και τις περισσότερες φορές συνδυάζεται με περιοριστική αναπνευστική ανεπάρκεια.
Επιπλέον, η αναπνευστική ανεπάρκεια χωρίζεται σε αιχμηρός (με προσβολή βρογχικού άσθματος, κρουπώδη πνευμονία) και χρόνιος (για χρόνιες διάχυτες αναπνευστικές παθήσεις). Υπάρχουν 3 βαθμοί και 3 στάδια αναπνευστικής ανεπάρκειας. Οι βαθμοί αναπνευστικής ανεπάρκειας αναφέρονται σε οξεία αναπνευστική ανεπάρκεια και τα στάδια αναφέρονται σε χρόνια αναπνευστική ανεπάρκεια.
Στο πρώτου βαθμού κρυμμένοςαναπνευστική ανεπάρκεια), η δύσπνοια και η ταχυκαρδία εμφανίζονται μόνο με αυξημένη σωματική καταπόνηση. Δεν υπάρχει κυάνωση. Οι δείκτες της λειτουργίας της εξωτερικής αναπνοής (VC, MOD) δεν αλλάζουν και μόνο μειώνεται η MVL.
Στο II βαθμού(στάδια) αναπνευστικής ανεπάρκειας ( σαφής. σοβαρή αναπνευστική ανεπάρκεια), δύσπνοια και ταχυκαρδία εμφανίζονται ήδη με μικρή σωματική καταπόνηση. Κυάνωσις. Το VC μειώνεται, το MVL μειώνεται σημαντικά. Στον κυψελιδικό αέρα, το pO 2 μειώνεται και το pCO 2 αυξάνεται. Η περιεκτικότητα σε αέρια στο αίμα λόγω υπερέντασης αερισμού δεν αλλάζει ούτε αλλάζει ελαφρά. Προσδιορίζεται η αναπνευστική αλκάλωση.
Στο III βαθμού(στάδια) αναπνευστικής ανεπάρκειας ( πνευμονική καρδιακή ανεπάρκεια- δύσπνοια και ταχυκαρδία που παρατηρούνται σε ηρεμία, η κυάνωση είναι έντονη, ο δείκτης VC μειώνεται σημαντικά. Το MVL δεν είναι εφικτό. Έντονη υποξαιμία και υπερκαπνία. αναπνευστική οξέωση. Σοβαρή πνευμονική καρδιακή ανεπάρκεια δεξιάς κοιλίας.
ΤΟ ΚΑΡΔΙΟΑΓΓΕΙΑΚΟ ΣΥΣΤΗΜΑ
ΠΑΘΟΦΥΣΙΟΛΟΓΙΑ ΚΑΡΔΙΑΣ
Τύποι αναπνευστικής ανεπάρκειας. Η αναπνευστική ανεπάρκεια σύμφωνα με αιτιολογικά σημεία διακρίνεται σε κεντρογενή, νευρομυϊκή, θωρακοκοιλιακή, βρογχοπνευμονική και διάχυτη.
Εργαστηριακή διάγνωση
Σε 1 φάσηεπιταχυνόμενη πήξη του αίματος, αυξημένη δραστηριότητα θρομβοπλαστικής.
- αλλά σε δεύτερος- απότομη μείωση των παραγόντων της φάσης Ρ και ΙΙΙ έως ινωδογοναιμία (πηκτικότητα κατανάλωσης). Παθογενετική θεραπεία- στην πρώτη φάση, η εισαγωγή αντιπηκτικών σε μεγάλες δόσεις, στη δεύτερη - η εισαγωγή φρέσκου πλάσματος, αίματος υπό την προστασία της ηπαρίνης.
ΠΑΘΟΦΥΣΙΟΛΟΓΙΑ ΤΟΥ ΑΝΑΠΝΕΥΣΤΙΚΟΥ ΣΥΣΤΗΜΑΤΟΣ(διάλεξη 22)
1. Η έννοια του αναπνευστικού συστήματος, η αρχή της ρύθμισης.
2. Αναπνευστική ανεπάρκεια.
3. Τύποι, αιτιολογία και παθογένεια της δύσπνοιας.
4. Τύποι, αιτιολογία και παθογένεια του πνευμονικού οιδήματος.
5. Πνευμοθώρακας.
6. Τύποι, αιτιολογία και παθογένεια της περιοδικής αναπνοής.
Αναπνοήείναι ένα σύνολο διεργασιών που εξασφαλίζουν την παροχή οξυγόνου στο σώμα, τη χρήση του στη βιολογική οξείδωση οργανικών ουσιών και την απομάκρυνση του διοξειδίου του άνθρακα. Ως αποτέλεσμα της βιολογικής οξείδωσης, συσσωρεύεται ενέργεια στα κύτταρα, η οποία χρησιμοποιείται για τη διασφάλιση της ζωτικής δραστηριότητας του οργανισμού.
Διακρίνω : εξωτερική και εσωτερική (ιστική) αναπνοή. Ρύθμιση της αναπνοήςπραγματοποιείται αντανακλαστικά και χιουμοριστικά.
Το αναπνευστικό σύστημα έχει τρεις συνδέσμους:
1) προσαγωγός σύνδεσμος- συσκευή αντίληψης υποδοχέα.
2) κεντρικός σύνδεσμοςυποβλήθηκε αναπνευστικό κέντρο. που αποτελείται από 2 μέρη:
ένα) εισπνευστικό- ρύθμιση της εισπνοής.
σι) εκπνευστικός- ρύθμιση της εκπνοής.
3) εκτελεστικό μέρος :
α) αναπνευστική οδός: τραχεία, βρόγχοι, β) πνεύμονες, γ) μεσοπλεύριοι αναπνευστικοί μύες, δ) θώρακα, ε) μύες του διαφράγματος και της κοιλιάς.
Αναπνευστική ανεπάρκεια- την κατάσταση του σώματος, κατά την οποία δεν διασφαλίζεται η διατήρηση της φυσιολογικής σύστασης αερίων του αίματος ή η τελευταία επιτυγχάνεται λόγω της έντονης εργασίας αντισταθμιστικών μηχανισμών.
Κεντρογονικήη αναπνευστική ανεπάρκεια προκαλείται από δυσλειτουργία του αναπνευστικού κέντρου.
Νευρομυϊκήη αναπνευστική ανεπάρκεια μπορεί να οφείλεται σε διαταραχή στη δραστηριότητα των αναπνευστικών μυών σε περίπτωση βλάβης του νωτιαίου μυελού, των κινητικών νεύρων και των νευρομυϊκών συνάψεων.
Θωρακο-διαφραγματικόΗ αναπνευστική ανεπάρκεια προκαλείται από διαταραχές της εμβιομηχανικής της αναπνοής λόγω παθολογικών καταστάσεων του θώρακα, υψηλή ορθοστασία του διαφράγματος, παρουσία υπεζωκοτικών συμφύσεων, συμπίεση του πνεύμονα από αίμα, αέρα.
βρογχοπνευμονικήαναπνευστική ανεπάρκεια παρατηρείται με την ανάπτυξη παθολογικών διεργασιών στους πνεύμονες και την αναπνευστική οδό.
Αιτιολογικό διάχυσηΑναπνευστική ανεπάρκεια είναι η πνευμονοκονίαση, η ίνωση και το σοκ του πνεύμονα, στις οποίες, ως αποτέλεσμα βαθιών διαταραχών της περιφερικής μικροκυκλοφορίας, σχηματίζονται συσσωματώματα αιμοσφαιρίων, προκαλώντας μικροεμβολή σπασμωδικών πνευμονικών τριχοειδών αγγείων.
Διακρίνω οξεία και χρόνια αναπνευστική ανεπάρκεια .
Για οξύςχαρακτηριστική ταχεία αύξηση των συμπτωμάτων, πρώιμη εκδήλωση ψυχικών διαταραχών που σχετίζονται με υποξία.
ΧρόνιοςΗ αναπνευστική ανεπάρκεια αναπτύσσεται για μεγάλο χρονικό διάστημα λόγω αντισταθμιστικών μηχανισμών που υποστηρίζουν τη ζωτική δραστηριότητα του οργανισμού.
Η παθογένεια της αναπνευστικής ανεπάρκειας. Υπάρχουν 3 τύποι μηχανισμών διαταραχών της εξωτερικής αναπνοής που οδηγούν σε αναπνευστική ανεπάρκεια:
α) παραβίαση του κυψελιδικού αερισμού.
β) παραβίαση της διάχυσης αερίων μέσω της κυψελιδοτριχοειδούς μεμβράνης.
γ) παραβίαση των σχέσεων αερισμού-αιμάτωσης.
εξαερισμόςαναπνευστική ανεπάρκεια - παραβίαση της αναλογίας μεταξύ των δυνάμεων που παρέχουν αερισμό των πνευμόνων και της αντίστασης στο φούσκωμα τους από την πλευρά του θωρακικού τοιχώματος, του υπεζωκότα, των πνευμόνων και της αναπνευστικής οδού. Οι δυσκολίες στον αερισμό μπορεί να είναι περιοριστικής, αποφρακτικής ή νευρορυθμιστικής φύσης:
Περιοριστικός(περιοριστικές) παραβιάσεις παρατηρούνται με μείωση της συμμόρφωσης των πνευμόνων με πνευμονία, ατελεκτασία.
Κωλυσιεργικόςδιαταραχές αερισμού παρατηρούνται ως αποτέλεσμα της μείωσης της βατότητας των βρόγχων μικρού διαμετρήματος λόγω της μείωσης του αυλού τους.
Διάχυσηη αποτυχία μπορεί να οφείλεται σε:
α) με μείωση της επιφάνειας ή της περιοχής διάχυσης.
β) με παραβίαση της διάχυσης αερίων.
Αερισμός-αιμάτωσηΟι παραβιάσεις συμβαίνουν ως αποτέλεσμα:
α) ανομοιόμορφος αερισμός - υπεραερισμός ορισμένων τμημάτων των πνευμόνων και υποαερισμός άλλων.
β) κυκλοφορικές διαταραχές στον μικρό κύκλο.
Τύποι, αιτιολογία και παθογένεια της δύσπνοιας .
Μία από τις πιο συχνές λειτουργικές εκδηλώσεις της αναπνευστικής παθολογίας είναι δύσπνοια (δύσπνοια), που εκφράζεται με παραβίαση της συχνότητας, του βάθους και του ρυθμού της αναπνοής και συνοδεύεται από υποκειμενικό αίσθημα έλλειψης οξυγόνου. Αιτίες δύσπνοιας:
1. Υπερκαπνία- αύξηση της περιεκτικότητας σε CO 2 στο αρτηριακό αίμα.
2. πτώσηΤο pO 2 στο αίμα οδηγεί σε υποξία.
1. Πολύπνοια- συχνή και βαθιά αναπνοή με πόνο ερεθισμό, μυϊκή εργασία και έχει αντισταθμιστική αξία.
2. Ταχύπνοια- συχνή, αλλά ρηχή αναπνοή με ερεθισμό των κυψελίδων των πνευμόνων, με πνευμονία, οίδημα και συμφόρηση.
3. Βραδύπνοια- βαθιά και σπάνια αναπνοή (στενωτική) με δυσκολία στη διέλευση αέρα από την ανώτερη αναπνευστική οδό, την τραχεία, τους βρόγχους. Οι κυψελίδες γεμίζουν αργά, ο ερεθισμός των υποδοχέων τους εξασθενεί και η αλλαγή από την εισπνοή στην εκπνοή αρχίζει αργά (επιβράδυνση του αντανακλαστικού Hering-Breuer).
4. Άπνοια- διακοπή της αναπνοής.
Στο εισπνευστικόδύσπνοια, είναι δύσκολη η εισπνοή λόγω δυσκολίας στη διέλευση αέρα από την ανώτερη αναπνευστική οδό και με εκπνευστικός- είναι δύσκολη η εκπνοή, κάτι που είναι χαρακτηριστικό με βλάβες στον πνευμονικό ιστό, ιδιαίτερα με την απώλεια της ελαστικότητάς του (εμφύσημα). Συχνά υπάρχει δύσπνοια μικτός- όταν τόσο η εισπνοή όσο και η εκπνοή είναι δύσκολες.
Πνευμονικό οίδημα -μια σοβαρή παθολογική κατάσταση που προκαλείται από άφθονη εφίδρωση του υγρού μέρους του αίματος στον διάμεσο ιστό των πνευμόνων και στη συνέχεια στις κυψελίδες.
Σύμφωνα με το ρυθμό ανάπτυξης του πνευμονικού οιδήματος, υπάρχουν:
- αστραπιαία σχήμα. που τελειώνει με το θάνατο του οργανισμού μέσα σε λίγα λεπτά.
- οξύ πνευμονικό οίδημα. διάρκειας 2-4 ωρών
- παρατεταμένο πνευμονικό οίδημα. που μπορεί να διαρκέσει αρκετές ημέρες.
Αιτιολογία πνευμονικού οιδήματος .
1) ανεπάρκεια της αριστερής κοιλίας της καρδιάς, που οδηγεί σε απότομη αύξηση της πίεσης στα πνευμονικά τριχοειδή αγγεία ως αποτέλεσμα της στασιμότητας του αίματος στην πνευμονική κυκλοφορία - καρδιογενείς παράγοντες.
2) η εισαγωγή μεγάλης ποσότητας (μερικά λίτρα) αίματος και υποκατάστατων πλάσματος (μετά από απώλεια αίματος) χωρίς κατάλληλο έλεγχο της διούρησης.
3) απότομη μείωση της πίεσης στην υπεζωκοτική κοιλότητα.
4) διάφορες δηλητηριάσεις, προκαλώντας αύξησηδιαπερατότητα των αγγειακών και κυψελιδικών τοιχωμάτων:
- διάχυτη βλάβη στο τοίχωμα των τριχοειδών από ενδοτοξίνες σε σοβαρές μολυσματικές ασθένειες,
- νεφρικό πνευμονικό οίδημα με ανεπάρκεια της νεφρικής λειτουργίας, του ήπατος, της δράσης αγγειοδραστικών ενώσεων.
5) κυψελιδική υποξία, ενοχλητικόπνευμονικός αγγειακός τόνος?
6) αλλεργικό οίδημα.
Η παθογένεια του πνευμονικού οιδήματος .
Στην παθογένεση του πνευμονικού οιδήματος οι ακόλουθοι παράγοντες έχουν πρωταρχική σημασία:
- οξεία αύξηση της υδροστατικής πίεσης στα τριχοειδή αγγεία της πνευμονικής κυκλοφορίας.
— αύξηση της διαπερατότητας του τριχοειδούς τοιχώματος.
— μείωση της κολλοειδούς οσμωτικής πίεσης του πλάσματος του αίματος.
- ταχεία πτώση της ενδουπεζωκοτικής πίεσης.
- Παραβίαση του κεντρικού και αντανακλαστικού κανονισμού.
Στη δυναμική του πνευμονικού οιδήματος, διακρίνονται 2 φάσεις:
— εντός των τείχων(ή διάμεσο) - οίδημα των κυψελίδων ή του αναπνευστικού επιθηλίου πνευμονοκυττάρων 1ης ή ΙΙ τάξης, εμποτισμός των μεσοκυψελιδικών διαφραγμάτων με οιδηματώδες υγρό.
2 φάση - φατνιακός- χαρακτηρίζεται από τη συσσώρευση υγρού ήδη στον αυλό των κυψελίδων.
Κλινικά, το πνευμονικό οίδημα εκδηλώνεται με έντονη δύσπνοια. Ο αναπνευστικός ρυθμός φτάνει τα 30 - 40 / λεπτό. Η ακροκυάνωση εμφανίζεται γρήγορα. Η αναπνοή γίνεται φυσαλίδες και ακούγεται από απόσταση. Απελευθερώνονται άφθονα αφρώδη πτύελα, αρχίζει ο ενθουσιασμός, ο φόβος του θανάτου.
Απόδοση επείγουσα βοήθειαμε πνευμονικό οίδημα:
1. Αντιαφριστικό:
- α) αναπνοή οξυγόνου εμποτισμένο με οινόπνευμα.
- β) τη χρήση ειδικών αντιαφριστικών.
2. Για να αποφορτιστεί η καρδιακή δραστηριότητα, είναι απαραίτητο να μειωθεί ο όγκος του κυκλοφορούντος αίματος. Αυτό απαιτεί:
- α) την επιβολή τουρνικέ στα άκρα.
- β) τη χρήση διουρητικών.
- γ) αιμοληψία με δόση.
3. Καθίστε το θύμα σε ημικαθιστή θέση.
Τύποι βλαβών στον υπεζωκότα .
Οι πιο συχνοί τραυματισμοί στην υπεζωκοτική κοιλότητα είναι:
— πνευμοθώρακα- αέρας που εισέρχεται στην υπεζωκοτική κοιλότητα.
— υδροθώρακα- συσσώρευση διδώματος ή εξιδρώματος.
— αιμοθώρακα- αιμορραγία στην υπεζωκοτική κοιλότητα.
Ιδιαίτερα επικίνδυνο πνευμοθώρακα .
Τύποι πνευμοθώρακα :
1) φυσικός- όταν ο αέρας εισέρχεται στην υπεζωκοτική κοιλότητα κατά την καταστροφή των βρόγχων και των βρογχιολίων.
2) τεχνητός :
α) με τραυματισμούς και βλάβες στο στήθος·
β) θεραπευτικό για τη διηθητική ή σπηλαιώδη φυματίωση με σκοπό τη δημιουργία ανάπαυσης και την κινητοποίηση των ΑΠΕ.
Ο πνευμοθώρακας μπορεί να είναι μονομερήςκαι διμερής, μερική(τμήμα του πνεύμονα καταρρέει) και γεμάτος(πλήρης κατάρρευση του πνεύμονα). Ο πλήρης αμφοτερόπλευρος πνευμοθώρακας δεν είναι συμβατός με τη ζωή.
Από τη φύση του μηνύματος περιβάλλονδιακρίνω:
ένα) κλειστόπνευμοθώρακας?
σι) Άνοιξεπνευμοθώρακας?
σε) βαλβίδα (ή τεταμένη) Ο πνευμοθώρακας εμφανίζεται όταν ένα κομμάτι ιστού σχηματίζεται στη θέση του ανοίγματος από τους ιστούς των μυών ή του υπεζωκότα, κινούμενο σαν βαλβίδα. Κατά την εισπνοή, ο αέρας αναρροφάται στην υπεζωκοτική κοιλότητα και κατά την εκπνοή, η οπή κλείνει με μια βαλβίδα και ο αέρας δεν εξέρχεται πίσω.
Η παροχή επείγουσας φροντίδας για τον βαλβιδιακό πνευμοθώρακα είναι η αφαίρεση του αέρα από την υπεζωκοτική κοιλότητα με την επακόλουθη σφράγισή του.
Τύποι, αιτιολογία και παθογένεια περιοδικών τύπων αναπνοής .
Οι περιοδικοί τύποι αναπνοής είναι η πιο σοβαρή εκδήλωση της αναπνευστικής παθολογίας, η οποία μπορεί γρήγορα να καταλήξει σε θάνατο του οργανισμού. Προκαλούνται από βλάβη στο αναπνευστικό κέντρο, παραβίαση της κατάστασης των κύριων λειτουργικών ιδιοτήτων του: διεγερσιμότητα και αστάθεια.
1. Αναπνοή Cheyne-StokesΧαρακτηρίζεται από σταδιακή αύξηση της συχνότητας και του βάθους της αναπνοής, η οποία, φτάνοντας στο μέγιστο, σταδιακά μειώνεται και εξαφανίζεται εντελώς. Ακολουθεί μια πλήρης, μερικές φορές μεγάλη (έως 0,5 λεπτά) παύση - άπνοια, και στη συνέχεια ένα νέο κύμα αναπνευστικών κινήσεων.
2. Αναπνοή ζώο- εμφανίζεται με βαθύτερη βλάβη του αναπνευστικού κέντρου - μορφολογικές βλάβες φλεγμονώδους και εκφυλιστικής φύσης σε νευρικά κύτταρα. Χαρακτηρίζεται από το γεγονός ότι γίνεται παύση μετά από 2-5 αναπνευστικές κινήσεις.
3. αποσυνδεθείαναπνοή - με διάφορες δηλητηριάσεις και δηλητηριάσεις (για παράδειγμα, αλλαντίαση). Με αυτό, μπορεί να συμβεί επιλεκτική βλάβη στη ρύθμιση των μεμονωμένων αναπνευστικών μυών. Το πιο σοβαρό φαινόμενο Czerny- αναπνοή που μοιάζει με κύμα ως αποτέλεσμα παραβίασης της σύγχρονης δραστηριότητας των θωρακικών αναπνευστικών μυών και του διαφράγματος.
4. Αναπνοή Κουσμάουλ- προθανάτια, προαγωνική ή σπονδυλική στήλη, που υποδηλώνει πολύ βαθιά καταστολή του αναπνευστικού κέντρου, όταν τα υπερκείμενα τμήματα του αναστέλλονται πλήρως και η αναπνοή πραγματοποιείται κυρίως λόγω της ακόμη διατηρημένης δραστηριότητας των τμημάτων της σπονδυλικής στήλης με τη συμμετοχή του βοηθητικοί μύες του sternocleidomastoideus στην αναπνοή. Η εισπνοή συνοδεύεται από το άνοιγμα του στόματος και ο ασθενής, όπως λες, συλλαμβάνει τον αέρα.
5. Agonalη αναπνοή συμβαίνει κατά την περίοδο της αγωνίας του σώματος. Προηγείται τερματική παύση. Ως αποτέλεσμα της υποξίας, η ηλεκτρική δραστηριότητα του εγκεφαλικού φλοιού εξαφανίζεται, οι κόρες των ματιών διαστέλλονται και τα αντανακλαστικά του κερατοειδούς εξαφανίζονται. Μετά από μια παύση, αρχίζει η αγωνιώδης αναπνοή - στην αρχή υπάρχει μια αδύναμη αναπνοή, στη συνέχεια οι αναπνοές αυξάνονται κάπως και, έχοντας φτάσει σε ένα ορισμένο μέγιστο, εξασθενούν ξανά και η αναπνοή σταματά εντελώς.
ΑΝΕΠΑΡΚΕΙΑ(διάλεξη N 24)
1. Ταξινόμηση της κυκλοφορικής ανεπάρκειας.
2. Δείκτες αιμοδυναμικών διαταραχών.
3. Παραβιάσεις της ρυθμικής δραστηριότητας της καρδιάς.
4. Αρρυθμίες με παθολογική αύξηση της διεγερσιμότητας του μυοκαρδίου.
5. Παραβιάσεις μυοκαρδιακής αγωγιμότητας - αποκλεισμός.
6. Τύποι οξείας καρδιακής ανεπάρκειας.
7. Χρόνια καρδιακή ανεπάρκεια (CHF).
8. Μορφές προσαρμογής της καρδιάς σε CHF.
Η πιο σημαντική τυπική ιδέα είναι κυκλοφορική ανεπάρκεια- η αδυναμία του κυκλοφορικού συστήματος να παρέχει τις ανάγκες των οργάνων και των ιστών με οξυγόνο και μεταβολικά υποστρώματα.
Η έννοια της παθοφυσιολογίας της κυκλοφορίας του αίματος περιλαμβάνει τις έννοιες της καρδιακής και αγγειακής ανεπάρκειας.
Κυκλοφορική ανεπάρκεια .
καρδιακή ανεπάρκεια αγγειακή ανεπάρκεια
Δεξιά-Αριστερά-Υπέρταση Υπόταση
θυγατρική θυγατρική / /
οστ- χρονον- οστ- χρονον- οστ- χρονον- οστ- χρονη-
ουράνιος ουράνιος ουράνιος ουράνιος ουράνιος
Συγκοπή- παθολογική κατάσταση που προκαλείται από την αδυναμία της καρδιάς να παρέχει επαρκή παροχή αίματος σε όργανα και ιστούς με αίμα, δηλ. αδυναμία να αντλήσει όλα όσα έρχονται στην καρδιά φλεβικό αίμα(σε αντίθεση με την αγγειακή ανεπάρκεια, που εκδηλώνεται με έλλειψη φλεβικής ροής αίματος προς την καρδιά).
Ταξινόμησηκαρδιακή ανεπάρκεια, λαμβάνοντας υπόψη τον αιτιολογικό παράγοντα:
1) μορφή καρδιακής ανεπάρκειας ανταλλαγής μυοκαρδίου όταν η καρδιά έχει υποστεί βλάβη από τοξικά προϊόντα, μολυσματικούς και αλλεργικούς παράγοντες.
2) ανεπάρκεια της καρδιακής δραστηριότητας από υπερφόρτωση, υπερκόπωση και ανάπτυξη δευτερογενών αλλαγών.
3) μικτή - με συνδυασμό παραγόντων ζημιάς και υπερφόρτωσης.
Καρδιακή ανεπάρκεια ( CH) ανάλογα με τη σοβαρότητα της πορείας, μπορεί να είναι οξεία και χρόνια, ανάλογα με τον τόπο ανάπτυξης - αριστερή και δεξιά κοιλία. Με την αριστερή κοιλιακή καρδιακή ανεπάρκεια, εμφανίζεται στασιμότητα του αίματος στην πνευμονική κυκλοφορία και μπορεί να αναπτυχθεί πνευμονικό οίδημα, και με ανεπάρκεια της δεξιάς κοιλίας, στασιμότητα του αίματος στη συστηματική κυκλοφορία και μπορεί να υπάρξει διόγκωση του ήπατος.
Εγώ. Δείκτες αιμοδυναμικών διαταραχών :
1) μείωση του MOS (ειδικά σε οξεία καρδιακή ανεπάρκεια).
2) μείωση της αρτηριακής πίεσης (MO x περιφερική αντίσταση).
3) μείωση της γραμμικής ή ογκομετρικής ταχύτητας ροής του αίματος.
4) αλλαγή στο BCC (στην οξεία καρδιακή ανεπάρκεια, μια μείωση είναι πιο συχνή, σε χρόνια - πιο συχνά μια αύξηση).
5) ειδικό για καρδιακή ανεπάρκεια - αύξηση της κεντρικής φλεβικής πίεσης σε ανεπάρκεια της δεξιάς κοιλίας.
Π. Παραβίαση της ρυθμικής δραστηριότητας της καρδιάς .
Μορφές και μηχανισμοί αρρυθμίας .
Αρρυθμίες- (απουσία ρυθμού, ανωμαλία) - διάφορες αλλαγές στα κύρια ηλεκτροφυσιολογικά χαρακτηριστικά του μυοκαρδίου, που οδηγούν σε διαταραχή του φυσιολογικού συντονισμού των συσπάσεων διαφόρων τμημάτων του μυοκαρδίου ή τμημάτων της καρδιάς με απότομη αύξηση ή μείωση του καρδιακού ρυθμού.
ΕΓΩ. Αρρυθμίες. σχετίζεται με με παραβίαση του ρυθμού των καρδιακών συσπάσεων:
1) φλεβοκομβική ταχυκαρδία.
2) Φλεβοκομβική βραδυκαρδία.
3) φλεβοκομβική αρρυθμία.
4) κολποκοιλιακή (AV) αρρυθμία.
1. Φλεβοκομβική ταχυκαρδία - αύξηση του καρδιακού ρυθμού πάνω από 90 ανά λεπτό στους ενήλικες.
Υπάρχουν φυσιολογικές και παθολογικές ταχυκαρδίες. Η αιτία της παθολογικής ταχυκαρδίας μπορεί να είναι εξωκαρδιακές ασθένειες, διάφορες βλάβες του καρδιαγγειακού συστήματος (CVS) και άλλες ασθένειες του σώματος: δηλητηρίαση, καρδιακές ανωμαλίες, έμφραγμα του μυοκαρδίου (MI), ρευματισμοί.
2. Φλεβοκομβική βραδυκαρδία(βαγοτονία - λιγότερο από 60 ανά λεπτό) είναι συχνά αποτέλεσμα πρωτοπαθούς αδυναμίας του φλεβόκομβου, ερεθισμού του πνευμονογαστρικού νευρικού συστήματος με τραυματισμούς του ΚΝΣ, παθολογικές διεργασίες στο μεσοθωράκιο, ερεθισμό του πνευμονογαστρικού νεύρου με πεπτικό έλκος και χολολιθίαση, δράση ενός αριθμού φαρμάκων, με παθολογικές διεργασίες στο μυοκάρδιο.
3. φλεβοκομβική αρρυθμία- μεταβλητότητα του καρδιακού ρυθμού που σχετίζεται με διακυμάνσεις στη δραστηριότητα του φλεβοκομβικού κόμβου - εναλλαγή ταχυκαρδίας και βραδυκαρδίας - δυσμενής δείκτης σε σοβαρή κατάσταση της καρδιάς - δείκτης καρδιακής εξάντλησης.
4. Κολποκοιλιακή αρρυθμία (σύνδρομο ασθενούς κόλπου)) - λόγω σοβαρής βλάβης του μυοκαρδίου, η λειτουργία του κόμβου-παραγωγού του ρυθμού αναλαμβάνεται από το AVU (σπάνιος ρυθμός 30-40 λεπτών, αλλά με συγχρονισμό της συστολής της καρδιάς).
II. Αρρυθμίες. σχετίζεται με με παθολογική αύξηση της διεγερσιμότητας του μυοκαρδίου :
1) εξωσυστολίες?
2) παροξυσμική ταχυκαρδία.
3) κολπική και κοιλιακή μαρμαρυγή.
1. Εξωσυστολία- παραβίαση του καρδιακού ρυθμού με την εμφάνιση μεμονωμένων ή ζευγαρωμένων πρόωρων συστολών της καρδιάς (εξωσυστολίες) που προκαλούνται από διέγερση του μυοκαρδίου όχι από τη φυσιολογική πηγή του καρδιακού ρυθμού - κολπική, κολποκοιλιακή και κοιλιακή. Η εξωσυστολία μπορεί να είναι με όλες τις καρδιοπάθειες, μέθη, δηλητηρίαση, υπερθυρεοειδισμό, αλλεργίες, υπέρταση στην πνευμονική κυκλοφορία.
2. Παροξυσμική ταχυκαρδία- παροξυσμική αύξηση του καρδιακού ρυθμού λόγω παθολογικής κυκλοφορίας εξωσυστολικής διέγερσης ή παθολογικά υψηλής δραστηριότητας της εστίας του ετεροτοπικού αυτοματισμού στην καρδιά. Η διάρκεια μιας προσβολής είναι από μερικά δευτερόλεπτα έως αρκετές ημέρες, μερικές φορές εβδομάδες, και ο καρδιακός ρυθμός δεν αλλάζει κατά τη διάρκεια μιας προσβολής. Σύμφωνα με τη θέση της έκτοπης εστίας του αυτοματισμού, διακρίνονται επίσης 3 μορφές: κολπική, αντροκοιλιακή και κοιλιακή.
3. Η πιο σοβαρή μορφή - κολπική και κοιλιακή μαρμαρυγή- χαοτικές μη συγχρονισμένες συσπάσεις των μυοκαρδιοκυττάρων έως και 800 / λεπτό - η καρδιά δεν είναι σε θέση να αντλήσει αίμα - A/D σταγόνες, γεγονός που οδηγεί σε απώλεια συνείδησης. Κολπική μαρμαρυγή - δεν υπάρχει ούτε συστολή ούτε διαστολή, η ζωή διατηρείται λόγω της συστολής των κοιλιών, αλλά εάν υπάρχει ένα τρεμόπαιγμα σε αυτές, τότε επέρχεται ο θάνατος.
III. Διαταραχή αγωγής- καρδιακός αποκλεισμός - επιβράδυνση ή πλήρης παύση της διάδοσης μιας ώθησης διέγερσης μέσω του συστήματος αγωγιμότητας της καρδιάς. Διακρίνω:
α) φλεβοκομβικό ωτοειδές.
β) ενδοκολπική?
γ) κολποκοιλιακή;
δ) ενδοκοιλιακός αποκλεισμός.
Εάν υπάρχει τερματισμός της αγωγιμότητας παλμών σε κάποιο επίπεδο, πλήρης αποκλεισμός. Με μερικό (ατελές) αποκλεισμό, παρατηρείται επιβράδυνση της αγωγής της ώθησης διέγερσης.
IV. Παραβίαση συσταλτικότηταςμυοκάρδιο.
v. Παραβίαση του ενζυματικού φάσματος του μυοκαρδίου .
Οξεία καρδιακή ανεπάρκεια- τα είδη, τα αίτια και η παθογένειά του, ορισμένες αρχές διάγνωσης και παθογενετικής θεραπείας.
Υπάρχουν 5 μορφές οξείας καρδιακής ανεπάρκειας: οξύς καρδιακός επιπωματισμός, πλήρης κολποκοιλιακός αποκλεισμός, κοιλιακή μαρμαρυγή και μαρμαρυγή, έμφραγμα του μυοκαρδίου και οξεία απόφραξη πνευμονική αρτηρία.
Καρδιακός επιπωματισμός- σύνδρομο οξείας καρδιακής ανεπάρκειας που προκαλείται από ενδοπερικαρδιακή συμπίεση της καρδιάς με υγρό (αιμοαμπονάδα, οξεία εξιδρωματική περικαρδίτιδα) ή αέριο. Η παθογένεια των διαταραχών:
1) μηχανική συμπίεση των τμημάτων με λεπτά τοιχώματα της καρδιάς και των μεγάλων φλεβών - μείωση της πλήρωσης των κοιλοτήτων της. Αναπτύσσεται σύνδρομο χαμηλής καρδιακής παροχής (απότομη μείωση του όγκου του εγκεφαλικού επεισοδίου και MOS), μείωση της ροής του αίματος στους ιστούς, ολιγουρία, αύξηση της κατανάλωσης οξυγόνου και των επιπέδων γαλακτικού και πυροσταφυλικού οξέος στο αίμα.
2) παθολογικό πνευμονογαστρικό αντανακλαστικό εμφανίζεται λόγω τάνυσης του περικαρδίου και ερεθισμού n. Vagus.
Με την παρουσία μεγάλης συλλογής, η διαστολή περιορίζεται έντονα και η εργασία της καρδιάς παρεμποδίζεται πολύ, εμφανίζεται λιμοκτονία του εγκεφάλου με οξυγόνο: άγχος, άγχος, αυξάνεται η ωχρότητα του δέρματος.
Πλήρης κολποκοιλιακός αποκλεισμός- υπάρχουν 4 μοίρες:
Βαθμός 1 - παράταση του χρόνου κολποκοιλιακής αγωγιμότητας. Στον 2ο βαθμό - πρόπτωση κάποιων κοιλιακών συμπλεγμάτων μετά από σταδιακή επιμήκυνση Διάστημα P-Q. Μετά την απώλεια της κοιλιακής συστολής, η αγωγιμότητα βελτιώνεται για μικρό χρονικό διάστημα και στη συνέχεια αρχίζουν ξανά οι περίοδοι Wenckebach-Samoilov. Με αποκλεισμό 3ου βαθμού, μόνο κάθε 2η, 3η, 4η ώθηση πραγματοποιείται από τους κόλπους προς τις κοιλίες και ο 4ος βαθμός αποκλεισμού είναι ένας πλήρης εγκάρσιος αποκλεισμός.
Αιτίες κολποκοιλιακού αποκλεισμού: υποξία, σοβαρή παθολογία του μυοκαρδίου με μεταβολικές διαταραχές, έμφραγμα του μυοκαρδίου, μέθη, ουλές, ρευματισμοί.
Κοιλιακή μαρμαρυγή- μια μορφή κολπικής μαρμαρυγής - παραβίαση του καρδιακού ρυθμού με συχνές και ακανόνιστες διεγέρσεις του μυοκαρδίου και πλήρης ετερογένεια καρδιακές συσπάσεις σε συχνότητα, δύναμη και διάρκεια καρδιακών κύκλων ποικίλλει σημαντικά και είναι τυχαίες. Με το τρεμόπαιγμα, η συχνότητα των κυμάτων στο ΗΚΓ είναι μεγαλύτερη από 300 / λεπτό (συνήθως 500-800 / λεπτό) και με πτερυγισμό - μικρότερη από 300 / λεπτό.
Μαρμαρυγή- η παρουσία συσπάσεων των μυοκαρδιακών ινών απουσία συστολής ολόκληρου του μυοκαρδίου στο σύνολό του. Οι καρδιακές ίνες συστέλλονται χωριστά και σε διαφορετικούς χρόνους, χωρίς να εκτελούν λειτουργία άντλησης: SV και MO = 0, ένα άτομο δεν μπορεί να ζήσει, ο θάνατος επέρχεται μετά από 5 λεπτά. Αιτίες: σοβαρή υποξία, ισχαιμία του μυοκαρδίου, δηλητηρίαση, διαταραχή ισορροπία ηλεκτρολυτών, μηχανική βλάβη και ηλεκτρικός τραυματισμός, χαμηλή θερμοκρασία, νευροψυχική διέγερση, χρήση συμπαθομιμητικών φαρμάκων για αναισθησία.
Έμφραγμα του μυοκαρδίου (ΕΜ) — οξεία ασθένεια, λόγω της ανάπτυξης μιας ή περισσότερων εστιών νέκρωσης στον καρδιακό μυ, που εκδηλώνεται με διάφορες διαταραχές της καρδιακής δραστηριότητας και κλινικά σύνδρομασχετίζεται με την ανάπτυξη οξείας ισχαιμίας και νέκρωσης του μυοκαρδίου. Πλέον Κοινή αιτίαΟ MI είναι η διακοπή της ροής του αίματος στην περιοχή του μυοκαρδίου στις στεφανιαίες αρτηρίες που έχει αλλοιωθεί από την αθηροσκλήρωση. Εμβολισμός στεφανιαίες αρτηρίεςείναι εξαιρετικά σπάνιο. Τις περισσότερες φορές, ο ΜΙ αναπτύσσεται με στεφανιαία νόσο και μπορεί να εκδηλωθεί με τη μορφή οξείας αγγειακής ανεπάρκειας (καρδιογενές σοκ) και οξείας καρδιακής ανεπάρκειας (δεξιά ή αριστερή κοιλία) ή συνδυασμό και των δύο.
Μεγάλη σημασία στην ανάπτυξη του ΜΙ δίνεται στις διαταραχές της μικροκυκλοφορίας, στην υπερπηκτική και υπερσυσσωμάτωση και στην αύξηση των συγκολλητικών ιδιοτήτων των αιμοπεταλίων.
Διάγνωση: ΗΚΓ και εργαστηριακός προσδιορισμός ενζύμων κατεστραμμένων κυττάρων.
Παθογενετική θεραπεία: διατήρηση της συσταλτικής λειτουργίας:
α) καρδιακά διεγερτικά.
β) το ξεφόρτωμά του - διουρητικά, τουρνικέ στα άκρα.
γ) αφαίρεση του συνδρόμου πόνου.
ε) η καταπολέμηση της θρόμβωσης: συνταγογραφήστε ηπαρίνη, ινωδολυσίνη στα αρχικά στάδια. Ωστόσο, μπορεί να εμφανιστεί ένα σύνδρομο επανέγχυσης, στο οποίο τα προϊόντα διάσπασης των ιστών προκαλούν δευτερογενή βλάβη στο μυοκάρδιο και στο κυκλοφορικό σύστημα.
5 τύπου OSN - οξεία απόφραξη της πνευμονικής αρτηρίαςθρόμβωση ή εμβολή. Τα δεξιά μέρη της καρδιάς ξεχειλίζουν αμέσως με αίμα, συμβαίνει αντανακλαστική καρδιακή ανακοπή (αντανακλαστικό Kitaev) και επέρχεται θάνατος.
Χρόνια καρδιακή ανεπάρκειασυχνά αναπτύσσεται με κυκλοφορική ανεπάρκεια, συνοδευόμενη από στηθάγχη:
1) ο μεταβολισμός του μυοκαρδίου αυξάνεται με την αδυναμία παροχής επαρκούς ροής αίματος κατά τη διάρκεια σωματικού ή συναισθηματικού στρες - στηθάγχη.
2) με φυσιολογική μεταβολική δραστηριότητα του μυοκαρδίου, ο αυλός των στεφανιαίων αρτηριών στενεύει - στηθάγχη ανάπαυσης.
Χρόνια καρδιακή ανεπάρκεια έχει 3 στάδια :
1) αρχικός. κρυμμένο, το οποίο εκδηλώνεται μόνο κατά τη διάρκεια της σωματικής άσκησης και σε ηρεμία, η αιμοδυναμική και οι λειτουργίες των οργάνων δεν επηρεάζονται.
2) σαφής. παρατεταμένη κυκλοφορική ανεπάρκεια με συμφόρηση στην πνευμονική και συστηματική κυκλοφορία, με μειωμένες λειτουργίες οργάνων και μεταβολισμό σε ηρεμία:
Περίοδος Α- μικρές αιμοδυναμικές διαταραχές και δυσλειτουργία της καρδιάς ή μόνο κάποιου τμήματός της.
Περίοδος Β- το τέλος ενός μακρού σταδίου με έντονες αιμοδυναμικές διαταραχές.
3) τερματικό. δυστροφικό στάδιο ανεπάρκειας.
Αιτίες χρόνιας καρδιακής ανεπάρκειας:
1) χρόνια στεφανιαία ανεπάρκεια, στεφανιαία σκλήρυνση, ισχαιμική καρδιοπάθεια.
2) καρδιακά ελαττώματα?
3) παθολογικές διεργασίεςστο μυοκαρδιο?
4) εξωκαρδιακά αίτια:
Αναπνευστική ανεπάρκεια
Η αναπνευστική (αναπνευστική-πνευμονική) ανεπάρκεια χαρακτηρίζεται από τέτοιες διαταραχές στις οποίες η πνευμονική ανταλλαγή αερίων είναι εξασθενημένη ή συμβαίνει με κόστος υπερβολικού ενεργειακού κόστους.
Τύποι αναπνευστικής ανεπάρκειας:
1) εξαερισμός?
2) κατανομή-διάχυση (shunt-diffusion, hypoxemic);
3) μηχανικό.
Πτυχίο. Η δύσπνοια ποικίλλει χωρίς τη συμμετοχή βοηθητικών μυών στην πράξη της αναπνοής. σε ηρεμία, κατά κανόνα, απουσιάζει. Κυάνωση περιστοματική, διαλείπουσα, επιδεινούμενη από το άγχος, που εξαφανίζεται όταν αναπνέει 40-50% οξυγόνο. ωχρότητα του προσώπου. Η αρτηριακή πίεση είναι φυσιολογική, σπάνια μέτρια αυξημένη. Η αναλογία του παλμού προς τον αριθμό των αναπνοών είναι 3,5-2,5. ένας; ταχυκαρδία. Η συμπεριφορά είναι ανήσυχη ή δεν διαταράσσεται.
II βαθμού. Η δύσπνοια σε ηρεμία είναι σταθερή, με τη συμμετοχή βοηθητικών μυών στην πράξη της αναπνοής, ανάσυρση συμμορφούμενων θέσεων του θώρακα. μπορεί επίσης να είναι με επικράτηση της εισπνοής ή της εκπνοής, δηλαδή, συριγμό, γρύλισμα εκπνοής. Η περιστοματική κυάνωση του προσώπου, τα χέρια είναι μόνιμη, δεν εξαφανίζεται όταν αναπνέουμε 40-50% οξυγόνο, αλλά εξαφανίζεται σε μια σκηνή οξυγόνου. γενικευμένη ωχρότητα του δέρματος, εφίδρωση, ωχρότητα των νυχιών. Η αρτηριακή πίεση είναι αυξημένη. Η αναλογία του παλμού προς τον αριθμό των αναπνοών είναι 2-1,5. 1, ταχυκαρδία. Συμπεριφορά: λήθαργος, υπνηλία, αδυναμία, ακολουθούμενη από σύντομες περιόδους ενθουσιασμού. μείωση του μυϊκού τόνου.
III βαθμού. Δύσπνοια που εκφράζεται (αναπνευστικός ρυθμός - περισσότερο από 150% του κανόνα). ρηχή αναπνοή, διαλείπουσα βραδύπνοια, αναπνευστικός αποσυγχρονισμός, παράδοξη αναπνοή. Μείωση ή απουσία αναπνευστικών ήχων κατά την εισπνοή. Η κυάνωση είναι γενικευμένη. υπάρχει κυάνωση των βλεννογόνων, των χειλιών, δεν υποχωρεί όταν αναπνέετε 100% οξυγόνο. γενικευμένη μαρμάρωση ή ωχρότητα του δέρματος με μπλε. κολλώδης ιδρώτας. Η αρτηριακή πίεση μειώνεται. Η αναλογία του παλμού προς τον αριθμό των αναπνοών ποικίλλει. Συμπεριφορά: ο λήθαργος, η υπνηλία, η συνείδηση και η αντίδραση στον πόνο καταστέλλονται. μυϊκή υπόταση, κώμα; σπασμούς.
Αιτίες οξείας αναπνευστικής ανεπάρκειας στα παιδιά.
1. Αναπνευστικό - οξεία βρογχιολίτιδαπνευμονία, οξεία λαρυγγοτραχειίτιδα, ψεύτικο κρουπ, βρογχικό άσθμα, συγγενείς δυσπλασίες των πνευμόνων.
2. Καρδιαγγειακά - συγγενείς ασθένειεςκαρδιά, καρδιακή ανεπάρκεια, πνευμονικό οίδημα, περιφερικές διαταραχές του κυκλοφορικού.
3. Νευρομυϊκή - εγκεφαλίτιδα, ενδοκρανιακή υπέρταση, καταθλιπτικές καταστάσεις, πολιομυελίτιδα, τέτανος, status epilepticus.
4. Τραυματισμοί, εγκαύματα, δηλητηριάσεις, χειρουργικές επεμβάσειςστον εγκέφαλο, τα όργανα του θώρακα, δηλητηρίαση με υπνωτικά χάπια, ναρκωτικά, ηρεμιστικά φάρμακα.
5. Νεφρική ανεπάρκεια.
Διαφορική διάγνωση. Οξεία βρογχιολίτιδα στα παιδιά
1ο έτος ζωής ξοδεύεται από βρογχικό άσθμαεξαφανιστική βρογχιολίτιδα, γενετικές ανωμαλίεςαγγειακό σύστημα και καρδιά, συγγενές λοβιακό εμφύσημα, βρογχοπνευμονική δυσπλασία, κυστική ίνωση, ξένο σώμα, οξεία πνευμονία.
Θεραπευτική αγωγή. Θεραπεία του αποφρακτικού συνδρόμου: σταθερή παροχή οξυγόνου μέσω ρινικού καθετήρα ή ρινικών σωληνίσκων, εισαγωγή β-αγωνιστών σε αεροζόλ (2 δόσεις χωρίς διαχωριστικό και κατά προτίμηση 4-5 δόσεις μέσω διαχωριστή χωρητικότητας 0,7-1 l), παρεντερικά ή από του στόματος: σαλβουταμόλη (βεντολίνη), τερβουταλίνη (μπρικανίλ), φαινοτερόλη (μπεροτέκ), βεροντούαλ (φενοτερόλη + βρωμιούχο ιπρατρόπιο), ορσιπρεναλίνη (αλουπέντ, ασθμαπέντη). Μαζί με έναν β-αγωνιστή, ένα από τα κορτικοστεροειδή φάρμακα, η πρεδνιζολόνη, χορηγείται ενδομυϊκά (6 mg/kg - με ρυθμό 10-12 mg/kg/ημέρα). Ελλείψει της επίδρασης της εισαγωγής β-αγωνιστών, η αμινοφυλλίνη χρησιμοποιείται μαζί με κορτικοστεροειδή με ενδοφλέβια ενστάλαξη (μετά από δόση φόρτωσης 4-6 mg/kg, σταθερή έγχυση σε δόση 1 mg/kg/ώρα) . Στην / στην έγχυση υγρού πραγματοποιείται μόνο εάν υπάρχουν σημεία αφυδάτωσης. Η αποτελεσματικότητα των θεραπευτικών μέτρων κρίνεται από τη μείωση του αναπνευστικού ρυθμού (κατά 15 ή περισσότερο ανά 1 λεπτό), τη μείωση των μεσοπλεύριων συστολών και την ένταση των εκπνευστικών θορύβων.
Ενδείξεις για μηχανικό αερισμό στο αποφρακτικό σύνδρομο:
1) εξασθένηση των αναπνευστικών ήχων κατά την εισπνοή.
2) διατήρηση της κυάνωσης κατά την αναπνοή με 40% οξυγόνο.
3) μείωση της αντίδρασης πόνου.
4) Πτώση PaO2 κάτω από 60 mm Hg. Τέχνη.;
5) αύξηση του PaCO2 πάνω από 55 mm Hg. Τέχνη.
Η ετεροτροπική θεραπεία ξεκινά με το διορισμό αντιιικών παραγόντων.
1. Χημειοθεραπεία - ριμανταδίνη (αναστέλλει την ειδική αναπαραγωγή του ιού πρώιμο στάδιομετά τη διείσδυση στο κύτταρο και πριν από την έναρξη της μεταγραφής RNA) από το 1ο έτος της ζωής, μια πορεία 4-5 ημερών - arbidol (ο ίδιος μηχανισμός + επαγωγέας ιντερφερόνης), από την ηλικία των 6 - 0,1, άνω των 12 ετών - 0, 2, πορεία - 3-5 ημέρες - η αμιξίνη χρησιμοποιείται σε παιδιά άνω των 7 ετών. Στο λοίμωξη από αδενοϊότοπικά (ενδορινικά, στον επιπεφυκότα) χρησιμοποιούνται αλοιφές: οξολινική αλοιφή 1-2%, florenal 0,5%, bonafton 0,05%.
2. Ιντερφερόνες - φυσική ιντερφερόνη λευκοκυττάρων (1000 μονάδες / ml) 4-6 φορές την ημέρα στη μύτη - ανασυνδυασμένη α-ιντερφερόνη (reoferon, gripferon) πιο ενεργή (10.000 μονάδες / ml) ενδορινικά, viferon με τη μορφή πρωκτικών υπόθετων.
3. Επαγωγείς ιντερφερόνης:
1) κυκλοφερόνη (οξική μεθυλγλυκαμίνη ακριδόνη), neovir (κριδανιμόδη) - ουσίες χαμηλού μοριακού βάρους που προάγουν τη σύνθεση ενδογενών α-, β- και υ-ιντερφερονών.
2) αμιξίνη (tiloron) - ribomunil (στο οξύ στάδιο ασθένεια του αναπνευστικούχρησιμοποιείται σύμφωνα με το σχήμα (1 φακελάκι των 0,75 mg ή 3 δισκία των 0,25 mg το πρωί με άδειο στομάχι για 4 ημέρες). αντιπυρετικά φάρμακα σε παιδιατρική πρακτικήδεν
χρήση - αμιδιπυρίνη, αντιπυρίνη, φαινακετίνη, ακετυλοσαλικυλικό οξύ (ασπιρίνη). Επί του παρόντος, μόνο η παρακεταμόλη, η ιβουπροφαίνη χρησιμοποιούνται ως αντιπυρετικά σε παιδιά και επίσης, όταν είναι απαραίτητο να μειωθεί γρήγορα η θερμοκρασία του λυτικού μίγματος, εγχέονται ενδομυϊκά με 0,5-1,0 ml διαλύματος 2,5% αμιναζίνης και προμεθαζίνης (pipolfen ) ή, λιγότερο επιθυμητό, analgin (διάλυμα 50%, 0,1-0,2 ml / 10 kg σωματικού βάρους. Συμπτωματική θεραπεία: τα αντιβηχικά φάρμακα ενδείκνυνται μόνο σε περιπτώσεις όπου η ασθένεια συνοδεύεται από μη παραγωγικό, επώδυνο, επώδυνο βήχα που οδηγεί σε διαταραχή του ύπνου, όρεξη και γενική εξάντληση του παιδιού.Εφαρμόζεται σε παιδιά οποιασδήποτε ηλικίας με λαρυγγίτιδα, οξεία βρογχίτιδα και άλλες ασθένειες που συνοδεύονται από επώδυνο, ξηρό, ιδεοπαθή βήχα. Προτιμάται η χρήση μη ναρκωτικών αντιβηχικών. Τα βλεννολυτικά φάρμακα χρησιμοποιούνται για ασθένειες που συνοδεύονται από παραγωγικό βήχα με παχύρρευστα, παχύρρευστα, δύσκολα διαχωριζόμενα πτύελα. Για να βελτιωθεί η εκκένωσή του στην οξεία βρογχίτιδα, είναι προτιμότερο να χρησιμοποιείτε βλεννορυθμιστές - προϊόντα nye carbocestein ή βλεννολυτικά φάρμακα με αποχρεμπτική δράση. Τα βλεννολυτικά φάρμακα δεν πρέπει να χρησιμοποιούνται με αντιβηχικά φάρμακα. Τα αποχρεμπτικά ενδείκνυνται εάν ο βήχας συνοδεύεται από παχύρρευστα, παχύρρευστα πτύελα, αλλά ο διαχωρισμός τους είναι δύσκολος. Αντιβηχικά φάρμακα κεντρικής δράσης.
1) ναρκωτικό: κωδεΐνη (0,5 mg/kg 4-6 φορές την ημέρα).
2) μη ναρκωτικό: sinekod (βουταμινικό), glauvent (υδροχλωρική γλαυκίνη), fervex για ξηρό βήχα (περιέχει επίσης παρακεταμόλη και βιταμίνη C).
Μη ναρκωτικά αντιβηχικά φάρμακα περιφερικής δράσης: λιμπεξίνη (υδροχλωρική πρενοξδιαζίνη), λεβοπροντ (λεβοπροπροπιζίνη).
Αντιβηχικά συνδυαστικά φάρμακα: tussinplus, stoptussin, βρογχολιθίνη (γλαυκίνη, εφεδρίνη, κιτρικό οξύ, βασιλικό έλαιο).
βλεννολυτικοί παράγοντες.
1. Στην πραγματικότητα βλεννολυτικά φάρμακα:
1) πρωτεολυτικό ένζυμο.
2) dornase (pulmozyme);
3) ακετυλοκυστεΐνη (ACC, mucobene).
4) καρβοκυστεΐνη (bronkatar, mucodin, mucopront, fluvik).
2. Βλεννολυτικά φάρμακα με αποχρεμπτική δράση:
1) βρωμεξίνη (bisolvon, broxin, solvin, phlegamine, fullpen).
2) ambroxol (ambrobene, ambrohexal, ambrolan, lazolvan, ambrosan).
3. Αποχρεμπτικά φάρμακα:
1) βρογχολιθίνη (γλαυκίνη, εφεδρίνη, κιτρικό οξύ, βασιλικό έλαιο).
2) γλυκεραμίνη (γλυκόριζα).
4) coldrex (terpinhydrate, παρακεταμόλη, βιταμίνη C). Τα βρογχοδιασταλτικά χρησιμοποιούνται για αποφρακτικά
μορφές βρογχίτιδας. Προτίμηση δίνεται στους συμπαθομιμητικούς β-αγωνιστές με τη μορφή αερολύματος. Β2-αγωνιστές:
1) σαλβουταμόλη (βεντολίνη);
2) φαινοτερόλη (berotek);
3) σαλμετερόλη (μακράς δράσης).
4) φορμοτερόλη (η δράση αρχίζει γρήγορα και διαρκεί πολύ).
Το πρόγραμμα "ARI σε παιδιά: θεραπεία και πρόληψη" (2002) αναφέρει ότι η χρήση του EUFILLIN είναι λιγότερο επιθυμητή λόγω πιθανής παρενέργειες. Αντιφλεγμονώδη φάρμακα. Εισπνεόμενα γλυκοκορτικοστεροειδή:
1) μπεκλομεθαζόνη (αλδεκίνη, μπεκοτίδη κ.λπ.)
2) βουδεσονίδη (βουδεσονίδη ακάρεα και φόρτε, pulmicort).
3) flunisolide (ingacort);
4) φλουτικαζόνη (φλιξοτίδη).
Μη στεροειδή αντιφλεγμονώδη φάρμακα Erespal (fenspiride) - εξουδετερώνει τη βρογχοσυστολή και έχει αντιφλεγμονώδη δράση στους βρόγχους.
Ενδείξεις: θεραπεία λειτουργικά συμπτώματα(βήχας και πτύελα), που συνοδεύουν βρογχοπνευμονικές παθήσεις. Αντιισταμινικάσυνταγογραφούνται όταν οι οξείες αναπνευστικές λοιμώξεις συνοδεύονται από την εμφάνιση ή την εντατικοποίηση αλλεργικών εκδηλώσεων (αναστολείς των υποδοχέων Η1 ισταμίνης).
Παρασκευάσματα πρώτης γενιάς: diazolin, diphenhydramine, pipolfen, suprastin, tavegil, fenistil.
Φάρμακα II γενιάς: zyrtec, claritin, semprex, telfast, erius.
Ανοσοθεραπεία.
1. Το Ribomunil είναι ένας ριβοσωμικός ανοσοτροποποιητής, ο οποίος περιλαμβάνει ριβοσώματα των κύριων παθογόνων λοιμώξεων των οργάνων της ΩΡΛ και των αναπνευστικών οργάνων, που έχουν εμβολιαστική δράση, και μεμβρανικές πρωτεογλυκάνες που διεγείρουν τη μη ειδική αντίσταση του σώματος.
2. Bronchomunal, IRS-19 - βακτηριακά λύματα, συμπεριλαμβανομένων των βακτηρίων των κύριων πνευμονοτρόπων παθογόνων και έχουν κυρίως ανοσοτροποποιητική δράση.
3. Likopid - μεμβρανικά κλάσματα των κύριων βακτηρίων που προκαλούν λοιμώξεις του αναπνευστικού, διεγείρουν τη μη ειδική αντίσταση του οργανισμού, αλλά δεν συμβάλλουν στην ανάπτυξη ειδικής ανοσίας έναντι των παθογόνων.
Ενδείξεις για το διορισμό του ribomunil.
1. Ένταξη σε συγκροτήματα αποκατάστασης:
1) υποτροπιάζουσες ασθένειες των οργάνων της ΩΡΛ.
2) υποτροπιάζουσες αναπνευστικές ασθένειες.
3) συχνά άρρωστα παιδιά.
2. Ένταξη στο σύμπλεγμα της αιτιοπαθογενετικής θεραπείας.
